учебник. Учебник ФЛ - Виноградов, Каткова 2016. Учебник для медицинских и фармацевтических учреждений среднего профессионального образования Под
 Скачать 5.41 Mb. Скачать 5.41 Mb.
|
Препараты гормонов коры надпочечниковКора надпочечников в трех своих слоях вырабатывает три группы стероидных гормонов: глюкокортикоиды — гидрокортизон и менее активный кортикостерон; минералокортикоиды — альдостерон и также значительно менее активный дезоксикортикостерон; половые гормоны, в основном мужские — андростендион и андростерон, которые в нормальных условиях не играют заметной физиологической роли. Наибольший практический интерес для медицины представляют глюкокорти- коиды, причем не только гидрокортизон, но и его многочисленные синтетические аналоги, часто значительно более активные и с улучшенными потребительскими свойствами. ГЛЮКОКОРТИКОИДЫ Основная физиологическая роль глюкокортикоидов — метаболическое обе- спечение устойчивости организма к различным экстремальным воздействиям. Это достигается ценой усиления катаболических процессов и ряда фармакодина- мических эффектов, причем глюкокортикоиды обеспечивают вторую, стратеги- ческую линию защиты, тогда как гормоны мозгового вещества желез — адрена- лин и норадреналин — первую, экстренную, но относительно кратковременную. В этом плане и гидрокортизон, и адреналин выступают как сильные антагонисты инсулина. В медицинской практике гидрокортизон и его синтетические аналоги применяются не столько ради заместительной терапии (показания для этого есть, но их немного), сколько для лечения многих воспалительных и аллер- гических заболеваний и других патологических состояний, т. е. именно ради фармакодинамических свойств гормона. Основные препараты глюкокорти- коидов приведены в табл. 82, свойства же их будут рассмотрены на примере гидрокортизона. Механизм действия глюкокортикоидов. Кора надпочечников взрослого здоро- вого человека выделяет в сутки 10—20 мг гидрокортизона (ГК) с пиком секреции в 6—9 ч утра и минимумом около полуночи. В экстремальных условиях (травмы, инфекции, оперативные вмешательства, сильные психологические потрясения и пр.) секреция может возрастать до 200—250 мг/сут. В крови гормон на 75 % свя- зан альбуминами плазмы, он подвергается инактивации в печени; Т1/2 составляет 60—90 мин. Клетки разных тканей имеют мембранные рецепторы для ГК, которые переда- ют гормон в цитоплазму, где он связывается в комплекс особым белком-носителем и в таком виде входит в ядро. Там комплекс белок-ГК взаимодействует с эволюци- онно готовыми для этого генами, включает синтез одних РНК и тормозит синтез других. Конечным результатом взаимодействия становится увеличение в клетках количества одних ферментов (преимущественно катаболизма) и уменьшение дру- гих (в основном — анаболизма) и соответствующие метаболические сдвиги в раз- ных ветвях обмена веществ. Эти сдвиги можно кратко описать следующим образом: уг леводный обмен: ГК стимулирует глюконеогенез из аминокислот в печени, уменьшает захват глюкозы жировыми клетками и повышает ее уровень в крови (в ответ усиливается секреция инсулина); одновременно он увеличивает активность гликоген-синтетазы в печени и отложение избытка глюкозы в форме гликогена; физиологическая цель изменений — бесперебойное снабжение мозга и миокарда глюкозой в экстремальных условиях; жировой обмен: ГК уменьшает захват глюкозы жировыми клетками и синтез триглицеридов, оказывает липолитический эффект, усиливает такое же действие катехоламинов, АКТГ, соматотропина; в результате в кровь поступают жирные кислоты, а в печени стимулируется образование кетоновых тел из кислот, не реализованных в энергетическом обмене; белковый обмен и процессы пролиферации тканей: ГК тормо- зит синтез белков в мышечной, лимфоидной, жировой тканях, в кожных покро- вах; неиспользованные аминокислоты и освобождаемые при катаболизме белки направляются для новообразования глюкозы в печени, где синтезы РНК и бел- ков, напротив, усиливаются. В конце беременности ГК активирует структурные и функциональные процессы в легких плода, включая синтез поверхностно-ак- тивного сурфактанта, препятствующего слипанию альвеол. Наибольшему катабо- лизму и гипотрофии подвергается лимфоидная ткань (пролиферация, дифферен- цировка клеток в лимфатических узлах, иммунные ответы). При длительном лечебном применении ГК в высоких дозах развивается мы- шечная слабость, задерживается рост детей, замедляются процессы заживления ран; катаболическое действие на костную ткань проявляется в резорбции мине- рального вещества и остеопорозе, чреватом патологическими переломами. При обычных физиологических концентрациях ГК в крови этого не проис- ходит. ГК принимает участие в регуляции гемопоэза — стимулирует эритропоэз и продукцию тромбоцитов. Таким образом, ГК оказывает сложное и неоднознач- ное влияние на белковый обмен, пролиферацию и функционирование разных тканей. Во многом это зависит от концентрации гормона в крови и дозировок при использовании с терапевтическими целями, от длительности применения; водно-солевой обмен: действие на него в значительной мере обусловле- но родством глюко- и минералокортикоидов и несет в себе редуцированные черты последних. При недостатке ГК нарушаются функции почек: клубочковая филь- трация, выведение воды, электролитов, процессы реабсорбции в канальцах. Это противоречит типичному минералокортикоидному эффекту, который в полной мере проявляется при высокой секреции ГК и применении его с терапевтически- ми целями — задержки жидкости и солей в организме. Физиологический смысл такой реакции состоит в удержании ОЦК в критических условиях. В условиях же лечения ГК это может выражаться в повышении ОЦК, АД и развитии отеков. По- этому создание аналогов ГК, в частности, преследует цель — избавиться от мине- ралокортикоидных свойств природного гормона. Кроме перечисленных метаболических эффектов ГК, он оказывает непрямое влияние на функции ряда клеток. Так, отмечается существенное повышение реак- ции гладкомышечных клеток сосудов, бронхов, миокарда на катехоламины, веро- ятно, в результате сенсибилизации адренорецепторов (пермиссивное действие). Благодаря этому успешнее поддерживается сосудистый тонус (при отсутствии ГК легко развивается коллапс) и проходимость дыхательных путей. К основным фармакотерапевтическим эффектам глюкокортикоидов следует отнести: противовоспалительный, противоаллергический, иммунодепрессивный, противошоковый, антитоксический. Именно эти эффекты лежат в основе реаль- ных показаний к применению глюкокортикоидных препаратов в медицинской практике. Из многих сторон фармакодинамики глюкокортикоидов здесь необходимо остановиться на двух, имеющих решающее значение в медицинской практике. Противовоспалительное действие. Эти гормоны предупреждают и по- давляют воспалительные реакции независимо от вызвавшей их причины (меха- нические, химические, радиационные, инфекционные, иммунологические по- ражения тканей). Эффект весьма надежен, но чисто симптоматический, и, если к концу применения препаратов причина воспаления не устранена, оно вспы- хивает вновь. В основе этого важнейшего эффекта лежит способность гормонов прямо подавлять функцию воспалительных клеток (нейтрофилов, макрофагов и др.), снижать их количество в очаге повреждения и продукцию химических ме- диаторов воспаления. Последнее в большой степени связано с ингибированием фосфолипазы A2. Подавление глюкокортикоидами активности фосфолипазы А2 опосредовано усилением на уровне генома клетки синтеза пептидного ингиби- тора этого фермента липокортина. В результате подавляется на самой начальной стадии включение «каскада арахидоновой кислоты» (рис. 22) и продукция про- стагландинов и лейкотриенов, вызывающих большинство локальных симптомов воспаления (см. «Неопиоидныеанальгетики»). Одновременно с ингибированием выработки медиаторов воспаления глюкокортикоиды стабилизируют клеточные мембраны и мембраны лизосом, препятствуя самоперевариванию клеток (ауто- лизу), снижают проницаемость капилляров, сокращают мелкие сосуды и тем са- мым тормозят развитие воспалительного отека. Глюкокортикоиды угнетают не только ранние проявления воспалительного процесса (отек, расширение капилляров, отложение фибрина, миграцию лейко- цитов в зону воспаления, фагоцитарную активность). После однократного вве- дения препарата короткого действия такие изменения максимальны через 6 ч и исчезают через 24 ч, т. е. этим и ограничивается лечебное действие при приеме глюкокортикоида однократно или коротким курсом. При продолжении терапии они подавляют и позднюю пролиферативную фазу воспаления: врастание капил- ляров, пролиферацию фибробластов, синтез коллагена и мукополисахаридов ме- жуточного вещества, а в заключительной фазе воспаления — рубцевание. В одних случаях торможение заключительной фазы является нежелательным, в других оно становится одной из целей терапии. Противоаллергическоедействие.Глюкокортикоиды подавляют обра- зование медиаторов аллергических реакций в лейкоцитах, лимфоцитах, макро- фагах-моноцитах, угнетая их активацию антигенами, выделение интерлейкинов 1 и 2, простагландинов, лейкотриенов. На многих начальных этапах развития вос- палительного и аллергического процессов действие гормонов совпадает, у различ- ных препаратов группы эти два вида активности количественно разделить невоз- можно. Глюкокортикоиды подавляют как иммунные реакции немедленного типа (ангионевротический отек, кожные проявления, анафилактический шок и др.), так и иммунные проявления замедленного типа, связанные с преципитацией ком- плексов антиген — антитело в тканях, образованием лимфоцитов-киллеров, реа- гированием на антигены пересаженной ткани и т. п. (см. «Средства, влияющие на иммунные реакции»). В этом качестве глюкокортикоиды относят к иммунодепрес- сантам. 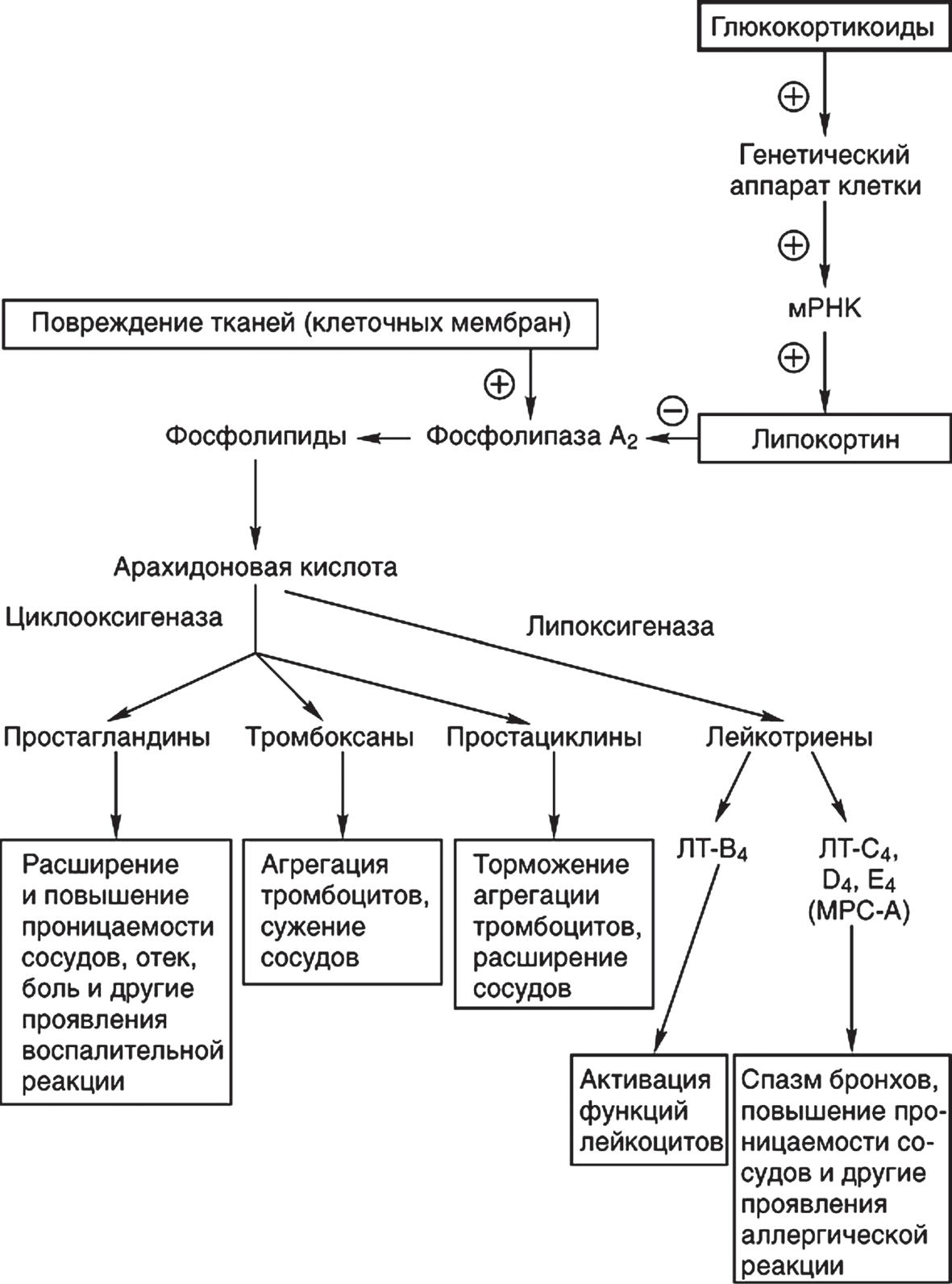 Рис. 22. «Каскад арахидоновой кислоты» — биохимической основы воспалительных и ал- лергических реакций. Глюкокортикоиды активируют синтез липокортина, ингибирующего работу «каскада арахидоновой кислоты» в самом его начале Сравнительная характеристика естественных и основных синтетических глю- кокортикоидов дана в табл. 82. На основе этих и других веществ выпускается мно- жество комбинированных средств разного назначения и в разных лекарственных формах. Это позволяет выбрать наиболее подходящий препарат, путь его введе- ния, соответствующую лекарственную форму и дозу. Правильный выбор в зна- чительной мере гарантирует отсутствие осложнений гормонотерапии, которых немало. Таблица82 Сравнительная характеристика гидрокортизона и некоторых его синтетических аналогов для системного применения
* За единицу (1) принята активность эталонного препарата — гидрокортизона. ** Т1/2 — период полувыведенияиз тканей (соответствует продолжительности биологического дей- ствия препарата. Показания к применению глюкокортикоидов. В острых критических ситуациях используется внутривенный путь введения (медленно струйно или капельно), для чего выпускаются водорастворимые соли гормонов в ампулах. Применяют корот- ким курсом (1—3, иногда 7 дней), затем при необходимости переходят на обычное поддерживающее лечение перорально (таблетки). Для ингаляционного лечения выпускаются специальные препараты в виде аэрозоля, раствора, порошка, кото- рые депонируются и разрушаются в бронхолегочных путях и почти не всасывают- ся, создавая минимум осложнений системного характера. Ряд препаратов в виде мазей, кремов, гелей создан для накожного применения в дерматологии, хотя наряду с ними используют (с большим риском системных реакций) и обычные глюкокортикоиды. Для местного применения в практике офтальмологии и ЛОР глюкокортикоиды выпускаются в глазных каплях, спреях. В очень обобщенном виде (конкретика содержится в инструкциях) показания для применения глюкокортикоидов можно суммировать так: Хроническая надпочечниковая недостаточность первичная (болезнь Адди- сона) и вторичная. Первичная недостаточность возникает вследствие недораз- вития или повреждения надпочечников (инфекции, интоксикации; чаще всего причины остаются невыясненными), после удаления желез по поводу опухоли. Вторичная недостаточность вызывается стойким нарушением АКТГ-секреторной функции передней доли гипофиза. В таких случаях проводят заместительную те- рапию глюкокортикоидами (гидрокортизон, кортизон, реже преднизолон), часто в комбинации с минералокортикоидами (флудрокортизон). Глюкокортикоидный препарат назначают внутрь в соответствии с суточным ритмом секреции гормона: в утреннее время доза должна быть в 2 раза выше, чем в вечернее. Заместительную терапию обычно осуществляют пожизненно. Опасность представляет развитие на этом фоне по разным причинам острой надпочечниковой недостаточности. Лечат ее экстренно внутривенным введением гидрокортизона по 100 мг через каждые 6—8 ч в течение нескольких дней до ста- билизации состояния. Затем переходят на пероральный прием повышенных (по сравнению с исходными) доз с их последующей корректировкой. Острая ревматическая лихорадка — как правило, препараты принимают внутрь в очень высоких начальных дозах, лишь после ликвидации острых явле- ний переходят на поддерживающее лечение средними дозами. Ревматоидный артрит — лечение проводят перорально в средних началь- ных дозах, затем переходят на минимальные (индивидуальные) поддерживаю- щие дозы; специальные препараты в острой фазе могут вводиться в полости суста- вов. Длительность гормонотерапии в начальной стадии и в периоды обострения обычно составляет 2—4 мес. Диффузные болезни соединительной ткани (коллагенозы) — системная крас- ная волчанка, дерматомиозит, узелковый периартериит, склеродермия и др. Пре- параты назначают внутрь в очень больших (или больших начальных) дозах, при- чем на первом этапе иногда сочетают с кратковременным курсом (до 3 сут) инъек- ций в вену. Поддерживающая терапия продолжается многие месяцы и годы. Бронхиальная астма с тяжелым течением, астматический статус. Глю- кокортикоиды назначают только при безуспешной комплексной терапии астмы другими средствами. Показано, что они способствуют восстановлению реакции бронхов на бронходилататоры (бета2-адреномиметики). Предпочтение следует отдавать специальным практически нерезорбирующимся из дыхательных путей ингаляционным препаратам — будесонид, беклометазон, флутиказон. Перо- ральная терапия обычными препаратами нежелательна из-за системных побоч- ных эффектов, но к ней прибегают, если отсутствуют специальные препараты. В любом случае лечение начинают со средних доз, эффект проявляется на 5—7-й день, поддержание проводят минимально достаточными дозами. При астматиче- ском статусе гормон вводят в вену дробно в высоких дозах в течение 24—48 ч. При стабилизации состояния переходят на пероральный прием в высоких, затем в средних дозах до восстановления эффективности бронходилататоров. Ингаля- ционные глюкокортикоиды для купирования приступа бронхиальной астмы не применяются. Аллергическиереакцииизаболеваниястяжелымтечением, атакжееслине помогают другие средства (антигистаминные и пр.), — сывороточная болезнь, контактный дерматит, упорный ринит (ингаляции, капли), аллергические реак- ции на лекарственные вещества; анафилактический шок — в последнем случае внутривенное введение в высоких дозах после срочной инъекции эпинефрина. Кожные болезни. Насчитывают более 20 таких заболеваний, при которых показана терапия глюкокортикоидами. Среди них дерматиты, экзема, тяжелый псориаз, нейродермит и др. При некоторых из них (пузырчатка, эксфолиативный и генерализованный дерматиты) начинают лечение внутривенным введением препаратов. При тяжелом течении других заболеваний прибегают к системному пероральному лечению. В большинстве же случаев предпочитают местное приме- нение гормонов, для чего выпускаются фторированные глюкокортикоиды в виде мазей, линиментов, кремов, гелей — триамцинолон (триакорт, фторокорт), флуоцинолона ацетонид (синафлан), бетаметазон (акридерм), мометазон (элоком), клобетазол (дермовейт) и др. Они обладают высокой противовоспа- лительной, противоаллергической и противозудной активностью, плохо всасыва- ются и практически не дают системных реакций. В острых случаях гормоны на- значают местно в течение 3—7 дней, при хронических заболеваниях — 15 дней и более. Поскольку в генезе кожных болезней часто присутствует инфекция (или осложняет их), а глюкокортикоиды снижают иммунитет и могут провоцировать и усилить ее, в мази и кремы нередко вводят антибиотики и противогрибковые средства. Выпускаются комбинированные препараты: акридермГЕНТА(бетаме- тазон + гентамицин), тридерм (бетаметазон + гентамицин + клотримазол), флуцинар Н (флуоцинолона ацетонид + неомицин) и др. Глазныеболезни.Насчитывают 28 заболеваний, при которых показано при- менение глюкокортикоидов. Среди них тяжелые, острые и хронические воспали- тельные и аллергические заболевания. В зависимости от характера и тяжести про- цесса препараты могут назначаться в вену (симпатическая офтальмия, воспаление сетчатки и др.) курсом в 3—7 дней, затем перорально. В большинстве случаев они назначаются в виде глазных капель или мазей (дексаметазон,гидрокортизон); выпускаются комбинированные глазные капли, мази: дексона(дексаметазон+ неомицин)и др. Вопрос о системном действии здесь не стоит. Тяжелые интоксикации в связи с инфекционными заболеваниями, энцефалит, менингит — глюкокортикоиды назначаются только совместно с рациональной химиотерапией. Заболеваниякрови—аутоиммунная гемолитическая анемия (начало — с внутривенной терапии); острая аллергическая пурпура, тромбоцитопения, агра- нулоцитоз у взрослых, апластическая анемия; при злокачественных заболевани- ях крови (лимфосаркоме, лейкозах) — для улучшения субъективного состояния больного. Перечисленными выше группами болезней отнюдь не ограничиваются по- казания для глюкокортикоидной терапии в неэндокринных целях. Ниже приво- дятся состояния и болезни, при которых их используют, хотя не все клиницисты признают их эффективность: острый диффузный и хронический гломерулонефрит, нефротический син- дром, сопутствующий волчанке; острый и хронический гепатит, печеночная кома, цирроз печени; травматический, ожоговый, операционный, кардиогенный шок — введение в вену в течение короткого курса (максимум 48—72 ч) в сочетании с другими сред- ствами; черепно-мозговая травма, ишемический инсульт, синдром повышенного внутричерепного давления; трансплантация органов и тканей с целью предупреждения реакции оттор- жения. Дозы гормонов, применяемых для фармакодинамической терапии, как прави- ло, значительно превосходят те, что используются для заместительной терапии, т. е. близкие к физиологической продукции гидрокортизона. Условно дозы гормо- нальных препаратов делят на очень высокие, высокие, средние и поддерживаю- щие. В любом случае дозы глюкокортикоидов остаются строго индивидуальными и зависят от природы и тяжести патологии, состояния больного, возраста и ряда других факторов. Достаточно детально они приводятся в справочниках и руко- водствах для каждого препарата. Границы же между поддерживающими и очень высокими дозами велики. В качестве примера можно привести соотношение дози- ровок для одного из наиболее активных глюкокортикоидов — дексаметазона. Так, суточные поддерживающие дозы гормона варьируют в пределах 1—4 мг внутрь. Больным же в критическом состоянии (энцефалит, ожоговый шок, черепно-моз- говая травма, инсульт с угрозой отека мозга и др.) гормон вводят внутривенно в суточных дозах 200—300 мг в несколько вливаний с интервалами 2—6 ч на про- тяжении 1—2 сут. Примерно такие же соотношения поддерживающих и очень больших суточных доз используются при лечении и другими глюкокортикоида- ми. В результате многолетней широкой практики глюкокортикоидной терапии были выработаны основные принципы дозирования препаратов: индивидуальный подбор доз строго необходим (часто методом проб и оши- бок); дозы должны быть минимальными, но достаточными, особенно при дли- тельной терапии; рекомендуют, например, «пульсирующую» терапию; поддержи- вающую высокую дозу преднизолона (100 мг взрослому) 1 раз в сутки через день; однократное введение глюкокортикоида даже в очень высокой дозе (жиз- ненные показания) не опасно; кратковременная терапия в 1—3 дня даже очень высокими дозами не опас- на, если исключены специальные противопоказания (см. ниже); при длительной гормонотерапии после достижения ее цели отмена гормо- на должна быть постепенной (пропорционально ее длительности), иногда режим отмены занимает несколько месяцев. При этом дозы ступенчато сокращают на небольшую величину через каждые 2—3 дня либо чередуют обычную для этого больного дозу с минимальной. Внезапная отмена гормона недопустима и чревата очень серьезными осложнениями, вплоть до смертельного исхода. Если по ходу отмены возникает серьезная инфекция, больной получает травму или ложится на операцию, приходится возвращаться к полным дозам, даже выше обычных под- держивающих. Осложнения терапии глюкокортикоидами. При системной терапии гормонами осложнений много, поэтому необходимость и ожидаемые результаты лечения по данному показанию должны превышать возможные риски. Синдром отмены при внезапном прекращении приема гормона или зна- чительном снижении дозы. В результате гипотрофии или атрофии собственных желез (как неработающих, поскольку гормон в избытке вводится извне) развива- ется острая надпочечниковая недостаточность, вплоть до шока (коллапса), и обо- стряются болезни, по поводу которых принимался препарат. В легких случаях синдром проявляется в виде бессонницы, потери аппетита, тошноты, головных болей, раздражительности, слабости, миалгии. В тяжелых случаях отмечаются нарушения поведения до психозов, генерализация процесса воспаления с лихо- радкой, легочными инфильтратами, воспалением серозных оболочек; активиза- ция инфекций и т. д. Лечение состоит в возвращении к приему высоких доз гор- мона, другой терапии, в более аккуратной последующей отмене препарата. При тяжелом синдроме — внутривенное введение глюкокортикоидов в высоких дозах в начале терапии. В соответствии с влиянием на углеводный и жировой обмены эти гормо- ны могут вызывать «стероидный диабет», утяжелять имеющийся, провоцировать переход скрытого диабета в явный, диабет II типа — в I и т. п. При острой необ- ходимости продолжать системное лечение гормонами требуется корректировка диеты и применение инсулина или пероральных гипогликемических средств. По- являются другие симптомы, характерные для гиперфункции коры надпочечников (синдром Кушинга), в частности обеднение жировых депо конечностей и отложе- ние жира на лице («лунообразное лицо»), шее, плечах, груди. Снижение иммунитета, в результате чего выявляются скрытые («дремлю- щие») инфекции, обостряются туберкулез и другие инфекции, возможна их гене- рализация; все это требует подключения химиотерапии. Обостряется имевшаяся в прошлом или провоцируется впервые возникшая язвенная болезнь желудка и кишечника. Проявление язвы возможно и при кра- тковременном введении высоких доз гормона внутривенно; при острой необхо- димости в кратковременной системной терапии гормонами следует проводить ее под прикрытием антацидов и других противоязвенных средств. Развивающийся при длительном лечении остеопороз может вести к патоло- гическим переломам позвонков, ребер, асептическим некрозам бедренной кости и головки плеча, особенно у лиц с иммобилизацией. Глюкокортикоиды в разной степени, но при лечении высокими дозами прак- тически все вызывают задержку натрия и воды, потерю калия, гипохлоремический алкалоз, увеличение ОЦК, АД, отеки, повышенную нагрузку на сердце. У больных гипертонической болезнью, при хронической сердечной недостаточности они могут резко утяжелить состояние, провоцировать тромбообразование, вызывать инфаркт миокарда или острую сердечную недостаточность. Другие, более редкие, но небезопасные осложнения: психическая гиперак- тивность, эйфория до психоза, атрофия кожи и подкожных тканей, повышение внутриглазного давления до глаукомы, задняя катаракта, похудание, миопатии, задержка роста у детей и т. п. Противопоказания к применению глюкокортикоидов. Они, собственно, оче- видны из тех осложнений, которые вызывает гормонотерапия. Язвенная болезнь в анамнезе служит противопоказанием к системной глюкокортикоидной тера- пии (пептические язвы желудка и двенадцатиперстной кишки); болезни сердца с признаками недостаточности, гипертоническая болезнь; хронические инфекции (острые — тем более); простой герпес, диабет, остеопороз, глаукома. Лишь в особо критических ситуациях (анафилактический шок, астматический статус и др.) до- пустимо применение гормона внутривенно в течение 1—2 дней с переходом затем на другую терапию. МИНЕРАЛОКОРТИКОИДЫ Главным минералокортикоидом у человека является альдостерон, который секретируется в количестве 100—200 мкг/сут при нормальном потреблении соли и воды. Кроме него, надпочечники выделяют предшественник альдостерона де- зоксикортикостерон, который в 10—20 раз менее активен и значительной физио- логической роли не играет. В качестве минералокортикоидного средства приме- няется синтетический препарат — флудрокортизон(кортинефф), он по актив- ности примерно в 3—4 раза уступает альдостерону. Механизм и характер действия минералокортикоидов. Главным стимулом для секреции альдостерона является, по-видимому, ангиотензин II, значитель- но меньшую роль играет АКТГ. В почках (конечная часть дистальных канальцев и собирательные трубочки), клетках ЖКТ, слюнных и потовых железах имеют- ся специализированные рецепторы, через которые гормон (и его синтетический аналог) поступает в цитоплазму, далее — в ядро и стимулирует выработку белка- переносчика ионов натрия. Усиление реабсорбции натрия в почках слабо связа- но с выходом в просвет канальцев калия и водорода, тем не менее, при избытке гормона наступает гипокалиемия и гипохлоремический алкалоз. Изменение (уве- личение) объема вне- и внутриклеточной жидкости является вторичным по от- ношению к задержке натрия. Физиологическая роль альдостерона — сохранение в организме необходимых количеств натрия и воды, предупреждение их потери при экстремальных ситуациях (кровопотеря, высокая температура среды, недо- статок поступления с пищей и т. п.). Показания к применению. По существу, основным показанием к применению флудрокортизона является хроническая (болезнь Аддисона) и острая надпо- чечниковая недостаточность. Заместительная терапия проводится назначением флудрокортизона (совместно с гидрокортизоном) внутрь в дозе 0,1—0,3 мг 1 раз в сутки, или через день, или 2 раза в неделю в зависимости от тяжести заболева- ния. При острой надпочечниковой недостаточности препарат применяют также в комбинации с глюкокортикоидами. Кроме того, флудрокортизон используется при некоторых формах артериальной гипотензии. В больших дозах проявляет глюкокортикоидную (противовоспалительную) активность. При передозировке флудрокортизона возникают отеки, гипокалиемия, повы- шение ОЦК, АД, головные боли, в тяжелых случаях — отек легких и мозга. | ||||||||||||||||
