УЧЕБНИК Онкология. Ш. X. Ганцев 2006. Учебник для студентов медицинских вузов. 2е изд., испр и доп. М. Ооо Медицинское информационное агентство
 Скачать 4.2 Mb. Скачать 4.2 Mb.
|
|
Глава 13. Рак желудка 5) возрастом и общим состоянием больных; 6) наличием сопутствующей патологии. Методами лечения больных раком желудка являются: хирургический; лучевая терапия; химиотерапия и комбинированное лечение. Основным методом лечения рака желудка является оперативное, которое предпочтительно проводить в условиях специализированного онкологического учреждения, имеющего соответствующую диагностическую инфраструктуру и возможности для проведения адекватной химио- и лучевой терапии. Цель хирургической операции состоит в удалении пораженной опухолью части желудка в пределах здоровых тканей с учетом ее внутристеночного распространения в едином блоке с регионарными лимфатическими узлами, которые могут содержать метастазы. В онкологическом плане радикальность операции определяется скорее не уровнем резекции, а удалением связочного аппарата, содержащего лимфатические узлы I и II этапов первых трех коллекторов лимфооттока (D1-D2). Показания к проведению операции определяются локализацией опухоли в желудке, ее распространенностью, наличием метастазов в регионарные лимфатические узлы, характером анатомического роста опухоли, прорастанием опухоли в соседние органы, общим состоянием больных и сопутствующими заболеваниями. Противопоказаниями к проведению радикальных операций служат преклонный возраст, резкое истощение или, наоборот, ожирение, наличие тяжелых сопутствующих заболеваний: расстройство сердечной деятельности, сахарный диабет, печеночная, почечная недостаточность и другие, так как после продолжительного и объемного вмешательства, сопровождающегося тяжелой операционной травмой, могут обостряться сопутствующие заболевания, и поэтому в ряде случаев у таких больных выполняются менее объемные операции. При ограниченно растущих экспансивных формах рака желудка — полипо-видных и блюдцеобразных, когда четко определяется их граница, возможна менее обширная операция. А при инфильтративных формах с нечеткими гра- Рис. 13.24. Объем операции при субтотальной дис тальной резекции желудка 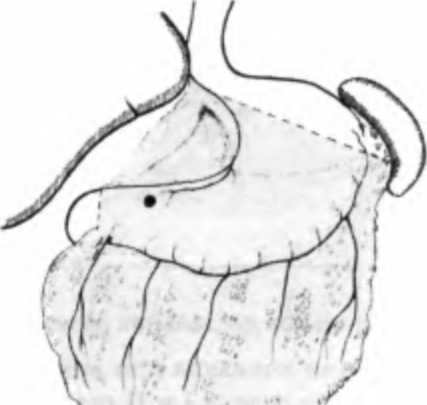 Часть И. Частная онкология ницами (при этих формах рака опухолевые клетки могут быть обнаружены на расстоянии до 8 см и более от основного очага) следует производить более расширенные операции. Тотальное поражение желудка опухолевым процессом и множественные поражения диктуют необходимость удаления всего органа — гастрэктомии. При наличии метастазов в регионарных лимфатических узлах объем оперативных вмешательств увеличивается. Основными радикальными операциями, выполняемыми при раке желудка, являются дистальная субтотальная резекция желудка, гастрэктомия и проксимальная субтотальная резекция желудка (рис. 13.24). Данные о видах хирургического лечения при различной локализации и анатомических формах роста рака желудке представлены в табл. 13.3. Однако выбор объема операции в каждом конкретном случае производится индивидуально. Таблица 13.3 Хирургическое лечение рака желудка в зависимости от локализации и формы роста
Субтотальная дистальная резекция Операция показана при раке нижней трети желудка с поражением пилороан-трального отдела I и II стадий, распространяющегося не выше угла желудка. При III стадии рака желудка и при опухолях, распространяющихся выше угла желудка предпочтительно проведение гастрэктомии. Глава 13. Рак желудка  Рис. 13.25. Резекция желудка по Биль-рот П. Желудочно-кишечный анастомоз (по И. Литтманн, 1985) 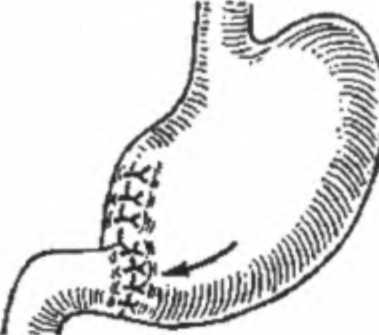 Рис. 13.26. Резекция желудка по Бильрот I (по И. Литтманн, 1985) Объем данной операции состоит в удалении дистальных /4 желудка вместе со связочным аппаратом и заключенными в нем лимфатическими узлами. Удаляется вся малая кривизна. По большой кривизне граница резекции проходит до отхождения коротких желудочных артерий, за счет которых осуществляется питание оставшейся культи желудка. После удаления препарата культя двенадцатиперстной кишки ушивается погружными швами. Мобилизуется петля тощей кишки, которая перемещается в верхний этаж брюшной полости перед ободочной кишкой или через тоннель в брыжейке поперечно-ободочной кишки позади ободочной кишки. Желудочно-кишечный анастомоз, в основном, накладывается по типу бок в бок по Финстереру (рис. 13.25). При экзофитной, небольших размеров опухоли возможно проведение резекции желудка по Бильрот I с наложением прямого анастомоза между культей желудка и двенадцатиперстной кишкой (рис. 13.26). Субтотальная проксимальная резекция желудка В основном производится из абдоминального доступа. Данная операция выполняется при раке кардиального отдела желудка I и II стадий. При этом полностью уда- Рис. 13.27. Объем операции при субтотальной проксимальной резекция желудка 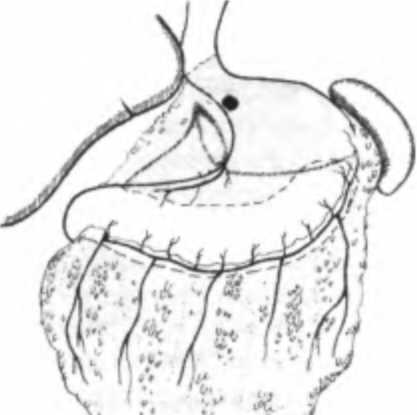 Часть П. Частная онкология ляется вся малая кривизна желудка с малым сальником и параэзофагеальными лимфатическими узлами и частью большого сальника (рис. 13.27). В удаленном блоке тканей находятся околокардиальные лимфатические узлы и лимфатические узлы, расположенные в толще малого сальника по ходу правой желудочной артерии, желудочно-поджелудочная связка вместе с группой регионарных лимфатических узлов. Между пищеводом и оставшейся частью желудка накладывается анастомоз. При опухолях кардиоэзофагеальной зоны, распространяющихся выше ножек диафрагмы, выполняют резекцию нижней трети пищевода. При этом формируется инвагинационный пищеводно-желудочный анастомоз, который располагают в заднем средостении (операция Гарлока). При раке проксимального отдела желудка III стадии или инфильтративных формах производится гастрэктомия. Гастрэктомия - полное удаление желудка Выполняется чрезбрюшинно и комбинированным доступом — через брюшную полость и чресплеврально. Показаниями к проведению чрезбрюшинной гаст-рэктомии являются: рак средней трети желудка с переходом на тело и дно желудка; инфильтративные формы рака нижней трети с распространением по малой кривизне выше угла желудка на среднюю треть; тотальное поражение желудка; первично-множественные опухоли (наличие в желудке двух-трех опухолевых узлов) или внутриорганные метастазы. Показанием к гастрэктомии из комбинированного торакоабдоминального доступа является переход опухоли на пищевод, что определяется клиникой дисфагии или рентгенологическим исследованием. При гастрэктомии производится полное удаление всего желудка с сальниками и связочным аппаратом со всеми зонами регионарного метастазирования (рис. 13.28). После удаления препарата культя двенадцатиперстной кишки 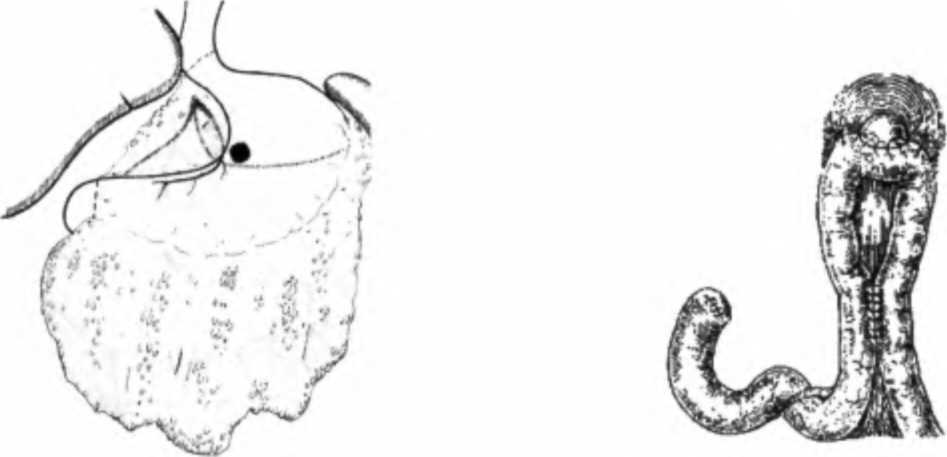 Рис. 13.28. Объем операции при гастрэктомии Рис. 13.29. Эзофагоеюноанастомоз с межкишечным анастомозом (по И. Литтманн, 1985) Глава 13. Рак желудка ушивается погружными швами, а между сформированной петлей тонкой кишки и культей пищевода накладывается анастомоз по типу конец в бок (рис. 13.29). В связи с отсутствием серозного покрова на пищеводе, рыхлости его мышечного слоя и плохого кровоснабжения большое значение при гастрэктомии имеет создание надежного пищеводно-кишечного анастомоза. При мобилизации максимально сохраняется кровоснабжение пищевода; следует избегать натяжения швов анастомоза. Анастомоз дополнительно укрывают местными тканями и петлей кишки. Улучшение результатов хирургического лечения рака желудка в значительной степени связано с усовершенствованием техники удаления лимфатических узлов. При проведения радикальной операции производится удаление лимфатических узлов, расположенных вдоль печеночной артерии, паракар-диальной клетчатки с лимфатическими узлами, клетчатки с лимфатическими узлами, расположенными вдоль чревного ствола, панкреатолиенальных лимфатических узлов с забрюшинной клетчаткой между верхним краем поджелудочной железы, аортой и левой ножкой диафрагмы. В результате расширенной лимфаденэктомии полностью удаляется клетчатка с лимфатическими узлами от ворот печени до ворот селезенки. Рак желудка на ограниченном участке может прорастать в поджелудочную железу, поперечно-ободочную кишку, печень, селезенку, левый надпочечник. При распространении опухоли на соседние органы выполняются расширенные комбинированные резекции и гастрэктомии, при этом наряду с частичным или полным удалением желудка резецируют участок соседнего органа. Комбинированные резекции допустимы при отграниченных опухолях у относительно физически крепких больных. При инфильтративных формах опухолей, когда граница между здоровым и пораженным отделами определяется с трудом, комбинированные резекции не проводятся, так как уже в ближайшие месяцы пациенты погибают от распространенности процесса. Наиболее часто производятся комбинированная гастрэктомия или субтотальная проксимальная резекция желудка с удалением селезенки и дистальной половины поджелудочной железы с лимфатическими узлами, расширенная гастрэктомия (спленопанкреатогастрэктомия), субтотальная резекция желудка с брыжейкой поперечной ободочной кишки. Особую сложность представляет оперативное лечение рака культи желудка, что связано с наличием спаечного процесса в брюшной полости после предыдущей операции и прорастанием опухоли в соседние органы. Все это увеличивает травматичность операции и требует применения комбинированных резекций. На практике выполняют экстирпацию культи желудка с наложением эзофаго-еюноанастомоза. Достаточно трудным является оперативное лечение перфора-тивного рака. Методом выбора при хирургическом лечении осложненного рака является резекция желудка. Противопоказаниями к одномоментной операции являются: тяжелое общее состояние больного, преклонный возраст, перитонит, высокое расположение опухоли, прорастание опухоли в соседние органы. При наличии противопоказаний показана двухэтапная тактика, когда на первом этапе производится ушивание перфорационного отверстия, и в кратчайшее время после чего выполняется отсроченная резекция желудка. Часть П. Частная шксшгия 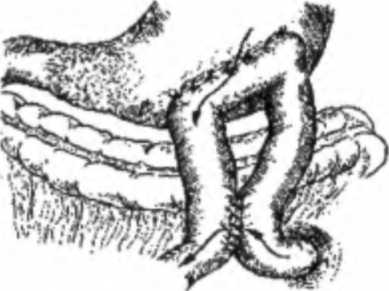 Рис. 13.30. Передний гастро энтероанастомоз с межкишеч ным анастомозом (по И. Литт манн, 1985) В терминальных стадиях рака желудка из-за распространенности процесса у многих больных произвести радикальную операцию не представляется возможным. Однако у многих из этих пациентов течение болезни может осложняться пилоростенозом, дисфагией, может развиться желудочное кровотечение, прободение опухоли. Для облегчения общего состояния больного, восстановления проходимости пищи, устранения распадающейся кровоточащей опухоли выполняют симптоматические, паллиативные операции. При раке желудка выполняют два типа паллиативных операций. При первом типе вмешательств операция, не устраняя очага поражения, направлена на улучшение питания и общего состояния больного. Такими операциями являются обходной анастомоз между желудком и тонкой кишкой — гастро-энтероанастомоз, гастро- и еюностомии. При втором типе операций удаляется первичный очаг опухоли или метастазы. К таким операциям относятся паллиативные резекции, паллиативные гастрэктомии и удаление метастазов. Гастроэнтеростомия (наложение гастроэнтеростомоза) Желудочно-кишечный анастомоз накладывается при иноперабельном раке выходного отдела желудка, и эта операция является наиболее частым паллиативным вмешательством (рис. 13.30). Смысл операции заключается в создании соустья между желудком и тощей кишкой. В настоящее время выполняют заднюю — позадиободочную, реже переднюю — впередиободочную гастроэнтеростомию. В первом случае через отверстие в брыжейке поперечно-ободочной кишки выводят заднюю стенку желудка и соединяют анастомозом с петлей тонкой кишки. Во втором варианте петлю кишки проводят впереди от поперечно-ободочной кишки, прикладывают к передней стенке желудка и соединяют с ним соустьем. В 8-10 см ниже гастроэнтероанастомоза обычно накладывается межкишечный брауновский анастомоз. Гастросгомия Операцию применяют при неоперабельном раке проксимального отдела желудка и пищевода, сопровождающемся нарушением проходимости пищи. Предложено более ста модификаций этой операции. Наибольшее распространение получила гастростомия по Кадеру и Витцелю (рис. 13.31). Энтеростомия Кишечный свищ или энтеростому накладывают для обеспечения питания больного при раке желудка и создания проходимости пищеварительного тракта (рис. 13.32). Операция также производится при обширном поражении желудка с нарушением проходимости и невозможности наложить гастростому. Подобная операция является единственным средством помочь неоперабельному больно- Глава 13. Рак желудка 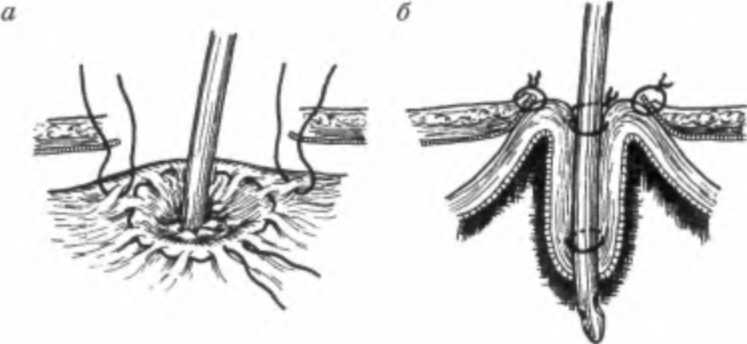 Рис. 13.31. Гастростомия по Кадеру (по И. Литтманн, 1985): а — закрепление катетера в желудке; б — формирование свища с катетером в сформированном канале 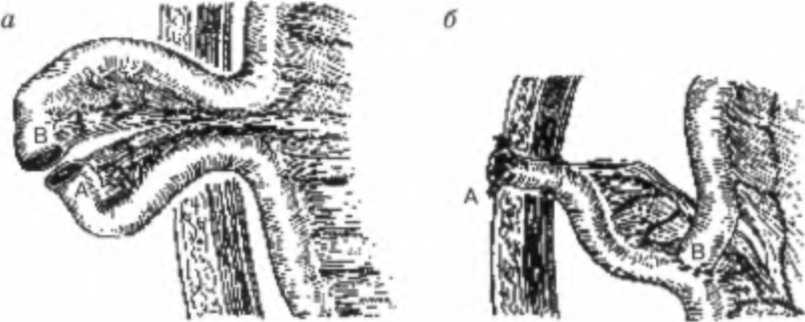 Рис. 13.32. Еюностомия по Майдлю (по И. Литтманн, 1985): а — пересечение петли тонкой кишки; б — отводящая кишка (А) фиксируется к коже, приводящая (В) — анастомозирует с отводящей кишкой му раком резецированного желудка. Чаще искусственный свищ создается в начальном отделе кишечника (еюностомия). Однако еюностомия не пользуется популярностью среди хирургов. Это связано с тем, что введение зонда, значительно суживающего просвет кишки, вызывает застой и создает условия для вытекания кишечного содержимого. Ко второму типу паллиативных операций относятся паллиативные резекции. Эти операции, в основном, выполняются при невозможности полного удаления метастазов в лимфатических узлах или в органах при удалимости первичной опухоли. Паллиативную резекцию желудка производят главным образом в целях увеличения эффективности последующей лучевой и химиотерапии. Противопоказаниями к проведению паллиативной резекции являются: метастазы в брюшину, брыжейку, сальник, асцит; отдаленные метастазы в кости, головной мозг, легкие и т.д., тяжелое общее состояние больного. Паллиативное удаление первичного очага позволяет уменьшить массу опухоли и, тем самым, снизить токсическое ее влияние на организм больного, устранить источник непроходимости и кровотечения, что позволяет больному жить некоторое время с метастазами. В основном паллиативные резекции вы- Часть П. Частная онкология полняются с целью дальнейшего проведения химио- и лучевой терапии. Обходные анастомозы, гастро- и еюностомы также облегчают проведение лекарственного лечения, поскольку ослабленный голодом больной не в состоянии выдержать лечение. Улучшение состояния пациента после начала питания через стому в дальнейшем позволит применить химиотерапию. Техника таких операций такая же, как и обычной резекции желудка, но без удаления лимфатических узлов или метастазов. Отдаленные результаты хирургического лечения рака желудка зависят от стадии заболевания, гистологической структуры опухоли и своевременности начатого лечения. При начальных формах рака 5-летняя выживаемость составляет в среднем свыше 90 %, 10-летняя — 75 %. Однако более половины пациентов раком желудка поступают на лечение в запущенном состоянии, когда радикальная операция возможна лишь у 3 0-40 % всех больных. В целом при экспансивном раке 5-летняя выживаемость достигает 40-45 %, при инфиль-тративном — 3-5 %. Наличие метастазов или прорастание серозной оболочки желудка в 2-3 раза ухудшает результаты. После гастрэктомии и проксимальной резекции 5 лет живут 20-25 % радикально оперированных. Средняя продолжительность жизни больных после радикальной операции по поводу осложненного перфорацией и кровотечением рака составляет до 30 месяцев. Неудовлетворительные результаты хирургического метода лечения рака желудка явились предпосылкой к разработке комбинированного метода лечения. Резекция желудка или гастрэктомия производится в сочетании с лучевым или химиотерапевтическим воздействием на опухоль в пред- или послеоперационном периоде. Однако высокая радиорезистентность рака желудка ограничивает применение лучевой терапии. Лучевую терапию рака желудка в основном проводят при локально контролируемых формах — при кардиальном и кардиоэзофагеальном раке, при котором риск развития лучевого повреждения относительно невелик и предсказуем. Предоперационное облучение по интенсивной методике может увеличить количество радикальных вмешательств и показатели 5-летней выживаемости. Наиболее эффективными препаратами при лечении больных раком желудка являются 5-фторурацил, митомицин С, адриамицин, этопозид, препараты платины. В большинстве случаев рак желудка также является химиорезистентной опухолью, а системная внутривенная химиотерапия больных раком желудка в настоящее время не имеет перспектив в связи с низкой концентрацией препаратов в опухоли. Поэтому важным подходом при лечении больных раком желудка являются способы введения и доставки химиопрепаратов к опухолевому очагу. Наиболее адекватным путем доставки химиопрепаратов к раковой опухоли является их прямое введение в сосуды, питающие опухоль, через катетер, установленный в правой желудочно-сальниковой или левой желудочной артерии. Такая терапия, называемая внутриартериальной неоадъювантной полихимиотерапией (ВАПХТ), может выполняться не только на предоперационном этапе лечения, но и у неоперабельных больных. При сравнении эффективности лечения больных раком желудка оказалось, что наибольшая, 10-летняя, выживаемость была достигнута при применении селективной ВАПХТ с последующей операцией (64 %) и практически не менялась при системной химиотерапии с |
