УЧЕБНИК Онкология. Ш. X. Ганцев 2006. Учебник для студентов медицинских вузов. 2е изд., испр и доп. М. Ооо Медицинское информационное агентство
 Скачать 4.2 Mb. Скачать 4.2 Mb.
|
|
Глава 14. Рак ободочной кишки ♦ данные объективного исследования — применяются все методы объективного исследования: осмотр, пальпация, перкуссия брюшной полости с обязательным изменением положения больного; ♦ пальцевое исследование прямой кишки — также необходимо проводить в различных положениях больного. 2) Рентгенологическая диагностика — ирригоскопия, ирригография (см. рис. 14.7-14.9), обзорная рентгенография брюшной полости. Эти методы имеют свои разрешающие возможности и постоянно совершенствуются. 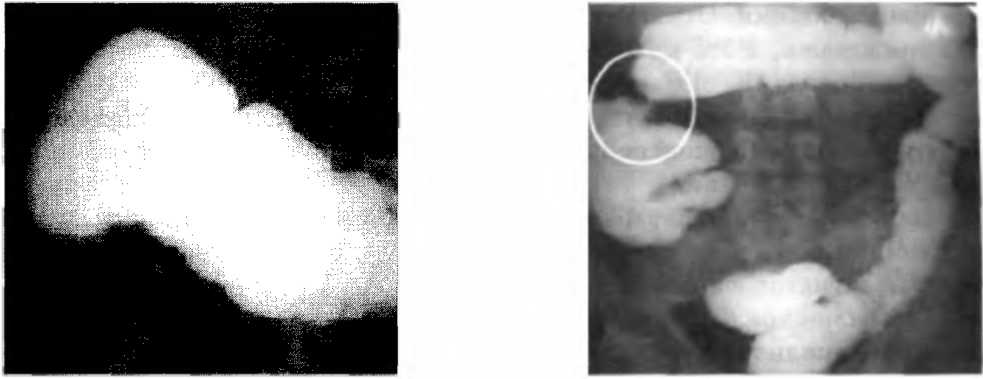 Рис. 14.7. Ирригограмма больной Ш., Рис. 14.8. Ирригограмма больного Е., 72 года. Опухолевое поражение восхо- 49 лет. Рак правого изгиба ободочной дящего отдела ободочной кишки кишки (обведено кружком) Исследование ободочной кишки проводится с применением контрастного вещества — раствора сернокислого бария, который вводится в толстую кишку с помощью клизмы. Тугое наполнение кишки раствором бария проводится не всегда, а по показаниям. Чаще используют следующую методику: 300-400 мл раствора сернокислого бария вводят в кишечник в положении больного на спине или левом боку и делают первый рентгеновский снимок. В этом случае контрастируете прямая и сигмовидная кишка. Далее, приподнимают ножной конец кушетки, на которой лежит больной, и в таком положении заполняется селезеночный (левый) изгиб и дистальный сегмент поперечно-ободочной кишки. Делают второй рентгеновский снимок. Затем больной поворачивается на правый бок, при этом заполняется правый изгиб. Больной встает в вертикальное положение — заполняется слепая кишка и восходящий отдел ободочной кишки. Для двойного контрастирования с помощью газоотводной трубки в просвет кишки вводят воздух. Чаще всего при опухолях выявляется дефект наполнения толстой кишки, депо бария, отмечается отсутствие гаустраций, наблюдается суже Рис 14.9 ирригограмма больного А., 65 лет. Рак сигмовидной кишки (обведено кружком) Часть П. Частная онкология ние просвета кишки, ригидность контура, ее нерасправление, нарушение сме-щаемости, перистальтики, а также затекание контрастного вещества за пределы контура кишки при появлении свищевого хода. Обзорная рентгенография брюшной полости позволяет определить чаши Клой-бера. Они свидетельствуют о нарушении пассажа по кишке, но могут быть как при обтурационной непроходимости, так и при паралитической. О состоянии пассажа по желудочно-кишечному тракту можно судить при помощи приема 2-3 глотков густого бария, который в норме через 2 ч должен покинуть просвет желудка, через 6-8 ч — тонкую кишку, а через 15-20 ч достичь прямой кишки. Отклонения от этих показателей свидетельствуют о нарушении пассажа, и это может служить основанием к принятию решения об экстренной операции. 3) Эндоскопическая диагностика — ректороманоскопия, фиброколоноско-пия, лапароскопия (с биопсией, взятием мазков для цитологического и гистологического исследований). Фиброколоноскопия позволяет осмотреть просвет толстой кишки до купола слепой кишки. Исследование включает обязательное взятие материала на цитологическое и гистологическое исследования. 4) Лабораторная диагностика: ♦ общий анализ крови (для опухоли толстой кишки характерны гипохром-ная анемия, повышение СОЭ, лейкоцитоз); ♦ анализ кала на скрытую кровь (положительные реакции Грегерсена, крип-тогемтеста); ♦ коагулограмма (наблюдаются признаки гиперкоагуляции); ♦ анализ крови на раково-эмбриональный антиген (РЭА). Он представляет собой гликопротеид, который содержится в плазме, кишечнике, поджелудочной железе и печени эмбрионов и новорожденных. В небольших концентрациях РЭА обнаруживается как у здоровых людей, так и у больных некоторыми формами злокачественных новообразований, в частности раком ободочной и прямой кишок. 5) Специальные дополнительные методы исследования для уточнения степени распространенности опухолевого процесса: ♦ сканирование печени — для диагностики гематогенных метастазов; ♦ УЗИ и компьютерная томография — для диагностики метастазов в печень и забрюшинные лимфатические узлы и коллекторы. 6) Эксплоративная {диагностическая) лапаротомия. Ниже приведены федеральные стандарты обследования больных с подозрением на рак ободочной кишки («Алгоритмы объемов диагностики и лечения злокачественных новообразований». — М., 2002). С18.00.1.* ОБСЛЕДОВАНИЕ (для всех стадий) С18.00.1.1. ОБЯЗАТЕЛЬНЫЕ ПРОЦЕДУРЫ *Код МКБ-10 Глава 14. Рак ободочной кишки
операционного материала С18.00.1.3.15. Консультация, пересмотр стекол гистологических препаратов Часть П. Частная онкология 14.12. ЛЕЧЕНИЕ РАДИКАЛЬНОЕ И ПАЛЛИАТИВНОЕ Основным методом лечения рака ободочной кишки является хирургический. Хирургическое лечение включает в себя: _1. Радикальные операции: а) одномоментные: правосторонняя гемиколэктомия, резекция поперечной ободочной кишки, левосторонняя гемиколэктомия, внутрибрюшная резекция сигмовидной кишки, передняя резекция ректосигмоидного отдела толстой кишки с восстановлением кишечной непрерывности или резекция ректосигмы по Гартману; б) двух- и трехэтапные операции: операция Цейдлера—Шлоффера (ко-лостомия + резекция кишки + закрытие кишечной стомы), операция обструктивной резекции ободочной кишки по Микуличу или по Грекову и др.; в) комбинированные операции с резекцией смежных органов и окружающих тканей при местно-распространенных формах рака ободочной кишки. На рис. 14.10 показан этап мобилизации опухоли слепой кишки (см. вклейку). 2. Паллиативные операции: а) наложение обходного анастомоза; б) наложение кишечной стомы — илеостома, цекостома, трансверзосто-ма, сигмостома. Оперативные вмешательства на ободочной кишке целесообразно заканчивать пальцевым растяжением (девульсией, редрессацией) ануса. По показаниям проводится интубация зондом или двупросветной трубкой приводящего отдела кишки. 14.12.1. Тактика при раке, осложненном острой кишечной непроходимостью Обтурационная кишечная непроходимость является одним из частых осложнений в течении рака ободочной кишки. На ее развитие влияет ряд факторов, из которых доминируют локализация, анатомическая форма и стадия опухолевого процесса. Непроходимость кишечника при раке сигмовидной или нисходящей ободочной кишки развивается в 2-3 раза чаще, чем при поражении правой половины ободочной кишки, по следующим причинам: 1) диаметр сигмовидной и нисходящей ободочной кишки почти вдвое меньше диаметра слепой и восходящей ободочной кишки; 2) в левой половине чаще развиваются эндофитные стенозирующие опухоли; 3) сформировавшийся плотный кал чаще обтурирует стенозированный участок, чем жидкое или кашицеобразное содержимое оральных отделов ободочной кишки. В лечении больных с острой кишечной непроходимостью, обусловленной опухолью, весьма ответственным моментом является выбор тактики и характера оперативного вмешательства. Как правило, такие операции проводятся в | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
