ВОСПАЛЕНИЕ 555. Воспаление введение
 Скачать 15.04 Mb. Скачать 15.04 Mb.
|
|
XV. Характер воспаления в зависимости от структурно-функциональных особенностей органов и тканей. 1. Легкие. Воспаление развивается чаще в бронхах, чем в респираторном отделе, так как бронхи представляют открытую среду для повреждающих факторов внешней среды. Но, несмотря на многочисленные защитные механизмы, инфекционные и другие агенты проникают в бронхиолы, альвеолы, вызывая бронхопневмонию. Бронхопневмония при этом носит очаговый характер. До слияния по величине соответствует пораженному калибру бронхов. Бронхопневмония подразделяется на
Гематогенное поражение альвеолярной паренхимы развивается реже, в частности метастатическим путем и преимущественно в верхних отделах легких, нося очаговый характер, и часто в субплевральных отделах. Двусторонний, лобарный или тотальный характер носят развивающиеся гематогенно пневмонии при системных, нередко аутоиммунных заболеваниях, когда базальные мембраны альвеол поражаются антителами или иммунными комплексами. Воспаление в легких, как и в других органах, развивается на базе микроциркуляторного русла, из которого проникают нейтрофильные, палочкоядерные гранулоциты, «запускающие» воспаление, где локализуются лаброциты, поддерживающие процесс, выделяя активные биологические амины. Однако в легком есть участки, где микроциркуляторное русло развито слабо, где нет скоплений лаброцитов или их мало. Это плотные фиброзные прослойки, окружающие крупные бронхи первых порядков, адвентиция всех ветвей легочной артерии до разветвления на артериолы, а также прослойки, подразделяющие анатомические единицы легких, особенно в верхних отделах; далее они сливаются с плеврой. Клеточные воспалительные инфильтраты здесь развиваются слабо или отсутствуют. Однако вследствие проникновения в лимфу из соседних воспалительных очагов протеолитических ферментов происходит растворение, коллагеновых фибрилл, между которыми скапливается лимфа. Эти изменения наблюдаются и при гемодинамически обусловленном отеке легких и нередко рентгенологически ошибочно принимаются за интерстициальную пневмонию. Исключением служит вовлечение этих прослоек в нагноительный процесс, когда почкующиеся капилляры грануляций проникают в них или расплавляются под действием ферментов нейтрофилов. В легком обильно развита микроциркуляторная сеть в альвеолярной ткани, всей толще мелких бронхов, внутренней и средней оболочках крупных бронхов. Строма здесь рыхлая, преобладают ретикулярные и тонкие коллагеновые волокна. Именно эти структуры являются основной базой воспалительных реакций легкого. 2. Желудок, кишечник, брюшина. Воспалительные изменения могут развиваться во всех слоях стенки желудка и кишечника, но наибольшее клиническое значение имеет воспаление слизистой оболочки. Слизистая оболочка пищеварительного тракта обладает рядом особенностей, определяющих своеобразие развивающихся в ней воспалительных изменений. Эти особенности касаются как ее паренхимы (железы и поверхностный эпителий), так и стромы (собственная пластинка). Для эпителия пищеварительного тракта характерно активное клеточное обновление (физиологическая регенерация). Источником всех эпителиоцитов являются недифференцированные (стволовые) клетки, расположенные в строго локализованных генеративных, или стартовых зонах. В желудке эти зоны занимают область шеек желез, кишечнике — дно крипт. Из этих участков клетки перемещаются в функциональные зоны, подвергаясь при этом дифференциации, а затем отторгаются в просвет. Постоянство структуры слизистой оболочки обеспечивает строгая синхронизация всех фаз клеточного обновления: пролиферации, миграции, дифференциации и экструзии. Альтернативные изменения эпителия, возникающие при воспалении, приводят к компенсаторному усилению пролиферации и миграции. В результате этого на месте зрелого специализированного эпителия оказываются не полностью дифференцированные клетки. Длительное действие повреждающего фактора приводит к значительным структурным изменениям слизистой оболочки. Это и является морфологическим субстратом нарушения функции органа. Из особенностей морфогенеза структурных нарушений вытекает и возможность «обратного развития» с восстановлением структуры и функции органа после устранения повреждающего фактора. Собственная пластинка (строма) слизистой оболочки всегда содержит элементы лимфоидной ткани. Лимфоидная ткань пищеварительного тракта в функциональном отношении считается идентичной лимфоидной ткани лимфатических узлов и селезенки. Она занимает 25% массы слизистой оболочки. В состав лимфоидной ткани пищеварительного тракта ходят межэпителиальные лимфоциты, лимфоциты и плазматические клетки собственной пластинки, а также лимфоидные узелки (фолликулы). Большинство межэпителиальных лимфоцитов относится к клеткам-супрессорам, также они могут участвовать и в регуляции пролиферации эпителия. Интактные лимфоидные клетки влияют на пролиферацию и дифференциацию кишечного эпителия как в норме, так и при целиакии. В собственной пластинке слизистой оболочки желудка и кишечника преобладают В-лимфоциты и плазматические клетки, почти 90% которых синтезируют IgА. Секреторный IgА при взаимодействии с антигенами не присоединяет комплемент и поэтому не повреждает ткани, не препятствует прикреплению микроорганизмов других антигенов к эпителию. Источником плазматических клеток слизистой оболочки считаются лимфатические фолликулы. Желудок. Воспаление желудка (гастрит) может быть острым и хроническим. Кишечник. Воспаление различных отделов кишечника лежит в основе большой группы заболеваний. Это не только энтерит и колит, но и целиакия, болезнь Уиппла, болезнь Крона, неспецифический язвенный колит, поражение кишечника при многих инфекциях, среди которых особое место занимает ВИЧ-инфекция. Брюшина. Уникальные свойства брюшины обусловлены ее анатомическими особенностями и определяются своеобразием строения и функции мезотелия, волокнистого каркаса, межклеточного вещества, а также гемомикроциркуляторного и лимфомикроциркуляторного русла. Во многих участках ее имеются две сети лимфатических капилляров, которые взаимодействуют с хорошо развитой системой гемомикроциркуляции. Важно подчеркнуть, что различные области брюшины имеют некоторые анатомо-функциональные особенности, что находит отражение в клинической картине местного, распространенного или разлитого перитонита. Функционально-морфологическими особенностями брюшины объясняется ее огромная всасывательная способность. 3. Печень. Особенности воспаления в печени определяются прежде всего этиологическими факторами, однако структурно-функциональные особенности органа не менее важны для характеристики воспалительной реакции. Своеобразие строения печени определяется прежде всего особым ее положением. Печень — это барьер между пищеварительным трактом и остальными системами организма. Структурно-функциональной единицей печени считается печеночная долька. В основе выделения групп воспалительных заболеваний печени лежит структурный принцип. Воспалительный процесс, локализующийся преимущественно в паренхиме и строме печени, называют гепатитом, в желчных протоках — холангитом и холангиолитом. Характеристика этих воспалительных процессов складывается из повреждения, воспалительной инфильтрации, трансформации клеток, завершающейся фиброзом. Особенности этих компонентов воспалительной реакции в печени зависят от этиологии процесса и механизма развития. 4. Почки Воспаление в ткани почек локализуется в клубочках или в строме, причем характер воспалительной реакции определяется не только особенностью ее причины и механизма развития, но и своеобразием функционирования упомянутых структур. 4.1. Гломерулонефрит. Значение структурно-функциональных особенностей почечной ткани, в частности ее клубочков, в развитии воспаления наиболее ярко представлено при гломерулонефрите. Механизм его развития в подавляющем большинстве случаев связан с иммунными реакциями. Исследования, проведенные в этом направлении, позволили получить огромное количество фактов, убеждающих в причастности структурных элементов клубочков к разыгрывающейся в них иммунной реакции. 4.2. Тубулоинтерстициальный нефрит, Тубулоинтерстициальный нефрит (ТИН) представляет собой гетерогенную группу заболеваний, имеющих разные этиологию и патогенез и характеризующихся преимущественным поражением интерстиция и канальцев почек; возможны вторичные изменения клубочков. Наибольший интерес для понимания роли структурно-функциональных особенностей тубулостромальных отношений почечной ткани в развитии этого своеобразного варианта межуточного нефрита имеет ТИН, развитие которого связано с иммунными механизмами, т. е. иммунологически обусловленный, или иммунный тубулоинтерстициальный, нефрит (ИТИН). 5. Сердце. Особенности воспаления в сердце зависят от строения тканей, образующих эпикард, миокард и эндокард. Эндокард ( рис. 45) по строению близок сосудистой стенке, что и обусловливает особенности развивающегося в нем воспаления. Здесь наиболее часто возникает фибринозное либо гранулематозное воспаление. 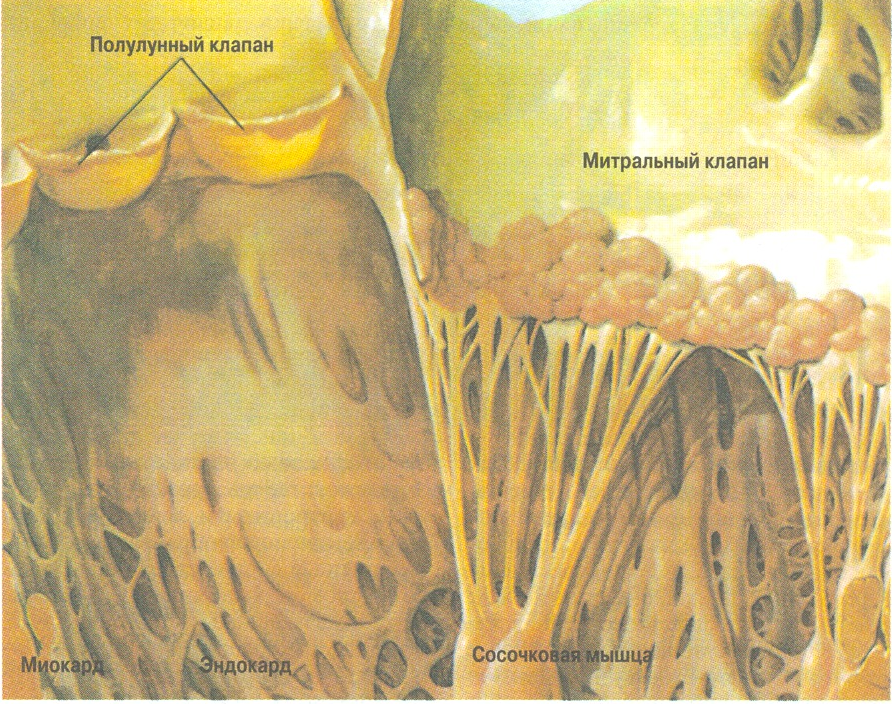 Рис. 45. Здесь отчетливо виден митральный клапан, пораженный эндокардитом, который распространился также на соседний полулунный клапан аорты. Это прогрессирующая стадия подострого эндокардита. На изъязвлениях образовались разрастания рубцовой ткани. Миокард (рис. 46)состоит из поперечнополосатой мышечной ткани и соединительнотканного каркаса. При его воспалении мышечные волокна подвергаются дистрофии, некробиозу и некрозу, в то время как воспалительный инфильтрат располагается в основном в интерстициальной ткани или в области очага некроза кардиомиоцитов. В миокарде обычно возникает серозное, иногда гнойное воспаление в виде абсцессов, а также гранулематозное воспаление. 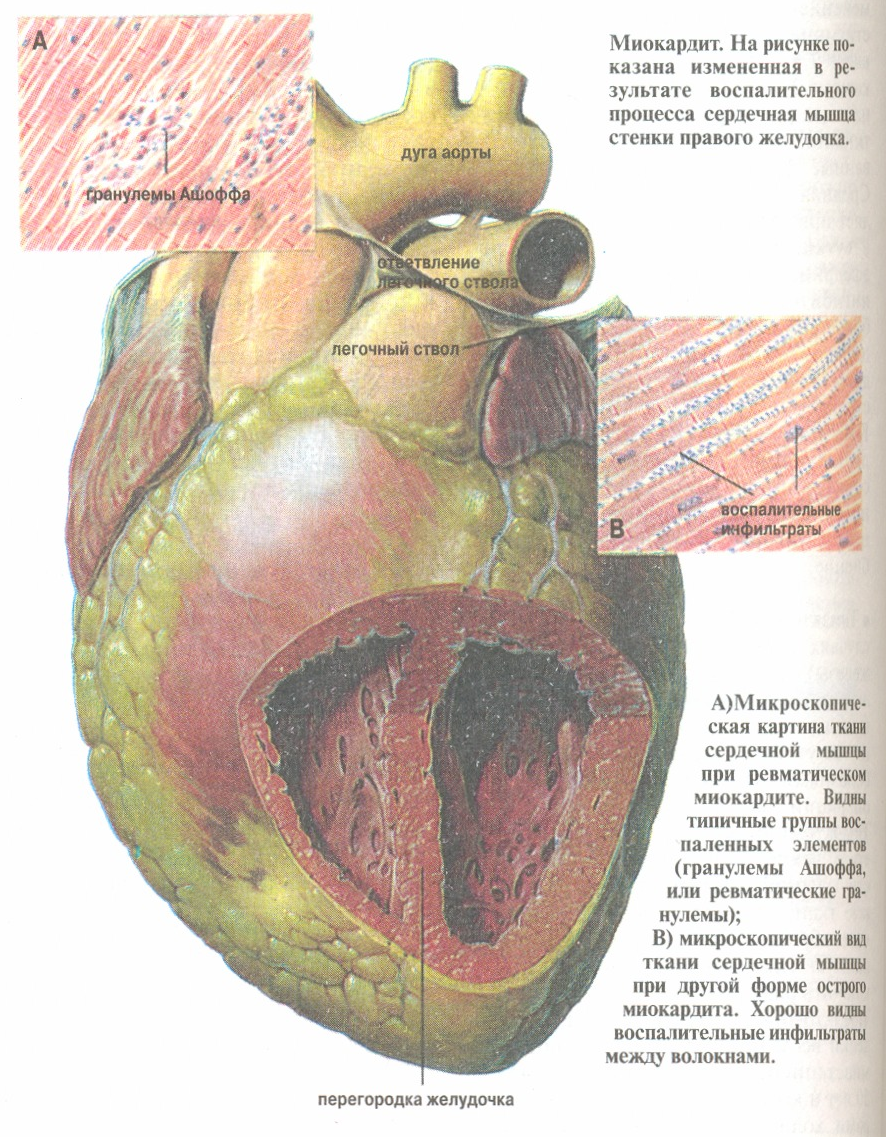 Рис. 46. Рис. 46. Эпикард представляет собой серозную оболочку и включает мезотелий, базальную мембрану и различные комбинации эластических и коллагеновых волокон. Возникающий в нем воспалительный процесс несет все признаки, характерные для воспаления серозных оболочек, в которых обычно развивается фибринозное или гнойно-фибринозное воспаление; редко встречается гранулематозное воспаление. Сочетание разнородных тканей в стенке сердца объясняет развитие нередко изолированного поражения одного из его слоев эндокарда, миокарда или перикардита, хотя при определениях условиях в воспалительный процесс могут вовлекаться одновременно эндокард и миокард (кардит) или все оболочки сердца (панкардит). Однако и при этом сохраняются особенности, обусловленные своеобразием структуры оболочек сердца. 6. Сосуды. Характер воспаления, развивающегося в сосудах, во многом определяется структурными особенностями сосудистой стенки. Как известно, она включает эндотелиальную выстилку, базальный слой, эластические мембраны, коллагеновые волокна, межуточную субстанцию, гладкие мышечные клетки, адвентициальную соединительную ткань, систему таза vasa vasorum (сосуды сосудов), перицитарные клеточные элементы. Повреждение эндотелия сопровождается выбросом коагулирующих факторов, запускающих свертывающую систему крови, в результате чего развивается тромбоз, что проявляется картиной тромбоэндоваскулита. Нарушение целостности базального слоя и эластического барьера способствует проникновению внутрь стенки из просвета сосуда иммунных комплексов, компонентов плазмы, фибрина, форменных элементов крови. В исходе развиваются отек сосудистой ткани, плазморрагия вплоть до фибриноида, лейкоцитарная реакция — формируется картина экссудативного воспаления. Деструкция клеточных и неклеточных элементов сосудистой стенки вследствие токсического воздействия комплемента, цитокинов, лизосомных ферментов, перекисных радикалов сопровождается альтернативными процессами и некротическими изменениями, в том числе фибриноидным некрозом, что проявляется деструктивными формам васкулита. Пролиферация эндотелиальных клеток, перицитов, клеток адвентициального слоя, инфильтрация сосудистой стенки мононуклеарными клетками являются выражением пролиферативного воспаления. Инициативным звеном в возникновении воспаления могут быть vasa vasorum, откуда процесс переходит на другие слои стенки. Воспалительный процесс, развивающийся в стенках сосудов, имеет широкий спектр морфофункциональных и клинических проявлений, что связано как со сложностью структурно-функциональной организацией сосудистой системы, так и с разнообразием патогенетических механизмов, лежащих в основе этого процесса. Воспаление, протекающее в ткани сосудов, принято обозначать терминами васкулит или ангиит. 7. Мышцы. Распространенность, течение и исход воспалительных реакций в мышцах во многом определяются сложной организацией паренхимы мышечной ткани и особенностями архитектоники стромального компонента. Каждое мышечное волокно имеет индивидуальную иннервацию. С патологией холинорецепторов сарколеммы связано нарушение нервно-мышечного проведения возбуждения при миастении, при этом признаки иммунного воспаления в виде лимфогистиоцитарных инфильтратов выявляются вблизи нервно-мышечных соединений. Следует отметить еще одну особенность скелетной мышцы: она состоит из мышечных волокон различных типов (красных и белых), что связано с иннервацией их разными мотонейронами (соответственно медленными и быстрыми). Избирательное вовлечение в патологический процесс того или другого типа волокон имеет практическое значение в дифференциальной диагностике некоторых мышечных заболеваний. Стромальный компонент скелетных мышц представлен анастомозирующей системой соединительной ткани — пери- и эндомизием с широкой сетью сосудов и нервов. При различного рода повреждениях и заболеваниях мышц строма служит плацдармом воспалительных и репаративных процессов, а тесная анатомическая связь различных ее отделов обусловливает диффузный характер экссудативного воспаления. Так, при флегмонах мышц различной этиологии, в частности при пиомиозите, гнойное расплавление скелетных мышц, вызванное золотистым стафилококком или гемолитическим стрептококком, быстро распространяется по интерстициальным пространствам и может охватывать обширные участки скелетной мускулатуры. Мышечная ткань характеризуется чрезвычайно развитой сосудистой системой. Повышение проницаемости капилляров при некоторых видах патология мышц обусловливает быстрое развитие подфасциального отека и вторичного гипоксического повреждения мышечных волокон и сосудов. Например, значительная экссудация после восстановления кровотока в длительно ишемизированных мышцах конечностей при компрессии их после удаления тромбоэмболов или снятия жгута вызывает сильнейшую гидратацию мышц со сдавлением мышечных волокон и увеличением размеров ишемического некроза. В сосудах микроциркуляторного русла отмечается резкое полнокровие, обнаруживаются микротромбы, десквамация эндотелия с обширными периваскулярными кровоизлияниями. Таким образом, создаются неблагоприятные условия для фагоцитоза некротического детрита и регенерации мышц. 8. Суставы. Острые и хронические артриты являются постоянным «спутником» инфекционных болезней, а также системных заболеваний соединительной ткани. Это связано прежде всего со структурно-функциональными особенностями синовиальной оболочки, адаптированной к быстрому обмену воды и растворимых веществ. Хорошо развитая поверхностная и глубокая капиллярная сеть синовиальной оболочки содержит значительное количество фенестр в базальной мембране и не отделена от поверхностного слоя и полости сустава базальной мембраной. Кроме того, капилляры образуют гломерулы, подобные тем, которые имеются в почечных клубочках, хороидальных сплетениях и др. Артрит. Основные морфологические изменения при синовите складываются из повреждения или утолщения синовиального пласта, а также клеточной инфильтрации покровного и поверхностного стромального слоев. 9. Кожа. Воспаление в коже вызывают различные как экзогенные, так и эндогенные повреждающие факторы. К первым относятся биологические (вирусы, грибы, животные паразиты), физические (лучевая энергия, высокая или низкая температура), химические (скипидар, кротоновое масло и др.) факторы, ко вторым — продукты азотистою обмена, распада опухолей, эффекторные клетки иммунной системы, медиаторы, иммунные комплексы и др. Воспалительный очаг в коже может быть небольшим, ограниченным или занимать большие площади, иногда весь кожный покров (эритродермия). Кожа постоянно вовлекается в процесс и при системных заболеваниях. XVI. Терминология воспаления. Наименование воспаления определяют по латинскому или греческому названию органа или ткани с добавлением окончания «itis», а к русскому — ит. Например, воспаление желудка — gastritis, или гастрит, печени — hepatitis, или гепатит, почки — nephritis, или нефрит. Воспаление ряда органов по традиции древней медицины принято обозначать специальными терминами. Так, например, воспаление легких обозначают термином «пневмония», воспаление зева — «ангина» (от греч. аnchо — душу, давлю), воспаление серозных оболочек полостей со скоплением в них гноя — «эмпиема» (от греч. еn — в, руоn — гной), гнойник, нарыв, гнойное воспаление волосяного фолликула с прилежащей сальной железой и тканями — фурункулом (от лат. furiare — приводить в ярость). При воспалениях разных оболочек и слоев органа названия дают следующим образом. Если воспалена окружающая орган соединительная ткань, добавляют к названию органа приставку «пара-« (от греч. раrа — вблизи) — параметрит и др.; при воспалении собственной оболочки или капсулы органа — приставку «пери- «(от греч. реrу — около) — перикардит, перипневмония и т. д.; при воспалении средних слоев полостных органов — «мезо-» (от греч. mesos — средний) — мезоартериит; внутренней оболочки полостных органов — приставку «эндо-» (от греч. еndo — внутри) — эндометрит, эндокардит, эндофлебит и т. д. Патологические состояния в органах как последствия закончившегося воспалительного или другого патологического (дистрофического) процесса (спайки, сращения, кистоз железы на почве фиброза) определяют по греческому или латинскому названию органа с добавлением окончания «-патия»: нефропатия, миокардиопатия, энцефалопатия, фиброкистозная мастопатия, энтеропатия. |
