Экзамен акушерство. АКУШ ЭКЗ. 1. Вторичная слабость родовой деятельности. Причины развития, тактика врача. Слабость родовой деятельности
 Скачать 7.71 Mb. Скачать 7.71 Mb.
|
|
1. Вторичная слабость родовой деятельности. Причины развития, тактика врача. Слабость родовой деятельности – это аномалия родовой деятельности, при которой все показатели сократительной активности матки снижены, недостаточны, в результате замедляются процессы сглаживания и раскрытия шейки матки и продвижение плода по родовому каналу Классификация Первичная Вторичная, слабость потуг Вторичная слабость родовой деятельности Развивается после нормальной родовой деятельности. Удлиняется активная фаза и период изгнания (II) (а латентная фаза в норме). Частота 2.5%. Причины: Затянувшиеся роды. Усталость женщины. Клинически узкий таз. Гидроцефалия, неправильные вставления головки. Крупный плод, ригидность шейки матки, несостоятельность мышц брюшного пресса. 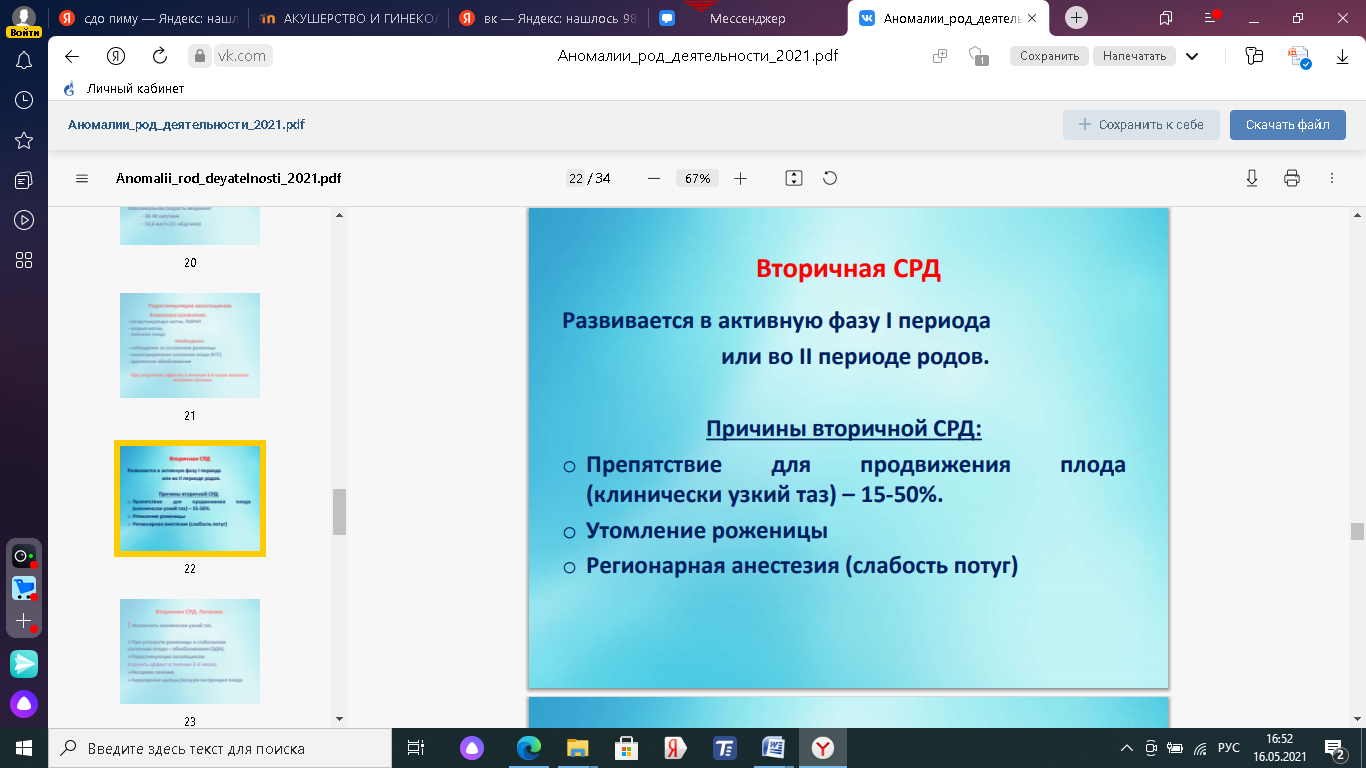 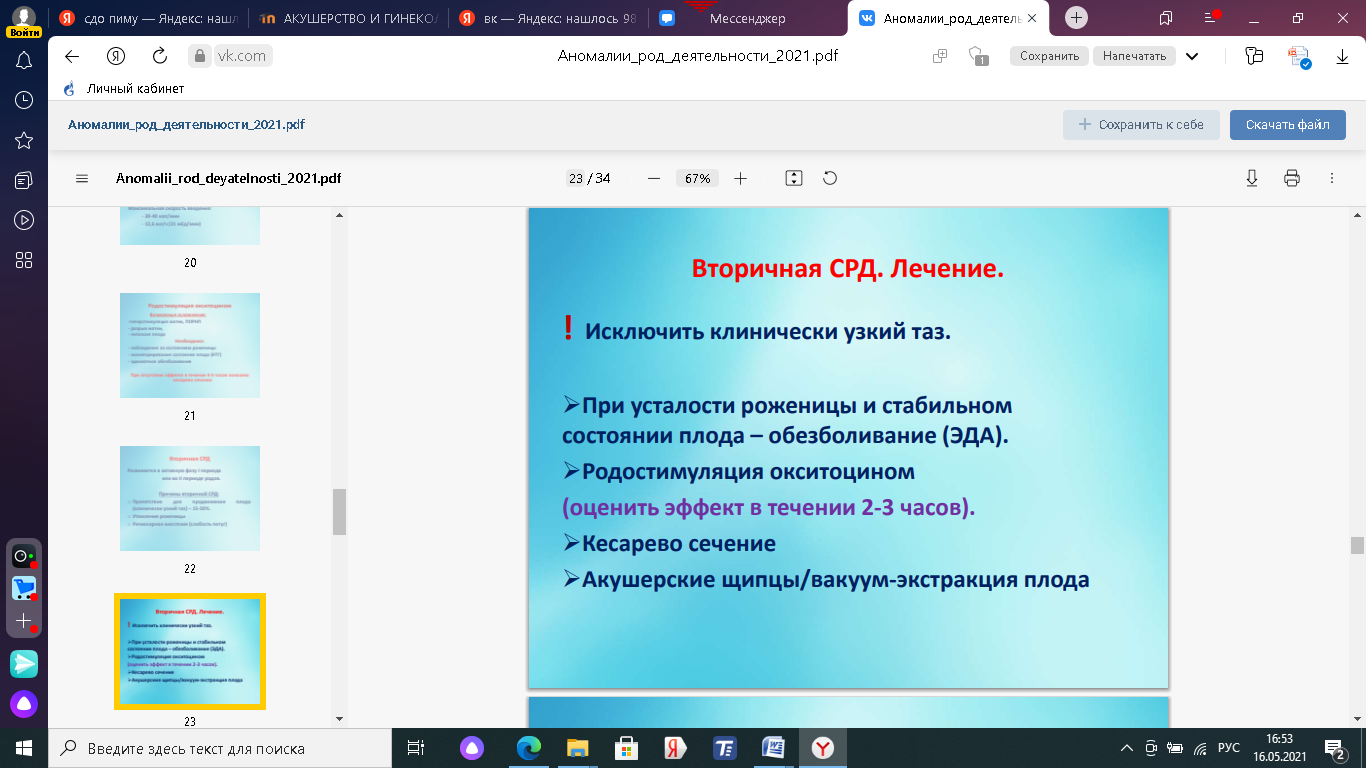 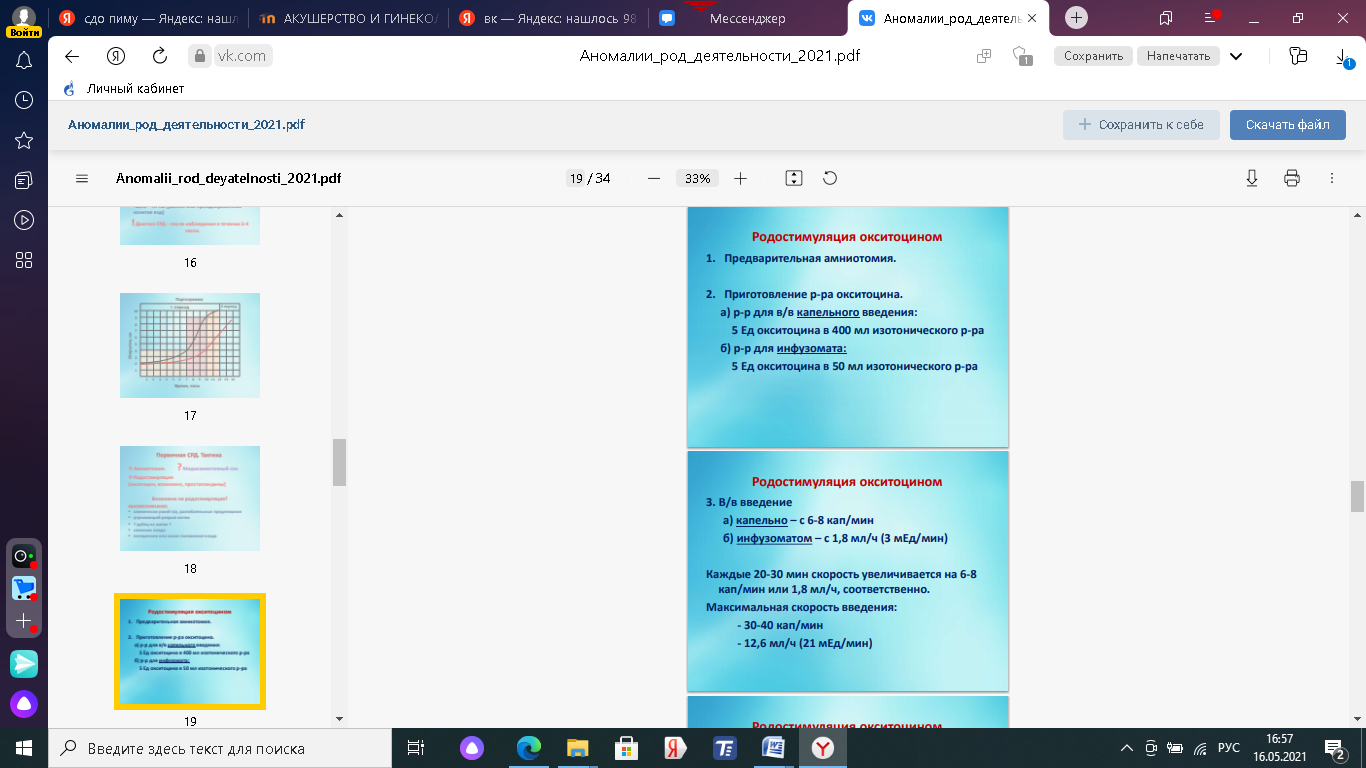 Лечение Роды менее 16 часов и нет утомления – профилактика метаболического ацидоза, гипоксии и родоусиление окситоцином. Роды более 16 часов и женщина утомлена, но отсутствуют срочные показания к родоразрешению, то сначала женщине дается медикаментозный сон (отдых). Одновременно – лечение метаболического ацидоза и гипоксии плода. Они могут дать положительный эффект. Если нет эффекта – то родоусиление. Если медикаментозное лечение не эффективно - в пользу кесарева сечения. Прогноз родов при вторичной слабости родовой деятельности: роды через естественные родовые пути – 50%, наложение акушерских щипцов, вакуум-экстракция плода – 40%, кесарево сечение – 10%. 2. Узкий таз. Определение. Классификация тазов по форме и степени сужения. Клинически узким тазом принято считать таз, создающий препятствия для продвижения плода во время родового акта. Анатомически узким считают такой таз, один или несколько размеров, которого уменьшены на 1,5 - 2 см и более. Классификация узкого таза А.Я. Крассовского, основанной на оценке формы и степени сужения таза. Классификация анатомически узкого таза (по форме сужения) А. Часто встречающиеся формы таза: 1. Поперечносуженный таз 2. Плоские тазы: а) простой плоский таз б) плоскорахитический таз в) общесуженный 3. Общеравномерносуженный таз Б. Редко встречающиеся формы таза 1. Кососмещенный (асимметрический); 2. Воронкообразный 3. остеомалятический, спондилолистетический( тело 5 поясничного позвонка соскальзывает с основания крестца). По ВОЗ: Гинекоидный(женский), андроидный(мужс), антропоидный(поперечносуженный), платипеллоидный(плоский), По степени сужения все тазы, кроме поперечносуженного, классифицируют в зависимости от укорочения истинной конъюгаты. Определение ИК: По величине наружной конъюгаты (между крестцовым мысом и задней поверхностью лобкового симфиза): в зависимости от величины окружности лучезапястного сустава (менее 14 см, 14 и более 14) от величины наружной конъюгаты отнимают 8-9-10 см, получая таким образом значение истинной конъюгаты. • По величине диагональной конъюгаты (между крестцовым мысом и нижней частью лобкового симфиза): измерив диагональную конъюгату, отнимаем от ее значения индекс Соловьева (1/10 окружности лучезапястного сустава). • По величине вертикальной диагонали ромба Михаэлиса (углубление между остистыми отростками позвонков - верхушка крестца и задне-верхней остью подвздошных костей). (11х11 в норме) По размеру Франка (расстояние между остистым отростком VII шейного позвонка и яремной вырезкой, измеренное тазомером).  По степени сужения поперечносуженный таз • первая степень сужения (поперечный диаметр входа от 12,5 см до 11,5 см); • вторая степень сужения (поперечный диаметр от 11,5 см до 10,5 см); • третья степень (поперечный диаметр входа менее 10,5 см). 3. Показания к операции ручного отделения и выделения последа, ручное обследование полости матки. Показания к операции: кровотечение в третьем периоде родов, отражающееся на общем состоянии роженицы, артериальном давлении и пульсе; задержка выделения последа свыше 2 ч и безуспешность применения питуитрина, приема Креде без наркоза и под наркозом. Отсутствие признаков отделения плаценты и кровотечения через 30 минут после рождения плода. При ручном отделении плаценты применяют ингаляционный или внутривенный наркоз. Положение беременной при этой операции на гинекологическом кресле такое же, как и при других влагалищных операциях. Наружные половые органы женщины обрабатывают дезинфицирующим раствором. Применяют длинные стерильные перчатки. После опорожнения мочевого пузыря левой рукой разводят половые губы. Во влагалище вводят сложенную конусообразно правую руку ("рука акушера"), после чего левую руку помещают на дно матки. Правой рукой, введенной в полость матки, достигают край плаценты вытянутыми, плотно прилегающими друг к другу пальцами, ладонной поверхностью, обращенной к плаценте, тыльной - к плацентарной площадке, пилообразными движениями осторожно отслаивают плаценту от плацентарной площадки до полного ее отделения. (Для ориентации акушер ведет руку вдоль пуповины, а затем, подойдя к плаценте, идет к краю ее (обычно уже частично отделившемуся)). Рукой, расположенной на дне матки (левой), оказывают умеренное давление на отдел матки, над плацентарной площадкой. Отделив плаценту, акушер, не извлекая руки, другой рукой, осторожно потягивая за пуповину, удаляет послед. Вторичное введение руки в матку крайне нежелательно, так как оно повышает угрозу инфицирования. Руку следует удалять из матки лишь тогда, когда акушер убеждается в целости извлеченного последа. Ручное выделение уже отделившегося последа (при неуспехе наружных приемов) производится также под глубоким наркозом; эта операция гораздо проще и дает лучшие результаты. После удаления последа матка обычно сокращается, плотно обхватывая руку. Если тонус матки не восстанавливается, то дополнительно вводят утеротонические препараты, производится наружно-внутренний массаж матки на кулаке(одна рука в кулаке – в матке, а другая рука ладонью на брюшной стенке.Круговыми движениями прижимаем матку к кулаку начинают массаж, постепенно сдвигая к лобковому симфизу). После того как матка сократилась, руку выводят из полости матки. 4. Костный таз с анатомической и акушерской точек зрения. Костный таз – прочное вместилище для внут. Половых органов прямой кишки, мочевого пузыря и окр. их тканей. Таз взрослой женщины состоит из 4 костей: двух тазовых, одной крестцовой и одной копчиковой, прочно соединенных друг с другом. Тазовая кость, или безымянная (os coxae, os innominatum), состоит до 16— 18 лет из 3 костей, соединенных хрящами в области вертлужной впадины (acetabulum): подвздошной (os ileum), седалищной (os ischii) и лобковой (os pubis). После наступления полового созревания хрящи срастаются между собой и образуется сплошная тазовая кость. На подвздошной кости различают верхний отдел — крыло и нижний — тело. На месте их соединения образуется линия, называемая дугообразной, пограничной или безымянной (linea arcuata, terminalis, innominata). На подвздошной кости следует отметить ряд выступов, имеющих важное значение для акушера. Верхний утолщенный край крыла — подвздошный гребень (crista iliaca) — имеет дугообразную искривленную форму, служит для прикрепления широких мышц живота. Спереди он заканчивается передней верхней подвздошной остью (spina iliaca anterior superior), а сзади — задней верхней подвздошной остью (spina iliaca posterior superior). Эти две ости важны для определения размеров таза. Седалищная кость состоит из тела, участвующего в образовании вертлужной впадины, и ветви седалищной кости. Тело седалищной кости с ее ветвью составляет угол, открытый кпереди, в области угла кость образует утолщение — седалищный бугор (tuber ischiadicum). Ветвь седалищной кости соединяется с нижней ветвью лобковой кости. На задней поверхности ветви имеется выступ — седалищная ость (spina ischiadica). На седалищной кости различают две вырезки: большую седалищную вырезку (incisura ischiadica major), расположенную ниже задней верхней подвздошной ости, и малую седалищную вырезку (incisura ischiadica minor). Лобковая, или лонная, кость состоит из тела и двух ветвей — верхней (ramus superior ossis pubis) и нижней (ramus inferior ossis pubis). Верхние и нижние ветви лобковых костей спереди соединяются друг с другом посредством хряща, образуя малоподвижное лонное сочленение, полусустав (symphysis ossis pubis). Щелевидная полость в этом соединении заполнена жидкостью и увеличивается во время беременности. Нижние ветви лобковых костей образуют угол — лобковую дугу. Вдоль заднего края верхней ветви лобковой кости тянется лобковый гребень (crista pubica), переходящий кзади в linea arcuata подвздошной кости. Крестец(os sacrum) состоит из 5 соединенных друг с другом неподвижно позвонков, величина которых уменьшается книзу. Крестец имеет форму усеченного конуса. Основание крестца обращено кверху, узкая часть (верхушка крестца) — книзу. Передняя поверхность крестца имеет вогнутую форму. Задняя поверхность крестца выпуклая. По средней линии проходят сросшиеся между собой остистые отростки крестцовых позвонков. Первый крестцовый позвонок, соединенный с V поясничным, имеет выступ — крестцовый мыс (promontorium). --Копчик (os coccygis) состоит из 4—5 сросшихся позвонков. Он соединяется с помощью крестцово-копчикового сочленения с крестцом. В соединениях костей таза имеются хрящевые прослойки. Особенности строения женского таза Кости женского таза более тонкие, гладкие и менее массивные, чем мужского. Плоскость входа в малый таз у женщин имеет поперечно-овальную форму, у мужчин – форму карточного сердца (из-за сильного выступания мыса). Женский таз ниже, шире и больше в объеме. Лобковый симфиз в женском тазе короче. Полость малого таза у женщин имеет форму цилиндра (усеченного конуса), у мужчин – воронкообразно сужается книзу. Лобковый угол у женщин шире (90-100°), у мужчин – 70-75°. Копчик выдается кпереди меньше, чем у мужчин. Седалищные кости в женском тазе параллельны друг другу, в мужском тазе сходятся. Женский таз с акушерской точки зрения. Различают два отдела таза: большой таз и малый таз. Граница между ними является плоскость входа в малый таз. 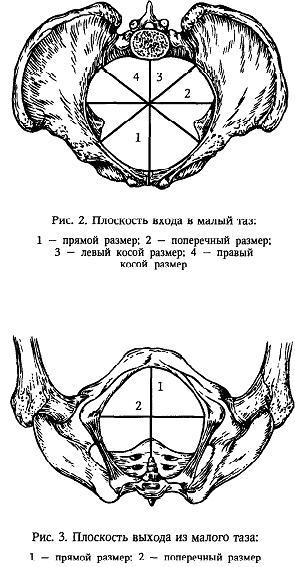 Большой таз ограничен с боков крыльями подвздошных костей, сзади — последними двумя поясничными позвонками. Спереди он не имеет костных стенок и ограничен передней брюшной стенкой. Большой таз ограничен с боков крыльями подвздошных костей, сзади — последними двумя поясничными позвонками. Спереди он не имеет костных стенок и ограничен передней брюшной стенкой.Малый таз Наибольшее значение в акушерстве имеет малый таз. Через малый таз происходит рождение плода. Не существует простых способов измерения малого таза. В то же время размеры большого таза определить легко, и на их основании можно судить о форме и размерах малого таза. М 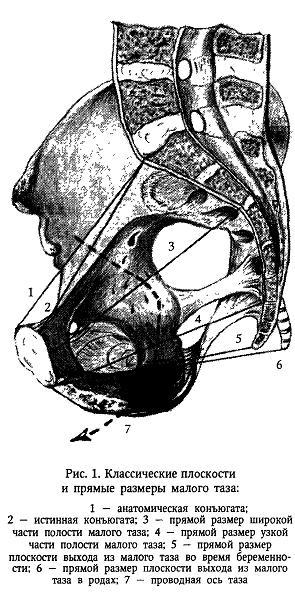 алый таз является костной частью родового канала. Форма и размеры малого таза имеют очень большое значение в течении родов и определении тактики их ведения. При резких степенях сужения таза и его деформациях роды через естественные родовые пути становятся невозможными, и женщину родоразрешают путем операции кесарева сечения. алый таз является костной частью родового канала. Форма и размеры малого таза имеют очень большое значение в течении родов и определении тактики их ведения. При резких степенях сужения таза и его деформациях роды через естественные родовые пути становятся невозможными, и женщину родоразрешают путем операции кесарева сечения.Заднюю стенку малого таза составляют крестец и копчик, боковые — седалищные кости, переднюю — лобковые кости с лобковым симфизом. В малом тазу различают вход, полость и выход. В полости малого таза выделяют широкую и узкую части. В соответствии с этим в малом тазе различают четыре классические плоскости. 1. Плоскость входа в малый таз - граница между большим и малым тазом. Границы: верхневнутренний край лонной дуги и верхний край симфиза - спереди безымянные линии (l. arcuata) - с боков вершина крестцового мыса - сзади Форма:поперечный овал Размеры: Прямой (conjugatavera, истинная конъюгата) 11см От середины верхневнутреннего края лобкового симфиза До наиболее выдающейся точки мыса [Анатомическая конъюгата – расстояние от середины верхнего края лонного сочленения до той же точки мыса; на 0,2-0,3 см длиннее, чем истинная конъюгата]. Поперечный13,5 см Расстояние между наиболее отдаленными точками безымянных линий (l. arcuata) с обеих сторон. Два косых размера (правый и левый) 12 см Правый: от правого крестцово-подвздошного сочленения до левого подвздошно-лонного бугорка. Правый: от левого крестцово-подвздошного сочленения до правого подвздошно-лонного бугорка. 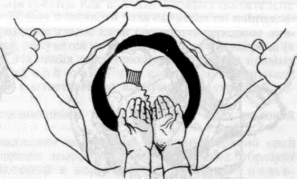 [Пак С.В.: Для того чтобы легче было ориентироваться в направлении косых размеров таза у роженицы, М. С. Малиновский и М. Г. Кушнир предложили следующий прием: кисти обеих рук складывают под прямым углом, причем ладони обращены кверху; концы пальцев приближают к выходу таза лежащей женщины. Плоскость левой руки будет совпадать с левым косым размером таза, плоскость правой — с правым.] [Пак С.В.: Для того чтобы легче было ориентироваться в направлении косых размеров таза у роженицы, М. С. Малиновский и М. Г. Кушнир предложили следующий прием: кисти обеих рук складывают под прямым углом, причем ладони обращены кверху; концы пальцев приближают к выходу таза лежащей женщины. Плоскость левой руки будет совпадать с левым косым размером таза, плоскость правой — с правым.]2. Плоскость широкой части полости малого таза Границы: Спереди – середина внутренней поверхности лонной дуги С боков - середины гладких пластинок, закрывающих вертлужные впадины (laminaacetabuli) Сзади – сочленение между 2-3 крестцовыми позвонками Форма: круг Размеры: Прямой12,5 см От середины внутренней поверхности лонной дуги До сочленения между 2-3 крестцовыми позвонками Поперечный12,5 см Соединяет наиболее отдаленные точки вертлужных впадин противоположных сторон 3.Плоскость узкой части полости малого таза Границы: спереди – нижний край лонного сочленения с боков – седалищная ость сзади – крестцово-копчиковое сочленение Форма: продольно-овальная Размеры: Прямой11,5см расстояние между нижним краем симфиза и крестцово-копчиковым сочленением Поперечный10,5 см расстояние между внутренними поверхностями седалищных остей 4. Плоскость выхода малого таза Границы: спереди – нижний край лобкового симфиза с боков – внутренние поверхности седалищных бугров сзади – верхушка копчика  Размеры: Размеры: Прямой 9,5 смв родах до 11,5 см из-за подвижности копчика Расстояние от середины нижнего края симфиза до верхушки копчика Поперечный11 см. Расстояние между наиболее отдаленными друг от друга точками внутренней поверхности седалищных бугров
Все классические плоскости малого таза сходятся по направлению кпереди (симфиз) и веерообразно расходятся кзади. | |||||||||||||||||||||||
