Модуль ДВ. модуль_дв_1. 1. Анатомия и гистология кожи. Особенности строения и функции кожи у детей. Патогистология. Морфологические элементы. Методика обследования при заболеваниях кожи у детей
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
Системное лечениеБазисная терапия - антигистаминные препараты
С целью стабилизации мембран тучных клеток назначают кромоны - налкром, мембраностабилизирующие препараты: кетотифен, витамин Е, димефосфон, ксидифон, антиоксиданты (витамины А, С, полиненасыщенные жирные кислоты), витамины и В15, препараты цинка, железа Эффективны анти-лейкотриеновые препараты (монтелукаст, зафирлукаст и др.). ферментные препараты (фестал, мезим-форте, панцитрат, креон) и факторы, пробиотики - лактобактерин, бифидобактерин, энтерол, бактисубтил и др. (способствуют колонизации кишечника нормальной микрофлорой) пребиотики - инулин, фруктоолигосахариды, галактоолигосахариды; синбиотики - фруктоолигосахариды + бифидобактерин, лактиол + лактобацилл и др.). энтеросорбенты: активированный уголь, смекту, полипефан, белосорб. Последовательность применения лекарственных форм при АД: Острое воспаление с мокнутием: примочки, аэрозоли, влажно-высыхающие повязки, лосьоны; Острое воспаление без мокнутия: водные болтушки, кремы, липосомальные кремы, пасты, аэрозоли Подострое воспаление: кремы, липосомальные кремы, пасты Хроническое воспаление, инфильтрация и лихенификация в очагах: мази, согревающие компрессы и мази с кератолитическими средствами Ремиссия: кремы с добавлением увлажняющих средств, липосомальные кремы, лосьоны Профилактика. Первичная профилактика в период внутриутробного развития: исключить высокоаллергенные продукты, воздействие профессиональных аллергенов, одностороннее углеводное питание, нерациональный прием лекарственных препаратов, гестозы На первом году жизни ребенка важное значение имеет: грудное вскармливание, рациональное питание кормящей матери, правильное введение докорма, гипоаллергенный быт. Первичная профилактика атопического дерматита также предусматривает недопущение курения во время беременности и в доме, где находится ребенок, исключение контакта беременной женщины и ребенка с домашними животными, уменьшение контакта детей с химическими средствами в быту. Вторичная профилактика заключается в предотвращении рецидивов. При грудном вскармливании - соблюдению матерью гипоаллергенной диеты, прием пробиотиков. Имеет значение их применение у ребенка. При невозможности грудного вскармливания рекомендуется использование гипоаллергенных смесей. В дальнейшем основным принципом диетотерапии остается исключение из пищевого рациона причинно- значимого аллергена. Уход за кожей (правильное использование питательных и увлажняющих средств и лечебных препаратов, нанесение в солнечную погоду солнцезащитного крема. Прием прохладного душа(32-35˚С) продолжительностью 10 минут, использование для мытья мочалки из махровой ткани, не допускающей интенсивного трения кожи. Ношение одежды из хлопчатобумажных тканей, шелка, льна, исключение из гардероба изделий из шерсти и меха животных, регулярная смена постельного белья, использование для постельных принадлежностей синтетических наполнителей. Во время обострения ребенку показан сон в хлопчатобумажных перчатках и носках, короткое остригание ногтей, применение для стирки жидких моющих средств. Гигиеническое содержание помещения (использование кондиционера в жаркую погоду, применение во время уборки вакуумного пылесоса и т.д.), обеспечение гипоаллергенного быта, обучение ребенка и семьи. 7. Этиология, патогенез, клиника, диагностика и дифференциальный диагноз кожного зуда. – физиологический; – патологический; – зуд как симптом кожного заболевания. По распространенности поражения различают: а) генерализованный (универсальный); б) локализованный (ограниченный). Зуд является симптомом, способным вызывать выраженный дискомфорт, и служит одной из основных причин обращения к дерматологу. Зуд приводит к расчесам, которые могут вызвать воспаление, дегидратацию кожи и возможно вторичную инфекцию. На коже могут формироваться лихенизация, чешуйки и экскориации. Патофизиология зуда Зуд может быть вызван разными стимулами, включая легкое прикосновение, вибрацию и контакт с шерстяной тканью. Имеется ряд химических медиаторов, а также различные механизмы, опосредующие возникновение чувства зуда. Специфические периферические сенсорные нейроны делают возможным ощущение зуда. Эти нейроны отличаются от тех, которые реагируют на легкое прикосновение или боль; они содержат рецептор MrgA3, стимуляция которого вызывает ощущение зуда. Медиаторы Гистамин - хорошо известный медиатор. Он синтезируется и запасается в тучных клетках в коже и высвобождается в ответ на воздействие различных стимулов. Другие медиаторы (например, нейропептиды) могут либо вызывать высвобождение гистамина, либо действовать как пруритоген, что может объяснить, почему антигистаминные препараты в одних случаях уменьшают зуд, а в других – нет. Опиоиды оказывают центральное пруритогенное действие, а также стимулируют периферический зуд, опосредуемый гистамином. Механизмы Различают 4 механизма формирования зуда Дерматологический: этот механизм обычно вызывается воспалением или другим патологическим процессом (например, при крапивнице, экземе). Системный: Этот механизм связан с заболеваниями других органов, помимо кожи (например, при холестазе) Нейропатический: этот механизм связан с заболеваниями ЦНС или периферической нервной системы (например, при рассеянном склерозе). Психогенный: механизм возникновения связан с психиатрическими расстройствами Интенсивный зуд вызывает сильное расчесывание, которое может привести к вторичным изменениям кожи (например, воспаление, экскориация, инфекция). В свою очередь, при нарушении кожного барьера, зуд усиливается. Путем активации торможения нейронных цепей, расчесывание может временно уменьшить ощущение зуда, но впоследствии это приведет к усилению зуда на уровне мозга, что усугубляет порочный круг "зуд-расчесывание". Этиология зуда Зуд может быть симптомом первичного кожного заболевания или несколько реже – системной патологии. Кроме того, зуд могут вызывать некоторые препараты (см. Некоторые причины зуда). Кожные заболевания Многие кожные расстройства сопровождаются зудом. Среди наиболее частых следующие: сухость кожи; Атопический дерматит (экзема) Контактный дерматит грибковые инфекции кожи Анамнез При сборе анамнеза настоящего заболевания следует определить момент манифестации зуда, инициальную локализацию, закономерности течения, продолжительность, клинические особенности (например, ночной или дневной зуд; ремиттирующий или персистирующий; сезонный), а также установить наличие/отсутствие высыпаний. Необходимо собрать полную информацию о всех рецептурных и безрецептурных препаратах, которые принимал пациент, особое внимание нужно уделить тем лекарственным средствам, которые использовались в последнее время. Следует пересмотреть увлажняющие и другие местные средства (напр., гидрокортизон, дифенгидрамин), которые использовал пациент. При сборе анамнеза необходимо обращать внимание на факторы, которые облегчают или усиливают зуд Исследование систем организма должно включать поиск симптомов, указывающих на причину заболевания, в том числе: Раздражительность, потливость, потеря веса и учащенное сердцебиение (гипертиреоз) Депрессия, сухость кожи и увеличение веса (гипотиреоз) Головная боль, извращенный аппетит, истончение волос и непереносимость физической нагрузки (железодефицитная анемия) Общесоматические симптомы – потеря веса, утомляемость, ночная потливость (рак) Периодическая слабость, онемение, покалывание, нарушение или потеря зрения (рассеянный склероз) Стеаторея, желтуха и боль в правом верхнем квадранте (холестаз) Частое мочеиспускание, усиленная жажда, потеря веса (сахарный диабет) Сведения о ранее перенесенных заболеваниях должны помочь выявить возможные этиологические факторы (например, заболевание почек, холестаз, химиотерапия по поводу рака), а также определить эмоциональное состояние пациента. При сборе семейного анамнеза следует сконцентрироваться на данных о родственниках со схожими кожными симптомами, страдающих от зуда (например, чесотка, педикулез); при выяснении профессионального анамнеза требуется анализ связи зуда с профессиональными вредностями и контактом с растениями, животными, химическими веществами, что также актуально при выявлении факта путешествий в предшествовавшее заболеванию время. Объективное обследование Физикальное обследование начинается с общего осмотра на предмет симптомов желтухи, потери или прибавки веса, а также слабости. Следует внимательно осмотреть кожный покров, фиксируя наличие, морфологию, распространенность и локализацию высыпаний. При осмотре кожи также необходимо обращать внимание на признаки вторичной инфекции (например, эритему, отечность, локальную гипертермию, наличие желтых или желто-коричневых корок). При осмотре необходимо отмечать присутствие выраженной аденопатии, которая может быть проявлением онкозаболевания. При обследовании живота следует обращать внимание на увеличение внутренних органов (органомегалия), опухолевидные образования и болезненность (заболевания, сопровождающиеся холестазом или рак). При неврологическом обследовании нужно заострить внимание на слабости, спастических явлениях или онемении (рассеянный склероз). Тревожные симптомы Тревожными являются следующие симптомы: Общесоматические симптомы – потеря в весе, утомляемость, ночная потливость Слабость в конечностях, онемение, покалывание Боль в животе и желтуха Частое мочеиспускание, жажда, похудание 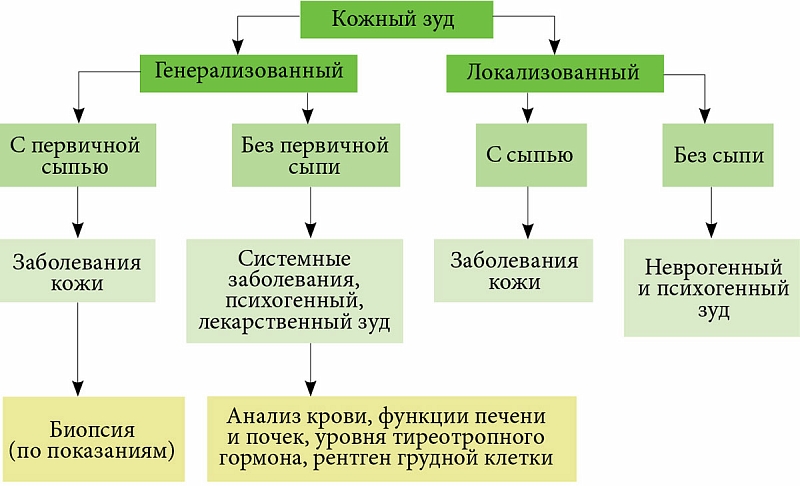 Диагностика зуда Критерием дифференциации острого и хронического зуда считается интервал 6 нед. По происхождению выделяют следующие категории зуда (табл. 1): дерматологический зуд вследствие первичного повреждения кожи (например, при ксерозе, атопическом дерматите, псориазе, кожных инфекциях, Т-клеточной лимфоме) и системный зуд при различных заболеваниях (например, при хронической почечной недостаточности, заболеваниях печени, лимфопролиферативных или заболеваниях крови, малигнизации). Кроме того, с клинической точки зрения крайне важным представляется неврогенный зуд вследствие нарушений периферической или центральной нервной системы (парестезии, брахиорадиальный зуд, множественный склероз). Особые затруднения в диагностике и дифференциальной диагностике вызывает психогенный зуд, возникающий при психических нарушениях, депрессии, тревожности, психогенных экскориациях, бреде, поскольку объективного метода определения этого вида зуда так и не разработано. Если причину зуда при детальном обследовании выявить не удается, его определяют как первичный, или идиопатический, зуд. Сухость кожи, возможно, является одной из причин идиопатического зуда, в ряде случаев он обусловлен воспалительными заболеваниями кожи, такими как экзема, чесотка, или системными заболеваниями, например, холестазом, почечной недостаточностью, железодефицитной анемией. Связанные с возрастом изменения в нервных волокнах и ухудшение восприятия боли приводят к нарушению центрального ингибирования зуда, что может играть роль в развитии сенильного зуда. Однако в большинстве случаев причину установить не удается. Идиопатический зуд остается диагнозом исключения 8. Этиология, клиника, диагностика, принципы лечения токсикодермий. Токсикодермия – это острое воспаление кожи и слизистых оболочек, имеющее аллергическую природу, при этом аллерген попадает в толщу кожи через кровь (гематогенным путем). Непосредственного контакта кожи с аллергеном нет. Токсикодермия проявляется такими кожными элементами: пятна; папулы или узелки; везикулы или пузырьки; пустулы или гнойные пузырьки; волдыри. Элементы сыпи могут быть не только на коже, но и на слизистых оболочках рта, половых органов, анального кольца. Тяжесть состояния пациента определяется количеством кожных элементов и общей реакцией организма. Другое название болезни – токсико-аллергический дерматит. Некоторые исследователи считают токсикодермию лекарственной болезнью. При появлении первых признаков заболевания следует незамедлительно обратиться к врачу-аллергологу. СИМПТОМЫ ТОКСИКОДЕРМИИ Симптомы заболевания могут развиться как через несколько часов после попадания аллергена в организм, так и спустя несколько дней. Проявления болезни разнообразны, включают практически все известные кожные элементы: эритему, папулы, везикулы, волдыри. Кожа вокруг элементов может быть покрасневшей или нет. Элементы могут проходить полный цикл своего развития (покраснение, образование, разрешение, заживление через язву с образованием рубца) или остановиться на какой-то стадии. При этом прямой зависимости между тем, какой кожный элемент образуется, и раздражающим веществом нет. Одновременно человек испытывает различные неприятные ощущения: как местные (на коже), так и общие. Может быть болезненность, жжение, напряжение, зуд в месте поражения. Особенно тяжело переносятся поражения слизистых оболочек, которые затрудняют прием пищи и отправление естественных потребностей. Общие симптомы – это лихорадка, недомогание, суставные боли, снижение аппетита, вялость, нарушение концентрации внимания, раздражительность, расстройства сна. Если поражается сосудистая стенка, присоединяется кровоточивость или геморрагический синдром. Могут поражаться почки и печень, сердце и другие органы. Часто присоединяются рвота и расстройства стула.   Причины токсидермии 1. Лекарственная токсикодермия развивается как побочное действие медикаментозных средств. Развитие патологической реакции возможно на любой лекарственный препарат, включая антигистаминные и глюкокортикостероидные, а также на нестероидные противовоспалительные средства, противоопухолевые, диуретические, гипотензивные, сердечно-сосудистые средства. Но чаще всего это антибактериальные препараты цефалоспориновой и пенициллиновой групп, сульфаниламидов, аллопуринола и средств от эпиллепсии. Высыпания связаны с преобладанием СD4 и СD8 Т-лимфоцитов (иммунные клетки "солдаты", которые обнаруживают и уничтожают чужеродные патогены, попавшие в организм) и гиперчувствительностью замедленного типа. Тяжесть аллергии зависит от количества поступившего препарата и общего состояния организма (наличия хронических заболеваний, в том числе аутоиммунных), его сенсибилизации (чувствительности) к аллергену. 2. Пищевая (алиментарная) токсикодермия может быть аллергической и неаллергической. Первая связана с индивидуальной непереносимостью того или иного продукта (чаще бывает у детей, реже у взрослых). Неаллергические токсидермии составляют 12 % от всех разновидностей заболевания. Наиболее частые аллергены при пищевой токсидермии: томаты, рыба, консервы, салями, пиво, алкоголь, какаосодержащие продукты, белок яйца, ананас, клубника, цитрусовые, баклажаны, бананы, креветки, хлебные злаки. 3. Профессиональная токсикодермия. При этой форме производственные и бытовые вещества попадают в организм при дыхании и через пищеварительный тракт. Активным антигеном в данных случаях выступают вещества, в химической формуле которых присутствует бензольное кольцо с аминогруппой или хлором, такие химические соединения обладают наибольшей антигенной активностью. 4. Эндогенная токсикодермия, или аутотоксическая токсидермия, возникает при воздействии токсинов, образующихся у больного при нарушении обмена веществ. Наблюдается при таких патологиях: хронических заболеваниях желудочно-кишечного тракта (гастрит, панкреатит, язвенная болезнь, гепатит); заболеваниях почек (пиелонефрит, гидронефроз, гломерулонефрит, хроническая почечная недостаточность); злокачественных заболеваниях (рак толстого кишечника, рак лёгких, аденокарцинома почки); глистных инвазиях; хронических инфекциях. Эндогенная токсидермия нередко принимает хроническое течение [11]. Наследственные аутоиммунные заболевания, а также наследственная предрасположенность к аллергическим заболеваниям являются предрасполагающими факторами в развитии токсидермии Клиническая картина При самой распространённой пятнистой форме: эритема (покраснение кожи вследствие расширения сосудов), геморрагические и пигментные пятна располагаются на конечностях, туловище и лице. Сыпь нередко сливается, особенно в крупных складках кожи. При разрешении процесса пятна шелушатся и постепенно бесследно исчезают. Если высыпания расположены на ладонях и подошвах, при выздоровлении наблюдается крупнопластинчатое шелушение вследствие отторжения рогового слоя. 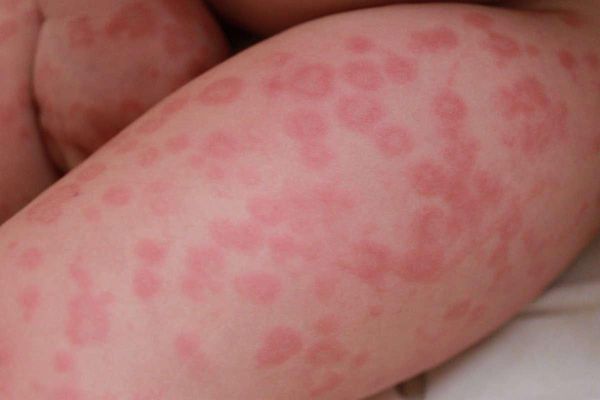 При фиксированной эритеме на любом участке кожного покрова появляется одно или несколько крупных пятен. Они насыщенного красного цвета, размеры могут достигать 10 см. Когда воспаление стихает, пятно приобретает коричневатый цвет и сохраняется длительное время, постепенно бледнея. При повторной встрече с аллергеном оно появляется на том же месте. Пузырная (буллёзная)токсидермия протекает с появлением пузырей большого размера (от 1 до 5 см) преимущественно в крупных складках (паховые, подмышечные), а также на шее. 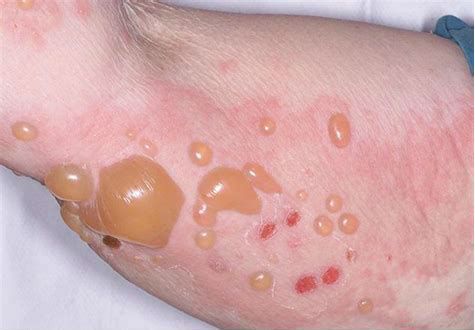 Папулёзная токсикодермия — характеризуется высыпаниями на коже в виде узелков красновато-фиолетового цвета, часто возникает при длительном приёме нейролептиков, препаратов йода, стрептомицина и от воздействия паров ртути. 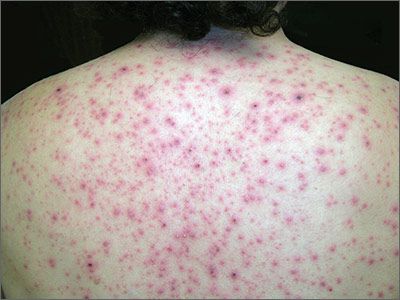 Пузырьковая (везикулезная) токсикодермия. Высыпания при этой форме располагаются преимущественно на ладонях и подошвах и напоминают дисгидротическую экзему, но при последней площади поражения значительно меньше. 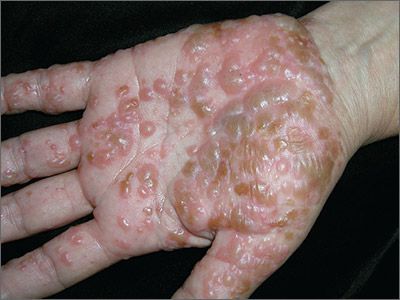 Пустулёзная (гнойничковая) токсикодермия. При этой форме высыпания в виде пузырьков с жёлтым содержимым располагаются в зонах, где много сальных желёз (грудь, спина, лицо). Эта форма встречается при контакте с галогенами (хлор, бром, фтор, йод). Бромистые пустулы (гнойнички, похожие на обыкновенные угри, мягкие, фиолетово-красного цвета) крупнее, йодистые обильнее и меньше по размеру. 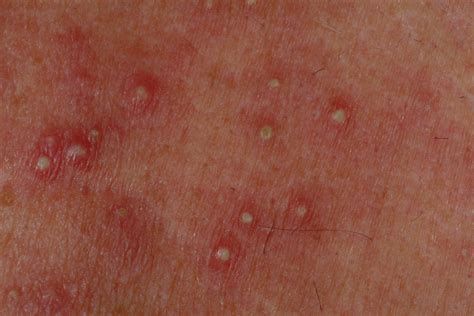 Токсический эпидермальный некролиз (синдром Лайела) — тяжелейшая форма токсикодермии. Поражение кожи и слизистых протекает с поражением внутренних органов и нервной системы. Основная причина данной формы — приём лекарственных препаратов: антибиотиков, сульфаниламидов, барбитуратов и др. Вследствие токсико-аллергической реакции происходит некролиз (отслоение верхнего слоя кожи) эпидермиса и его отторжение. Токсические реакции усиливаются, повышается температура до 40 °C, общее самочувствие ухудшается. На коже и слизистых появляются множественные пузыри (как при ожоге второй степени). Несмотря на проведение интенсивной терапии может наступить смерть вследствие сердечной, почечной, печёночной недостаточности. Лечение токсикодермии При всех формах требуется прекратить приём лекарственных препаратов (за исключением жизненно необходимых), продуктов, которые возможно являются причиной высыпаний. Лечение должно проводиться незамедлительно, при появлении первых симптомов токсидермии, это позволит избежать возможных осложнений. Объём медицинской помощи зависит от нескольких факторов: общего состояния пациента (симптомов интоксикации); распространённости высыпаний; наличия в высыпаниях геморрагического компонента; поражения слизистых оболочек полости рта, глаз, гениталий; вовлечения в процесс внутренних органов; изменения показателей крови (ускоренная СОЭ, анемия, лейкоцитоз, тромбоцитопения); наличия у больного тяжёлых сопутствующих заболеваний. Для скорейшей эллиминации (выведения) аллергена из организма назначаются сорбенты: "Лактофильтрум", "Энтеросгель" и др., обильное питьё. При необходимости с целью дезинтоксикации назначают 30 % тиосульфат натрия внутривенно, "Реамберин" внутривенно капельно [1]. При нормальном артериальном давлении с целью быстрого выведения токсина из организма назначают мочегонные препараты (необходимо учитывать возможность перекрёстной аллергии). При пятнистых, уртикарных и папулёзных элементах назначаются антигистаминные препараты: "Цетрин", "Лоратадин", "Супрастин", "Тавегил" и др. с целью блокады рецепторов гистамина в организме и уменьшения симптомов аллергии (зуда, покраснения, отёка). В тяжёлых случаях токсидермии назначают глюкокортикостероидные препараты (дексаметазон, преднизолон) перорально и/или парентерально (минуя пищеварительный тракт) для усиления противовоспалительного, противоаллергического и иммунноподавляющего действия. Суточные дозы не менее 30-35 мг (в пересчёте на преднизолон) подбираются индивидуально в зависимости от тяжести заболевания. Наружное лечение применяется только в случае везикулёзной или буллёзной формы токсидермии, пузыри и эрозии тушируются (смачиваются, не растирая и не травмируя кожу) фукорцином, бриллиантовым зелёным или бетадином[1]. Прогноз. Профилактика Прогноз при токсикодермии в большинстве случаев благоприятный, если нет осложнений и отсутствует поражение внутренних органов. Развитию осложнений способствует несколько факторов: несвоевременно начатое лечение; высокая степень сенсибилизации организма к аллергену; наследственная ферментная недостаточность; аллергические и аутоиммунные заболевания; ослабленный иммунитет; хронические заболевания сердечно-сосудистой системы, печени, почек, кишечника, лёгких. Профилактика этого заболевания заключается в исключении контактов с предполагаемыми или уже известными аллергенами (пищевыми продуктами, лекарствами, бытовыми и производственными веществами, на которые уже была аллергическая реакция). Необходимо лечить сопутствующие хронические заболевания и в лечении исключать полипрогмазию (одновременное необоснованное назначение множественных лекарственных препаратов). При лечении сопутствующих заболеваний лекарствами, обладающими выраженным сенсибилизирующим действием (антибиотики, сульфаниламиды, барбитураты), назначать антигистаминные средства и пантотенат кальция. Важно не заниматься самолечением и назначенное лечение проходить под контролем врача. В случаях профессиональной токсидермии пациенты нуждаются в трудоустройстве с полным исключением контакта с производственным аллергеном, вызвавшим заболевание. Запрещено даже заходить в то помещение, где может быть аллерген. |
