Патфиз ч.2. Патфиз ч. Гл. 11 Нарушения водного обмена Гл. 12 Нарушения ионного обмена
 Скачать 7.84 Mb. Скачать 7.84 Mb.
|
|
ECF — фактор хемотаксиса эозинофилов, NCF — фактор хемотаксиса нейтрофилов, GMCSF — колониестимулирующий фактор гранулоцитов и макрофагов. Секреция клетками медиаторов аллергии и реализация их эффектов обусловливает развитие стереотипных реакций: • повышение проницаемости стенок микрососудов и развитие отёка тканей, • нарушения кровообращения, • сужение просвета бронхиол, спазм кишечника. • гиперсекрецию слизи, • прямое повреждение клеток и неклеточных структур. Стадия клинических проявлений Определённая комбинация указанных выше и других эффектов и создаёт своеобразие клинической картины отдельных форм аллергии. Чаще всего по описанному механизму развиваются поллинозы, аллергические формы бронхиальной астмы, аллергические конъюнктивит, дерматит, гастроэнтероколит, а также анафилактический шок. Псевдоаллергические реакции Сходные с описанными выше патобиохимические изменения при аллергических реакциях типа I наблюдаются и при так называемых псевдоаллергическихреакциях. Последние развиваются после энтерального или парентерального попадания в организм различных агентов: продуктов питания (шоколада, яичного белка, рыбы, молока, цитрусовых, некоторых ягод и др.), ЛС, гербицидов, пестицидов и др. Одна из таких форм патологически повышенной чувствительности (часто наследуемая как предрасположенность) к отдельным продуктам питания и ЛС получила специальное название «идиосинкразия». • Важной особенностью псевдоаллергических реакций является их развитие без видимого периода сенсибилизации. Существенно также, что они чаще выявляются у пациентов либо с тотальной печёночной недостаточностью (перенесших вирусные гепатиты, малярию; подвергавшихся хроническим воздействиям гепатотропных ядов), либо с избирательно нарушенной функцией печени по инактивации биогенных аминов (в частности, гистамина) и других вазоактивных веществ. • Быстрое и значительное нарастание содержания этих веществ в крови после попадания в организм и приводит к проявлениям псевдоаллергических реакций: крапивницы, высыпаний различного вида, локального зуда, покраснения кожи, отёка Квинке, диареи, приступов удушья и даже состояний, напоминающих анафилактический шок. АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ ТИПА II При немедленных аллергических реакциях типа II (цитотоксических, цитотолитических) иммуноглобулины (обычно IgG или IgM) связываются с Аг на поверхности клеток. Это приводит к их фагоцитозу, разрушению клеткамикиллерами, опосредованному системой комплемента или иммуноглобулинами лизису клеток. Прототипом аллергии типа II является цитотоксические (цитолитические) реакции иммунной системы, направленные на уничтожение отдельных чужеродных клеток — микробных, грибковых, опухолевых, вирусинфицированных, трансплантированных. Однако, в отличие от них, при аллергических реакциях типа II, вопервых, повреждаются собственные клетки организма; вовторых, в связи с образованием избытка цитотропных медиаторов аллергии это повреждение клеток нередко приобретает генерализованный характер (рис. 16–12). 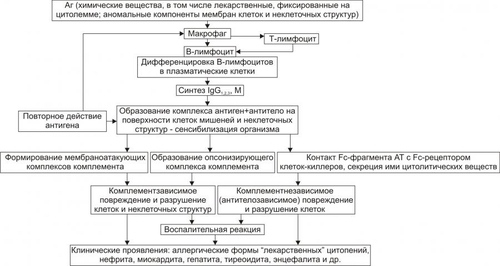 Рис. 16–12. Патогенез аллергических реакций типа II. Причины Причиной аллергических реакций типа II наиболее часто являются химические вещества со сравнительно небольшой молекулярной массой (в том числе ЛС, содержащие золото, цинк, никель, медь, а также сульфаниламиды, антибиотики и гипотензивные средства) и гидролитические ферменты, в избытке накапливающиеся в межклеточной жидкости (например, ферменты лизосом клеток или микроорганизмов при их массированном разрушении), а также активные формы кислорода, свободные радикалы, перекиси органических и неорганических веществ. Указанные (и вполне вероятно другие) агенты обусловливают единый общий результат — они изменяют антигенный профиль отдельных клеток и неклеточных структур. В результате образуются две категории аллергенов. • Изменённые белковые компоненты клеточной мембраны (клеток крови, почек, печени, сердца, мозга, селезёнки. эндокринных желёз и др.). • Изменённые неклеточные антигенные структуры (например, печени, миелина, базальной мембраны клубочков почек, коллагена и др.). Вовлечение в аллергические реакции неклеточных структур сопровождается повреждением и нередко лизисом близлежащих клеток. В норме иммунная система обеспечивает уничтожение и элиминацию именно этих единичных и ставших антигенно чужеродными структур по типу волшебной пули. Развитие же аллергической реакции делает этот процесс широкомасштабным, приводя к повреждению большого числа клеток, в том числе антегенно неизмененных. Кроме того, картина усугубляется развитием в регионе аллергической реакции воспаления и появленим повреждённых при нем клеток. Стадия сенсибилизации • Коммитированные антигеном (при участии антигенпредставляющих клеток системы мононуклеарных фагоцитов) B-лимфоциты трансформируются в плазматические клетки, синтезирующие IgG подклассов 1, 2 и 3, а также IgМ. Указанные классы иммуноглобулинов могут связываться с компонентами комплемента. • Иммуноглобулины специфически взаимодействуют с изменёнными антигенными детерминантами на поверхности клеток и неклеточных структур организма. При этом реализуются комплемент — и антителозависимые иммунные механизмы цитотоксичности и цитолиза: † Комплементзависимого разрушения мембраны антигенно чужеродной клетки. † Антителозависимого клеточного повреждения и лизиса носителя чужеродного Аг. Как видно, при аллергических реакциях типа II не только нейтрализуются чужеродные Аг, но также повреждаются и лизируются (особенно при участии комплементзависимых реакций) собственные клетки и неклеточные структуры. Патобиохимическая стадия • Комплементзависимые реакции. Цитотоксичность и цитолиз реализуются путём нарушения целостности цитолеммы клеткимишени и её опсонизации. † Нарушение целостности мембраны клеткимишени достигается благодаря активации под действием комплекса «АТ+Аг» системы комплемента. Последовательная активация компонентов комплемента С5678 обусловливает относительно медленное повреждение мембраны клетки, С56789 — более быстрое. Ещё более эффективен комплекс C3b56789. Указанные комплексы получили название мембраноатакующих. В результате в цитолемме образуются поры 5–20 мм в диаметре. Через них в клетку пассивно поступают Na+, Ca2+ и другие ионы. В связи с этим быстро и значительно повышается внутриклеточное осмотическое давление. Клетка гипергидратируется, цитолемма её перерастягивается и разрывается — наступает «осмотический взрыв» клеткимишени. † Цитолиз осуществляется благодаря опсонизации клеток–мишеней при помощи факторов комплемента, а также IgG и IgМ. Под влиянием комплекса антиген-антитело активируются главным образом (хотя и не только) факторы C4b2а3b. Наличие их стимулирует адгезию к клеткемишени фагоцитов, высвобождение из них и последующую активацию ферментов их лизосом, генерацию ими активных форм кислорода, свободных радикалов, других агентов, которые лизируют антигенно чужеродную клетку. † Аналогичным образом могут повреждаться неклеточные структуры и базальные мембраны, на которых фиксирован чужеродный Аг. Активированные компоненты системы комплемента, находящиеся в жидких средах организма — крови, межклеточной жидкости и других, могут расширить масштаб повреждения, воздействуя не только на антигенно чужеродные структуры, но и на клетки и неклеточные образования, не имеющие такого Аг. Кроме того, генерализация повреждения достигается за счёт альтерации структур организма ферментами лизосом, активными формами кислорода, свободными радикалами, высвобождающимися из фагоцитов и других клеток в зоне аллергической реакции. • Антителозависимый клеточный цитолиз осуществляется без непосредственного участия факторов комплемента. † Прямой цитотоксический и цитолитический эффект оказывают клетки, обладающие киллерным действием: макрофаги, моноциты, гранулоциты (главным образом нейтрофилы), естественные киллеры, T-киллеры. Все эти клетки не сенсибилизированы Аг. Киллерное действие они осуществляют путём контакта с IgG в области Fсфрагмента АТ. При этом Fав–фрагмент IgG взаимодействует с антигенной детерминантой на клеткемишени. † Цитолитический эффект клеткикиллеры реализуют путём cекреции гидролитических ферментов, генерации активных форм кислорода и свободных радикалов. Эти агенты достигают поверхности клеткимишени, повреждают и лизируют её. † Наряду с антигенно изменёнными клетками в ходе реакций могут повреждаться и нормальные клетки. Это связано с тем, что цитолитические агенты (ферменты, свободные радикалы и др.) не «инъецируются» прицельно в клеткумишень, а секретируются киллерами в межклеточную жидкость вблизи неё, где находятся и другие — антигенно неизменённые клетки. Последнее является одним из признаков, отличающих данный тип аллергической реакции от иммунного — прицельного цитолиза. † Медиаторы аллергической реакции типа II перечислены в табл. 16–7. Таблица 16–7. Основные группы медиаторов аллергических реакций типа II и их эффекты
Стадия клинических проявлений Описанные выше цитотоксические и цитолитические реакции лежат в основе формирования ряда клинических синдромов аллергического характера: так называемых «лекарственных» цитопений (эритро, лейко, тромбоцитопений); гемолитической болезни новорождённых; агранулоцитоза; аллергических или инфекционноаллергических форм нефрита, миокардита, энцефалита, гепатита, тиреоидита, полиневрита и др. АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ ТИПА III Для аллергических реакций типа III (иммунокомплексные, преципитиновые) характерно образование иммунных комплексов. Комплексы, образованные Аг и соответствующим АТ, активируют систему комплемента, приводя к развитию воспалительной реакции. Основные звкнья патогенеза аллергических реакций типа III приведёны на рис. 16–13. 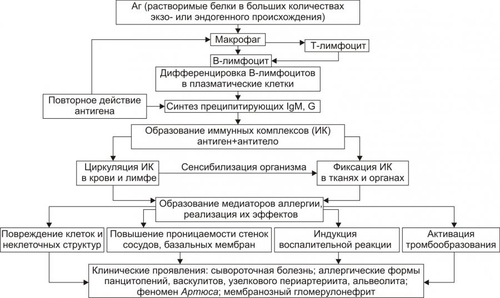 Рис. 16–13. Патогенез аллергических реакций типа III. ИК — иммунные комплексы. Причинойаллергических реакций этого типа являются хорошо растворимые белки, повторно попадающие в организм (например, при инъекциях сыворотки или плазмы крови, вакцинации, укусах некоторых насекомых, вдыхании веществ, содержащих белки, инфицировании микробами, грибами) или образующиеся в самом организме (например, при развитии инфекций, трипаносомиазе, гельминтозах, опухолевом росте, парапротеинемиях и др.). Стадия сенсибилизации • После коммитирования антигеном B-лимфоциты продуцируют и секретируют IgG и IgМ, обладающие выраженной способностью образовывать преципитаты при их контакте с Аг. Эти преципитаты называют иммунными комплексами, а болезни, в патогенезе которых они играют существенную роль, иммунокомплексными. † Если иммунные комплексы образуются в крови или лимфе, а затем фиксируются в различных тканях и органах, то развивается системная (генерализованная) форма аллергии. Примером её может служить сывороточная болезнь. † В тех случаях, когда иммунные комплексы формируются вне сосудов и фиксируются в определённых тканях, развиваются местные формы аллергии (например, мембранозный гломерулонефрит, васкулиты, периартерииты, альвеолит, феномен Артюса). † Наиболее часто иммунные комплексы фиксируются в стенках микрососудов, на базальной мембране гломерул почек, в подкожной клетчатке, на клетках миокарда, синовиальных оболочках и в суставной жидкости. † Местные аллергические реакции типа III всегда сопровождаются развитием воспаления. • Высокий уровень преципитирующих IgG и IgМ выявляется уже на 5–7е сутки после появления Аг в организме. На 10–14е сутки, в связи с повреждением тканей под влиянием иммунных комплексов и развитием острого воспаления, появляются клинические признаки заболевания. Патобиохимическая стадия В связи с фиксацией в тканях иммунных комплексов, а также активацией реакций по их удалению в тканях и крови появляются медиаторы аллергии, которые (в соответствии с их эффектами) можно объединить в несколько групп (табл. 16–8). Таблица 16–8. Основные группы медиаторов аллергических реакций типа III и их эффекты
|
