Патфиз ч.2. Патфиз ч. Гл. 11 Нарушения водного обмена Гл. 12 Нарушения ионного обмена
 Скачать 7.84 Mb. Скачать 7.84 Mb.
|
|
• Реализация эффектов медиаторов аллергии ведёт к повреждению клеток и неклеточных образований. Это вызывает развитие острого воспаления с характерными для него местными и общими признаками. • Устранение иммунных комплексов при участии гранулоцитов и мононуклеарных клеток сопровождается выделением ими ряда других БАВ (лейкотриенов, Пг, хемоаттрактантов, вазоактивных агентов, прокоагулянтов и других). Это потенцирует и расширяет масштаб и степень аллергической альтерации, в том числе за счет тканей, не содержащих чужеродный антиген, а также — развивающегося в связи с этим воспаления. • Повышение проницаемости стенок сосудов приводит к отёку тканей и способствует проникновению иммунных комплексов среднего и малого размера из крови в ткани, в том числе — в стенки самих сосудов с развитием васкулитов. • Увеличение проницаемости и разрыхление базальных мембран (например, почечных телец) обеспечивает проникновение и фиксацию в них иммунных комплексов. • Активация проагрегантов и прокоагулянтов создаёт условия для тромбообразования, нарушений микроциркуляции, ишемии тканей, развития в них дистрофии и некроза (например, при феномене Артюса). Стадия клинических проявлений Прямое действие иммунных комплексов на клетки и ткани и вторичные реакции, развивающиеся в связи с этим, реализация эффектов медиаторов аллергии, а также особенности реактивности организма у конкретных пациентов приводят к развитию различных клинических вариантов аллергии типа III. Этот тип аллергической реакции является ключевым звеном патогенеза сывороточной болезни, мембранозного гломерулонефрита, альвеолитов, васкулитов, узелковых периартериитов, феномена Артюса и других. АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ ТИПА IV В замедленных аллергических реакциях типа IV (клеточноопосредованных, туберкулинового или инфекционно-аллергического типа) принимают участие не АТ, а T-клетки. Они взаимодействуют при участии антигенпрезентирующих клеток с чужеродным Аг (сенсибилизированные T-клетки). Последние привлекают в очаг аллергического воспаления макрофаги. Сенсибилизированные T-лимфоциты (после презентации им Аг) оказывают либо непосредственное цитотоксическое действие на клеткимишени, либо их цитотоксический эффект опосредуется с помощью лимфокинов. Ключевые звенья патогенеза реакций замедленной гиперчувствительности типа IV приведёны на рис. 16–14. 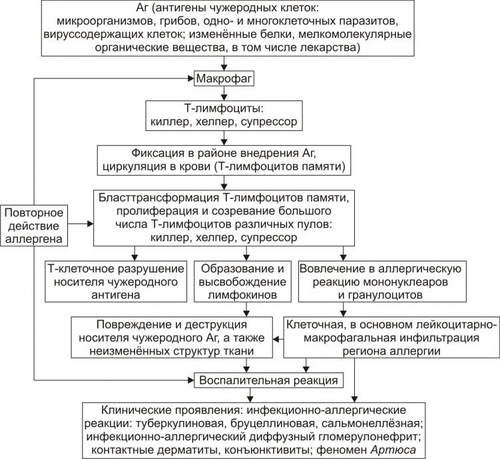 Рис. 16–14. Патогенез аллергических реакций типа IV. Причины • Компоненты микроорганизмов (возбудителей туберкулёза, лепры, бруцеллёза, пневмококков, стрептококков), одно- и многоклеточных паразитов, грибов, гельминтов, вирусов, а также вируссодержащие клетки. • Собственные, но изменённые (например, коллаген) и чужеродные белки (в том числе находящиеся в вакцинах для парентерального введения). • Гаптены: например, ЛС (пенициллин, новокаин), органические мелкомолекулярные соединения (динитрохлорфенол). Стадия сенсибилизации • После презентации антигена T-лимфоцитам происходит их антигензависимая дифференцировка в CD4+ T2-хелперы (T-эффекторы реакций гиперчувствительности замедленного типа) и CD8+ цитотоксические T-лимфоциты (Т-киллеры). Эти сенсибилизированные Tлимфоциты циркулируют во внутренней среде организма, выполняя надзорную функцию. Часть лимфоцитов находится в организме в течение многих лет, храня память об Аг. • Повторный контакт иммунокомпетентных клеток с Аг (аллергеном) обусловливает их бласттрансформацию, пролиферацию и созревание большого числа различных T-лимфоцитов, но преимущественно Tкиллеров. Именно они совместно с фагоцитами обнаруживают и подвергают деструкции чужеродный Аг, а также — его носитель. Патобиохимическая стадия • Сенсибилизированные Tкиллеры разрушают чужеродную антигенную структуру, непосредственно действуя на неё (см. раздел «Клеточный иммунный ответ» в главе 16). • Tкиллеры и мононуклеары образуют и секретируют в зоне аллергической реакции медиаторы аллергии, регулирующие функции лимфоцитов и фагоцитов, а также подавляющие активность и разрушающие клеткимишени. В очаге аллергических реакций типа IV происходит ряд существенных изменений. † Повреждение, разрушение и элиминация клетокмишеней (инфицированных вирусами, бактериями, грибами, простейшими и др.). † Альтерация, деструкция и элиминация неизменённых клеток и неклеточных элементов тканей. Это объясняется тем, что альтерирующие эффекты многих медиаторов аллергии замедленного типа также антигеннезависимы (неспецифичны) и распространяются на нормальные клетки. † Развитие воспалительной реакции. В очаге аллергического воспаления накапливаются лейкоциты, преимущественно мононуклеарные клетки: лимфо и моноциты, а также макрофаги. Часто эти и другие клетки (гранулоциты, тучные) скапливаются вокруг мелких вен и венул, образуя периваскулярные манжетки. † Образование гранулём, состоящих из лимфоцитов, мононуклеарных фагоцитов, формирующихся из них эпителиоидных и гигантских клеток, фибробластов и волокнистых структур. Гранулёмы типичны для аллергических реакций типа IV. Этот тип воспаления обозначается как гранулёматозный (в частности при туберкулиновых, бруцеллиновых и подобных им реакциях). † Расстройства микрогемо или лимфоциркуляции с развитием капилляротрофической недостаточности, дистрофии и некроза ткани. Стадия клинических проявлений Клинически вышеописанные изменения проявляются по-разному. Наиболее часто реакции манифестируются как инфекционноаллергические (туберкулиновая, бруцеллиновая, сальмонеллёзная), в виде диффузного гломерулонефрита (инфекционноаллергического генеза), контактных аллергий — дерматита, конъюнктивита. ПРИНЦИПЫ ТЕРАПИИ И ПРОФИЛАКТИКИ Лечение и профилактика аллергических реакций основана на реализации этиотропного, патогенетического, саногенетического и симптоматического принципов ЭТИОТРОПНАЯ ТЕРАПИЯ И ПРОФИЛАКТИКА Этиотропная терапия направлена на устранение аллергена из организма, а профилактика — на предотвращение контакта организма с аллергеном. • При этиотропной терапии проводятся мероприятия по удалению из организма микробов, паразитов, грибов, простейших (санация) и выведению из организма аномальных белков и других аллергических соединений. • При этиотропной профилактике принимают меры по недопущению попадания в организм аллергенов: пыльцы, пыли, компонентов шерсти животных, органических и неорганических веществ, ЛС и прочих аллергенов. С этой целью пациенты избегают контакта с животными, растениями, цветами, которые у них вызывают аллергию. На производстве используют очистные сооружения, вытяжную вентиляцию, респираторы, увлажнение воздуха, маски, перчатки и другие приспособления для предотвращения попадания в организм, на кожу и слизистые аллергических веществ. ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ Патогенетическая терапия направлена на разрыв основных звеньев патогенеза аллергии, а профилактика — на опережающую блокаду потенциальных механизмов её развития. Эти мероприятия обозначают как гипо или десенсибилизацию организма. Они имеют целью блокаду иммуногенных сенсибилизирующих процессов и направлены на предотвращение образования и нейтрализацию медиаторов аллергии. С этой целью проводят специфическую и/или неспецифическую гипосенсибилизацию. • Специфическая гипосенсибилизация достигается путём парентерального введения (как правило, по определённым схемам) того же аллергена, который предположительно вызвал сенсибилизацию (метод рассчитан на образование комплекса аллергена с АТ и снижение содержания соответствующих Ig). • Неспецифическая гипосенсибилизация применяется в тех случаях, когда специфическая по какимлибо причинам невозможна или неэффективна, либо когда не удаётся выявить аллерген. Её можно достичь применением некоторых ЛС (например, антигистаминных и мембраностабилизирующих) при аллергии немедленного типа; иммунодепрессантов (в том числе глюкокортикоидов) и иммуномодуляторов — при аллергии замедленного типа, а также используя некоторые виды физиотерапевтических воздействий. САНОГЕНЕТИЧЕСКИЕ ТЕРАПИЯ Саногенетические воздействия направлены на активацию защитных, компенсаторных, репаративных, замещающих и других адаптивных процессов и реакций в тканях, органах и организме в целом. С этой целью применяют витамины, адаптогены (женьшень, элеутерококк), проводят немедикаментозные мероприятия: закаливание, физические нагрузки, лечебное голодание и другие. СИМПТОМАТИЧЕСКИЕ ТЕРАПИЯ Симптоматические средства используют для предотвращения или устранения неприятных, тягостных ощущений, усугубляющих течение аллергии: головной боли, головокружения, чувства тревоги, напряжения, подавленности и т.п. С этой целью применяют транквилизаторы, обезболивающие препараты, психоаналептики, проводят физиотерапевтические процедуры. БОЛЕЗНИ ИММУННОЙ АУТОАГРЕССИИ Состояния и болезни иммунной аутоагрессии — нарушения жизнедеятельности организма, вызванные развитием патогенных иммунных реакций, направленных против Аг собственных клеток и неклеточных структур. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Конкретные причины и механизмы отдельных болезней иммунной аутоагрессии сложны и еще недостаточно изучены. К наиболее вероятным и аргументированным механизмам происхождения болезней иммунной аутоагрессии относят заболевания, обусловленные изменениями в системе ИБН (иммунозависимые болезни) и вызванные изменениями вне системы ИБН (иммунонезависимые болезни). ИММУНОЗАВИСИМЫЕ БОЛЕЗНИ ИММУННОЙ АУТОАГРЕССИИ В основе возникновения и развития иммунозависимых, но антигеннезависимых болезней иммунной аутоагрессии (рис. 16–15) лежит единый механизм — образование «запретных» («бешенных») клонов T и B-лимфоцитов, а также Ig, действующих против собственных интактных структур. При этих болезнях и состояниях, как правило, выявляются признаки наследственной предрасположенности. Это однозначно показано для таких болезней как системеая красная волчанка (СКВ), иммуноагрессивные формы гемолитической анемии, тиреоидита, ревматоидного артрита. У многих пациентов с этими и другими болезнями иммунной аутоагрессии выявлены их маркёры — Аг HLA. К ним относят, в частности, аллели HLA DR3 и HLA DR1. 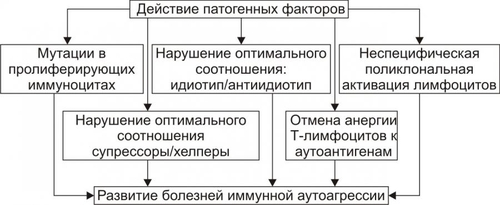 Рис. 16–15. Инициальные звенья патогенеза болезней иммунной аутоагрессии, вызванных нарушениями в системе ИБН. Варианты патогенеза • Мутации в пролиферирующих иммуноцитах Причины † Физические агенты (радиоактивное излучение, термические воздействия, избыток свободных радикалов). † Химические вещества — мутагены (алкилирующие агенты, гидроперекиси липидов, цитостатики). † Биологические факторы (фрагменты ДНК вирусов и бактерий, разрушившихся нормальных и опухолевых клеток, способные внедриться в геном пролиферирующих иммуноцитов; ДНКрестриктазы, фрагментирующие нуклеиновые кислоты и др.). Механизм развития † В результате указанных воздействий появляются иммунокомпетентные клетки с изменённым геномом, в том числе клоны T-лимфоцитов, а также антигенпредставляющие клетки, воспринимающие антигенные структуры организма как чужеродные. † Клоны Tкиллеров повреждают и разрушают несущие Аг структуры в результате реакций цитолиза. Примеры † Развитие цитопений (гемолитической анемии, тромбоцитопении, лейкопении) или панцитопении. † Появление иммуноагрессивных аутоантител после инфицирования B-лимфоцитов лимфотропным вирусом ЭпстайнаБарр. • Нарушение оптимального соотношения количества и/или активности Tсупрессоров и Tхелперов. † В норме устанавливается оптимальное динамическое соотношение числа и функциональной активности Tсупрессоров и Tхелперов. Это обеспечивает поддержание необходимой численности Tкиллеров, осуществляющих контроль за однородным и индивидуальным антигенным составом организма. † При патологии нарушение этого соотношения (уменьшение числа и/или активности Tсупрессоров либо увеличение количества и/или активности Tхелперов) приводит к единому конечному результату — интенсивной пролиферации эффекторных лимфоцитов: Tкиллеров, а также B-лимфоцитов, созревающих в плазматические клетки. И то, и другое приводит к цитолизу и разрушению антигеннесущих нормальных структур организма. † Примеры: СКВ, ревматоидный артрит, рассеянный склероз. • Нарушение оптимального соотношения в системе «идиотип–антиидиотип». † В норме иммунная система («глобальная иммунная сеть») контролирует численность и биохимическую специфику идиотипов организма. Этот контроль реализуется, в частности, посредством образования АТ — «надсмотрщиков», специфичных (комплементарных) идиотипам. Указанные «аутоантитела к аутоантителам» получили название антиидиотипических (или антиидиотипов). † При патологических состояниях уменьшение или увеличение содержания антиидиотипических АТ обеспечивает соответственно иммуностимулирующий или иммунодепрессивный эффект. При различных экзо и эндогенных воздействиях могут сложиться условия, благоприятствующие синтезу «запрещённых» классов Ig к собственным структурам. При значительно увеличении их содержания возникает иммунная аутоагрессия. Причины ‡ Дефицит Tсупрессоров (например, при наследственных или приобретённых T-клеточных и B-клеточных иммунодефицитах). ‡ Избыточная пролиферация T-хелперов. ‡ Неспецифическая полигенная стимуляция B-лимфоцитов (например, вирусом ЭпстайнаБарр, микоплазмами или ЛПС грамнегативных бактерий). Примеры: отдельные разновидности гемолитической анемии, тромбоцитопении, лейкопении, СКВ, склеродермии, миопатий. • Отмена анергии T-лимфоцитов к аутоантигенам. Наблюдается при воздействии на T-лимфоциты избытка костимулирующих факторов (например, ИЛ12). Синтез костимулирующих факторов индуцируется антигенпредставляющими клетками (моноцитами/макрофагами). • Поликлональная антигеннеспецифическая активация T и B-лимфоцитов. Например, продукты обмена веществ микроорганизмов или ЛПС не имеет строгой антигенной специфичности. В связи с этим они, как и другие подобные вещества, стимулируют несколько клонов лимфоцитов. Последние оказывают литический эффект на клетки собственного организма. В целом, охарактеризованные выше (и вполне вероятно некоторые другие) изменения в иммунной системе обусловливают появление отдельных пулов иммуноцитов, приобретающих способность либо синтезировать аутоагрессивные АТ, либо оказывать литический эффект на неизменённые (нормальные) клетки и неклеточные структуры собственного организма. При достижении определённой степени и масштаба повреждения у пациента развивается клиническая картина той или иной болезни иммунной аутоагрессии. ИММУНОНЕЗАВИСИМЫЕ БОЛЕЗНИ ИММУННОЙ АУТОАГРЕССИИ Патогенез иммунонезависимых (антигензависимых, ИБНнезависимых) болезней иммунной аутоагрессии не отличается от естественного хода нормальных реакций иммунитета, но иммуноагресивной атаке подвергаются генетически неизменённые аутологичные структуры собственного организма. Инициальные звенья патогенеза антигензависимых (ИБНнезависимых) болезней приведены на рисунке 16–16. 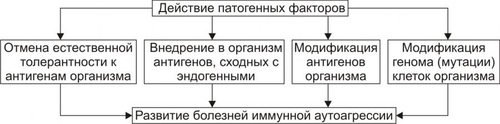 Рис. 16–16. Инициальные звенья патогенеза болезней иммунной аутоагрессии, вызванных нарушениями вне системы ИБН. • Отмена толерантности к Аг организма † Клетки и ткани, в пренатальном онтогенезе изолированные гистогематическими барьерами и не имевшие контакта с иммунокомпетентными лимфоцитами, в постнатальном периоде воспринимаются иммунной системой как «чужие» для неё, хотя по генетической программе они являются «своими» для организма. † К таким «забарьерным», антигенно чужеродным для ИБН структурам относятся сперматозоиды, кристаллин хрусталика, белки миелина, коллоид клеток щитовидной железы. Нарушение барьеров, отделяющих эти образования от контакта с клетками иммунной системы, устраняет (отменяет) состояние толерантности и обусловливает иммунную аутоагрессию с повреждением и деструкцией указанных структур. Наиболее частые причины: травма, воспаление, некроз. Примеры † Воспаление или механическое повреждение щитовидной железы различного генеза сопровождается повышением проницаемости её защитного физиологического барьера для иммуноцитов и антитиреоидных АТ. † К аналогичному результату приводят воспаление или травма яичка, головного мозга, глаза. В последнем случае иммунной аутоагрессии подвергается не только ткань повреждённого глаза, но и другого — неповреждённого. Этот феномен получил название симпатической (т.е. содружественной) офтальмии. • Изменение антигенного состава тканей † Модификация Аг Причины † Компоненты разрушенных микроорганизмов, грибов, одно и многоклеточных паразитов и/или их метаболитов. Эти факторы либо изменяют структуру белковых молекул организма, либо присоединяются к ним в качестве гаптена, либо образуют новый — комплексный Аг. Фиксация такого Аг в какойлибо ткани организма вызывает реакцию иммунной аутоагрессии к ней. Подобный механизм обусловливает развитие иммуноагрессивных вариантов постинфекционного эндо, мио, перикардита, нефрита, гепатита, альвеолита. Например, миокардит инфекционного происхождения нередко сопровождается появлением в крови антикардиальных АТ, которые усугубляют его течение; † Химические вещества, в том числе — ЛС. Хорошо известна разновидность гемолитической анемии иммуноагрессивного генеза, развивающейся при использовании гипотензивного средства † Агенты, разрушающие антигенные структуры. Ферментативная или неферментная деструкция антигенных детерминант может привести к образованию их новых — иммуногенных вариантов. Примеры † Воспалительная деструкция или повреждение белков спектрина, коллагена, тиреоглобулина, Ig. В последнем случае денатурация Ig (в основном, IgG), например, у пациентов с ревматоидным артритом, сопровождается образованием аутоантиидиотипических АТ, обозначаемых как ревматоидный фактор. † Деструкция белковых и белоксодержащих молекул, например, у пациентов с ожоговой болезнью под влиянием высокой температуры, гидролитических ферментов, высвобождающихся из повреждённых и разрушенных клеток (реактивных химических соединений — окислителей, восстановителей, активных форм кислорода, свободных радикалов). В связи с этим у пациентов с ожоговой болезнью нередко выявляются сопутствующие патологические состояния, вызванные реакциями иммунной аутоагрессии: гемолитическая анемия, тромбоцито и лейкопении, нефриты, миокардиты, полиневриты и др. † Модификация генома клеток Причина Инфицирование организма вирусами или бактериями. При этом возможно образование гибридного генома клетки в результате внедрения в него чужеродной ДНК (или её фрагмента). Образующиеся в связи с этим новые белки вызывают реакцию иммунной системы против клеток организма с таким интегрированным, изменённым геномом. Примеры Инкорпорация ДНК вируса гепатита В в печёночные клетки, вируса ЭпстайнаБарр в лимфоциты либо других герпесвирусов в различные соматические клетки. • Внедрение в организм Аг, сходных с Аг его тканей (антигенная мимикрия). Причины † Антигенные детерминанты некоторых микроорганизмов. † Аг одно и многоклеточных паразитов. Эти Аг имеют структуру, подобную структуре отдельных Аг нормальных тканей. Механизм АТ, образующиеся в организме в ответ на внедрение носителя чужеродной антигенной информации, действуют не только против носителя АТ, но и против собственных структур. Этот ответ получил название перекрестной иммунной аутоагрессии. Примеры Развитие аутоагрессивных вариантов: † Гемолитической анемии при лейшманиозе. † Диффузного гломерулонефрита при инфицировании организма † Энтероколита у пациентов с патогенными штаммами кишечной палочки. † Миокардита после перенесённой стрептококковой инфекции — ангины, пневмонии, гайморита. В последнем случае антигенная детерминанта Мпротеина стрептококка сходна с Аг Мпротеина клеточной мембраны кардиомиоцитов. † Синдрома Гийена-Барре у пациентов, перенёсших кампилобактериозный энтероколит. В последнем случае Аг Campylobacter jejuni сходны с Аг двигательных нейронов. ВИДЫ БОЛЕЗНЕЙ ИММУННОЙ АУТОАГРЕССИИ Многочисленные варианты болезней иммунной аутоагрессии человека объединяются в несколько групп с учётом основных отличительных признаков. • В зависимости от инициального (стартового) звена патогенеза: болезни иммунной аутоагрессии, обусловленные нарушениями в системе ИБН и вне системы ИБН (см. выше). • В зависимости от доминирующего механизма развития: † Болезни иммунной аутоагрессии, развивающиеся в основном с участием иммуноглобулинов (гуморальные, иммуноглобулиновые, B-клеточные). Примеры: тиреоидит Хасимото, гемолитическая анемия, тромбоцитопения, лейкопения, СКВ. † Болезни иммунной аутоагрессии, развивающиеся в основном с участием Tкиллеров (Tкиллерные, T-клеточные). Примеры: отдельные разновидности полимиозита и синдрома Шёгрена. † Болезни иммунной аутоагрессии, развивающиеся с участием обоих звеньев иммунного ответа (гуморально- клеточные, кооперативные). Примеры: синдром Шёгрена, проявляющийся поражением глаз (сухой кератоконъюнктивит) и слизистой оболочки рта (ксеростомия); склеродермия; дермато и полимиозит. • В зависимости от числа поражённых органов: † Моноорганные болезни иммунной аутоагрессии (органоспецифические). Аутоагрессивные Tкиллеры или специфические АТ взаимодействуют с антигенными структурами только одного органа. Примеры ‡ Тиреоидит Хасимото. При этой форме болезни иммунной аутоагрессии Ig строго специфичны по отношению к тиреоглобулину и белкам микросом клеток щитовидной железы. ‡ Анемия Аддисона–Бирмера. В этом случае в крови выявляются аутоагрессивные Ig к изменённому эндогенному фактору Касла — гастромукопротеину. † Полиорганные болезни иммунной аутоагрессии (системные, генерализованные). Действие аутоиммунных Tкиллеров и АТ направлено против антигенных структур многих органов и тканей организма. Причины: ‡ Наличие сходного (или идентичного) Аг. ‡ Низкая специфичность аутоагрессивных T-лимфоцитов и АТ. Примеры ‡ СКВ (при которой аутоиммуноглобулины взаимодействуют с определёнными Аг ядер и цитоплазмы клеток многих тканей и органов). ‡ Склеродермия — системный прогрессирующий склероз (развивающийся в связи с патогенным действием на структуры кожи, почек, сердца, лёгких, ЖКТ и других тканей аутоагрессивных T-лимфоцитов и АТ). СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА КАК ПРИМЕР БОЛЕЗНИ ИММУННОЙ АУТОАГРЕССИИ Название этой болезни отражает её генерализованный характер: системное поражение органов и тканей (суставов, почек, сердца, печени, лёгких и других органов, серозных оболочек, кожи). Одним из внешних проявлений этой болезни являются пятна красного оттенка на коже лица (чаще — на спинке носа и щеках, напоминающие контур бабочки — симптом бабочки), шеи, рук. СКВ обычно сопровождается лихорадкой, слабостью, болями в суставах или артритами, анемией. ЭТИОЛОГИЯ • Причины † Агенты физического характера (УФ, рентгеновское излучение, свободные радикалы различных веществ). † Химические соединения, в том числе — фармакологические (некоторые пенициллины, сульфаниламиды, препараты АТФ, синтетические гормоны и др.). † Биологические факторы (вирусы, бактерии, грибы, паразиты, компоненты плазмы крови, вакцины). • Факторы риска Важным условием возникновения СКВ является наследственная предрасположенность к ней. Об этом свидетельствует: † Значительно более частое развитие СКВ у монозиготных близнецов (коэффициент конкордантности более 25%), чем у дизиготных (коэффициент не более 4%). † Повышенный уровень Ig одного и того же класса у прямых родственников: больных СКВ и не имеющих её клинических признаков. † Наследуемая гиперактивность B-клеточной субсистемы иммунитета (с этим связывают гиперпродукцию аутоагрессивных АТ в организме) и недостаточность ряда факторов системы комплемента (что обусловливает, помимо прочего, снижение их опсонизирующих свойств, нарушение в связи с этим поглощения иммунных комплексов фагоцитами и удаления этих комплексов из организма). ПАТОГЕНЕЗ • Патогенные изменения в системе ИБН † У многих пациентов с СКВ выявляется нарушение соотношения числа и активности различных классов лимфоцитов. Это обусловливает повышение синтеза и секреции B-лимфоцитами Ig к собственным Аг, в том числе к ДНК и ядерным белкам (гистонам и негистоновым). Учитывая, что эти Ig тропны ко многим Аг клеток организма разного генеза (кожи, почек, ЖКТ и др.), а также не имеют видовой специфичности, допускают наличие либо химического и/или конформационного сходства Аг (т.е. перекрестно реагирующих Аг), либо низкой степени специфичности Ig. † Не исключено, что появление указанных Ig является результатом мутации пролиферирующих лимфоцитов. † Потенцирование синтеза Аг обусловлено снижением продукции антиидиотипических АТ к аномальным Ig (см. рис. 16–15). • Синтезирующиеся в результате реализации того и/или другого механизма аутоагрессивные Ig образуют циркулирующие и местно фиксирующиеся в тканях и органах иммунные комплексы, повреждающие их клетки и неклеточные структуры.
|
