Охта. Хирургическая операция
 Скачать 1.65 Mb. Скачать 1.65 Mb.
|
|
53 вопрос. Топографическая анатомия переднего средостения (по Г.Е. Островерхову). Островерхов – страница 417, 420. Общий обзор К органам переднего средостения относятся сердце с перикардом, вилочковая железа, лимфатические узлы, диафрагмальные нервы, крупные сосуды, такие как восходящая аорта, дуга аорты, легочный артериальный ствол, верхняя полая вена, легочные вены. Взаимоотношения органов переднего средостения: В верхнем отделе располагается вилочковая железа (тимус). Сзади от нее располагается правая и левая плечеголовные вены, а также начальный отдел верхней полой вены. Левая плечеголовная вена значительно длиннее правой и имеет более горизонтальное направление. Глубже вен находится плечеголовной ствол, который впоследствии делится на правую подключичную и правую общую сонную артерию. Левая плечеголовная вена нижним краем примыкает к дуге аорты, которая расположена кзади от нее. От дуги аорты поочередно слева направо отходят левая подключичная артерия, левая общая сонная артерия, плечеголовной ствол. Диафрагмальный нерв. К верхней полой вене и плечеголовной вене справа прилегает правый диафрагмальный нерв, который далее располагается между правой средостенной плеврой и перикардом впереди корня легкого. Левый диафрагмальный нерв расположен между левой средостенной плеврой и перикардом, впереди корня легкого. Блуждающий нерв. Правый блуждающий нерв располагается позади правой плечеголовной и верхней полой вены. От него отходит правый возвратный нерв, который огибает снизу и сзади правую подключичную артерию. Левый блуждающий нерв располагается позади левой плечеголовной вены и впереди дуги аорты. От него отходит левый возвратный нерв, который огибает дугу аорты. Верхняя полая вена над частью правого бронха. Дуга аорты расположена над начальной частью левого бронха, а конечную часть пересекает левая легочная артерия. Картинка для наглядности. 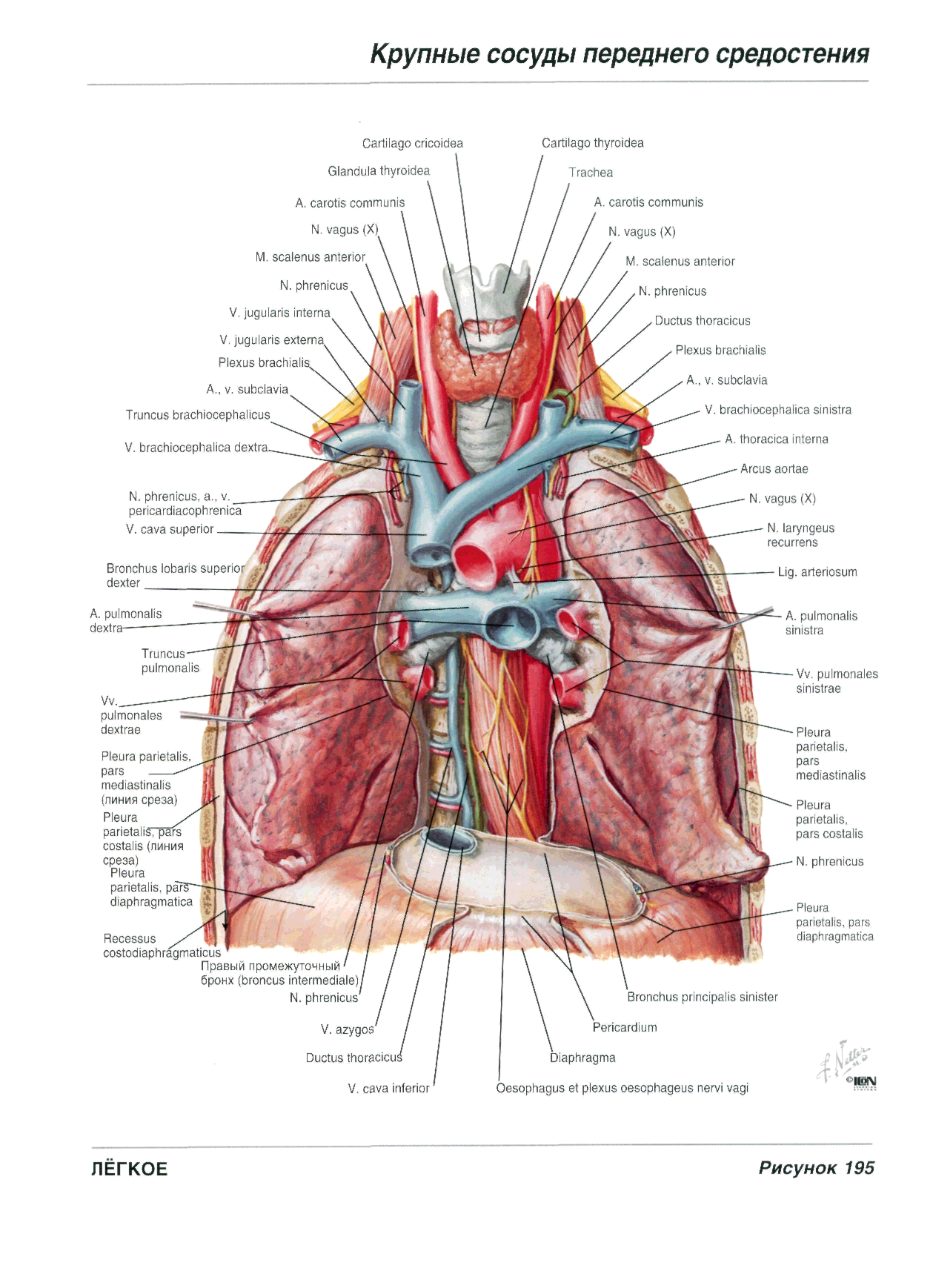 54 вопрос. Топографическая анатомия перикарда и сердца. Островерхов – страница 423 Кованов – страница 136 (перикард) стр.137 (сердце) https://meduniver.com/Medical/Topochka/337.html Перикард вместе с сердцем занимает нижний отдел переднего средостения. Перикард – замкнутый серозный мешок, который окружает сердце, восходящую часть аорты, легочный ствол, устья полых и легочных вен. В нем различают два слоя: 1) фиброзный (наружный); 2) серозный (внутренний). В перикарде выделяют 5 отделов: 1) передний — грудино-реберный — отдел перикарда прилежит к грудной стенке. Часть передней стенки перикарда не покрыта плеврой и эта часть называется треугольник безопасности Войнич-Сяноженцкого (пригрудинное поле перикарда). Он соответствует VI и VII левым реберным хрящам около прикрепления их к грудине. 2) нижний (диафрагмальный) отдел перикарда спаян с сухожильным центром диафрагмы. Через этот отдел проходит нижняя полая вена, впадающая затем в правое предсердие; 3) левый и 4) правый боковые (плевральные) отделы перикарда прилежат к средостенной плевре. Между боковым отделом перикарда и средостенной плеврой проходят диафрагмальные нервы с каждой стороны. 5) задний (предпозвоночный) прилежит к органам заднего средостения. Сверху к перикарду примыкает вилочковая железа. Сердце – располагается большей частью в левой половине грудной полости, меньшей – в правой. В сердце различают основание, (которое обращено вверх, назад и направо) и верхушку, (которая обращена вниз, вперед и влево). Основание сердца образовано предсердиями сзади и аортой и легочным стволом спереди. Верхушка сердца образована левым желудочком. Также в сердце различают: 1) переднюю (грудинно-реберную); 2) нижнюю (диафрагмальную); 3) заднюю (позвоночную) поверхности. В сердце имеются два края – правый (более острый) и левый (закругленный). - Передняя поверхность сердца выпуклая. Она образована справа частью правого предсердия, правым ушком; слева ушком левого предсердия. Передняя поверхность прилежит к грудине и реберным хрящам. - Задняя поверхность сердца. Она образована левым предсердием и частью правого предсердия и левого желудочка. Прилежит к органам заднего средостения. - Нижняя поверхность сердца. Образована левым желудочком, правым желудочком (в меньшей степени) и частью правого предсердия. Отделена перикардом и диафрагмой от левой доли печени и желудка. Границей между предсердиями и желудочками сердца является венечная борозда. Кровоснабжение сердца осуществляется правой и левой венечными артериями (являются ветвями восходящей аорты). В межжелудочковой борозде располагается нисходящая ветвь венечной артерии . Вены образуют венечный синус на задней поверхности сердца, который открывается в правое предсердие. Иннервация сердца осуществляется блуждающими нервами, диафрагмальными нервами, симпатическими стволами. 55 вопрос. Топографо-анатомическое обоснование пункций перикарда и внутрисердечных инъекций. https://meduniver.com/Medical/Topochka/367.html Кованов - страница 312 Показания к пункции перикарда – скопление жидкости в полости перикарда. Также может быть выполнена с диагностической целью. Обезболивание – 0,5% раствор новокаина (местная анестезия). Точки пункции перикарда: Точка Ларрея (используется чаще всего) – вершина угла между левой реберной дугой и основанием мечевидного отростка слева. Игла под углом 45 градусов к поверхности тела. Прокалывают кожу, подкожную клетчатку, прямую мышцу живота с апоневрозом. Колебания иглы в ритме сокращений сердца означают подход к перикарду. При продвижении иглы периодически необходимо оттягивать поршень шприца, чтобы вовремя зафиксировать прокол перикарда и не попасть иглой в сердце Точка Марфана имеет второстепенное значение для пункций перикарда. Игла вкалывается под мечевидным отростком, продвигается строго по срединной линии. Точка Пирогова-Делорма используется в экстренной хирургии. Вкол иглы осуществляется перпендикулярно к грудной клетке у левого края грудины на уровне IV-V межреберья. 56 вопрос. Катетеризация полостей сердца и магистральных сосудов. https://meduniver.com/Medical/luchevaia_diagnostika/292.html Катетеризация сердца и сосудов – введение тонких пластиковых трубочек (катетеров) через периферические вены и артерии в полости сердца или просвет магистральных сосудов. Показания: распознавание заболеваний сердца и сосудов; определение особенностей и степени нарушений гемодинамики при известном диагнозе. Противопоказаниями являются выраженная сердечная недостаточность, инфекционные заболевания, нарушения сердечного ритма. Доступ: периферические вены (бедренные, ягулярные, подключичные, кубитальные); периферические артерии (бедренные, брахиальные, радиальные) Проводится под местной анестезией. Выполняется одним или двумя врачами в специальном помещении. Положение больного лежа на спине на специальном столе. Под столом расположена рентгеновская трубка с усилителем изображения. В момент исследования изображение сердца и сосудов можно увидеть на экране. Во время процедуры катетер постоянно промывается физ раствором или 5% раствором глюкозы с добавлением гепарина. Медицинский персонал, который проводит исследование должен соблюдать все правила асептики и антисептики. Операционное поле обрабатывается спиром, йодом и ограничивается стерильными простынями. 57 вопрос. Топографическая анатомия заднего средостения (по Г.Е. Островерхову). Островерхов – страница 417, 431. Общий обзор. К органам заднего средостения относятся нисходящая аорта (с отходящими от нее межреберными артериями), пищевод, непарная и полунепарная вена грудной лимфатический проток, стволы симпатического нерва, чревные нервы, лимфатические узлы. Взаимоотношения органов заднего средостения: Справа налево по телам позвонков проходят непарная вена (vena azygos), грудной проток (ductus thoracicus), грудная часть аорты (aorta thoracica), полунепарная вена (vena hemiazygos). Между непарной веной и полунепарной образуются анастомозы. Кнаружи от них располагаются стволы симпатических нервов. Кпереди располагается пищевод. На задней поверхности пищевода лежит правый блуждающий нерв, на передней – левый блуждающий нерв. Оба нерва образуют пищеводное сплетение; возникает два ствола – передний и задний, которые проходят через диафрагму месте с пищеводом. Пищевод имеет три сужения: в самом начальном отделе, на уровне бифуркации трахеи, при переходе через диафрагму. Слева от пищевода располагается нисходящая аорта, приближаясь к диафрагме аорта располагается кзади от пищевода. Спереди от пищевода лежит трахея. Справа – части корня правого легкого (бронх, артерия, вена). Грудной проток образуется из соединения правого и левого поясничных стволов и непарного кишечного ствола. Грудной лимфатический проток в грудную полость проходит через аортальной отверстие диафрагмы (вместе с аортой). 58. Принципы хирургического лечения проникающих ранений груди с открытым пнев-мотораксом. 59. Ушивание ран сердца и легкого. 60. Хирургическая анатомия груди при острой и хронической эмпиеме плевры. Принци-пы хирургического лечения. 61. Доступы к легким. Пульмонэктомия. Принципы лобэктомии и сегментэктомии. 62. Доступы к сердцу. Принципы хирургического лечения ишемической болезни сердца. 63. Классификация врожденных пороков сердца и принципы их хирургического лече-ния. 64. Принципы хирургического лечения приобретенных пороков сердца. 65. Понятие об экстракорпоральном кровообращении 58.информ взята с https://lektsii.org/15-49331.html Проникающие ранения грудной клетки сопровождаются: · Пневмотораксом · Гемотораксом · Плевропульмональным шоком Открытый пневмоторакс возникает при непосредственном сообщении плевральной полости с атмосферным воздухом через рану грудной стенки. Во время вдоха воздух свободно проникает в плевральную полость, а во время выдоха выходит наружу. Техника_лечения_при_открытом_пневмотораксе'>Техника лечения при открытом пневмотораксе: 1. Производят иссечение краев раны в пределах здоровых тканей 2. В первый шов захватывают пристеночную плевру, внутригрудную фасцию, надкостницу и межреберные мышцы. 3. Перед затягиванием последнего герметичного шва в полость плевры вводят катетер для отсасывания воздуха и крови в послеоперационном периоде. 4. Второй ряд швов накладывают на поверхностные мышцы и фасции. 5. Накладывают редкие швы на кожу. 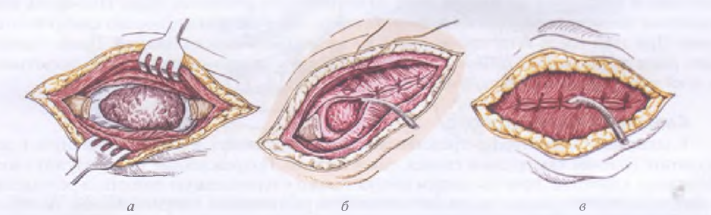 Ушивание раны при открытом пневмотораксе,а — края раны иссечены; б — наложениеплевромышечных швов; в — герметизация раны закончена. Ушивание раны при открытом пневмотораксе,а — края раны иссечены; б — наложениеплевромышечных швов; в — герметизация раны закончена.59. 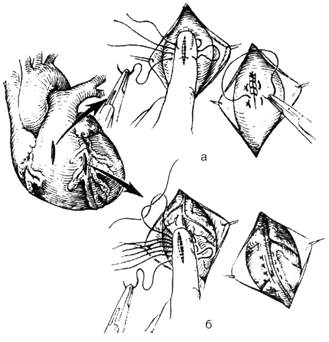 Рис. 8 Ушивание раны сердца а – швы на рану сердца; большой палец прикрывает отверстие раны и останавливает кровотечение, б – швы на мышцу сердца без повреждения венечной артерии при ранении сердца вблизи неё; П-образные швы проходят под венечной артерией. (Из: Де Бейки М.Е., Петровский Б.В. Экстренная хирургия сердца и сосудов. — М., 1980.) При ранениях сердца необходимо срочно провести три неотложных мероприятия: · введение 1—3 л жидкости или крови струйно внутривенно или внутриартериально; · пункцию перикарда и удаление 100—400 мл крови; · немедленную торакотомию с ушиванием раны сердца Техника. В настоящее время наиболее часто применяют левостороннюю переднебоковую торакотомию. Разрез производят в четвёртом или пятом межреберье слева. Перикард вскрывают продольным разрезом по всей длине спереди (примерно 8-10 см) или позади диафрагмального нерва. Аспирируют кровь и удаляют сгустки крови. При обнаружении кровоточащей раны сердца производят её ушивание, после этого тщательно обследуют сердце в поисках других его ран, особенно на задней стенке, которые должны быть ушиты. Если вместо проникающего ранения сердца обнаруживают только повреждение миокарда, не сопровождающееся кровотечением, то в целях предупреждения вторичного кровотечения и образования аневризмы на рану следует наложить швы. Четыре пальца левой руки помещают на задней стенке сердца, фиксируют и слегка приподнимают его навстречу хирургу, в то же время большим пальцем прижимают рану, останавливая кровотечение. Правой рукой хирург накладывает швы на рану, ассистент их завязывает. Первый шов может быть использован как держалка. Для закрытия раны желудочка, прикрывая пальцем рану, сначала можно наложить одиночный широкий шов или два шва-держалки по краям раны, скручивая концы которых, удаётся добиться уменьшения или остановки кровотечения. При зашивании больших рваных ран сердца целесообразно наложить широкий круговой кисетный или П-образный шов. При ушивании ран тонкостенных предсердий предпочтение следует отдавать кисетному шву, обладающему хорошей герметичностью. При этом рану предсердия предварительно захватывают в складку мягким окончатым или треугольным зажимом. При ранении ушка сердца на его основание накладывают круговую лигатуру. Источник https://helpiks.org/7-84139.html Шов, наложенный на легкое, должен обеспечивать герметичность и гемостаз. Для достижения гемостаза шов необходимо накладывать на всю глубину раны. Герметичность шва достигают путем широкого соприкосновения висцеральной плевры.Шов целесообразно накладывать на малораздутое или спавшееся легкое. Для наложения шва используют атравматическую иглу. Наиболее часто выполняют 8-образный шов, при котором иглу вкалывают и выкалывают на расстоянии 3—5 см от края дефекта. При этом нить проводят на всю глубину раны. Шов Тигеля используют при ушивании больших лисиных ран. Шов Фридриха — плевральный погружной шов выполняют при ушивании небольших ран. Шов Гарре—Талька. Иглу вкалывают со стороны плевры на расстоянии 1,1—1,3 см от края раны, выкалывают на расстоянии 0,5—0,6 см. Затем нить проводят у самого края раны со стороны плевры на всю глубину раны и выводят у противоположного края раны. Отступив от него на 0,5—0,6 см, снова прокалывают плевру и подлежащую ткань легкого, выкалывая иглу на расстоянии 1,1 —1,3 см от края paны. При завязывании узла края раны сближаются и происходит широкое соприкосновение поверхностей плевры. Шов обеспечивает хороший гемостаз и достаточную герметичность раны. Источник: https://meduniver.com/Medical/Xirurgia/510.html MedUniver 60.Торакопластика — иссечение части костного скелета грудной клетки (рёбер) с целью создания податливого участка грудной стенки для приведения в соприкосновение пристеночной и висцеральной плевры, а также ликвидации остаточных плевральных полостей или сдавле-ния лёгкого. Суть торакопластики заключается в удалении костного каркаса с последующим сдавле-нием грудной стенки для уменьшения или ликвидации полости эмпиемы. Различают два вида торакопластики: интра-плевральную и экстраплевральную. ИНТРАПЛЕВРАЛЬНАЯ ТОРАКОПЛАСТИКА- заключается в удалении обширного участка грудной стенки: рёбер, межрёберных мышц и пристеночной плевры. Для уменьшения травматичности выполняют в несколько этапов: вначале удаляют часть наружной стенки в верхнем отделе, затем в среднем и, наконец, в нижнем отделе грудной стенки.,операция применяется редко. Лестничная торакопластика-предложена Б.Э. Линбергом,операция для лечения хронических эмпием плевры, а также кавернозного туберкулёза лёгких. Лестничная торакопластика заключается в полной или частичной резекции нескольких рёбер (с одной стороны) без рассечения пристеночной плевры. ЭКСТРАПЛЕВРАЛЬНАЯ ТОРАКОПЛАСТИКА Экстраплевральную торакопластику в настоящее время подразделяют на две группы: тотальную торакопластику и селективную (частичную) торакопластику. Суть тотальной торакопластики заключается в удалении одиннадцати рёбер, а селективной — только трех рёбер (III, V, VII). Островерхов 445стр. https://helpiks.org/8-37955.html также тут инфа 61.Операции на легких.Доступы к органам грудной полости бывают плевральные и внеплевральные. При внутриплевральных доступах обеспечивается хорошая экспозиция, но имеется опасность проникновения гноя в плевру и развитие ретропульмонального шока. Внеплевральные доступы лишены этих недостатков, но критерии их резко снижены по сравнению с первыми и они трудновыполнимы. Пульмонэктомия. Показания: рак легкого, множественные абсцессы, распространенные бронхоэктазы, туберкулез легких. Доступы: переднебоковой, заднебоковой. Техника: Торакотомию производят боковым доступом по 5 межреберью.Полностью выделяют легкое, перевязывают и рассекают легочную связку. Дорсальнее диафрагмального нерва и параллельно ему рассекают над корнем легкого медиастинальную плевру. При правосторонней пневмонэктомии после рассечения медиастинальной плевры в верхней части корня легкого обнаруживают передний ствол правой легочной артерии. В клетчатке средостения находят и выделяют правую легочную артерию, обрабатывают, перевязывают с прошиванием и пересекают ее. Также обрабатывают и пересекают верхнюю и нижнюю легочные вены. Правый главный бронх выделяют до трахеи, прошивают аппаратом УО и пересекают. Линию шва плевризируют лоскутом медиастинальной плевры. При левосторонней пневмонэктомии после рассечения медиастинальной плевры сразу же выделяют левую легочную артерию, а затем и верхнюю легочную вену, обрабатывают и пересекают их. Оттягивая нижнюю долю латерально, выделяют нижнюю легочную вену, обрабатывают ее и пересекают. Бронх вытягивают из средостения и выделяют до .трахеобронхиального угла, обрабатывают и пересекают. Плевризировать культю левого главного бронха не нужно, так как она уходит в средостение под дугу аорты. |
