Стоматология детского возраста. Коллектив
 Скачать 8.94 Mb. Скачать 8.94 Mb.
|
|
Аденолимфома — дизонтогенети-ческое новообразование, которое локализуется преимущественно в околоушной слюнной железе. Эта опухоль характеризуется сочетанием железистого и лимфоидного компонентов, выявляется исключительно редко в возрасте 12—16 лет. Клиническая картина этих новообразований не имеет патогномо-ничных признаков, сходна с картиной плеоморфной аденомы, хронического лимфаденита. Аденолимфома имеет пластичную консистенцию, чаще располагается в нижнем полюсе железы. Функция п. facalis не нарушена. Наиболее достоверно диагностируется на основании цитологического исследования, при котором выявляются два основных компонента — эпителиальный, как в аденоме, и лимфоидный со зрелыми лимфоцитами. УЗИ используют с целью дифференциальной диагностики с воспалительными заболеваниями и лимфаденитами. Аденолимфома в отличие от лимфаденита имеет один узел. Не исключена и атипичная картина в виде плотного и бугристого образования, более похожего на плеоморфную аденому. Лечение хирургическое — субтотальная резекция слюнной железы. Рецидивов у детей мы не наблюдали, однако в литературе они описаны. Из группы карцином у детей нередко встречается мукоэпидермоид-ная опухоль. По нашим данным за 20 лет, из всех видов опухолей слюнных желез их было 44 %. Этот 469 вид опухоли выявляется в возрасте после 10—12 лет. Она состоит из клеток эпителия, способного дифференцироваться как в слизистые, так и эпидермоидные клетки, т.е. в многослойный плоский эпителий, продуцирующий слизь; имеются клетки промежуточного типа. Клиническая картина этой опухоли характеризуется ростом эластичного или мягкоэластичного образования, иногда с более плотными очагами. Кожа над опухолью может быть спаяна со слюнной железой, изменена в цвете (гиперемирована), иногда болезненна при пальпации. Возможно увеличение регионарных лимфатических узлов: либо за счет гиперплазии лимфоидной ткани, либо за счет метастазов. Диагностика и дифференциальная диагностика затруднены. При УЗИ выявляется неоднородное гипоэхо-генное новообразование, имеющее инфильтративный рост. При контрастной рентгенографии обнаруживаются разорванность и нарушение наполнения протоков III, IV, V порядка. Наиболее сложна цитологическая диагностика из-за наличия различного характера клеточных элементов — слизистых, эпидермо-идных, вакуолизированных, мало-или недифференцированных. Степень дифференциации элементов вариабельна, по их соотношению решается вопрос о степени дифференциации (высокой или низкой), что также условно. Все эти особенности проявления мукоэпидермоидных опухолей диктуют целесообразность проведения лечения совместно с онкологом комбинированным методом. Лучевая терапия проводится в предоперационном периоде. Умеренно- и высокодифференцированные муко-эпидермоидные опухоли ввиду их радиорезистентности подлежат только хирургическому лечению. Детей с опухолями слюнных желез нужно ставить на диспансерный учет. 12.3. Опухоли и дисплазии лицевых костей Опухоли и дисплазии костей ЧЛО составляют у детей 40 % от всех видов новообразований ЧЛО. Некоторые общие особенности проявления опухолей у детей уже были изложены частично (см. раздел 12.1). Вопросы происхождения, проявления, диагностики и лечения опухолей и дисплазии костей лицевого черепа у детей рассматриваются ниже. Классификация, отражающая специфику развития и проявления костных опухолей в ЧЛО, разработана А.А. Колесовым (1964). В ней опухоли по происхождению поделены на 3 группы: остеогенные, не-остеогенные, одонтогенные, а по развитию на доброкачественные и злокачественные. В этой клинической классификации можно выделить типичные формы, встречающиеся у детей и подростков, с учетом того, что есть некоторые морфологические типы опухолей, чаще наблюдаемые у детей, и есть возрастная принадлежность к проявлению у них опухолей определенного морфологического типа. У детей встречаются преимущественно опухоли соединительнотканного происхождения, что подтверждает их дизэмбриогенетиче-ский тип развития. В.В. Рогинский (1980) предложил клинико-морфологическую классификацию доброкачественных новообразований с учетом наиболее часто встречающихся нозологических вариантов доброкачественных опухолей и опухолеподобных процессов в период детского возраста. В этой классификации доброкачественные опухоли подразделяются на мезенхимальные, эктодермаль-но-мезенхимальные и опухолепо-добные процессы. К особенностям, определяющим рост костных опухолей у детей, относятся специфика внутриклеточ- ного обмена, незрелость эндокринной системы и иммунологическая активность, что приводит к выраженному активному росту, определяет различие в клиническом проявлении одного и того же типа опухоли в разные возрастные периоды и создает значительные трудности в диагностике и дифференциальной диагностике их у детей. Эктодермальные и одонтогенные опухоли ЧЛО (в том числе у детей) имеют анатомо-топографическое обоснование возможности развития (что связано с формированием зубов). Опухолеподобные процессы по интенсивности и агрессивности их развития в ЧЛО у детей остаются наиболее сложными для диагностики и выбора методов лечения. Многие из опухолеподобных костных поражений являются имитаторами процессов неопухолевого генеза или имитируют злокачественные опухоли из-за реактивной агрессивности роста, разрушающего костную ткань, распространяющегося на окружающие ткани. Возможно, что многие из опухолеподобных образований в данный период не верифицируются как опухоли. 12.3.1. Общие принципы диагностики и лечения Основные трудности диагностики костных опухолей челюстей состоят в том, что на ранних стадиях их развития характерными симптомами являются увеличение объема, деформации, нарушения прикуса, отсутствие функции опускания нижней челюсти. Часто считают, что болевой симптом, доминирующий при отдельных новообразованиях, вызван заболеваниями зубов, одонтогенным гайморитом, воспалительными заболеваниями, и назначают лечение, приводящее к усилению роста опухоли (удаление зуба, противовоспалительная терапия, физиотерапия и др.). лей челюстных костей необходимо проводить комплексное исследование: клиническое, рентгенологическое и морфологическое. В клинической диагностике опухолей челюстных костей значительную роль играют первые жалобы больного, сопоставление длительности течения заболевания с размерами опухоли и ее локализацией. Анамнез. В начале заболевания дети и их родители нередко обращают внимание на травму, боль, припухлость, подвижность зубов, ограничение подвижности нижней челюсти, что бывает и при неопухолевых заболеваниях ЧЛО. Однако сведения о времени появления и последовательности возникновения этих симптомов могут оказать помощь при дифференциации этих патологических процессов. При травме следует тщательно выяснить ее характер и интенсивность, место повреждения. При повреждении здоровой челюсти боль, припухлость и нарушение функции возникают, как правило, сразу. При опухолевом процессе эти признаки появляются после некоторого светлого промежутка. Боль часто является первым симптомом злокачественной опухоли при отсутствии внешних изменений челюсти. Она имеет локализованный характер, при отдельных злокачественных опухолях возникает за несколько недель и даже месяцев до развития других симптомов (припухлость, деформация, расширение кожных вен лица и др.). Доброкачественные опухоли, как правило, протекают безболезненно и впервые привлекают внимание деформацией, иногда патологическим переломом (литическая гиган-токлеточная опухоль нижней челюсти). Осмотр ребенка. Доброкачественные опухоли и дисплазии обычно не ухудшают общего состояния ребенка. Злокачественные опухоли,  особенно у детей первых лет жизни, часто напоминают острый воспалительный процесс с повышенной температурой тела, увеличением числа лейкоцитов и СОЭ (ретикулярная саркома, саркома Юин-га). Все это нередко вызывает подозрение о начинающемся остеомиелите. особенно у детей первых лет жизни, часто напоминают острый воспалительный процесс с повышенной температурой тела, увеличением числа лейкоцитов и СОЭ (ретикулярная саркома, саркома Юин-га). Все это нередко вызывает подозрение о начинающемся остеомиелите.Пораженная костной опухолью челюсть увеличена в объеме. Опухоль обнаруживается сравнительно рано самим ребенком или его родителями в том случае, когда развивается из надкостницы или из расположенного непосредственно под ней коркового слоя кости. Значительно позже выявляется припухлость при локализации образования в толще кости челюсти, особенно в верхней челюсти. Доброкачественная опухоль характеризуется твердой консистенцией, бугристой поверхностью и довольно четкими границами. Кистозные образования челюсти распознаются при появлении выбухания кости благодаря истончению ее наружной стенки. При этом симптом пергаментного хруста вследствие эластичности растущих костей у детей отсутствует. В области выбухания опухоли следует обратить внимание на цвет кожи и слизистой оболочки рта, подвижность мягких тканей над опухолью, расширение сети вен, возможную пульсацию. При доброкачественных опухолях (за исключением сосудистых), как правило, сосудистый рисунок не выражен, а кожа лица свободно смещается над опухолью. При злокачественных опухолях кожный покров, вначале подвижный, постепенно истончается, а в дальнейшем прочно спаивается с опухолью. Подкожные вены обычно расширяются, окружающие мягкие ткани лица отечны, иногда несколько синюшны. При некоторых новообразованиях выявляются сопутствующие костным порокам развития кожные 472 изменения в виде пигментации (синдром Олбрайта, нейрофибро-матоз). Для решения вопроса о характере опухоли существенное значение имеет давность заболевания. Злокачественные опухоли челюстей нередко уже через 1—2 мес, а иногда и раньше, проявляются видимыми изменениями на рентгенограммах и клинически. Повышение темпов роста доброкачественных опухолей после их длительного стабильного состояния должно настораживать в отношении их малигнизации. Некоторые доброкачественные опухоли (меланотическая нейроэктодер-мальная опухоль, десмопластиче-ская, оссифицирующая и амелобла-стическая фибромы, миксома, ли-тическая гигантоклеточная опухоль) и фиброзная дисплазия у детей развиваются очень быстро, разрушают челюсть, прорастают в мягкие ткани, напоминая картину злокачественного роста. При доброкачественных и злокачественных опухолях челюстей часто наблюдается нарушение правильного положения зубов. В основном это бывает при гигантоклеточ-ной опухоли, фиброзной диспла-зии, эозинофильной гранулеме, десмопластической и амелобласти-ческой фибромах. Затрудненное открывание рта свидетельствует о близости опухоли к ВНЧС или жевательным мышцам. Функциональные нарушения отчетливо выражены при поражении нижней челюсти быстрорастущими злокачественными опухолями. Рентгенологическое исследование позволяет уточнить расположение опухоли в костях лица, выявленной клинически или внешне не определяемой, установить распространение очага в пределах кости, а также центральную (внутри кости челюсти) или периферическую (кортикальная или периостальная) локализацию ее, направление роста новообразования, четкость границ как оКружающей костью, так и с мягкими тканями. Имеют значение Структура опухолевой ткани и окружающий нормальный, склерозиро-ванный или остеопорозный фон челюсти. Направление роста злокачественных опухолей беспорядочное, а отдельных доброкачественных образований строго определенное. Доброкачественные опухоли характеризуются четкими границами, а злокачественные размытыми контурами как внутри кости, так и по границе кости с мягкими тканями. Иногда быстрорастущие доброкачественные опухоли у детей (дес-мопластическая фиброма) вызывают обширные разрушения кости и могут сопровождаться разрастанием периоста в виде компенсаторной реакции («бахромчатый периостит»), что делает рентгенологическую картину схожей с таковой при остеогенной остеопластической саркоме. Рентгенодиагностика опухолей верхней челюсти представляет ббльшие трудности, что объясняется сложным анатомическим строением верхней челюсти. Детализирует все вышеперечисленные признаки проявления костных опухолей КТ за счет своей более высокой разрешающей способности. КТ дает возможность оценить состояние костной ткани в трехмерном пространственном расположении опухоли (3D). Такой же высокий разрешающий уровень имеет МРТ. Это исследование важно при распространении опухоли за пределы челюстной кости. Оба метода исследования очень важны при расположении опухоли в области верхней челюсти, имеют значение для дифференциальной диагностики с другими опухолями, продуктивными формами остеомиелита и опухолеподобными костными поражениями. Эти методы позволяют четко планировать объем хирургического лечения и одномоментно решать вопрос подбора идентично- го каждой ситуации заместительного пластического материала индивидуально. При распространении опухоли в окружающие ткани УЗИ позволяет оценить гемодинамику (например, при гигантоклеточной опухоли), определить объем мягкотканного компонента, изучить состояние регионарного лимфатического аппарата (гиперплазия или метастатическое увеличение лимфатических узлов) и др. При некоторых видах костных опухолей (гигантоклеточная опухоль, гемангиоэндотелиома) высокоинформативным методом исследования является ангиография, которая дает возможность определить сосудистые связи опухоли и при планировании лечения используется для выполнения предоперационного этапа — рентгенангиоокклю-зии с целью уменьшения кровопо-тери при удалении таких опухолей. Диагностика. Клинические и рентгенологические данные должны быть подтверждены морфологическим исследованием. Для предоперационного гистологического диагноза необходимо проводить биопсию. Она может быть пункци-онной или инцизионной, предварительной и срочной (в момент операции). Диагноз устанавливают после анализа результатов клинического, рентгенологического, морфологического и других видов исследования. Истинный диагноз иногда ставят только в послеоперационном периоде при обсуждении дополнительных морфологических данных, полученных при исследовании ткани из различных участков удаленной опухоли. Прогноз. В отношении большой группы первичных доброкачественных опухолей и дисплазий челюстных костей можно с уверенностью говорить о благоприятном прогнозе для жизни больного и функции челюстей. При злокачественных новообразованиях прогноз в боль- 473 шинстве случаев неблагоприятный, но можно думать о продлении жизни больного. Лечение. Следует придерживаться принципа раннего радикального удаления доброкачественных опухолей. Основным методом лечения первичных злокачественных опухолей является комплексный, включающий хирургическое, лучевое, противоопухолевое химиотерапев-тическое воздействие. Лечение злокачественных опухолей проводят в онкологических центрах. Ведущее значение в выборе методов лечения злокачественных опухолей имеет определение чувствительности конкретного морфологического типа злокачественной опухоли к лучевой терапии, противоопухолевой химиотерапии. Хирургический метод остается ведущим при опухолях, не чувствительных к лучевой и химиотерапии. Но часто эти методы сочетаются, причем после проведения хирургического лечения обязательными являются органосохраняющая операция или сложное заместительное протезирование дефекта. Вид и масштаб операции определяются характером опухоли, ее локализацией, склонностью к рециди-вированию, возрастом ребенка. Выскабливание проводят крайне редко, и оно может быть показано при четко отграниченных доброкачественных новообразованиях. Оно допустимо при доброкачественных опухолях больших размеров на верхней челюсти в ее труднодоступных участках, при этом завершающим этапом является тщательная обработка костной раны в пределах здоровых тканей. Нужно помнить, что метод выскабливания оставляет риск развития рецидива или продолжения роста опухоли. Резекция челюсти показана при злокачественных и доброкачественных образованиях. Резекция челюстей может быть частичная и пол- 474 ная. На верхней челюсти частичную резекцию проводят в тех случаях, когда опухоль локализуется в альвеолярном отростке. Полную резекцию осуществляют при распространении опухоли на значительную часть верхней челюсти и верхнечелюстную пазуху. После резекции верхней челюсти проводят сложное протезирование дефекта. На нижней челюсти выполняют частичную либо полную резекцию с вычленением в ВНЧС. Частичную резекцию нижней челюсти осуществляют в двух вариантах: без нарушения и с нарушением непрерывности кости челюсти. Резекция нижней челюсти должна сочетаться с одномоментной костной пластикой. При злокачественных опухолях независимо от их характера показана полная резекция верхней или нижней челюсти (последней при поражении ветви с экзартикуля-цией) вместе с прилежащими мягкими тканями в пределах здоровых участков. 12.3.2. Доброкачественные опухоли В этом разделе представлены отдельные виды новообразований, исходящих из собственно кости и ее тканевых элементов, которые чаще наблюдаются у детей. Остеома — медленно растущая доброкачественная опухоль, построенная из хорошо дифференцированной зрелой костной ткани. Эта опухоль выявляется чаще после 15 лет и в более старшем возрасте. Некоторые авторы относят остеому к гамартромам, т.е. считают ее noj роком развития, особой формой дисплазии, в том числе фиброзной дисплазией. Клиническая картина. Проявления остеом слабо выражены. От других опухолей челюстных костей остеомы отличаются крайне медленным остом (в течение многих лет). Развиваясь из кости челюсти, остеомы вызывают постепенное утолщение соответствующего участка, приводя к деформации челюсти, косметическим и функциональным нарушениям. Достигая иногда большого размера, опухоль не вызывает боли. Клиническое течение опухоли зависит от ее локализации, размеров и направления роста. Опухоль может располагаться центрально и периферически (А.А. Колесов). Сдавливая сосудисто-нервный пучок в области нижней челюсти, опухоль может вызывать неврологическую симптоматику (боли, парестезии и др.). Развитие остеомы на верхней челюсти может приводить к экзофтальму, затрудненному носовому дыханию (при распространении на пазухи носа). При поражении покровных костей черепа может проявляться неврологическая симптоматика (головная боль, другие функциональные расстройства). При поражении ВНЧС отмечаются нарастающее ограничение опускания и затруднение боковых движений нижней челюсти. Кости лицевого скелета и черепа могут иметь несколько очагов поражения и сочетаться с поражениями других костей скелета. Центральные и периферические остеомы бывают губчатыми, компактными и смешанными. Некоторые считают, что в начальных стадиях развития остеома имеет губчатый характер, в поздних — компактный. Рентгенологически периферическая остеома определяется как одиночное ограниченное избыточное костное разрастание, вдающееся в виде шипа или выступа в окружающие мягкие ткани. Эти образования могут быть связаны с костью узкой ножкой или имеют широкое основание, правильную форму, гладкие, ровные контуры. Центральная остеома выявляется в виде очага интенсивного уплотнения округлой формы с гладкими контурами, остеопороз и деструкция отсутствуют (компактна). Диагностика. Дифференцировать остеому приходится с фиброзной дисплазией, что даже микроскопически иногда представляет большие трудности. Кроме того, при дифференциальном диагнозе следует иметь в виду реактивные гиперо-стозы неопухолевого происхождения и оссифицирующий миозит, остеомиелит, оссифицированную гематому. Лечение. Удаление опухоли в пределах здоровой кости. Показаниями к операции являются боль, большой размер опухоли, нечетко установленный клинико-рентгено-логический диагноз. Синдром Гарднера — наследственный симптомокомплекс, проявляющийся множественными остеомами лицевых, плоских и трубчатых костей, диффузным полипозом прямой и ободочной кишки, опухолями мягких тканей (липомы, фибромы, эпителиальные кисты). Встречаются также сверхкомплектные зубы, одонтомы. Лечение только хирургическое. Оперативное вмешательство заключается в радикальном иссечении опухоли в пределах здоровой кости. Операция показана в тех случаях, когда остеома вызывает функциональные или косметические нарушения в ЧЛО. Хондрома — опухоль, состоящая из зрелой хрящевой ткани. Наблюдается преимущественно у детей школьного возраста. Хондромы бывают одиночными и множественными. В челюстных костях они обнаруживаются, как правило, в виде солитарного узла. В зависимости от расположения по отношению к кости их принято разделять на центральные и периферические (эн- и экхондромы). Большинство хондром челюстных костей эмбрионального происхождения. Опухоль обнаруживают 475 чаще на верхней челюсти, как правило, в переднем ее отделе по ходу срединного шва или в толще челюсти. Можно предположить, что появление хондром по линии срастания костей верхней челюсти имеет определенную связь с развитием челюсти. Такая локализация хондром верхней челюсти может быть одним из клинических и диагностических признаков. Развитие хондром нижней челюсти связывают с остатками меккелева хряща. Хондромы бывают одиночными и множественными, способны к ре-цидивированию и озлокачествле-нию (хондросаркома). Опухоль может смещать зубы и нарушать прикус, но не вызывает подвижности зубов. Слизистая оболочка, покрывающая опухоль, не изменена. Хондрома деформирует верхнюю челюсть первоначально в сторону твердого неба. Рентгенологически видна плотноватая тень новообразования, корни зубов не резорбированы, опухоль имеет бесструктурную тень неравномерной плотности. Диагноз затруднителен, и ставят его часто на основании типичной локализации для этого вида опухоли, окончательно устанавливают после биопсии (инцизионной). Лечение. При удалении хондромы показана частичная или полная резекция челюсти с одномоментным удалением опухоли единым блоком и в пределах здоровых тканей. При удалении опухоли необходимо иссечь и надкостницу, покрывающую опухоль, иначе возможны рецидивы. Вид протезирования ребенка зависит от характера оставшегося дефекта верхней челюсти. Протезирование показано непосредственно после операции (10—12 сут) или через 1 мес после заживления раны. Гигантоклеточная опухоль (ГКО), или бурая опухоль, остеокласто-ма, — одна из наиболее часто встре- 476 чающихся костных опухолей челюстей в детском возрасте (33 % от общего числа доброкачественных опухолей). Гистогенез опухоли неясен. ГКО характеризуется богато васку-ляризированной тканью, состоящей из клеток типа остеобластов, между которыми рассеяны гигантские клетки типа остеокластов. Эта опухоль поражает, как правило, одну из челюстей и не сопровождается изменениями в других костях. Рентгенологически эта опухоль проявляется в виде ячеистой и ли-тической формы. Клинико-рентге-нологическая картина ГКО зависит от особенностей ее симптоматики в верхней и нижней челюсти. Некоторые авторы разделяют ГКО на центральные и периферические. Такое разделение ГКО у детей не оправдано: центральные формы, разрушая костную ткань альвеолярной части челюсти и прорывая надкостничный барьер, появляются в полости рта и по внешнему виду могут напоминать гиган-токлеточную гранулему. Периферические формы по мере роста (ввиду анатомо-физиологических особенностей костей лицевого скелета ребенка) вызывают деструктивные изменения за пределами альвеолярного отростка, внедряясь в тело челюсти. Клиническая картина. Рассматривать особенности клинического и рентгенологического проявлений ГКО на верхней и нижней челюсти у детей следует в отдельности. Также отдельно нужно рассматривать группу гигантоклеточных опухоле-подобных поражений, потому что методы диагностики и тактика лечения этих образований во многом различны. При ГКО челюстных костей наблюдается высокая частота диагностических ошибок, особенно при локализации опухоли на верхней челюсти, когда рентгенологические признаки теряют свою типичность, а анализ рентгенограмм затруднен за проекционных наложений. Наибольшая частота поражения челюстных костей отмечается в двух возрастных группах - у детей 4-7 и 8—12 лет, чаше у мальчиков. Преобладают поражения нижней челюсти. Распространенной локализацией ГКО нижней челюсти являются тело и ветвь. При развитии патологического процесса в области ветви поражение тела нижней челюсти чаще бывает до уровня моляров. В случае вовлечения в патологический процесс тела челюсти и распространения опухоли к центру ветвь челюсти оказывается непораженной. Изолированное поражение подбородочного отдела бывает редко, процесс распространяется и на тело нижней челюсти. Болевой синдром может предшествовать деформации. Самый частый первичный симптом заболевания — припухлость (деформация) соответственно тому или иному отделу нижней челюсти, реже первичными симптомами могут быть появление патологической ткани в полости рта, неправильное положение зубов в зубном ряду. Это бывает при локализации опухоли в подбородочном отделе и теле нижней челюсти. Быстрое нарастание деформации наблюдается при локализации патологического процесса в теле нижней челюсти, что связано с особенностями ее строения у детей и меньшим объемом прилежащих мягких тканей в этой области. На лечение детей чаще направляют в сроки от 3 до 6 мес от момента обнаружения первичных симптомов, что свидетельствует об удлинении консультативного периода. По активности клинических проявлений выделяют ГКО с высокой активностью и «спокойным» клиническим течением. Критерии такого разделения: скорость нарастания клинических симптомов, протяженность поражения (распространенность), лизис корней зубов в очаге поражения, нарушение целости наружной кортикальной пластинки, обнаруженное при клиническом и рентгенологическом исследованиях. Высокая активность процесса чаще выявляется у детей в возрасте 3—12 лет, «спокойное» течение — в возрасте 9—15 лет. Скорость развития ГКО (высокая клиническая активность развития опухоли) является отражением повышенной биологической активности организма ребенка в указанные возрастные периоды. Поверхность пораженного участка кости чаще гладкая, реже бугристая, границы очага поражения относительно четкие. При вовлечении ветви нижней челюсти может разрушаться внутренняя кортикальная пластинка с вовлечением в патологический процесс крыловидных мышц. Если опухолевая ткань определяется в полости рта, охватывая зубы как с вестибулярной, так и с язычной стороны, она имеет характерный синюшно-багровый цвет и бугристую поверхность. Отмечается подвижность зубов в очаге поражения и изменение их положения. ГКО верхней челюсти имеет более длительный латентный период, что обусловлено анатомо-топогра-фическими особенностями строения верхней челюсти. Независимо от места возникновения опухоль проявляется «вздутием» кости. Болевой синдром отсутствует. Пораженный участок челюсти утолщается, поверхность кости плотная с относительно четким переходом к опухолевидно-неизмененной кости. Иногда определяются участки податливости костной ткани, подвижность и изменение положения зубов. Рентгенологически при ячеистой форме в очаге поражения выявляется множество мелких полостей или более крупных ячеистых образований, отделенных друг от друга костными перегородками различной 477 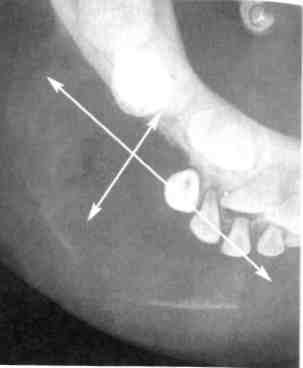 Рис. 12.25. Гигантоклеточная опухоль тела нижней челюсти (очаг деструкции литическо-го типа). а — ортопантомограмма; б — рентгенограмма в ак сиальной проекции (кость вздута). б толщины. Значительное истончение кортикального слоя на нижней челюсти. Реакция со стороны надкостницы не отмечается. При литической форме ГКО очаг деструкции бесструктурен. Если процесс ограничивается частью кости челюсти, то этот дефект является краевым. Если кость разрушена по всему поперечнику, на фоне опухоли определяются свободные концы фрагментов челюсти с неровными и смазанными краями. Кортикальный слой резко истончен или не обнаруживается. При разрушении периоста опухоль может проникать в окружающие мягкие ткани, однако это еще не служит признаком ее злокачественного перерождения. Рентгенологическое исследование больных с ГКО позволяет выявить некоторые отличия при локализации ее в разных отделах нижней челюсти. При локализации в области тела нижней челюсти опухоль может быть представлена бесструктурным кистевидным образованием с относительно четкими контурами; в нижних отделах контуры могут быть нечеткими. По нижнему краю челюсти соответственно уровню образования могут определяться вздутие кости, истон- чение и разволокнение коркового слоя, по верхнему краю корковый слой отчетливо не дифференцируется или исчезает. Определяется деструкция замыкательной пластинки лунок зубов, граничащих с очагом поражения, и замыкательных пластинок фолликулов постоянных зубов, которые могут быть оттеснены. При локализации опухоли в области тела нижней челюсти (рис. 12.25, а, б) наиболее информативным видом исследования является ортопантомограмма. Однако в этих случаях необходимо проведение рентгенографии и в аксиальной проекции, так как при наличии клинически выраженной деформации выявленные изменения на ор-топантомограмме не соответствуют клиническим проявлениям. При локализации опухоли в подбородочном отделе с распространением на тело челюсти определяется образование с четкими полициклическими контурами, в проекции которого отмечается истончение коркового слоя. Структура очага поражения неоднородная — с множеством мелких и средних ячеек, разделенных костными перегородками. Могут определяться лизис корней зубов, деструкция замыкательных пластинок зачатков посто- янных зубов, которые располагаются в образовании. Зубы могут быть пистопированы. Наиболее информативными видами рентгенологического исследования при указанной локализации опухоли являются панорамная рентгенограмма нижней челюсти и рентгенограмма фронтального отдела нижней челюсти в аксиальной проекции, которая позволяет определить степень распространения опухоли к внутренней кортикальной пластине. Сходная рентгенологическая картина отмечается при локализации опухоли в ветви челюсти на орто-пантомограмме и обзорной рентгенограмме костей лицевого скелета в прямой проекции. Рентгенологические проявления ГКО зависят от морфологических изменений, протекающих в структуре опухоли по мере ее роста (кис-тообразование, наличие очагов ос-теогенеза и др.). Особые трудности интерпретации рентгенологической картины при локализации опухоли верхней челюсти возникают в период сменного и молочного прикуса, что часто обусловлено неправильным выбором видов рентгенологического исследования, наличием сложных анатомо-топографических зон в периоды роста костей лица, формирования верхнечелюстной пазухи и в период развития зачатков постоянных зубов. Особенно сложные проекционные взаимоотношения возникают при локализации ГКО в пе-реднебоковом отделе верхней челюсти. Наиболее информативные исследования: при поражении фронтального отдела панорамная рентгенограмма верхней челюсти (по сравнению с ортопантомограммой) дает более четкие представления о структуре патологического очага и четкости его границ, позволяет лучше оценить возможные изменения дна носовых ходов, изменения корней зубов литического характера) и рентгенограмма твердого неЬа (дает четкие представления о характере и протяженности деструктивных изменений на твердом небе); при поражении переднебокового отдела ортопантомограмма, рентгенограмма верхней челюсти в косой проекции и обзорная рентгенограмма придаточных пазух носа. При локализации процесса во фронтальном отделе во всех случаях на рентгенограмме определялось однополо-стное образование со сравнительно четкими контурами в нижних отделах и нечеткость контуров в верхнебоковых отделах и могут выявляться смещение и лизис корней зубов, граничащих с очагом поражения, нарушение целости нижней стенки носовых ходов (рис. 12.26, а—г). При локализации опухоли на верхней челюсти, помимо стандартного рентгенологического исследования, большое значение приобретает КТ, особенно при литическом характере процесса, когда опухоль на обычных рентгенограммах имеет нечеткие границы. Опухолеподобные гигантоклеточ-ные поражения (центральная гигантоклеточная репаративная гранулема — ЦГКРГ). С наибольшей частотой ЦГКРГ встречается в возрасте 8—12 лет. Поражение ЦГКРГ челюстных костей совпадает с периодами смены зубов в этих отделах, когда выпадение молочных, продвижение зачатков постоянных зубов и их прорезывание могут вызвать травму и кровоизлияние в костную ткань и как следствие изменения реактивного характера, проявляющиеся в виде ЦГКРГ. Наиболее частый первый симптом заболевания — обнаружение образования в полости рта, реже неправильное положение зубов в зубном ряду (при локализации во фронтальном отделе верхней или нижней челюсти), ретенция зубов, кровоточивость десен. Клиническая картина. Основной клинический признак — это опухо- 47Q ет, а косвенными симптомами ЦГКРГ бывает дистопия или ретенция постоянных зубов. При осмотре можно определить деформацию альвеолярного отростка в виде увеличения его объема на ограниченном участке, синюшность или усиление сосудистого рисунка слизистой оболочки. Размер ЦГКРГ при клиническом осмотре чаще бывает в пределах 2—4 зубов. Рентгенологически ЦГКРГ характеризуется наличием краевого очага деструкции округлой или овальной формы. Очаг деструкции чаще бесструктурный, в некоторых случаях определяется нежный ячеистый рисунок. Контуры патологического очага четкие, иногда по нижнему контуру определяется смазанность 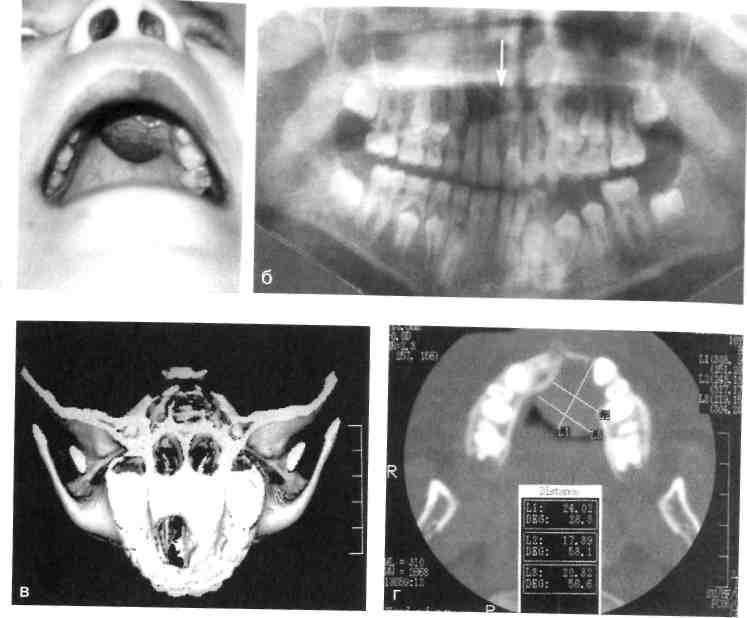 Рис. 12.26. Гигантоклеточная опухоль верхней челюсти. а — внешний вид ребенка; б — ортопантомограмма; в — КТ в формате 3D; г — КТ в режиме мягкого исследования. левидное образование на альвеолярном отростке верхней или нижней челюсти, покрытое слизистой оболочкой, синюшного или синюшно-багрового цвета. Образование с бугристой или гладкой поверхностью, плотноэластичной консистенции, на широком основании, малоподвижное, часто кровоточит при незначительной травме. Патологическая ткань может охватывать зубы с оральной и вестибулярной сторон. Зубы в патологическом очаге подвижны, обычно определяется их подвижность I—II степени, смещение зубов чаще в оральную, реже в вестибулярную сторону (рис. 12.27). В некоторых случаях патологическая ткань в полости рта отсутству- 480 границы, отмечается лизис корней зубов и замыкательной пластинки фолликула зачатка постоянного зуба, граничащих с ЦГКРГ. Дифференциальная диагностика гигантоклеточных опухолей представляет значительные трудности, о чем свидетельствует высокий процент диагностических ошибок. Это связано с многообразием их клинических проявлений, сходных с таковыми других доброкачественных и злокачественных опухолей, а также опухолеподобных и воспалительных процессов челюстных костей. Проявления гигантоклеточных опухолей сходны и наиболее часто эти опухоли дифференцируют со следующими патологическими процессами: доброкачественными опухолями (амелобластома, миксома, костная гемангиома, хондромиксо-идная фиброма) и злокачественными (остеогенная саркома); опухоле-подобными процессами (фиброзная дисплазия, кисты челюстных костей). Дифференциальная диагностика гигантоклеточных опухолей должна основываться на данных клинического обследования, лучевых методов диагностики, патогистологиче-ского исследования. При этом необходимо помнить, что нельзя полностью полагаться на какой-либо один метод, переоценивая его возможности, и пренебрегать другими. Только комплексный подход к диагностике этих опухолей позволяет в короткие сроки установить правильный диагноз и провести необходимое лечение. Лечение хирургическое — удаление образования с резекцией соответствующего фрагмента нижней челюсти с нарушением или без нарушения ее непрерывности. Операции типа выскабливания не показаны. Эффективность хирургического лечения детей с ЦГКО нижней челюсти обеспечивается своевремен- 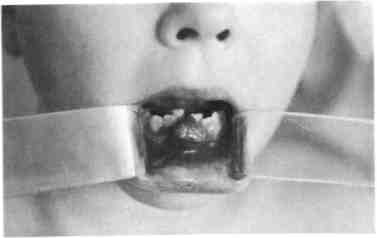 Рис. 12.27. Центральная гигантоклеточная репаративная гранулема фронтального отдела нижней челюсти. ным удалением опухоли с одномоментной костной пластикой, проведением ортодонтического лечения и рационального протезирования в оптимальные сроки. К особой группе следует отнести детей с вовлечением в патологический процесс фронтального отдела альвеолярного отростка и переднего отдела твердого неба, что требует радикального оперативного вмешательства. Больным с поражением верхней челюсти показано удаление образования с частичной или полной резекцией челюсти внутриротовым доступом. Десмопластическая фиброма. Эта первичная опухоль кости челюсти названа десмопластической фибромой из-за ее подобия десмоидам — соединительнотканным новообразованиям, развивающимся из сухожильных и фасциально-апоневро-тических структур с инфильтрирующим ростом. Опухоль преимущественно обнаруживают у детей до 5 лет, чаще у мальчиков, и в большинстве случаев она локализуется в нижней челюсти. Клиническая картина. Десмопластическая фиброма характеризуется солитарным очагом в одной челюсти. Развитие опухоли начинается внезапно, безболезненно, без внешней ясной причины, временного замедления или приостановки рос- 1 та. Опухоль растет у детей младшего возраста очень быстро и в течение 1—2 мес достигает значительного размера. Чаще опухоль выявляется в течение первого месяца, вначале в виде небольшого выбухания. Изменение кожи над опухолью зависит от ее размера. При небольших опухолях кожа не изменена, при больших — истончена, бледновато-синюшного цвета. Изменения кожи не имеют такой степени выраженности, как при остеогенных саркомах, когда кожа становится блестящей, лоснящейся, горячей на ощупь, с резко развитой венозной сетью. В поздних стадиях опухоль неподвижно спаяна с костью, плотно-эластичная, малоболезненная при пальпации. Поверхность ее в большей части случаев гладкая, реже крупнобугристая. Слизистая оболочка, покрывающая опухоль, истончена, бледноватая или багрово-синюшного цвета. Переходная складка в зависимости от размера и распространения опухоли свободна или сглажена. Рентгенологически десмопласти-ческую фиброму нижней челюсти обнаруживают в виде нечетко очерченного, неправильно-округлой или овальной формы, малоинтенсивного однородного образования, расположенного на кости. К моменту выявления опухоли имеются изменения кортикальной пластинки. Процессы деструкции приводят к неравномерному истончению в области нижнего края челюсти. При этом наблюдается «бахромчатый периостит» — результат реактивного ос-теогенеза. Иногда реактивные костные образования окаймляют растущую опухоль по периферии, создавая так называемую картину пери-остального козырька. Эти изменения в кости не соответствуют клиническим данным, при которых обнаруживается большая, плотная и неподвижная опухоль. 482 При десмопластической фиброме верхней челюсти рентгенологическая картина однообразна: видна тень без резко выраженной границы в виде полоски разрежения или склеротического ободка, гомогенная тень может иметь в центре участки просветления. Диагностика. Важно установить отличие десмопластической фибромы от саркомы и воспалительных процессов. Наиболее сложной остается дифференциальная диагностика от остеогенной саркомы: интенсивность роста у детей при десмопластической фиброме и остеогенной саркоме одинаковая. Возраст проявления различен — десмопла-стическая фиброма зубов чаще обнаруживается у детей в 4—5 лет, ос-теогенная саркома в более старшем возрасте (в 10—12 лет). При десмопластической фиброме подвижность зубов не выявляется, при остеогенной саркоме зубы подвижны. Болевой синдром при десмопластической фиброме отсутствует, а при остеогенной саркоме возможны боли, приобретающие со временем стойкий характер. Общее состояние ребенка в первом случае почти не изменяется, во втором рано определяются признаки интоксикации. Рентгенологически при десмопластической фиброме определенный сегмент челюстной кости поражен и в челюстной кости имеется участок локального поражения и перифокально расположенного реактивного остеогенеза; при остеогенной саркоме костная ткань имеет пятнистый вид, рисунок неоднородный, на фоне литического характера деструкции выраженный игольчатый периостит неограниченного характера. В связи с тем что периостальный остеогенез является ответной реакцией на любой раздражитель (травматический, опухолевый, вследствие воспаления), а рентгенологическая картина изменений в челюстных костях не имеет патогномоничных признаков, решающее значение в постановке диагноза десмопластической фибромы имеет морфологическое исследование. Диагноз подтверждается совокупными данными анамнеза, клинической картины, рентгенологического и морфологического исследований. С первично-хроническим продуктивным остеомиелитом дифференциальная диагностика основывается на проведении сопоставлений давности заболевания, динамики рентгенологических проявлений, интенсивности их нарастания, лабораторных показателей (крови и мочи, С-реактивного белка и др.), перманентности обострений с болевым синдромом и реакцией мягких тканей воспалительного характера. Морфологическое исследование проводят обязательно. Лечение только хирургическое — резекция челюсти, частичная или полная. Учитывая очень интенсивный рост этой опухоли у детей, операцию следует проводить безотлагательно. Лучевая терапия неэффективна. Оссифицирующая фиброма (фиб-роостеома) включена в серию № 5 МГКО «Гистологическая классификация одонтогенных опухолей» ввиду исключительного проявления только в челюстных костях. Но поскольку она не связана с одонтоге-незом, рациональнее ее рассмотреть в группе костных образований челюстей. Опухоль выявляется только у детей старшего возраста, чаще у мальчиков. Клиническая картина. Оссифицирующая фиброма напоминает картину монооссальной (очаговой) фиброзной дисплазии, однако в отличие от нее растет значительно быстрее. Зубы в области расположения опухоли смещаются. Рост опухоли безболезненный. При выраженной деформации отмечается крепитация или отсутствие кортикального слоя; в этом случае паль- 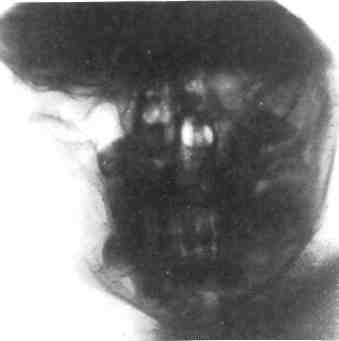 |
