Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
|
Рис. 7.22. Распространение гнойной инфекции в глубокие пространства шеи. 1,4 — предпозвоночное пространство, 2 — позадитрахеаль-ное пространство, 3 — шейно-трахеальная фасция.  Рис. 7.23. Флегмона дна полости рта. интоксикации: лихорадку, бессонницу, возбуждение, нередко бред. Характерно вынужденное положение больного сидя, полулежа с наклоненной вперед головой, которой он избегает двигать. Лицо больного бледное, с землистым оттенком и нередко желтушного цвета. 187 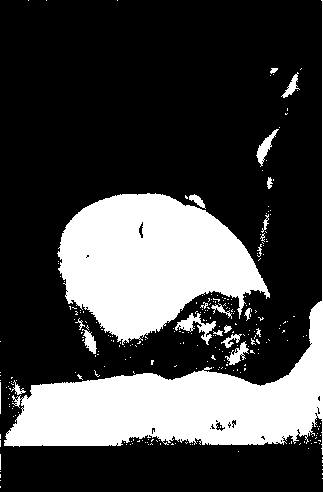 Рис. 7.24. Гнилостно-некротическая флегмона дна полости рта и шеи. При вскрытии отмечают характерные изменения в тканях: расположенная здесь клетчатка имеет серо-зеленый цвет или от темно-бурого до черного; гноя нет, из тканей выделяется мутная кровянистая или коричневато-серая зловонная жидкость, иногда с пузырьками газа. Клетчатка, мышцы не-кротизированы, представляют собой сероватую зловонную массу (рис. 7.24). После операции благоприятное течение заболевания характеризуется снижением температуры тела, улучшением общего состояния. Из операционных ран начинает выделяться гной, отторгаются омертвевшие ткани, если они не были удалены при операции, и постепенно появляются грануляции. Дальнейшее заживление ран протекает обычно без осложнений. В других случаях — при гнилостно-некротической флегмоне — воспалительные явления склонны к прогрессированию. Чаще развиваются медиастиниты, но может быть восходящее распространение инфекции. Воспалительное заболевание может осложняться сепсисом, при котором опасны для жизни больных септический шок и острая дыхательная недостаточность. Прогноз при флегмоне дна полости рта, особенно гнилостно-некротической, с осложнениями, серьезен. Разлитой плотный и болезненный инфильтрат, расположенный в обеих поднижнечелюстных, подподбородочной областях, распространяется вверх на околоушные и щечные области, вниз на шею. Кожа над инфильтратом спаяна, в первые дни заболевания ее цвет не изменен. В дальнейшем она приобретает красный оттенок, иногда на ней видны синевато-багровые пятна или пузыри. При пальпации инфильтрат плотный, участков флюктуации не определяется, но часто отмечается крепитация. Рот больного полуоткрыт, из него вытекает густая вязкая слюна. Открывание рта ограничено и резко болезненно. Прием пищи и разговор затруднены, речь невнятная. Слизистая оболочка подъязычных складок резко приподнята, выбухает в виде валика, который выше коронок зуба. На поверхности слизистой оболочки виден фибринозный налет. Язык приподнят к небу, обложен, изо рта гнилостный запах. При хирургическом вмешательстве широко вскрывают наружными разрезами пораженные клетчаточные пространства: поднижнечелюстные, подподбородочный треугольники, подъязычные области, промежуток между подбородочно-языч-ными мышцами языка, а также вовлеченные в процесс окологлоточные и крыловидно-нижнечелюстные пространства. Целесообразны проведение воротникового или дугообразного разреза ниже края нижней челюсти и широкое вскрытие всех пораженных областей путем рассечения челюстно-подъязычной мышцы. 188 Распространенные флегмоны областей, прилегающих к верхней челюсти, развиваются при про-грессировании гнойной инфекции. Из областей, прилегающих к верхней челюсти — щечной, подглазничной или подвисочной, крыловидно-небной ямки — инфекция может распространяться в соседние ткани. В таких случаях распространенные флегмоны характеризуются симптомами гнойного процесса этих анатомических локализаций в разных сочетаниях. Чаще процесс распространяется в височную область, клетчатку глазницы, а также поверхностные или глубокие области, прилегающие к нижней челюсти. При распространении процесса из подглазнич* ной области в щечную, из щечной в околоуш-но-жевательную требуется вскрытие гнойных очагов как внутриротовым, так и наружным доступом. Одновременное поражение подвисочной и крыловидно-небной ямок нередко ведет к распространению инфекции в височную область. При этом воспалительная припухлость распространяется на всю височную область, увеличивается степень контрактуры челюстей. В таких случаях необходимо внутриротовое раскрытие очагов воспаления дополнить наружным доступом в височной области — радиальными разрезами или окаймляющим височную мышцу разрезом. Следует пройти ткани между фасциальными прослойками и мышечными пучками и вскрыть этим доступом подвисочную ямку. Контрапертуры позволяют создать достаточно широкий отток из воспалитель- рилега-)и про-шастей, М, ПОД- цо-неб-(яться в гранен-гомами кализа->аспро-Глазни-бласти, ных очагов и удалить некротизированные ткани. Распространенная флегмона подвисочной, крыловидно-небной ямок, височной области может осложняться вследствие прогрессирования воспалительных явлений абсцессом мозга, гнойным ме-нингоэнцефалитом. При длительном заболевании развивается вторичный кортикальный остеомиелит чешуи височной кости. Достаточно редко процесс из подвисочной, крыловидно-небной ямки, височной области спускается вниз в крыловидно-нижнечелюстное, окологлоточное пространства, околоушно-жеватель-ную область. В таких случаях описанные методики вскрытия дополняют поднижнечелюстным подходом для опорожнения областей по наружной и внутренней поверхности ветви нижней челюсти, окологлоточного пространства. Наиболее грозным осложнением флегмоны как подвисочной и крыловидно-небной ямок, так и подглазничной области является распространение инфекционно-воспалительного процесса в глазницу. Абсцесс и флегмона глазницы. Гнойный воспалительный процесс развивается в клетчатке глазницы при распространении одонтогенных гнойных заболеваний из областей, прилегающих к верхней или реже — нижней челюсти. При флегмонах подглазничной области и подвисочной и крыловидно-небной ямок, реже при остром остеомиелите верхней челюсти, остром воспалении верхнечелюстной пазухи, наблюдается переход гнойного процесса в глазницу. Воспалительный процесс в глазнице может возникать также в результате гнойного тромбофлебита, распространяющегося из подглазничной области по угловой вене, из областей, прилегающих к нижней челюсти, через крыловидное венозное сплетение и глазные вены. Границы глазницы соответствуют ее стенкам. Клетчатка располагается достаточно равномерно в окружности глазного яблока. В дистальном отделе глазницы имеется скопление клетчатки, сообщающейся через нижнюю глазничную щель с клетчаткой крыловидно-небной ямки. Абсцесс в глазнице сопровождается усилением болей пульсирующего характера в области глазного яблока, головными болями и жалобыми, связанными с нарушением зрения. При абсцессе глазницы появляется воспалительная припухлость в области век. Цвет кожи может быть не изменен, иногда кожа век синюшного цвета вследствие застойных явлений. При пальпации веки не инфильтрированы, мягкие, безболезненные. Слизистая оболочка конъюнктивы гиперемирована, отечна, нередко синюшного цвета. Давление на глазное яблоко болезненно, отмечаются экзофтальм, нарушение зрения (появление мушек перед глазами, двоение в глазах).  Рис. 7.25. Флегмона глазницы справа. Жалобы при флегмоне глазницы носят интенсивный характер: пульсирующие боли в области глазницы с иррадиацией в висок, лоб, подглазничную область, резкие головые боли. Подвижность глазного яблока ограничивается, чаще в одну сторону. Воспалительные явления нарастают, увеличивается инфильтрация век, конъюнктива отекает и выбухает между полусомкнутыми веками (хемоз), появляется диплопия с последующим прогрессирующим снижением зрения (рис. 7.25). При исследовании глазного дна наблюдается расширение венул сетчатки, отмечаются выраженные нарушения зрения. Развитие тромбоза пещеристого синуса твердой мозговой оболочки характеризуется увеличением коллатерального отека век, развитием этих явлений в области век другой глазницы, ухудшением общего состояния и нарастанием признаков интоксикации. При воспалительных заболеваниях в области глазницы проводят безотлагательное оперативное вмешательство. Гнойный очаг в зависимости от локализации вскрывают разрезом в области нижнего или верхнего века на уровне входа в глазницу, проходят тупым путем по костной стенке и проникают до жирового тела. Возможен оперативный подход в глазницу через верхнечелюстную пазуху путем трепанации нижней стенки глазницы. Этот доступ дает возможность пройти в нижние, боковые и дистальные отделы глазницы и целесообразен при первичном поражении верхнечелюстной пазухи. Некоторые авторы рекомендуют в случаях, осложнившихся панофтальмитом, производить экзентерацию глазницы (удаление ее содержимого). Это позволяет обеспечить хороший отток гнойного экссудата и предупредить развитие гнойного менингита. Иногда проводят оба разреза — наружным и через верхнечелюстную пазуху доступами в глазницу, создавая лучший отток экссудата. Прогноз при флегмоне глазницы весьма серьезен. Флегмона глазницы может осложняться даль- 189  Рис. 7.26. Флегмона шеи слева у больной с диабетом.  Рис. 7.27. Флегмона шеи (наблюдение М.А.Губина). нейшим распространением инфекции в мозговые оболочки, синусы твердой мозговой оболочки, головной мозг. Частыми осложнениями являются атрофия зрительного нерва и слепота. Флегмоны передних пространств шеи. Из областей, прилегающих к нижней челюсти (поднижне-челюстной и подподбородочный треугольники, 190 околоушно-жевательная область, крыловид-но-нижнечелюстное, подъязычное, окологлоточное пространства), гнойный процесс нередко распространяется на передние пространства шеи. Достаточно быстро происходит распространение гнойного процесса у людей с короткой шеей. Неблагоприятным фоном для прогрессирования воспаления по тканям и пространствам шеи являются иммунная недостаточность первичного или вторичного характера. Наиболее тяжело процесс течет у больных диабетом (рис. 7.26). Из поднижнечелюстных и подподбородочных пространств, входящих в передний отдел шеи, гнойная инфекция может проникать в другие области — надгрудинное межапоневротическое влагалище сосудисто-нервных пучков, а также глубже—в срединное, предпозвоночное, заглоточное и окологлоточное пространства (см. рис. 7.21; 7.22). Нередко распространенный гнойный процесс сочетается с поражением позадичелюстной области и окологлоточного пространства. Клинически, кроме перечисленных симптомов флегмон пространств лица, в том числе глубоких, поднижнечелюстных и подподбородочной областей, появляется воспалительная инфильтрация тканей шеи по ходу грудиноключично-сосцевидной мышцы. При пальпации отмечается разлитой инфильтрат с четкой болезненностью по переднему краю мышцы. Для раскрытия пораженных пространств лица и шеи поднижнечелюстной доступ дополняют рассечением переднего края грудиноключично-сосцевидной мышцы, -послойно разделяя ткани — подкожную жировую клетчатку, подкожную мышцу, собственную фасцию шеи. Отодвинув кзади грудиноключично-сосцевидную мышцу, раскрывают ткани в окружности сосудисто-нервного пучка шеи на всем протяжении в зависимости от протяженности гнойного процесса (рис. 7.27). Распространение процесса на глубокие пространства шеи может привести к дальнейшему прогрессированию воспалительных явлений и развитию переднего медиастинита. 7,4.3. Осложнения абсцессов и флегмон лица и шеи * Абсцессы, флегмоны лица и шеи могут осложняться вторичным кортикальным остеомиелитом. В случае распространения процесса возможны такие серьезные осложнения, как медиастинит, тромбоз пещеристого синуса твердой мозговой оболочки, менингит, менингоэнцефалит, абсцесс мозга, сепсис. 'Аналогичные осложнения наблюдаются при одонто-генном остеомиелите, фурункулах, карбункулах, актино-микозе, роже, сибирской язве, гнойном паротите — см. гл. 10, 11. очных шеи, ие об- >е вла- 5 ГЛуб- точное . 7.21; и про-остной Слини-легмон адниж-:й, по-тканей видной ой ин-еднему х про-доступ удино-разде-у, под-л. Ото-видную :осуди-т в за-роцесса г/бокие ейшему НИИ И УЮЖНЯ- итом. В ы такие тромбоз юлочки, зга, сеп- одонто- актино- те — см. Вторичный кортикальный остеомиелит костей лица развивается при локализации гнойного процесса в поднижнечелюстной, околоушно-жевате-льной, подглазничной, скуловой, височной областях. При гнойном расплавлении околочелюстных тканей гибнет омываемый гноем поверхностный участок кости. Клиническая картина характеризуется отсутствием регресса воспалительных явлений, гноетечением из раны, повторными обострениями процесса. На рентгенограмме видны тонкие пластиночные секвестры по нижнему краю тела, наружной поверхности ветви нижней челюсти, верхнеглазничному краю верхней челюсти, наружной поверхности тела скуловой и чешуе височной костей. При лабораторном исследовании крови обнаруживают умеренный лейкоцитоз, иногда лейкопению, лимфоцитоз, увеличение СОЭ. Диагностика осуществляется на основании клинической картины, рентгенологических и лабораторных данных. Вторичный кортикальный остеомиелит костей лица дифференцируют от одонтогенного остеомиелита, актиномикоза, туберкулеза этой же локализации. Лечение такое же, как при хроническом остеомиелите челюсти. Осложнения вторичного кортикального остеомиелита челюсти бывают редко. Возможны повторные обострения, вовлечение в процесс новых участков кости, распространение гнойного процесса в прилежащие мягкие ткани и развитие абсцессов, реже — флегмон. Прогноз благоприятный. Медиастинит. Различают первичные и вторичные медиастиниты. Медиастинит при одонтоген-ном процессе развивается на фоне распространенных флегмон: дна полости рта; окологлоточного, поднижнечелюстного и других областей, когда, несмотря на проводимое лечение, воспалительный процесс прогрессирует, поражает боковые и передние отделы шеи. В других случаях наблюдается бурное и быстрое распространение гнойного процесса в глубокие отделы шеи и далее в средостение (см. рис. 7.27). Различают передние, задние и диффузные медиастиниты. При распространении одонтогенных флегмон чаще развиваются передние медиастиниты. Задний, или тотальный, медиастинит чаще наблюдается при гнилостно-некротических флегмонах дна полости рта, корня языка. Этиология. В качестве возбудителей при меди-астините выделяются стафилококки, стрептококки, их ассоциации, нередко — протей и кишечная палочка, а также сочетание грамотрицательной и грамположительной микрофлоры. Медиастинит возникает вследствие распространения гнойной инфекции по межмышечной и межфасциальной клетчатке из окологлоточного   Рис. 7.28. Одонтогенный медиастинит. а, б — оперативные доступы. пространства по влагалищу сосудисто-нервного пучка шеи в переднее средостение или от дна полости рта, корня языка через естественный барьер в области подъязычной кости в клетчаточное пространство между париетальными и висцеральны- 191 ми листками эндоцервикальной фасции шеи и вдоль трахеи в переднее средостение (рис. 7.28). Гнойный процесс вследствие распространения вдоль предпозвоночной фасции поражает заднее средостение. Диффузное распространение воспалительного процесса по межфасциальным щелям приводит к развитию тотального гнойного, нередко гнилостно-некротического медиастинита (см. рис. 7.28, а). В настоящее время существует несколько классификаций медиастинита, но рекомендуется пользоваться классификацией, предложенной А.А.Вишневским и А.А.Адамяном (1977). Соответственно этой классификации выделяют острый серозный, острый гнойный и хронический медиастиниты. Клиническая картина медиастинита характеризуется ухудшением общего состояния, повышением температуры тела до 39—40 °С и более, появлением и прогрессированием нарушений гемодинамики и дыхания. Пациента беспокоят самопроизвольные боли за грудиной, слабость, недомогание, головокружение, кашель, затрудненное дыхание. Первыми симптомами воспалительного процесса являются покашливание, одышка. Затем возникают боли за грудиной, усиливающиеся при наклоне или повороте шеи, затруднения при проглатывании пищи. Общее состояние бывает от средней тяжести до тяжелого и агонирующего. При обследовании отмечают вынужденное положение больного — полулежа на боку или сидя с опущенной головой, приведенной к грудине, тахикардию, повышенное или неустойчивое АД. Обращает на себя внимание учащенное поверхностное дыхание. Кожа холодная, бледная, сероватого цвета с желтушным оттенком, покрыта липким потом; на конечностях — «мраморные пятна», петехиальная сыпь, в области инъекций — обширные гематомы. Нередко наблюдаются бред, кома. При исследовании легких определяется жесткое дыхание и только у отдельных больных наблюдаются признаки очагового или диффузного воспаления легких, а также абсцедирования и гангрены легких. Наряду с симптомами распространенной флегмоны наблюдаются разлитая воспалительная инфильтрация передней или боковой поверхности шеи с развитием отека, гиперемия кожи передней поверхности грудной клетки. При медиастините появляется симптом Герке (запрокидывание головы вызывает усиление загрудинной боли), иногда — симптом Иванова (усиление боли за грудиной при смещении инфильтрата в верхнебоковом отделе шеи вверх), симптом Равич-Щербо (втяжение тканей при вдохе в области яремной впадины) и боли в области средостения при постукивании по пяткам вытянутых ног. Однако симптом Равич-Щербо выявляется не всегда. 192 Диагностика медиастинита достаточно сложна. По длительности заболевания, наличию общих и местных симптомов целесообразно выделять реактивную, токсическую и терминальную фазы контактного медиастинита (М.А.Губин). При рентгенологическом исследовании (в трех проекциях — переднезадней, боковой и косой), компьютерной томографии отмечается увеличе-ние границ среднего средостения; на 5—8-й день заболевания — выпот в плевральной полости. Рентгенологические данные следует повторять и исследовать в динамике заболевания. Также следует в целях диагностики проводить ультразвуке-вую биолокацию, тепловизиографию. Показатели гомеостаза и метаболизма соответствуют стадиям гнойно-септического заболевания — реактивной, токсической, терминальной. На первых двух стадиях выражен лейкоцитоз, наблюдаются резкий сдвиг лейкоцитарной формулы влево и увеличение СОЭ. Лечение комплексное, включает предоперационную подготовку, хирургическую санацию гнойных очагов, вскрытие и дренирование средостения, послеоперационную терапию. Хирургическое лечение должно быть срочным. Операции производят после кратковременной предоперационной подготовки, направленной на достижение устойчивого состояния систем жизнеобеспечения путем инфузионной терапии. Большое значение имеют повышение пропульсивной деятельности сердца, компенсация гиповолемии, коррекция водно-солевого обмена, нарушений КЩС крови и детоксикация организма. При медиастините верхних и средних отделов проводят шейную медиастинотомию по Разумовскому (в челюстно-лицевых отделениях многопрофильных больниц). При поражении нижнего отдела заднего средостения показана шейная медиасти-нотомия по Насилову. Шейную медиастинотомию с резекцией мечевидного отростка и сквозным дренированием средостения проводят при тотальном процессе (в торакальных или общехирургических гнойных отделениях с последующим лечением в реанимационных отделениях). По показаниям обязательна ревизия пораженных тканей лица и шеи. Дренирование, промывание, диализ, отсасывание экссудата, лекарственные вещества применяют постоянно. Общее лечение: антибактериальную, дезинтоксикационную, метаболизирующую, иммуностимулирующую терапию, ГБО — проводят дифференцированно в зависимости от фазы гнойного процесса. Хорошие результаты дают применение гемосорбции, плазмафереза, экстракорпоральной детоксикации — экстракорпорального подключения донорской селезенки. Прогноз при осложнении распространенных флегмон медиастинитом всегда серьезен для жизни больного. Развитие медиастинита может соче- таться с сепсисом, что еще более усугубляет исход болезни. |
