Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
|
20* 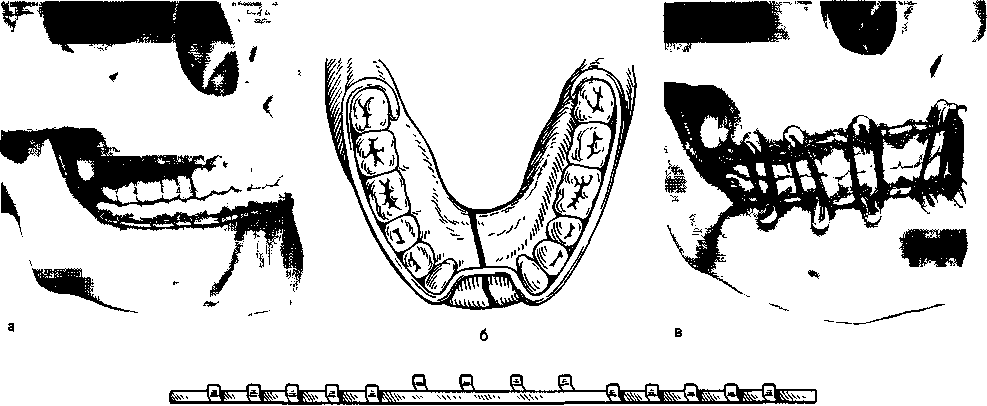   Рис. 12.16. Назубные шины. а — гладкая шина-скоба; б — шина-скоба с распорочным изгибом; в — шины с зацепными петлями и резиновыми кольцами для межчелюстного вытяжения; г — ленточная шина Васильева; д — колпачковая шина (шина-каппа). Шину с распорочным изгибом делают по правилам, изложенным выше. Распорочный изгиб располагают только в месте перелома (при наличии дефекта костной ткани или в области прохождения линии перелома через беззубый участок челюсти). Каждое плечо распорочного изгиба должно плотно прилегать к боковой поверхности зуба, обращенного в сторону беззубого участка альвеолярного отростка или дефекта костной ткани. Длина изгиба должна соответствовать ширине боковой поверхности зуба, к которому он прилежит, или быть не менее % его. Распорочный изгиб должен быть на уровне альвеолярного отростка или может выступать за пределы его не более чем на 5 мм (рис. 12.16, б). 20" Показания к наложению шины: переломы нижней челюсти в пределах зубного ряда без смещения или легковправимые, когда линия перелома проходит через участок альвеолярного отростка, на котором нет зубов; переломы нижней челюсти в пределах зубного ряда с дефектом костной ткани. Распорочный изгиб при показаниях может быть изготовлен и на двухчелюстной шине с зацепными петлями. Шины с зацепными петлями изготавливают на обе челюсти. На каждой шине изгибают 5—6 зацепных крюков (петель): на большом отломке 3— 4 петли и на малом 2—3. Длина зацепных петель Ж 3—5 мм. На верхней челюсти они обращены вверх, на нижней — вниз и составляют с осью зуба угол 35—45 °С. Вершина петли должна отстоять от слизистой оболочки десны на 2 мм, что предотвращает возможность образования пролежней от резиновых колец. Если позволяют анатомические условия, петли предпочтительно изгибать в области вторых резцов, первых премоляров и моляров. Однако это требование не является абсолютным. Петля должна располагаться на твердых тканях, а не в межзубном промежутке. Изгибая зацепные петли, можно руководствоваться следующими приемами. Добившись контакта проволоки с зубом, на уровне которого предполагается изогнуть петлю, щечками крампонных щипцов захватывают проволоку так, чтобы угол между ними и коронкой зуба был 35—45°. В этом положении крампонных щипцов выводят шину изо рта и располагают ручки щипцов в вертикальном положении (кламмер будет составлять с горизонтальной плоскостью угол 45°). Большим пальцем левой руки, располагая его как можно ближе к щечкам щипцов, изгибают проволоку от себя на 90° (в случае изготовления шины на нижнюю челюсть). Затем, удерживая проволоку (заготовку шины) левой руки за длинный ее конец, щечки щипцов фиксируют на нем, располагая их строго в углу, который образовался в результате предыдущей манипуляции. После этого, не меняя положения крампонных щипцов, указательным пальцем левой руки изгибают проволоку к себе на 180°, формируя металлический выступ (часть зацепной петли). Далее фиксируют щечками щипцов этот металлический выступ, отступя от угла его на толщину металла, и большим пальцем левой руки изгибают проволоку от себя на 90°, заканчивая формирование зацепной петли. Следует помнить, что шина при ее изготовлении должна быть расположена строго в горизонтальной плоскости, а щипцы — в вертикальной. Необходимо следить, чтобы изгиб слева и справа от петли был строго на одном уровне, что обеспечивает равномерное прилегание ее к зубу. В остальном методика изгибания шины не отличается от таковой для гладкой шины-скобы (рис. 12.16, в). При изготовлении шины с зацепными петлями на верхнюю челюсть первый изгиб проволоки под углом 90° делают к себе, второй — от себя и третий — к себе, т.е. в обратном порядке по сравнению с шиной на нижнюю челюсть. Обе шины обязательно фиксируют лигатурной проволокой к максимальному количеству зубов, так как надетые на зацепные петли резиновые кольца создают дополнительную нагрузку на них. На следующий день следует еще раз убедиться в правильности стояния отломков и достаточном их скреплении, прочности фиксации шин на зубах, подтянуть лигатуры, сменить растянувшиеся резиновые колечки. 308 Показания к наложению двухчелюстной шины с зацепными петлями: переломы нижней челюсти в пределах зубного ряда со смещением отломков или при тугоподвижности их; двойные, тройные переломы нижней челюсти; переломы нижней челюсти за зубным рядом; переломы верхней челюсти, переломы верхней и нижней челюсти одновременно (дополнительно обязательно наложить теменно-подбородочную повязку или стандартную подбородочную пращу). Если не представляется возможным произвести ручную репозицию отломков, то на каждый из фрагментов изготавливают шину с зацепными петлями и шину на верхнюю челюсть. Надевают резиновые кольца, с помощью которых отломки вытягивают. Сопоставив отломки в правильное положение, дополнительно объединяют их гладкой шиной-скобой из тонкой проволоки или скрепляют имеющиеся шины бы-стротвердеющей пластмассой. Если один из отломков при вытяжении смещается кверху больше, чем надо, то между зубами-антагонистами на этом отломке помещают прокладку из резиновой трубки или пробки. Прокладку обязательно фиксируют лигатурой к шине или зубам для профилактики случайной ее аспирации. В конце лечения снимают резиновые кольца и в течение 2—3 дней больного наблюдают без межчелюстной фиксации. Если за это время не происходит нарушения прикуса и не появляется патологической подвижности отломков, шины снимают. Для этого ножницами рассекают лигатуру в двух местах с вестибулярной стороны и оставшуюся часть извлекают в язычную сторону. В зависимости от характера перелома иммобилизацию проводят в течение 4— 5 нед. Ленточная шина В.С.Васильева (стандартная). Ширина ее 2,3 мм, длина 134 мм. Шина имеет стандартные зацепные крючки. Она проста в применении, так как нет необходимости изгибать зацепные крючки. Процесс шинирования занимает меньше времени. Показания такие же, как и для шин с зацепными петлями (рис. 12.16, г). Однако не всегда удается расположить шину строго в соответствии с кривой Шпейе в области малых и больных коренных зубов. При глубоком прикусе и наличии коротких зубов использование шины затруднительно, а порой невозможно. В таких случаях применяют колпачковую шину (шину-каппу, рис. 12.16, д). Шина-каппа состоит из металлических колпачков (иногда пластмассовых), припасованных к зубам нижней челюсти каждого отломка. Может быть похожей на мостовидный протез или быть элементом сложного аппарата, который снабжен замками, рычагами, штифтами и др. для скрепления отломков. Зубы под капповый аппарат (шину) не препарируют. Применяют чаще всего для иммобилизации отломков нижней челюсти при наличии дефекта костной ткани в пределах зубного   а Рис. 12.17. Зубонадесневые шины. а — шина Вебера; б — шина Ванкевич; в — надесневая шина Порта. ряда при наличии достаточного количества устойчивых зубов. Зубодесневые шины опираются на зубы и слизистую оболочку альвеолярного отростка (десну). Шина Вебера (простая) может быть использована для иммобилизации отломков нижней челюсти, если линия перелома проходит в пределах зубного ряда и на каждом отломке имеется по несколько устойчивых зубов. Шина плотно охватывает зубы, прилежит к слизистой оболочке десны и опирается на альвеолярный отросток в месте отсутствия зубов. Жевательные поверхности и режущие края зубов шиной не перекрыты, что обеспечивает хороший контакт зубов-антагонистов. Эту шину можно наложить в ранние сроки после возникновения перелома без смещения отломков и использовать ее до конца лечения, т.е. до образования прочной костной мозоли (рис. 12.17, а). Шина Вебера с наклонной плоскостью — в боковом участке на уровне больших коренных зубов имеется наклонная плоскость по высоте, не превышающая вертикальный размер коронок моляров-антагонистов. Наклонная плоскость предупреждает боковое смещение отломков нижней челюсти за счет опоры ее на вестибулярную поверхность зубов верхней челюсти со стороны, противоположной предполагаемому смещению. Шину Ванкевич и Ванкевич-Степанова можно использовать при переломе нижней челюсти в пределах зубного ряда и за зубным рядом, в том числе и с дефектом костной ткани. Она может быть применена при одновременном переломе нижней и верхней челюстей (в сочетании со стандартной наружной повязкой). Основой шины являются небный базис (по Ванкевич) (рис. 12.17, б) или стальная дуга (по Ванкевич-Степанову) и наклонные плоскости, направленные^вниз. Нагрузка приходится на верхнюю челюсть. Она •может быть использована независимо от количе- ства имеющихся во рту зубов. В раннем периоде целесообразно использовать дополнительно стандартную повязку с подбородочной пращой. Надесневые шины. Эти шины опираются на слизистую оболочку альвеолярного отростка (десну). В настоящее время применяют шину Порта при переломе нижней челюсти у больных с полным отсутствием зубов. Она состоит из двух базисных пластинок на верхнюю и нижнюю челюсти, соединенных по бокам в единый блок в центральном соотношении челюстей. В переднем отделе шины сформировано отверстие для приема пищи (рис. 12.17, в). После введения ее в рот отломки нижней челюсти прижимают к нижнему базису и фиксируют в таком положении с помощью подбородочной пращи и шапочки. Шина может быть использована у ослабленных больных, которым не показаны даже малотравматичные оперативные вмешательства. Методика изготовления шины-каппы, зубона-десневых и надесневых шин приведена в учебнике по ортопедической стоматологии. При переломе верхней челюсти лечебная (постоянная) иммобилизация должна быть проведена в максимально короткие сроки от момента получения травмы. Это не только обеспечивает оптимальные условия для консолидации перелома, но и эффективно предупреждает развитие осложнений воспалительного характера (в том числе и внутричерепных). При переломах верхней челюсти также используют консервативные методы лечебной иммобилизации. Двухчелюстные назубные шины с зацепными петлями можно применять при переломе по нижнему, среднему, реже верхнему типу с незначительным смещением отломков, когда они подвижны и легковправимы, а состояние больного позволяет проводить манипуляции во рту. Перед наложением резиновой тяги на зацепные петли в области больших коренных зубов целесообразно проло- 309 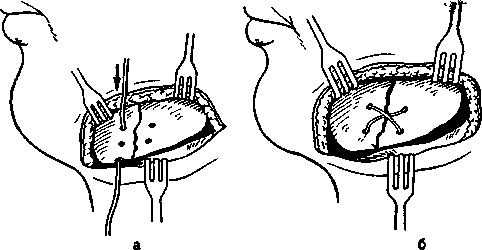 Рис. 12.18. Шов кости проволокой. а — на концах костных фрагментов бором просверлены 4 отверстия; в одно из них проведена проволока; б — крестообразный костный шов проволокой жить прокладку из резиновой трубки. При этом способе иммобилизации необходима дополнительная фиксация нижней челюсти пращевидной повязкой. Аппарат Збаржа — состоит из стальной внутри-ротовой проволочной шины в виде двойной незамкнутой дуги, которую припасовывают к зубам верхней челюсти с вестибулярной и небной сторон и привязывают к ним лигатурами. От дуги отходят внеротовые стержни, которые фиксируют к стандартной шапочке с помощью 4 соединительных стержней и 8 зажимов-хомутиков. На таком же принципе иммобилизации основано применение других аппаратов — Аржанцева, Орлова, Гельмана и др. Этот способ иммобилизации чаще применяют при переломах по среднему и верхнему типу. Предварительно необходимо правильно сопоставить фрагменты, в противном случае возможно укорочение средней трети лица. Эти аппараты не всегда могут обеспечить надежную иммобилизацию отломков. С их помощью не удается переместить кверху задние отделы сместившейся вниз верхней челюсти. Применение их невозможно или затруднено в случае перелома костей свода черепа или повреждения мягких тканей лобной, теменной или затылочной областей, а также при необходимости оперативного вмешательства нейрохирурга. Оперативные способы иммобилизации. Оперативные методы (остеосинтез) можно разделить, как было сказано выше, на открытые и закрытые, очаговые и внеочаговые. Под очагом понимают щель перелома и окружающие ее ткани. Открытый остеосинтез предполагает рассечение мягких тканей в области перелома с обнажением концов костных фрагментов для сопоставления и скрепления отломков (костный шов, рамки Павлова, пластины и мини-пластины с шурупами, скобы и др.). Закрытый остеосинтез предполагает закрепление отломков без рассечения мягких тканей и об- зш нажения костных фрагментов (внеротовой аппарат, спица Киршнера, окружающий шов). Очаговый остеосинтез — приспособление для скрепления отломков пересекает щель перелома (костный шов, накостные пластинки с шурупами, спицы Киршнера). Внеочаговый остеосинтез — приспособление для скрепления отломков — находится либо вне щели перелома, либо пересекает ее над покровными тканями — кожей или слизистой оболочкой (окружающий шов с надесневой шиной, внеротовые аппараты). Метод Дингмана—Адамса. Открытый остеосинтез может быть очаговым (костный шов, минипластины с шурупами) и вне-очаговым (внеротовые аппараты, окружающий шов). Закрытый остеосинтез также может быть очаговым (спица Киршнера) и внеочаговым (внеротовые аппараты, метод Долматова, Адамса, Вит-нел—Биле). Остеосинтез нижней челюсти. Костный шов. Остеосинтез швом из проволоки — простой и часто применяемый способ иммобилизации линейных переломов нижней челюсти как в пределах зубного ряда, так и вне его. При локализации перелома в подбородочном отделе этот шов не применяют. Шовным материалом может быть проволока толщиной 0,6—0,8 мм из амагнитных сортов нержавеющей стали, нихрома, виталиума, тантала, титана. Кроме того, иногда применяют полиамидную и бактерицидную летиланлавсановую нить толщиной 0,7—1 мм. При наложении шва каналы для проведения шовного материала следует формировать на расстоянии 1,5—2 см от щели перелома так, чтобы лигатура располагалась строго перпендикулярно к ней. Необходимо помнить об опасности повреждения корней зубов и сосудисто-нервного пучка в нижнечелюстном канале. В зависимости от характера перелома и его локализации шов может быть наложен в виде петли, цифры 8 (рис. 12.18, а). Он может быть крестообразным (рис. 12.18, б) и двойным. Возможно их сочетание. Исходя из характера шва на отломках, формируют 2—3—4 отверстия. Шов целесообразно применять как можно раньше после перелома (в первые 3 сут). Однако использовать его можно и в более поздние сроки, когда консервативные методы лечения не дали желаемого результата, а в ране нет признаков гнойного воспаления. Он противопоказан при многооскольчатом переломе, переломе с дефектом костной ткани и в случаях, когда во время операции отломки удается установить в правильное положение с большим трудом, а костный шов не может удержать их в правильном положении. Необходимость скелетирования отломков с вестибулярной и язычной сторон ухудшает питание кости и не способствует процессу оптимизации репаративного остеогенеза на данном этапе лечения больного. 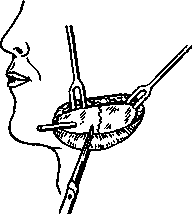 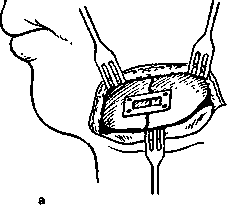 Рис. 12.19. Фиксация отломков металлическим штифтом. а — сопоставление отломков; б — фиксация отломков. Спицы Киршнера, металлические штифты вводят в оба отломка, обнажая их, или чрескожно с помощью бормашины, дрели или специального аппарата АОЧ-3 (М.А.Макиенко). Спица хорошо удерживает отломки от смещения в вертикальной плоскости, но не исключает их ротацию. Для предотвращения этого иногда вводят 2 спицы, что усложняет метод. При быстром вращении спицы возможен ожог кости. Спицы Киршнера довольно часто применяют для иммобилизации отломков мыщелкового отростка и тела нижней челюсти в подбородочном отделе, где наложение шва проволокой технически сложно. Их можно использовать в случае начавшейся воспалительной инфильтрации мягких тканей в зоне линии перелома, а также при оскольчатом переломе, когда скелети-рование отломков чревато опасностью развития травматического остеомиелита. Метод малотравматичен. Аналогично производят фиксацию отломков металлическими штифтами (рис. 12.19). Комбинация костного шва со спицей, расположенной на основании челюсти. В некоторых клинических ситуациях только костного шва или только спицы оказывается недостаточно для эффективной иммобилизации отломков. В этом случае можно применить костный шов со спицей Киршнера. После обнажения и репозиции отломков на каждом из них, отступя от щели перелома и основания челюсти на 1,5 см, просверливают по одному сквозному каналу для металлических лигатур. На основании челюсти пропиливают желоб глубиной 1 см и длиной 3 см, пересекающий щель перелома. В концах желоба формируют слепые каналы в вертикальном направлении с глубиной 3 мм. Из отрезка проволоки изгибают скобу в соответствии с размерами желоба и вертикальных каналов. Вводят эту скобу в желоб и закрепляют 2 вертикальными костными швами. Накостные пластинки, рамка Павлова, мини-пластины на шурупах (рис. 12.20) обеспечивают прочную фиксацию отломков при крупнооскольчатых и косых переломах, в случае замедленной консолидации и при переломах с дефектом костной ткани. Скелетирование фрагментов проводят только с вестибулярной стороны, что в меньшей степени нарушает кровоснабжение кости и, следовательно, не столь значительно ухудшает условия для репаративного остеогенеза. Однако пластинки иногда трудно припасовать по профилю челюсти, вводимые в кость шурупы создают опасность повреждения корней зубов и содержимого нижнечелюстного канала. Кроме того, иногда необходима повторная операция с целью удаления пластинок (рамки) и шурупов. Мини-пластины и шурупы могут быть использованы для интраорального остеосинтеза, преимуществом которого является меньшая травматич-  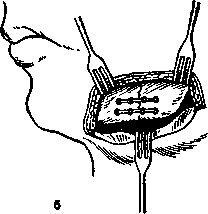 Рис. 12.20. Скрепление кости. а — рамкой и шурупами; б — мини-пластинами и мини-шурупами. ность и хороший эстетический эффект (отсутствие рубцов на коже лица). При переломе нижней челюсти в пределах от второго до второго премо-ляра отломки необходимо скреплять двумя параллельно расположенными мини-пластинами (на расстоянии не менее 5 мм). Разрез длиной 4 см производят на 0,5 см ниже переходной складки, после чего обнажают щель перелома. При переломах тела нижней челюсти в области моляров производят такой же разрез, но используют одну мини-пластину. |
