Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
|
Остеосинтез с помощью накостных мини-пластин и шурупов при переломах верхней челюсти в настоящее время используют чаще, чем костный шов. Они могут быть применены при переломах любого типа при легко впра-вимых отломках. В случае перелома по Ле Фор I рассекают мягкие ткани в области надпереносья, верхнего наружного угла глазницы, скуловой дуги. Скелетируют кость в области линии перелома. Подгоняют соответствующую по размерам и форме мини-пластину и фиксируют последнюю шурупами по обе стороны от линии перелома. При переломе по Ле Фор II рассекают ткани в области надпереносья, подглазничного края, скулоальвеолярного гребня, скелетируют кость в области перелома, накладывают мини-пластины. При переломе по Ле Фор III пластины располагают на переднебоковой поверхности челюстно-альвео-лярном отростке в области резцов и первого моляра. Мини-пластины позволяют надежно фиксировать отломки. Приведенные методы консервативного и оперативного лечения (закрепление отломков) сломанной верхней челюсти эффективны лишь при свежих переломах и относительно подвижных отломках. При застарелых переломах проводят скелетное вытяжение поврежденной верхней челюсти. Для этого изготавливают стальную шину-каппу, которую с помощью фосфат-цемента фиксируют на зубах. На голову больного накладывают гипсовую повязку, в которую вгипсовывают проволочную дугу или 3 стальных крючка из проволоки: один по средней линии и два других — отступя на 2 см от первого кзади. Вытяжение проводят с помощью стальных пружин или толстых резиновых полос, которые крепят к шине и крючками на гипсовой повязке. Тягу усиливают постепенно (по В .Я. Кавракирову). При вколоченных переломах применяют вытяжение через прикроватный блок. В этих случаях между большими коренными зубами помещают прокладки из резиновых пробок. При вытяжении следует применять стальные пружины, блоки на подшипниках, полиамидную леску и гири. Для ускорения вытяжения отломка верхней челюсти можно предварительно по линии перелома произвести его расшатывание с помощью острого распатора или щипцов. После того как достигнута выраженная подвижность фрагмента, следует начать вытяжение. Сочетание хирургического и ортопедического методов лечения позволяет установить отломки в правильное положение в течение 5—7 сут. 12.2.6. Общие методы лечения больных с переломами челюстей и уход за ними Оказывая помощь больным с переломами нижней и верхней челюстей, необходимо создать хорошие условия для консолидации отломков и предупредить развитие осложнений воспалительного характера. Этому способствуют своевременное и эффективное закрепление отломков, антимикробная и общеукрепляющая терапия, лечение, направленное на оптимизацию репаративного остеогене-за, физические методы лечения, ЛФК и гигиена полости рта. Надежная иммобилизация и своевременная изоляция щели перелома от внешней среды предупреждают развитие воспалительного процесса в костной ране, поэтому зуб, находящийся в щели перелома, необходимо удалить, а рану слизистой оболочки полости рта тщательно ушить и дополнительно наложить лечебную повязку. Единственный зуб, находящийся на малом отломке нижней челюсти и предотвращающий смещение его кверху, можно сохранить до образования первичной костной мозоли, после чего он подлежит удалению. Зубы с хроническими одонтогенными очагами, находящимися вблизи от щели перелома, также следует удалить. Перед ушиванием раны во рту щель перелома промывают раствором антисептика (0,02 % раствор хлоргексидина и др.). Больным с переломами челюстей назначают антибиотики, обладающие способностью накапливаться в костной ткани (линкомицин, фузидин натрия, морфоциклин, вибрамицин, олеандоми-цин, тетран). В первые 3—4 дня после травмы целесообразно местное введение антибиотиков в зону повреждения. При свежих переломах из щели перелома высевается, как правило, стафилококк, поэтому показано определение чувствительности микрофлоры к антибиотикам. Наряду с антибиотиками назначают сульфаниламиды и препараты нитрофуранового ряда. Общеукрепляющая терапия включает применение витаминов В^ и В6, аскорбиновой кислоты, проведение аутогемотера-пии, дыхательной и гигиенической гимнастики, рациональное питание. Показано применение на очаг поражения УВЧ-терапии, общего УФО сразу после иммобилизации отломков, микроволновой терапии. В период образования первичной мозоли большое значение имеет хорошее кровоснабжение фрагментов. Применение ЛФК способствует более быстрому восстановлению функции нижней челюсти. ЛФК показана в стадии сформировавшегося молодого костного регенерата (костной мозоли) после снятия шин (4—5-я неделя после перелома). Необходимо помнить, что скорость регенерации костной ткани генетически предопределена. Влиять на генотип для ускорения регенерации невозможно. Однако можно реально воздействовать на эпигенетический компонент регенерации: обеспеченность клеток энергетическим материалом, витаминами, кислородом; интенсивность резорбции кости, гормональный фон, скорость ре-васкуляризации зоны перелома, своевременность и прочность иммобилизации отломков. При назначении препаратов для оптимизации остеогене-за необходимо учитывать стадийность регенерации. При этом следует иметь в виду не только очередность, но и продолжительность стадий ре-паративной регенерации кости. Экспериментально достоверно установлено, что при стимуляции первой (резорбтивной) фазы репаративной регенерации (длится 3—5 дней) применением пара-тропного гормона создаются оптимальные условия для остеогенеза. Ухудшают остеоиндуктивные свойства кости ретаболил, метилурацил, дексаме-тазон, тестостерон, поэтому применение их в первые дни после травмы противопоказано. Экспериментально доказано, что в период образования коллагенового костного матрикса (до 14 сут после 317 перелома) рационально применять следующие лекарственные вещества и препараты:
В период минерализации коллагенового мат-рикса (спустя 15 сут после перелома) рационально введение кальцитрина, кальциферола, витамина О2, а также препаратов, участвующих в синтезе регуляторных коллагеновых белков (глутаминовая кислота, кальция пантотенат, витамин О3 — холе-кальциферол). Эта обоснованная в эксперименте модель рекомендована к применению в клинике [Швырков М.Б., Афанасьев В.В., Стародубцев В.С., 1999]. Приводим таблицу поэтапного введения препаратов, влияющих на остеогенез (табл. 12.2). Таблица 122. Поэтапное введение препаратов, влияющих на остеогенез
Больные с переломами челюстей не могут принимать обычную пищу из-за нарушения функции жевания, иногда глотания. В первые 2—3 нед после травмы больные теряют в массе тела, так как они частично голодают в условиях иммобилиза- ции отломков двухчелюстными шинами. Кроме того, при травме челюстей нарушено питание вследствие расстройства функции многих отделов пищеварительной системы: полости рта, желудка, печени, кишечника. Нарушается обмен веществ. . Больному с переломом челюсти следует назначить физиологически полноценный рацион. Пища должна быть механически и химически щадящей. Свежие продукты тщательно измельчают, разбавляют бульоном. Исключают специи, ограничивают поваренную соль. Температура пищи должна быть 45—50 °С. Она может быть приготовлена из специальных консервированных продуктов (пищевые концентраты, порошкообразные смеси, гомогенизированные консервы, энпиты). Для больных с челюстно-лицевой травмой имеются 3 диеты (стола), которые по химическому составу одинаковы и отличаются лишь консистенцией. Первая челюстная (зондовая, трубочная) диета представлена пищей консистенции сливок. Назначают ее на весь период лечения, когда наложены шины с зацепными петлями и осуществляется межчелюстное скрепление резиновыми кольцами. У этих больных утрачена функция жевания и неполноценна функция глотания. Вторая челюстная диета характеризуется пищей консистенции густой сметаны. Показана больным, у которых нарушена функция жевания, но сохранена функция глотания. Назначают ее на определенном этапе лечения, когда можно снимать межчелюстную фиксацию, или после остео-синтеза отломков. Общий стол (№ 15) назначают больным после консолидации отломков. При нарушении функции жевания для приема пищи удобно пользоваться поильником, на кончик которого надета резиновая трубка длиной 20 см. Больной может самостоятельно подвести конец трубки к дефекту в зубном ряду или поза-димолярной щели и ввести в преддверие рта около 10 мл жидкой пищи. Затем, используя сохраненную присасывающую способность, он может перевести пищу в рот и проглотить ее. В настоящее время сконструированы специальные ложки с удлиненным концом, переходящим в изогнутую трубку (по типу носика поильника, чайника), что упрощает процедуру приема пищи этими больными. Если больной не может самостоятельно принимать пищу, его кормит медицинская сестра. Конец резиновой трубки желательно подвести к корню языка (если больному можно открыть рот), предварительно пережав трубку пальцами. Затем располагают поильник несколько выше ротовой щели и разжимают пальцы на трубке на 3 с. За это время в рот больного поступает около 10 мл жидкой пищи, которую он проглатывает. Так, постепенно, не торопясь, кормят больного. 318 Зондовое кормление проводят с помощью тонкого желудочного или дуоденального зонда или хлорвиниловой трубки диаметром 7—8 мм и длиной около 1 м. Зонд вводят в желудок через нос после анестезии слизистой оболочки нижнего носового хода раствором кокаина или дикаина. Отрезок погружаемого зонда не должен превышать 45 см. Если зонд случайно попадает в трахею, то это сопровождается сильным кашлем. Пищевую кашицу в объеме 500—600 мл с помощью большого шприца порциями по 100—200 мл аккуратно вводят в желудок. После кормления конец зонда пережимают зажимом в закрепляют на голове больного бинтом или пластырем. Тонкий резиновый зонд может быть оставлен в носовом ходу на 14— 16 дней, а хлорвиниловая трубка — на 3—4 нед, так как она более устойчива к действию желудочного сока. Парентеральное питание назначают больным, длительный период времени находящимся в бессознательном состоянии, а также как дополнение к эн-теральному. Питательные вещества могут быть введены внутривенно, подкожно, внутримышечно. Чаще используют внутривенный путь, техника которого мало чем отличается от внутривенного капельного введения лекарственных веществ. Белки вводят в организм в виде готовых смесей полипептидов и аминокислот (аминопептид, гидролизат казеина ЦОЛИПК, гидролизин Л-103, аминокровин), жиры — в виде готовых жировых эмульсий (интрали-пид и др.), углеводы — в виде гипертонических растворов глюкозы, фруктозы или их смеси, сорбита. Вводят витамины (А, группа В, С, О, К), минеральные вещества — соли натрия, калия, кальция. Белковые гидролизаты и жировые эмульсии можно вводить внутривенно со скоростью 30 — 40 капель в минуту, растворы глюкозы и солей — быстрее (до 60 капель в минуту). Больных с челюстно-лицевой травмой следует кормить не менее 4 раз в сутки, распределяя дневной рацион по калорийности неодинаково: завтрак 30 %, обед 40 %, ужин 20 — 25 %, второй ужин — 5 — 8 % (А.П.Руденко). Немаловажное значение имеет уход за больными. Различают общий и специальный уход. Общий уход предполагает общегигиенические мероприятия, контроль за деятельностью сердечно-сосудистой и дыхательной системы, желудочно-кишечного тракта и мочевыводящей системы. Специальный уход — это уход за полостью рта. Если больной в бессознательном состоянии, ему необходимо не реже 2 раз в сутки протирать зубы и слизистую оболочку полости рта раствором фу-рацилина, этакридина, калия перманганата. Ходячие больные сами осуществляют уход за полостью рта. В связи с тем что после шинирования процесс самоочищения рта нарушен, следует тщательно не реже 8 — 10 раз в сутки проводить ирригацию полости рта. Для этого в стоматологических стационарах оборудовано специальное место с емкостью для антисептического раствора и набором стерильных наконечников индивидуального пользования. Более эффективно промывание полости рта под небольшим давлением, что можно делать, используя бытовой сифон. Для очистки рта больные должны применять зубные щетки, у которых пучки щетины срезаны через ряд. , Продолжительность процедуры по 5 мин 3 раза в день. 12.2.7. Переломы скуловой кости и дуги Причинами их являются бытовая, спортивная, транспортная и производственная травмы. Выделяют 3 группы переломов скуловой кости и дуги: 1) переломы скуловой кости без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи; 2) переломы скуловой дуги без смещения и со смещением; 3) одновременные переломы скуловой кости и дуги без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи (Р.Ф.Низова). Линия перелома может проходить в типичных местах: от подглазничного шва к скулоальвеолярному гребню, вдоль лобно-скулового (наружный край глазницы) и скуловисочного швов. Однако она чаще располагается не строго по костным швам, а по соседним костям, распространяясь на верхнюю челюсть и большое крыло клиновидной кости, т.е. на нижнюю и наружную стенки глазницы. При этом почти всегда происходит нарушение целости костных стенок глазницы, что не может не отражаться на состоянии органов и тканей, находящихся в ней. Все это важно не только в эстетическом, но и в функциональном отношении. Перелом скуловой дуги — это повреждение в зоне височного отростка скуловой кости и скулового отростка височной кости. Крайне редко встречаются переломы только в пределах тела скуловой кости без распространения на соседние кости. Переломы скуловой кости и дуги могут быть закрытыми и открытыми, линейными и оскольча-тыми. Образовавшийся костный отломок может сместиться по плоскости: чаще — вниз, внутрь и назад, реже — вверх, внутрь и назад. Возможен поворот фрагмента только по оси. При линейных и оскольчатых переломах смещение его вниз происходит лишь при условии нарушения (утраты) связи скуловой кости с рядом расположенными костями, в том числе и с лобной в зоне лобно-скулового шва. Клинические признаки перелома зависят от его локализации, характера и степени смещения отломка. При переломе скуловой кости больные обычно предъявляют жалобы на ограничение открывания рта, онемение кожи подглазничной области, верхней губы, крыла носа, кровотечение из носа, иногда диплопию. Могут определяться деформация 319 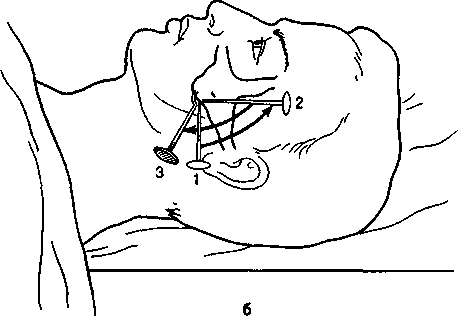 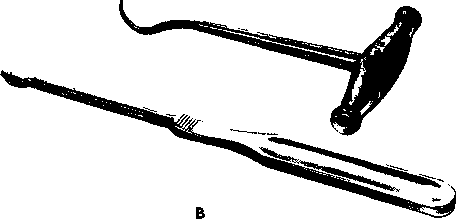 Рис. 12.25. Перелом скуловой кости а — рентгенограмма стрелками указаны линии перелома в области нижнего края глазницы, лобного отростка скуловой кости, скуловисочного шва, скулоальвеолярного гребня, б — вправление отломков скуловой кости однозубным крючком (схема) 1 — место прокола кожи, 2 — поворот ручки крючка на 90° вверх, 3 — перемещение ручки крючка на 90° вниз в — элеватор Карапетяна и однозубный крючок для репозиции отломков скуловой дуги и кости лица вследствие смещения отломка, кровоизлияние в ткани подглазничной области и верхненаружного угла глазницы, нижнее веко и конъюнктиву, хемоз Иногда пальпируется костный выступ (ступенька) в области нижнеглазничного края и верхненаружного угла глазницы, в зоне височного отростка скуловой кости Нередко ограничено открывание рта Может быть кровоизлияние в слизистую оболочку верхней переходной складки соответственно второму малому, первому — второму большим коренным зубам Пальпируется костная ступенька в области скулоальвеолярного гребня 320 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
