|
|
Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
ОТЛОМ1
стей в
Отлом тившись четание : накладыв стями. В( другого, т протяжен тер ее см ны деист прикрепл
Во все;
ЛОМКО1
невозм пищи,
При оЕ признаки смешенш мацией л сит от на раженное гическое томограф смещение менений. значение хирургиче ные мето> релома не прошло 2 цию отло ложении (чаще). В концов ф Через 4— границы 1 нить их < сложно. Г
ЛОМКОЕ, К
ткани, ко костным • накостнь» момента г можно ис
НО-ДИСТрЗ!
более граи удается. К собом ост« ми перело методом к
отлом-кевыва-[рикуса.
•НОМНОС
ической мме со а замы-
ричем
>1Х ОТ-
фраг-гонче-})ектах еопла-ресси-жов).
Консолидация отломков в неправильном поло--жении чаще наблюдается при несвоевременно оказанной специализированной помощи или ошибках, допущенных при ее оказании, вследствие неправильного ухода за фиксирующими отломки приспособлениями и других погрешностей в ведении больных.
Отломки нижней челюсти могут срастись, сместившись по длине или по вертикали (возможно сочетание этих вариантов). В первом случае отломки накладываются друг на друга боковыми поверхностями. Во втором — один отломок находится выше другого, т.е. они соприкасаются концами не на всем протяжении. При переломе верхней челюсти характер ее смещения зависит от направления и величины действующей силы, выраженности тяги мышц, прикрепленных к отломленному фрагменту.
Во всех случаях при неправильном сращении отломков больные жалуются на несмыкание зубов, невозможность эффективного пережевывания пищи, деформацию лица.
При объективном обследовании можно выявить признаки, обусловленные определенным типом смещения отломков, что сопровождается деформацией лица. Характер нарушения прикуса зависит от направления смещения отломков и его выраженности. Большое значение имеет рентгенологическое исследование (особенно компьютерная томография), позволяющее уточнить характер смещения отломков и выраженность костных изменений. Эта информация имеет существенное значение для выбора консервативного или (чаще) хирургического лечения больного. Консервативные методы лечения возможны при давности перелома не более 2 мес. Если с момента перелома прошло 2—3 мес, производят кровавую репозицию отломков с фиксацией их в правильном положении накостными пластинами с шурупами (чаще). В эти сроки удается еще получить контакт концов фрагментов на достаточном протяжении. Через 4—8 мес после травмы точно определить границы концов сросшихся отломков и разъединить их с помощью боров и остеотома крайне сложно. После сопоставления разъединенных отломков, как правило, образуется дефект костной ткани, который нередко необходимо восполнять костным трансплантатом. Фрагменты фиксируют накостными пластинами с шурупами. До 1 года с момента перелома для репозиции отломков возможно использовать аппарат для компрессион-но-дистракционного остеосинтеза. Спустя год и более границы бывших фрагментов определить не удается. Коррекция прикуса возможна лишь способом остеотомии. Лечение больных с застарелыми переломами верхней челюсти возможно лишь методом кровавой репозиции либо с использова-
нием компактостеотомии и последующей дист-ракции с помощью КДА.
Возможны и другие осложнения при травматических повреждениях лица: формирование слюнных свищей, повреждение ветвей лицевого нерва, эстетические изъяны, расстройства психики вследствие обезображивания лица, осложнения воспалительного характера (менингит, сепсис и др.).
12.6. Вывих нижней челюсти
В норме при максимальном открывании рта головка нижней челюсти вместе с внутрисуставным диском^станавливается на заднем скате_суставно-гр бугорка. Чрезмерному 'выдвижению головки вперед за вершину бугорка препятствуют его высота, связочный аппарат, прекращение сокращения мышц. Однако при чрезмерном опускании нижней челюсти суставная головка иногда соскальзывает на^ передний скат
суставного" бугорка. Возникает одно- или двусторонний" передний вывих нижней челюсти (рис. 12.34, а). Чаще всего вывих происходит при зевании, смехе, кашле, рвоте, попытке откусить большой кусок, а также при удалении зуба, когда на опущенную нижнюю челюсть производят слишком большое давление щипцами. Он может произойти при открывании рта роторасширителем, при неожиданно возникших болевых ощущениях во время лечения зубов, в период зондирования пищевода или желудка, при нанесении удара по нижней челюсти.
При двустороннем вывихе больны^не могут членораздельно изложить жалобы из-за невозможности закрыть рот. МимикоЯГи жестами они дают понять врачу о^аличии сильной боли в верхнем отделе околоушных областей, желании закрыть рот, об обильном слюнотеченииЗ/Конфигурация лица изменена вследствие удлинения его нижней трети
й
сиещения подбородка кпереди. Изо рта I,Обильно выделяется слюна, но язык сухой. Собст-- вен но жевательные мышцы напряжены и отчетливо контурируют в виде валиков. Ткани впереди С козелка уха слева и справа_западают, а под скуловой дугой (сГцвух"стор6н симметрично) пальпируются сместившиеся головки мыщелковых отростков. Пальпировать их через наружный' слуховой проход не удается.
При попытке закрыть больному рот надавливанием на подбородочный отдед снизу вверх нижняя челюсть оказывает пружинящее сопротивление. Это сопровождается болевыми ощущениями.
При пальпации переднего края ветви нижней челюсти со стороны полости рта четко определяется сместившийся кпереди венечный отросток. Прикус открытый, так как контактируют лишь
351

Рис. 12.34. Вывих височно-нижнечелюстного сустава.
а — передний: суставная головка располагается на переднем скате суставного бугорка, прикус открытый; б — задний: суставная головка смещена кзади от суставной впадины; в — вправление переднего вывиха височно-нижнечелюстного сустава (по Гиппократу). Стрелками показано перемещение нижней челюсти в подбородочной области вниз, кзади, вверх.
последние большие коренные зубы. На рентгено
грамме, выполненной в боковой проекции, четко
определяется головка нижней челюсти, располо
женная на переднем скате суставного бугорка. Су
ставная впадина свободная. Более информативна
вся"этаг картина ^на томограмме нижней челюсти,
выполненной в боковой проекции.
Д Двусторонний вывих следует ^диффер.елдирО'
'вать от двустороннего перелома мыщелковых от
ростков. При переломе подбородок^смещен
кзади,
амплитуда движения нижней челюсти значитель
ная, западение мягких тканей впереди козелка уха
наблюдается редко. Надавливание на подбородок
кверху приводит к смыканию фронтальных зубов
и сопровождается выраженными болевыми ощу
щениями в области козелка уха. На рентгенограм
ме видна щель перелома. -"
При одностороннем вывихе жалобы больных по существу мало отличаются от уже приведенных.
352
Конфигурация лица изменена вследствие смещения подбородка кпереди и в неповрежденную сторону. Остальные признаки аналогичны приведенным, но будут определяться с одной стороны.
Зубы не смыкаются, средняя линия смещена в противоположную от повреждения сторону. Односторонний вывих следует дифференцировать от одностороннего перелома мыщелкового отростка. Для него характерно смещение средней линии в сторону перелома.
Головку нижней челюсти можно пальпаторно определить через наружный слуховой проход в суставной впадине. Амплитуда движения нижней челюсти достаточная, зубы на стороне перелома плотно контактируют.
Задний вывих встречается редко, происходит при ударе в область подбородка. Головка челюсти смещается кзади (рис. 12.34, б). Это иногда сопровождается разрывом капсулы сустава и переломом костной стенки слухового прохода, вследствие чего из наружного уха возможно кровотечение.
Привычный вывих возникает у лиц с плоской головкой нижней челюсти или плоским суставным бугорком при слабом связочном аппарате сустава и растянутой,суставной сумке. В этих случаях вывих может возникнуть при зевании, умеренном давлении на челюсть, в момент кашля или чиханья. Характерны самопроизвольное его вправление и перемещение головки челюсти в правильное положение без врачебного вмешательства.
Лечение. Метод Гиппократа. Для вправления двустороннего вывиха больного следует усадить так, чтобы нижняя челюсть его находилась на уровне локтевого сустава опущенной руки врача или немного ниже. Большие пальцы рук врач помещает на жевательные поверхности нижних больших коренных зубов, а остальными захватывает нижнюю челюсть снизу. Вправляемая головка нижней челюсти должна проделать путь, обратный таковому при ее вывихивании: вниз, назад и кверху.
,Г
''Для этого врач большими пальцами производит
умеренное давление вниз, постепенно увеличи-
Д$ая усилие. Это позволяет безболезненно растя
нуть волокна жевательных мышц. Резкое же на
жатие на зубы сопровождается рефлекторным
сокращением их и появлением боли. Недооцен
ка этого положения нередко является причиной
неудачи при вправлении вывиха. , , ,
Через некоторое время следует подтянуть подбородок вверх, одновременно отдавливая задний отдел челюсти вниз. Сочетая эти два противоположно направленных усилия, удается низвести головку челюсти вниз. оЗосле этого нижнюю челюсть следует сместитьмазад и подтянуть области
23 т. г.
:твие смеще-кденную сто-[ы приведен-гтороны.
я смещена в сторону. Од-(ренцировать елкового от-:ние средней
пальпаторно проход в су-ния нижней не перелома
шсходит при 1елюсти сме-И сопровож-
5ЛОМОМ КОСТ-
твие чего из
плоской го-л суставным ,рате сустава случаях вы-
умеренном |я или чиха-;го вправле-
в правиль-•ельства.
вправления ;ует усадить водилась на
руки врача >ук врач по-нижних бо-захватывает [ая головка 1уть, обрат-низ, назад и
производит но увеличи-енно растя-!зкое же на-(>лекторным . Недооцен-я причиной
тянуть под-1вая задний противопо-[извести го-ижнюю че-уть области
углов ее вверх. Соскальзывание головки во впадину по заднему скату бугорка сопровождается энергичным смыканием зубов (см. рис. 12.34, в). Поэтому врач должен обернуть несколькими слоями марли большие пальцы или своевременно переместить их на вестибулярную поверхность альвеолярного отростка. Посл^правления^вывиха больному следует ]^ожить^юдбородочную пращу на 3—5 дней, рекомендовать прием мягкой пищи и запретить открывать широко рот в течение 7— 10 дней. При одностороннем вывихе указанные приемы проводят на стороне вывиха.
Предварительное введение 3—5 мл 2 % раствора лидокаина в латеральную крыловидную мышцу (именно преимущественно она удерживает головку челюсти в неправильном положении) позволяет устранить ее контрактуру и создает благоприятные условия для вправления вывиха. При анестезии по Дубову, пальпаторно определяют вывихнутую головку челюсти. Вкол иглы выполняют впереди головки строго под скуловой дугой, продвигают иглу через вырезку нижней челюсти несколько кзади (к головке челюсти) на 2—2,5 см. На этой глубине вводят раствор анестетика.
Иногда умеренным надавливанием на передний край ветви челюсти вниз и кзади удается поставить головку челюсти в правильное положение.
Метод Блехмана. В преддверии полости рта врач определяет положение венечных отростков. Указательными пальцами надавливает на них кзади и вниз. Это приводит к расслаблению жевательных мышц и перемещению головки нижней челюсти в правильное положение.
Указанную манипуляцию можно проводить внеротовым способом, пальпаторно определив под скуловой костью венечные отростки (Ю.Д.Гершуни). Для вправления вывиха по методу этого автора следует через ткани щеки произвести давление большими пальцами на венечные отростки кзади и вниз.
Застарелый передний вывих сроком более 4— 5 нед не всегда удается устранить приведенными методами. В этом случае более эффективным является метод-Пааеску. Положение больного — лежа на спине. При максимально открытом рте ему вводят между большими коренными зубами тугие марлевые валики диаметром 1,5—2 см. Надавливают на подбородок снизу вверх, что приводит к перемещению головки нижней челюсти вниз. Затем надавливают на подбородок в направлении кзади, перемещая головку в суставную впадину. После вправления вывиха необходима иммобилизация нижней челюсти в течение 2—3 нед. Это вмешательство осуществляют под обезболиванием (местным или общим). Если установлению головки в правильное положение мешает деформированный суставной диск, его удаляют.
При вправлении, заднего вывиха большие паль-цы рук врач располагает между вестибулярной по-
верхностью альвеолярного отростка нижней челюсти и косой линией у последнего большого коренного зуба. Остальными пальцами, как и при вправлении переднего вывиха, захватывают тело нижней челюсти. Большими пальцами смещают нижнюю челюсть вниз, а остальными — перемещают ее кпереди. Это позволяет установить головку в правильное положение. Накладывают подбородочную пращу на 2—3,5 нед.
Лечение привычных вывихов может быть консервативным и оперативным. Консервативное лечение предполагает терапию основного заболевания, на фоне которого развилась патология ви-сочно-нижнечелюстного сустава (подагра, полиартрит), а также укрепление капсулы сустава и его связок. Большое значение имеет ограничение движения в суставе, что достигается различными ортопедическими аппаратами или шинами.
Аппарат Петросова ограничивает открывание рта до уровня, при котором не происходит смещения суставной головки за пределы суставного бугорка. Он состоит из двух коронок на верхние зубы и двух — на нижние и шарнира-ограничителя, фиксированного на них и установленного для каждого больного индивидуально.
Аппарат Бургонской—Ходоровича состоит из двух коронок, фиксированных на малых или больших коренных зубах верхней и нижней челюстей. К коронкам припаяны под углом 45° к жевательной поверхности по одной втулке. Через них пропущена и закреплена полиамидная нить строго определенной для каждого больного длины. Она ограничивает амплитуду движения суставной головки. Для этих же целей можно использовать шину на верхнюю челюсть с пелотом, который, упираясь в слизистую оболочку переднего края ветви нижней челюсти, ограничивает открывание рта (шина Ядровой). Применение этих аппаратов создает условия, способствующие уменьшению размеров суставной капсулы, укрепляет связочный аппарат сустава.
Оперативные методы лечения направлены на увеличение высоты суставного бугорка, углубление суставной впадины, создание дополнительного упора для головки нижней челюсти спереди от бугорка, укрепление суставной капсулы.
12.7. Термические ожоги
По данным ВОЗ, термические поражения тела человека занимают третье место среди других травматических повреждений. Из пострадавших 70 % получают ожоги в быту от горящей одежды или открытого пламени, горячих предметов, горячих жидкостей, поражения электрическим током или химическими веществами. Ожог может быть вызван тепловым излучением. В мирное время ожоги лица и головы составляют около 24,5 % всех
23 Т. Г. Робустова
353

б
ожоговых поражений человека. Во время Великой Отечественной войны в армейском районе ожоги лица и головы составляли 3,5 % всех повреждений челюстно-лицевой области. В случае применения ядерного оружия ожоги могут составить более 75 % всех поражений (в комбинации с механической травмой и проникающей радиацией). В период военных действий в качестве зажигательного средства могут быть применены напалмы, пироге-ли, термит, белый фосфор. Напалмы при горении дают температуру 800—1100 °С, фосфор — 800-1200 °С, пирогели — 1400-1800 "С, термит — 2810—3010 °С. Высокая температура разрушает клетки в месте ее воздействия на ткани. Клетки быстро повреждаются при температуре
354
51 °С и выше. При этом возникают необратимые изменения белков, ли-пидов и углеводов. Хорошо проводят тепло нервные стволы и кровеносные сосуды, плохо — костная ткань.
Кожа препятствует прогреванию подлежащих тканей, поэтому толщина ее в различных анатомических областях имеет значение для исхода термического воздействия. Толщина кожи колеблется от 2 до 4 мм. Толщина дермы кожи лба (в мм) — 1,92—2,07, кончика носа — 1,67—2,09, верхней губы на границе с красной каймой — 1,57—1,85 мл, красной каймы -1,03—1,29. Слой эпидермиса на лице составляет 0,1 — 1,17 мм.
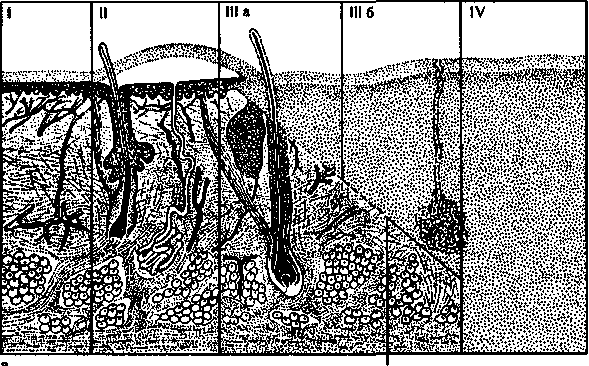
Различают 4 степени ожогов (рис, 12.35).
I степень. Поврежден эпидермис,
появляются покраснение и отек кожи,
умеренная болезненность. На 2—3-й
день эти признаки исчезают, пора
женный эпидермис слущивается,
ожоговая поверхность эпителизирует-
ся. На месте очага некоторое время
может сохраняться пигментация, ко
торая в последующем исчезает бес
следно.
Рис. 12.35.
Классификация ожогов.
а — схема;
б — ожог лица.
II степень. Поврежден не только
эпидермис, но и поверхностный (со-
сочковый) слой дермы. На фоне гипе-
ремированной кожи образуются пузы
ри с прозрачной желтоватой жидко
стью. Под крышкой пузыря определя
ется влажная ткань ярко-красного
или розового цвета с выраженной бо
левой чувствительностью. Рана эпите-
лизируется в течение 1—2 нед без об
разования рубцов.
|
|
|
 Скачать 8.34 Mb.
Скачать 8.34 Mb.