ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савельева. ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савель. Media medica 2003 п од редакцией академика B. C. Савельева
 Скачать 9.44 Mb. Скачать 9.44 Mb.
|
|
2  96 96абдоминальная хирургия (симптом "дежурной петли"), а скопление отдельных пузырьков газа встречается при разрывах забрюшин-но расположенных органов (двенадцатиперстная кишка, восходящая и нисходящая ободочная). Обнаружение инородных тел внутри брюшной полости облегчает постановку диагноза и воссоздание хода раневого канала. При ранениях живота применяют специальные методы рентгенологического исследования. К их числу относится контрастная ангиография, которая информативна при повреждениях печени, почек, селезенки, поджелудочной железы и двенадцатиперстной кишки. Артериографическим подтверждением нарушения целости внутренних органов и магистральных сосудов живота служит экстравазация контрастирующего вещества в местах гематом либо выявление артериовенозного шунтирования сразу после его введения. Другую специальную рентгенологическую методику - контрастирование раневого канала (вульнерографию) - применяют для идентификации проникающего характера ранения. Через катетер в раневой канал вводят до 10 мл водорастворимого контрастирующего вещества и производят рентгенографию в двух основных проекциях. Растекание рентгеноконтрастного вещества в полости брюшины свидетельствует о проникающем характере ранения, а скопление в подкожной клетчатке, мышечной ткани - о целости париетальной брюшины. Высокоинформативным неинвазивным методом диагностики является ультразвуковое исследование. Сокращая время обследования пострадавших, обеспечивая возможность динамического наблюдения, метод позволяет обнаружить наличие свобод- ной жидкости до 200,0 мл с точностью 94-95%, от 200,0 до 500,0 мл - 98-99%. По изменению размеров и конфигурации (неровности контуров и деформации), нарушений однородности структуры, отсутствие характерной УЗИ-картины в этой области, наличии ан- или гипоэхогенных образований, характерных для подкапсульных гематом, зон повышенной эхогенности, можно судить о характере повреждений паренхиматозных органов. УЗИ-диагностика внутрибрюшного кровотечения основана на симптоме "разобщения" париетального и висцерального листков брюшины в латеральных каналах брюшной полости, где наиболее часто скапливается свободная жидкость. Наиболее достоверной является УЗ-карти-на трех анатомических областей: правого подпече-ночного пространства, правой подвздошной ямки, полости малого таза. Определение во всех трех зонах свободной жидкости свидетельствует, о том, что ее объем составляет не менее 250 мл. Ценность метода заключается в том, что с его помощью удается визуализировать те повреждения органов, которые еще не привели к возникновению внутрибрюшного кровотечения. Речь идет о диагностике подкапсульных и внутрипаренхиматозных гематом. Внутрипаренхиматозные гематомы чаще всего определяются в виде звездчатого или овоидного эхонега-тивного образования с нечеткими, неровными контурами. Подкапсульные гематомы печени и селезенки на эхограммах определяются как линейные или серповидные образования. В то же время и этот метод не лишен недостатков (во всяком случае - на современном уровне развития техники). Он малоинформативен в диагностике ранений полых органов. Выраженное вздутие кишеч-    Схема. 2. Диагностический алгоритм при ранениях органов живота. Схема. 2. Диагностический алгоритм при ранениях органов живота.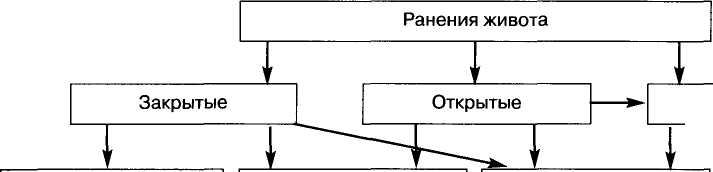 Непроникающие         Клиника массивного Клиника массивного кровотечения или перитонита Клиническая картина повреждения внутренних органов сомнительная УЗИ, КТ, рентгенография Первичная хирургическая обработка, консервативное лечение            Лапаротомия ЛапаротомияПри отсутствии лапароскопии или при противопоказаниях к лапароскопии При наличии лапароскопии          Лапароцентез или пункция боковых каналов живота Лапароцентез или пункция боковых каналов животаЛапароскопия                  Пункция сухая Пункция сухаяСомнительная пункция Массивный гемоперитонеум Средний и малый гемоперитонеум Повреждений нет                     Динамическое наблюдение Динамическое наблюдениеЛапаротомия Лапаротомия Эндовидеохирур-гическое пособие Консервативное лечение       297 297абдоминальная хирургия ника или наличие эмфиземы мягких тканей экранирует практически всю картину со стороны брюшной полости и делает УЗИ недостаточно эффективным. Рентгеновская компьютерная томография является наиболее информативным методом, однако ее применение бывает ограничено сложностью, длительностью и дороговизной исследования, наличием ряда противопоказаний (нестабильная гемодинамика). Тем не менее у раненых с компенсированным состоянием применение этого метода оправдано. Он позволяет получить высокую диагностическую информацию во всех случаях использования: либо устанавливается факт повреждения внутреннего (чаще паренхиматозного) органа, либо выявляется другая патология (например, забрюшинная гематома). Диффузные изменения печени и селезенки при КТ выражаются равномерным увеличением органов, округлостью контуров, неоднородностью, их структуры, незначительным снижением их плотности. Под-капсульно расположенные гематомы характеризуются наличием в периферических отделах органа серповидных или линзовидных зон с четкими ровными контурами, чаще однородной структуры. Для центральных гематом характерно наличие множественных зон округлой формы с нечеткими неровными контурами, повышенной плотностью патологического образования в органе. Лапароцентез, выполняемый по методике Н.К.Го-лобородько, является простым, быстрым и щадящим методом диагностики с достоверностью обнаружения патологического содержимого в брюшной полости в 90-91% случаев. Для определения возможного поступления крови из забрюшинного пространства используют методику сравнительного определения гематокрита в кровянистом содержимом брюшной полости и на периферии, основанную на том, что при забрюшинных гематомах в брюшную полость в основном поступает плазма, а форменные элементы крови задерживаются в забрюшинной клетчатке. Обнаружение в промывных водах из брюшной полости числа эритроцитов менее 100-10^/мл служит показанием к консервативному лечению, при результатах лаважа с числом эритроцитов в диапазоне от 10О10"/мл до 75О10"/мл прибегают к видеолапароскопии, а число эритроцитов при лаваже, превышающее 75О10"/мл, требует выполнения неотложной лапаротомии. Обнаружение продолжающегося внутрибрюшного кровотечения основывается на положительной пробе Рувилуа-Грегуара. Время, затраченное на это инструментальное исследование, составляет в среднем 5-10 мин. Однако отрицательные результаты однократного исследования, выполненного в ближайший час после ранения, не дают основания полностью исключить возможность двухмоментного разрыва паренхиматозных, а также забрюшинно расположенных полых органов, в том числе и при промывании брюшной полости. Ложноположительные результаты бывают обусловлены поздним выполнением (через 3 ч после ранения) лапароцентеза, когда кровь (при огнестрельных переломах костей таза) из забрюшинной гематомы начинает просачиваться через брюшину в полость живота. Ложноотрицатель-ные результаты бывают получены при повреждении забрюшинно расположенных полых органов живота. Эндовидеоскопические методы исследования как принципиально новое направление в диагности- ке ранений живота настолько "очаровали" хирургов своей кажущейся простотой и почти 100% информативностью (разрешающая способность метода составляет 98-99%), что они стали повсеместно вытеснять все другие. Наряду с этим видеолапароскопия может быть использована не только как диагностический метод, но в некоторых случаях как лечебный. Ургентная вилеолапароскопия при ранениях органов живота позволяет: 1) в кратчайшие сроки диагностировать повреждения; 2) сократить время предоперационного обследования; 3) избежать диагностических лапаротомии; 4) избрать правильную лечебную тактику; 5) выбрать адекватный конкретной ситуации способ лечения и оптимальный доступ; 6) в 6,5-17% случаев решить вопрос о возможности завершения диагностического вмешательства лечебной видеолапароскопией. Время проведения диагностической видеолапароскопии составляет в среднем 27-30 мин. Хирургическая тактика Современная хирургия ранений органов живота требует в первую очередь изучения вопросов временного и окончательного гемостаза. Способы временного и окончательного гемостаза и частота их использования при огнестрельных ранениях и травмах органов живота представлены в табл. 1. Эффективным средством гемостаза является методика "окутывания" печени или селезенки кетгутовой сеткой или сеткой из полиглакти-на 9Ю (Vicryl). Операция выполняется быстро, при этом максимально сохраняется функционирующая часть паренхимы органа, исключается развитие вторичного послеоперационного кровотечения, функция органа восстанавливается в течение 1-3 сут с момента операции. Применение рассасывающейся сетки позволяет сохранить орган у многих пострадавших, при этом отмечена эффективность, безопасность метода при использовании его при обширных глубоких повреждениях селезенки, в том числе в области ворот. Т  аблица 1. Частота использования временных и окончательных методов гемостаза на паренхиматозных органах живота аблица 1. Частота использования временных и окончательных методов гемостаза на паренхиматозных органах животаЧастота применения, С  пособы гемостаза пособы гемостазаСдавление печеночной ткани руками 37,8 С  давление селезеночной ткани руками 45,5 давление селезеночной ткани руками 45,5Сдавление печеночной ткани зажимом 26,7 Методика "забытых" тампонов по I.Shelle 6,7 Сдавление печени кетгутовой сеткой 8,9 Исключение воротных и кавальных 75,6 сосудистых структур из системы печеночного кровотока Временный портокавальный шунт 20 Шов печени 44,4 Шов селезенки 36,4 Физические методы окончательного 36,9 гемостаза Фармакологические методы 69,8 окончательного гемостаза Гепатопексия по Киари-Алферову или 11,1 Шапкину  298 298абдоминальная хирургия Значительно реже используют методику "забытых" тампонов, разработанную I.Shelle и заключающуюся в плотном окутывании поврежденной печени несколькими слоями марлевых салфеток. Рану передней брюшной стенки зашивают по типу лапаростомии. Салфетки удаляют на 5-7-е сутки после образования вокруг раны печени плотных фибринозных сращений. Исключение воротных и кавальных сосудистых структур из системы печеночного кровотока используют также для остановки кровотечения. Среди них временное пережатие пече-ночно-двенадцатиперстной связки (ПДС) является эффективным приемом борьбы с профузным кровотечением при травмах печени. Пережатие ПДС осуществляют иногда с полным выключением печени из кровотока (пережатие над- и подпеченоч-ного отделов нижней полой вены). Однако длительные окклюзии связки всегда в той или иной мере повреждают печень и несут в себе угрозу развития печеночной недостаточности. С целью уменьшения негативных последствий ПДС следует придерживаться следующих требований: 1) осуществлять пережатие ПДС не более 30 мин с 5 мин восстановлением кровотока в печени через 15 мин окклюзии, а при полном выключении не более 10 мин; 2) переливание в момент устранения окклюзии ПДС перфторана (20 мл/кг массы) снижает выраженность повреждения ткани печени. В случаях отсутствия последнего может быть использована комбинация препаратов из изотонического раствора хлорида натрия (30 мл/кг) иреопапиглю-кина (15 мл/кг); 3) осуществлять медленное восстановление кровотока после ПДС. Существенным недостатком этого способа является быстрое скопление крови в бассейне воротной вены на фоне исходного дефицита ОЦК. Клинически это выражается падением АД, тахикардией и остановкой сердечной деятельности. С целью предотвращения депонирования крови в бассейне воротной вены при прекращении афферентного кровотока печени используют временный портокавальный шунт А.Е.Борисова: берут систему для забора крови и иглой пунктируют любую крупную ветвь воротной вены (чаще всего правую желудочно-сальниковую вену). После заполнения кровью системы иглу на противоположном конце системы вводят в нижнюю диафраг-мальную либо внутреннюю подвздошную вену. После окончательного гемостаза печени и миновании надобности в шунте, последний удаляют и вены перевязывают. Преимущество данного способа заключается в быстроте, простоте исполнения и хорошей эффективности. В настоящее время имеется значительное число различных механических и физических методов (аппаратов), позволяющих достичь полной остановки паренхиматозного крово- и желчеистечения с поверхности поврежденной печени. Своим развитием хирургия печени обязана исследованиям ММ.Кузнецова и Ю.Р.Пенского (1894), которые предложили швы для ушивания ран печени. |
