|
|
ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савельева. ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савель. Media medica 2003 п од редакцией академика B. C. Савельева
Правая желудочная артерия (а) и бульбо- пило-
рическая артерия (б);
Правая желудочно-сальниковая артерия.
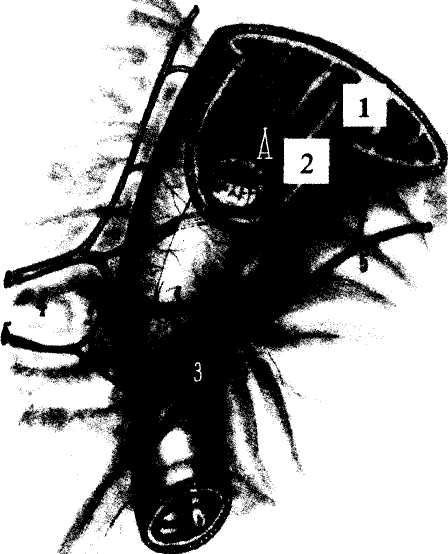
н ия. Здесь есть опасность повреждения не только привратника, но и магистральных сосудов втянутых рубцово-спаечным процессом. ия. Здесь есть опасность повреждения не только привратника, но и магистральных сосудов втянутых рубцово-спаечным процессом.
Знания закономерности морфологической обусловленности основных анатомических признаков сегментарных и тубулярных деформаций, локализаций рубцово-язвенного процесса позволяют хирургу до вскрытия просвета ДПК определить точную локализацию язвы (рубца), наличие и анатомическую форму сужения двенадцатиперстной кишки. Это в свою очередь позволяет точно выбрать место дуоденотомии и выполнить оптимальный вариант пилоросохраняющей операции, предупредить повреждение привратника, терминальных отделов холедоха, большого дуоденального сосочка и магистральных сосудов.
Диагностический алгоритм
В РЦФХГ и его клинических базах за 2 5-летний период находилось на лечении более 4500 пациентов с осложненной язвенной болезнью ДПК Структура осложнений, в зависимости от доминирующего синдрома, представлена следующим образом: дуоденальный стеноз - 3145 (69,9%), кровотечение - 495 (11,0%), перфорация - 468 (10,4%), прогрессирующая пенетрация - 392 (8,7%). Кровотечение, перфорация и пенетрация развивались на фоне сформировавшегося рубцово-язвенного стеноза. Стадия стенозирования язвы у 380 пациентов расценена как декомпенсация. У 72 (1,8%) больных ос-
ложненная дуоденальная язва сочеталась с желудочным язвообразованием.
Диагностические возможности инструментальных методов исследования для детализации пато-морфологических изменений гастродуоденального перехода значительно ограничены. Описание дуо-деноскопических исследований исчерпывались обнаружением язвы и указанием на деформацию ДПК Локализация и анатомические особенности не описывались. При выраженной конвергенции слизистой и рубцовой деформации стенок ДПК значительно искажались величина и форма язвенного дефекта, при этом часто (до 8%) язва вообще не обнаруживалась, еще чаще (до 56%) не обнаруживался БДС. Тракционные, ротирующие луковицу извне деформации приводят к неверной трактовке локализации патологического очага. Исследователи до 25% случаев неверно указывали пораженный сектор и реже (до 12%) ошибались при определении уровня язвы. С большими погрешностями определялись степень пенетрации и размеры язвы.
Рентгеноконтрастные исследования осложненных язв также ограничены в своих возможностях: ускорение эвакуации контраста из ДПК, неадекватное заполнение ее луковицы и зоны сужения снижает информативность метода. А при де-компенсированном стенозе из-за антрализации привратника и надстенотической части ДПК вообще не возможно исследовать гастродуоденальный переход. Зона стеноза ошибочно принимается за привратник.
Оптимально информативным методом диагностики хирургической патоморфологии осложненных дуоденальных язв является интраопераци-онное исследование. Главная цель интраопера-ционного исследования - изучение локальных патологических признаков осложненной дуоденальной язвы и морфофункциональных изменений органов пищеварительной системы (ОПС), влияющих на генез язвообразования.
На этапах опережающего интраоперационного исследования радикальное устранение осложненной язвы необходимо решать сложные технологические задачи, а именно: 1) определение места дуоденотомии; 2) мобилизация стенок ДПК, несущих осложненную язву; 3) сохранение сфинктерного аппарата гастродуоденального перехода (ГДП), терминальных отделов желчных и панкреатических протоков, магистральных и терминальных сосудов стенок ДПК и важнейших пограничных анатомических структур, неповрежденных язвой; и наконец, 4) прицельное локальное, но радикальное иссечение только патологически измененных тканей.
Основные принципы радикальной дуоденопластики
К отличительным технологическим признакам радикальной дуоденопластики, имеющим принципиальное значение, можно отнести следующие.
Метод универсален, технически выполним при
всех осложненных формах язвенной болезни, и га
рантирует устранение опасных для жизни язвен
ных осложнений.
Технологические стандарты опережающего хи
рургическую инвазию интраоперационного иссле
дования исключают возможность артифициально-
го повреждения не пораженных язвой структур.
285
 абдоминальная хирургия абдоминальная хирургия
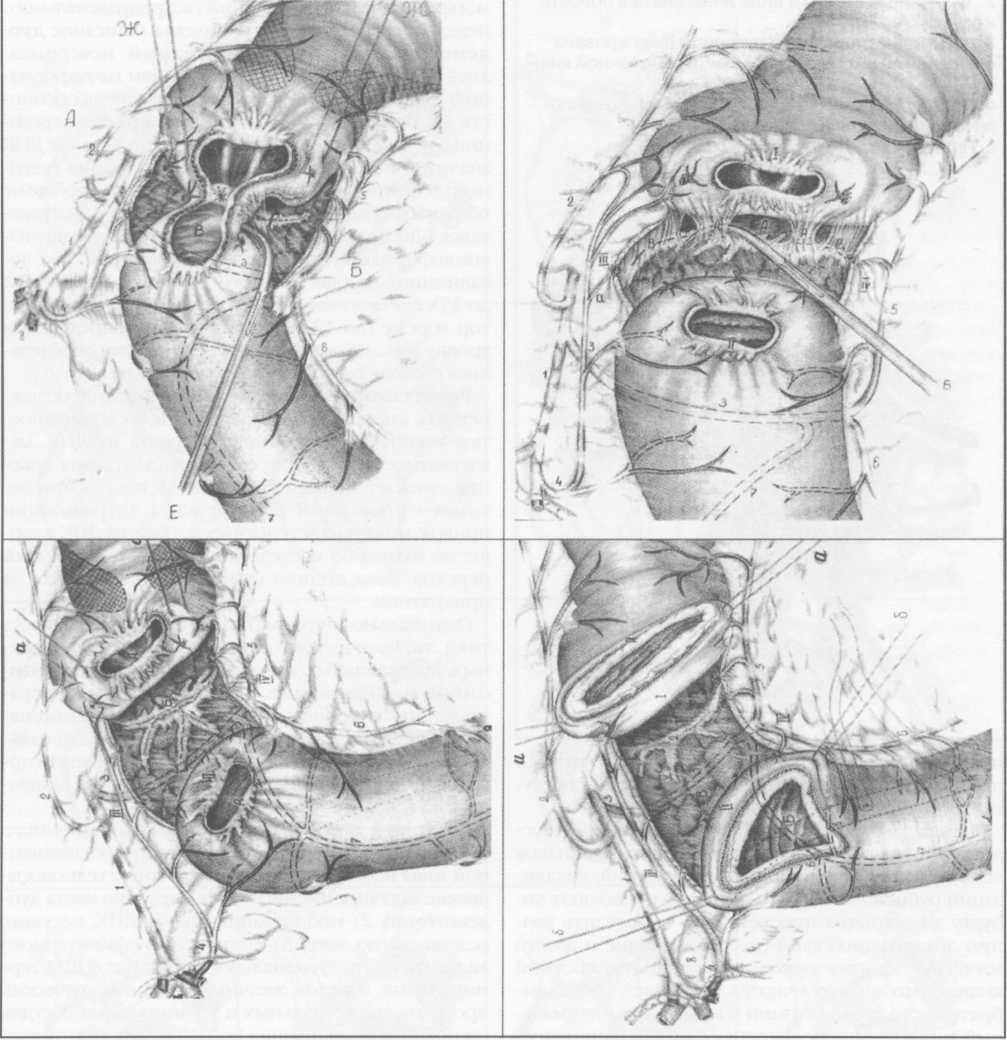
Р ис.5. Вариант сегментарной дуоденопластики при рубцовом стенозе: ис.5. Вариант сегментарной дуоденопластики при рубцовом стенозе:
А - мобилизация и пересечение боковых стенок поврежденного сегмента ДПК, Б - мобилизация и пересечение задних стенок поврежденного сегмента ДПК, В - окончательный вид дуоденальной раны.
Осложненный язвенный очаг или постъязвен
ные рубцы удаляются прицельно и локально до
уровня сохраненных дуоденальных стенок, при
вратника, большого и малого дуоденальных сосоч
ков.
Восстановление мобильности привратника и
луковицы ДПК достигается устранением рубцово-
спаечного перипроцесса и последующей оменти-
зацией.
Восстановление аррозированных язвой струк
тур: холедох, вирсунгов проток, желчный пузырь,
толстая кишка и магистральные сосуды.
Предложенные приемы мобилизации прокси
мальных и дистальных уровней ДПК, использова
ния кишечного или желудочного трансплантатов
позволяют устранить любой дефект стенок ДПК,
образующийся после иссечения осложненной язвы.
Однорядные узловые компрессирующие под-
слизистые слои швы обеспечивают оптимальный
биологический герметизм в дуоденальной ране и
ее первичное заживление.
Задняя стенка ДПК и ее швы отграничиваются
от поджелудочной железы прядью большого или
малого сальника на сосудистой ножке.
Восстановленная проксимальная часть ДПК пе-
ритонизируется мобилизованной прядью большо
го сальника на сосудистой ножке, что отграничи
вает ее от инфильтрата и исключает патологичес
кую фиксацию.
• При необходимости устраняется артериоме- зентеральная компрессия и корригируется нару шенная дуоденальная проходимость. Устраняются и другие возможные причины нарушения кишечной проходимости.
286
абдоминальная хирургия
Технологии интраоперационного исследования и радикального иссечения дуоденальных язв
Многообразие вариантов язвенной деформации ДПК превращает метод радикальной дуоденоплас-тики в индивидуальное исследование хирургической анатомии осложненной дуоденальной язвы у конкретного больного. Анатомическое исследование патологического очага осуществляется методом препарирования радикально удаляемой части ДПК. Технологии иссечения осложненной язвы многочисленны и обусловлены как топографо-анатомическими особенностями, так и характером язвенных изменений.
Иссечение осложненных язв ДПК, не вовлекающих в воспалительный процесс привратник, малый и большой дуоденальный сосочки, магистральные сосуды и терминальные отделы холедоха и вирсунгова протока - технологически более простая процедура, так как манипуляции ограничены лишь стенками ДПК. Создание оптимальных условий для регенерации возможно лишь при правильном выборе объема резекции дуоденальной стенки, в зоне патологического очага (язва, рубец, инфильтрат). Учитывая малые размеры функционально значимых структур ГДП (сфинктеры, протоки), требуется точная оценка «хирургической - границы». Это достигается сопоставлением результатов макро- и микроморфологического исследования удаляемых измененных стенок ДПК.
Главная задача - иссечение только необратимо измененных участков ДПК с сохранением интактных стенок - реализуется опережающим прецизионным препарированием и определением точных границ патологической трансформации.
Центр язвы (рубца) передней стенки легко определяется по интимному сращению рубцово-спаеч-ной мантии со звездчатым Рубцовым втяжением. Мобилизация рубцово-язвенного очага, локализованного на боковых и задних стенках ДПК, осуществляется тоннелизацией ретробульбарного пространства (рис.5). Выше и ниже рубцово-язвенного очага, пристеночно, между терминальными сосудами вскрываем брюшинные листки гепатодуоде-нальной или дуоденально-ободочной связки у кривизны луковицы. С учетом границ рассекаем фиброзное сращение по контуру боковой стенки. Как правило, это приводит к вскрытию просвета ДПК Дуоденотомия расширяется поэтапным порционным иссечением краев язвы. При этом расправляются фиброзные стенозирующие тяжи, конвергенция дуоденальных стенок. При необходимости рассекаются передние стенки дивертикулов, расправляется псевдопривратник Дальнейшее исследование ДПК после иссечения рубцово-изменен-ных стенок и рубцово-спаечного перипроцесса идет под двойным визуально-пальпаторным контролем с обеих сторон.
К задней стенке, несущей осложненную язву, доступ возможен следующими способами: через переднюю стенку после иссечения язвы (рубца) на ней открывается широкий доступ к задней; через боковую стенку, когда иссекается несущая язву (рубец) боковая стенка; сзади, через «окно» в большом сальнике. Наиболее простая технология иссечения задней язвы, возникшей на вторичной шпоре
(псевдопривратнике), через «окно» передней стенки. При этом сохраняются обе боковые стенки.
Соблюдение следующих технологических условий позволяет прицельно удалить патологически измененные стенки ДПК:
а) пристеночная мобилизация (лигирование лу
ковичных сосудов) осуществляются только при не
обратимых изменениях сегмента;
б) дуоденотомия выполняется после разъедине
ния инфильтрата или перипроцесса только от цен
тра язвенного очага;
в) послойное иссечение патологически изменен
ных участков по краю язвы (рубца).
Выполненные нами многочисленные исследования патологической анатомии гастродуоденально-го перехода при осложненных формах язвенной болезни позволяют значительно расширить представление об индивидуальном сценарии течения болезни и морфофункциональных взаимосвязях ЖКТ в целом.
Основные принципы и технологии восстановления ДПК
На этапе пластического восстановления решаются следующие технологические задачи: 1) восстановление мобильности гастродуоденального перехода; 2) исключение натяжения в швах дуоденальных анастомозов; 3) устранение несоответствия диаметров надстенотического и постенотического концов ДПК; 4) оптимальное использование псевдодивертикулов для пластической реконструкции луковицы; 5) устранение кратера пенетрирующей язвы; 6) обеспечение физической и биологической герметичности кишечных швов.
Дуоденальные дефекты неповторимы по своему разнообразию форм и размеров: от локального повреждения 1-2 стенок, расположенного в пределах одного уровня, до альтерации всей проксимальной половины ДПК Сохраняются лишь хорошо крово-снабжаемые стенки. Так как кровоснабжение идет со стороны боковых стенок, сохраняемый нервно-мышечный дуоденальный «мостик» минимально должен включать боковую стенку. Задняя и передняя стенки (или их часть) сохраняются, если они хорошо кровоснабжаются со стороны одной из оставленных боковых стенок Если заднюю и переднюю стенки, несущие осложненные язвы, можно удалить и сохранить обе боковые стенки, то, удалив обе боковые стенки, несущие осложненные язвы, сохранить переднюю и заднюю стенки невозможно из-за нарушения кровоснабжения в этом сегменте. Вторичная шпора (псевдопривратник), как правило, в сохраняемом нервно-мышечном дуоденальном мостике полностью расправляется. Однако и отечную шпору, даже плохо расправляющуюся, но с хорошим кровоснабжением, можно оставить.
Для устранения натяжения в швах дуоденальных анастомозов необходим учет анатомической организации ГДП и изменений, вызванных язвенной альтерацией. Для придания необходимой мобильности ГДП луковица в надстенотической части полностью отделяется от ПЖ. Край дуоденальной стенки должен быть удаленным от кратера язвы на 1-1,5 см, а зона вхождения терминальных сосудов в боковые стенки ДПК должна отстоять не более чем на 1,5 см от края ДПК (см. рис. 5). Мобилизация нижней горизонтальной части ДПК, а при необхо-
287
абдоминальная хирургия
   димости с полным выведением ее из-под корня брыжейки, полностью снимает натяжение швов в дуоденальных анастомозах любой конфигурации и конструкции. димости с полным выведением ее из-под корня брыжейки, полностью снимает натяжение швов в дуоденальных анастомозах любой конфигурации и конструкции.
При иссечении осложненной язвы и циркулярного рубцового стеноза образуется сегментарный дефект, по длине от одного до нескольких уровней ДПК. На обоих концах могут образоваться различной формы и величины лоскуты с сохраненным кровоснабжением. Допустимо лишь дозированное моделирование острых углов лоскутов. Из-за значительного надстенотического расширения просвета кишки возможно несоответствие адаптируемых концов ДПК. Адаптация проксимального и дистального концов ДПК при формировании дуоденального анастомоза достигается дополнительным продольным рассечением передней стенки дистального конца по средней линии. Линия дуоденального анастомоза не бывает правильно циркулярной. Чаще она получается ломаной, повторяющей многообразие форм контуров лоскутов проксимального конца.
Пластическое закрытие дефектов при выполнении мостовидной дуоденопластики осуществляем ретроградным смещением боковой и передней стенками дистальной части ДПК.
Важным этапом технологии радикальной дуоденопластики (РДП) является адаптация кишечной стенки. Задняя стенка анастомоза формируется одним рядом узловых серозно-мышечно-подслизис-тых швов, рассасывающейся мононитью 4-5/0. При этом на проксимальном конце захватываются края стенки луковицы с вовлечением до 0,7 см обнаженного подслизистого слоя и до 0,5 см сероз-но-мышечного слоя. На дистальном фиксированном к поджелудочной железе (ПЖ) крае, кроме подслизистого и мышечного слоя, захватывается и ее капсула. Все швы накладываются предварительно с частотой не более 2 на 1 см. Линия шва задней стенки герметизируется сальником на сосудистой ножке, предварительно проведенном через сальниковую сумку и «окно» в пилоропанкреатической связке. При этом отграничивающий создаваемую луковицу сальник включается в швы дуоденального анастомоза. Посредине брыжеечного края боковых стенок луковицы накладываются швы связки. Передняя полуокружность анастомоза формируется рядом серозно-мышечных подслизистых компрессирующих швов с частотой 3 на 1 см.
Максимальное расправление в межшовных промежутках адаптируемых стенок и расширение за счет псевдодивертикулов удлиняет протяженность линии швов, исключая сужение анастомоза.
Кратер пенетрирующей язвы после удаления некротического детрита устраняется оментопласти-кой. Сальник фиксируется к фиброзным краям кратера и дну. Сальниковая прослойка между ДПК и зоной пенетрации исключает рубцовую фиксацию привратника.
Показанием к выполнению сегментарной дуоденопластики является обширная язвенная альтерация задней и боковых стенок.
Таким образом, основными типами радикальной дуоденопластики являются мостовидная и сегментарная, определяемые количеством стенок по окружности, разрушенных язвенным процессом. Указание уровня локализации рубцово-язвенного про-
288
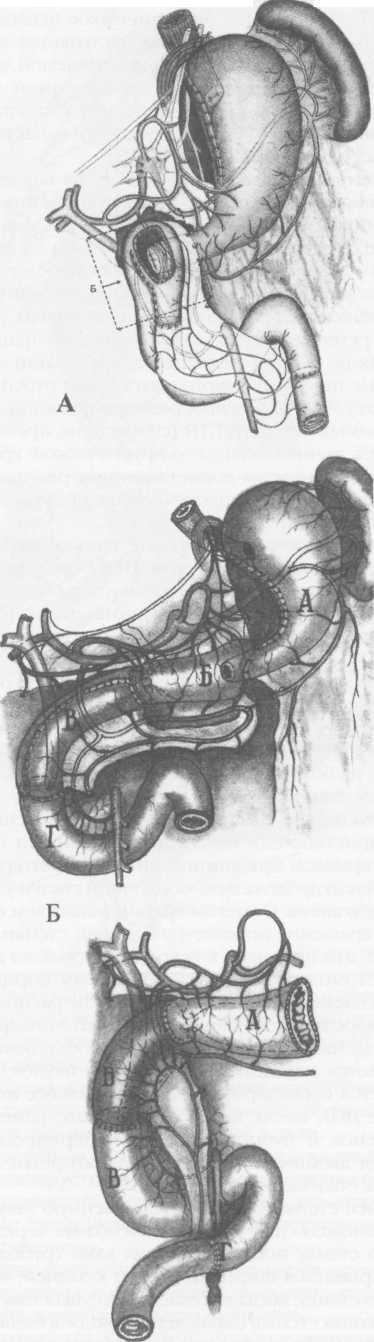
Рис. 6. Варианты пилороэнтироанастомоза:
А - искусственный привратник - концево-петлевой гастроэнтероанастомоз и искусственная кардия после СПВ.
В
Б, В - варианты замещения проксимальной части двенадцатиперстной кишки (В - энтеродуодено-пластика, Г- гастродуоденопластика).
  абдоминальная хирургия абдоминальная хирургия
Р ис. 7. Вариант сегментарной дуоденопластики с вмешательством на структурах большого дуоденального сосочка (папиллосфинктеропластика). ис. 7. Вариант сегментарной дуоденопластики с вмешательством на структурах большого дуоденального сосочка (папиллосфинктеропластика).
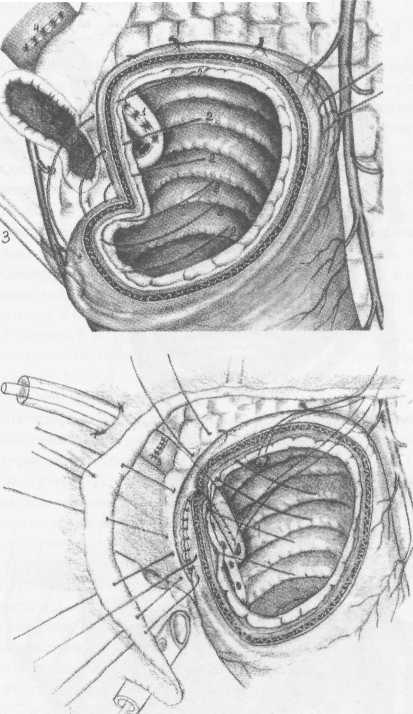 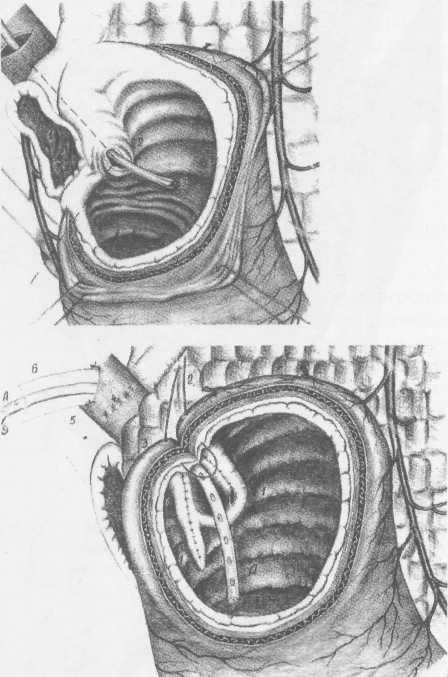  цесса определяет вид РДП: пилоробульбопластика, бульбопластика, бульбодуоденопластика, пилоро-дуоденопластика. При тубулярных стенозах чаще выполнялась сегментарная дуоденопластика после их иссечения. Околопилорическое расположение язвы значительно усложняет выполнение дуоденопластики по следующим причинам: риск ятрогенного повреждения привратника, его сосудов и нервов; необходимости восстановления пилорического жома при его рубцово-язвенном повреждении. По нашим данным, лишь у 8% больных с около-пилорической локализацией язв есть изменения миоструктуры сфинктера. Манипуляции в непосредственной близости с пилорическом жомом выполняются под двойным контролем со стороны слизистой и серозной оболочки. Пилорический жом под контролем открытой поэтапной дилата-ции высвобождается из рубцово-спаечного пери-процесса. После прицельного иссечения порции миосклероза сохраненное кольцо пилорического жома полностью расправляется, сохраняется замкнутость его миоструктуры. В том редком случае, когда миоструктура сфинктера привратника необратимо изменена на значительном протяжении, необходимо первично реконструктивное вмешательство. Из значительного числа апробированных вариантов оптимальным является создание арефлюксного пилороэнтероа-настомоза (рис. 6). Сложность выполнения РДП значительно возрастает при околососочковой локализации язвы. Уда- ление патологического очага сопряжено с риском повреждения поджелудочной железы, терминальных отделов холедоха и вирсунгова протока, магистральных и панкреатодуоденальных сосудов. Над-сосочковые пенетрирующие язвы могут повреждать холедох с формированием холедоходуоде-нальных свищей или продленных рубцовых структур терминального интрапанкреатического отдела холедоха и вирсунгова протока. Кроме того, осложненные околососочковые язвы могут сопровождаться выраженным отеком, нарушающим проходимость малого и большого дуоденальных сосочков, с последующим развитием холецистита и панкреатита. Наиболее простая и часто встречающаяся анатомическая ситуация при сегментарной дуоденопла-стике в постбульбарной зоне, когда пенетрирую-щая язва располагается на 1-1,5 см выше БДС, тогда линия задней стенки дуоденального анастомоза проходит на 0,5 см проксимальнее основания БДС. Реже край пенетрирующей язвы достигает основания БДС. После удаления необратимо измененных стенок ДПК обнажалось основание сосочка, через которое вынужденно проходила линия анастомоза, что усиливало опасность развития острого послеоперационного панкреатита. Для профилактики острой внутрипротоковой гипертензии необходима временная декомпрессия путем катетеризации вирсунгова протока и холедоха (рис.7). Если пенетрирующая язва приводила к стенозу сосочка, резецировалась его трансформированная часть и одномоментно с дуоденопластикой выполнялась
289
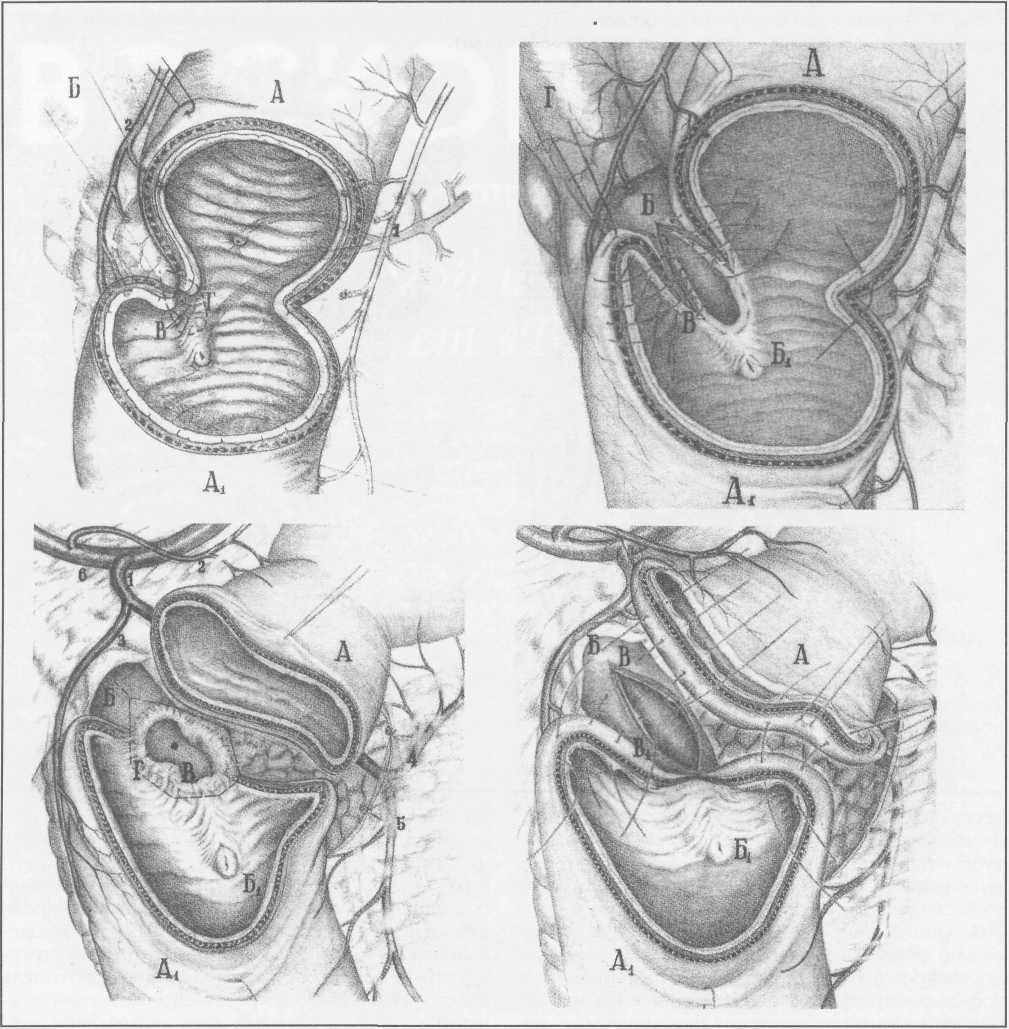
Рис. 8. Этапность выполнения холедоходуоденопластики
абдоминальная хирургия
папиллосфинктеропластика. При стриктуре вир-сунгова протока выполнялась вирсунгопластика. Для устранения холедоходуоденальных свищей разработаны индивидуальные варианты задних холедоходуоденальных анастомозов (рис.8).
К недостаткам подобных вмешательств относится частое развитие на фоне ХДН холангита. У ряда больных пришлось выполнить транспозицию хо ледоха с созданием арефлюксной конструкции хо-ледоходуоденального или холедохокишечного анастомозов (см. рис. 7).
При вынужденных обширных сегментарных иссечениях стенок двенадцатиперстной кишки ее непрерывность восстанавливалась простыми пило-родуоденальными анастомозами, в том числе и околососочковыми. Потеря функционально значимой проксимальной части ДПК нарушает автономность желудка. Поэтому для коррекции этих осложнений мы применяем соответствующие сложные формы восстановления гастродуоденаль-ного перехода стенкой желудка или сегментом тощей кишки на сосудистой ножке.
Выполнение радикальной дуоденопластики при "декомпенсированных" тубулярных стенозах имеет свои особенности. При декомпенсированном стенозе, приводящем к изменению синтопии ГДП, возрастает опасность повреждения привратника и большого дуоденального сосочка. Дуоденотомию следует выполнять только после дезинвагинации стеноза. При интрадуоденальном исследовании дилатированный пилорический жом не удается обнаружить пальпацией. Под влиянием многократных механических раздражений пальцем со стороны слизистой он всегда восстанавливает способность к сокращению.
|
|
|
 Скачать 9.44 Mb.
Скачать 9.44 Mb.

 ия. Здесь есть опасность повреждения не только привратника, но и магистральных сосудов втянутых рубцово-спаечным процессом.
ия. Здесь есть опасность повреждения не только привратника, но и магистральных сосудов втянутых рубцово-спаечным процессом.
 ис.5. Вариант сегментарной дуоденопластики при рубцовом стенозе:
ис.5. Вариант сегментарной дуоденопластики при рубцовом стенозе:





 ис. 7. Вариант сегментарной дуоденопластики с вмешательством на структурах большого дуоденального сосочка (папиллосфинктеропластика).
ис. 7. Вариант сегментарной дуоденопластики с вмешательством на структурах большого дуоденального сосочка (папиллосфинктеропластика).

