Всдп. ВСЕ !!!! (копия). Наиболее точный метод диагностики поражения артерий сердца
 Скачать 3.86 Mb. Скачать 3.86 Mb.
|
|
Интенсивная терапия в кардиологии, взрослая 1.Больной С., 65 лет, доставлен в приемный покой БСМП с жалобами на остро возникшую, “распирающую” боль за грудиной, нарастающего характера с распространением в левую половину грудной клетки, в левую руку, нижнюю челюсть. Боль сопровождалась холодным потом, чувством «нехватки воздуха», страха. Объективно: состояние средней тяжести. Кожа бледная, повышенной влажности. В легких: дыхание везикулярное. ЧД = 23 в 1 мин. Тоны сердца умеренно приглушены, ритмичные. ЧСС = 112 в 1 мин. Пульс ритмичный, слабого наполнения. АД = 60/40 мм рт.ст. Живот мягкий, безболезненный. На ЭКГ подъем сегмента ST во I, III, avFотведениях. Ваш диагноз? A. ИБС. ОКС с подъемом сегмента ST. KillipII. Кардиогенный шок B. ИБС. ОКС с подъемом сегмента ST. Кардиогенный шок C. ИБС. ОКС с подъемом сегмента ST.KillipIII. Кардиогенный шок D.+ ИБС. ОКС с подъемом сегмента ST. KillipIV. Кардиогенный шок E. ИБС. ОКС с подъемом сегмента ST. KillipI. Кардиогенный шок 2. У больного Т., страдающего много лет артериальной гипертензией, появилось удушье, розовая пенистая мокрота. При осмотре: положение ортопноэ, тоны сердца приглушены, ЧСС 118 в мин., АД 260/110, в легких по всем полям разнокалиберные влажные хрипы. Какое осложнение Вы предполагаете? A.ТЭЛА B. Расслаивающая аневризма аорты C. Гипертонический криз D. Легочное кровотечение E. +Отек легких 3. Больной У.60 лет, перенес 5 лет назад инфаркт миокарда. С ухудшением состояния госпитализирован, беспокоит внезапно возникшее удушье, одышка, кашель с пенистой мокротой. При осмотре положение ортопноэ, отек по типу анасарки. ЧДД 28 в 1 минуту. В легких масса хрипов влажных и сухих по всем легочным полям. ЧСС 104 в 1минуту. АД 140/90 мм.рт.ст. На рентгенограмме определяется картина «застойного легкого» с облаковидным прикорневым сгущением легочного рисунка, постепенно просветляющимся к периферии. Какое осложнение развилось у данного больного? A.Острая декомпенсация ХСН. Острая правожелудочковая недостаточность B. Острая декомпенсация ХСН. ТЭЛА C.+ Острая декомпенсация ХСН. Отек легких D. Острая декомпенсация ХСН. Спонтанный пневмоторакс E. Острая декомпенсация ХСН. Бронхообструктивный синдром 4.Больной 60 лет поступил в клинику по скорой медицинской помощи с жалобами на боли за грудиной, некупирующиеся после приема нитроглицерина. Состояние средней тяжести, кожные покровы бледные. Тоны сердца приглушены, аритмичны. Пульс - 96 ударов в мин. АД 110/70 мм рт. ст. Во время осмотра внезапно потерял сознание, захрипел. Дыхание отсутствует, АД, пульс не определяются. ЭКГ – асистолия. Укажите, с каких мероприятий по поддержанию жизнедеятельности необходимо начинать первую помощь и почему? A. Освобождение дыхательных путей, так как необходим беспрепятственный поток воздуха B. Искусственное дыхание, так как произошла остановка дыхательной деятельности. C.+ Закрытый массаж сердца, так как чаще всего погибают больные от остановки сердца D. Кислород через носовые катетеры, так как у больного развивается гипоксия E. Внутрисердечно атропин, так как произошла остановка сердечной деятельности 5. Больной Ц. находится в ОРиТ с диагнозом острый инфаркт миокарда нижней стенки левого желудочка, острая стадия. Внезапно у больного появилась интенсивная боль за грудиной, на мониторе вновь подъем сегмента ST. Больной потерял сознание, АД 40/20, пульс нитевидный, На ЭКГ- мониторе в течение короткого времени определяется идиовентрикулярный ритм, который очень быстро переходит в асистолию желудочков. Какова причина осложненияразвившегося у больного? A.+ Первичная электромеханическая диссоциация B. Вторичная электромеханическая диссоциация C.Желудочковая тахикардия без пульса D. Фибрилляция желудочков E.Смешанная форма электромеханической диссоциации 6. Пациент Г. 60 лет, перенесший в прошлом инфаркт миокарда, госпитализирован с жалобами на одышку и приступы удушья по ночам. При суточном мониторировании ЭКГ выявлены эпизоды безболевой ишемии миокарда, частые ранние желудочковые экстрасистолы типа «R на T». ЭХОКГ: полость левого желудочка расширена, зоны гипокинезии на переднее-перегородочной области левого желудочка, фракция выброса 32%. К какому из перечисленных состояний наиболее часто приводит безболевая форма ишемии миокарда? А.Снижению фракции выброса левого желудочка В.+Внезапной смерти С. Гиперкоагуляции D.ТЭЛА E.Разрыв межжелудочковой перегородки 7. В кардиологическое отделение поступил больной 60 лет с жалобами на выраженное сердцебиение, перебои в работе сердца, одышку, слабость. Болен около недели. На ЭКГ – фибрилляция предсердий с числом сокращений сердца примерно 165 в минуту, отклонение электрической оси влево, гипертрофия левого желудочка. Какая лечебная тактика предпочтительна для данного больного с целью купирования пароксизма фибрилляции предсердий? A. Антикоагулянтная терапия - Гепарин B. Антиангинальнаятерапия -Изокет C. +Медикаментозная кардиоверсия - Кордарон D. Электрическая кардиоверсия - ЭИТ E. Контроль ритма – бета-блокатор 8. Больной 72 лет, находящийся в ОРиТ с диагнозом острый инфаркт миокарда, неожиданно потерял сознание. Пульс на сонных артериях не определяется. На экране кардиомонитора в этот момент зарегистрирована ЭКГ: 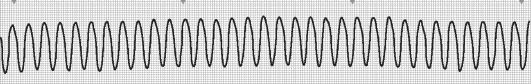 Каковы ваши действия и объясните почему? A.Ввести адреналин, так как на ЭКГ жизнеугрожающее нарушение ритма B.Ввести атропин, так как больному надо начинать сердечно-легочную реанимацию C.+Дефибрилляция, так как у больного на ЭКГ зарегистрирована пароксизмальная желудочковая тахикардия D.Установка ЭКС, так как у больного нарушение ритма E.Введение лидокаина, так как у больного нарушение ритма на фоне острого инфаркта миокарда 9. Пациент 55 лет поступил в ОРиТ с диагнозом острый инфаркт миокарда с подъемом сегмента STзадне-диафрагмальной стенки левого желудочка через 18 часов от появления симптомов ишемии. На обходе выявлена брадикардия с ЧСС 34 в 1 минуту, снижение АД до 90/60 мм.рт.ст. На ЭКГ регистрируется: 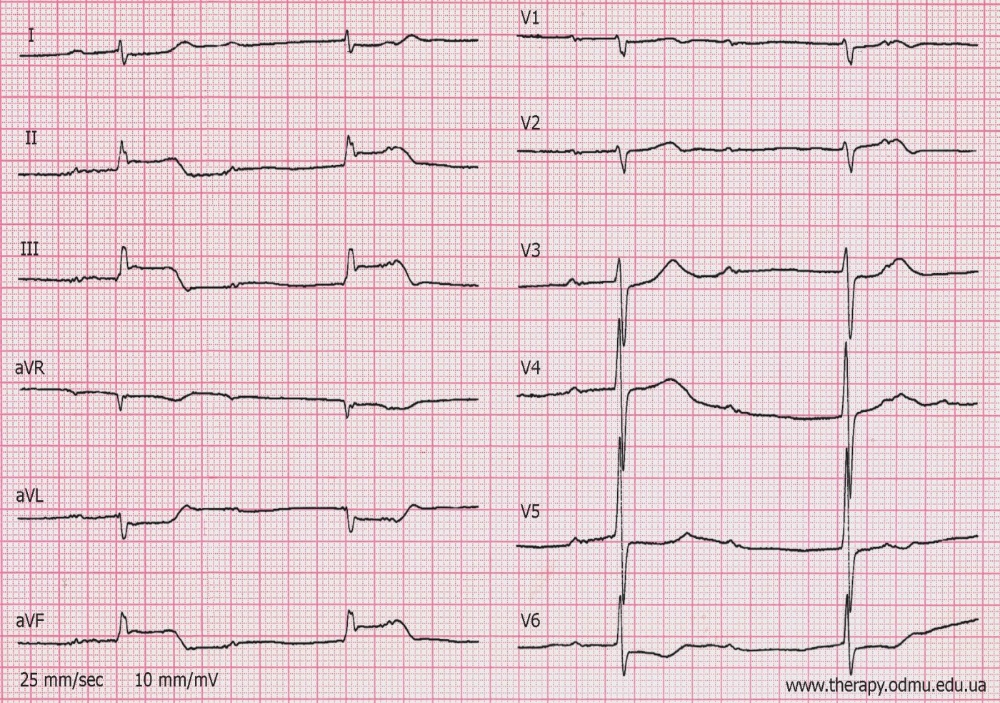 Ваша лечебная тактика и почему? Назначить атропин, так как атропин усиливает положительный хронотропный и дромотропный эффекты за счет уменьшения тормозного действия блуждающего нерва на сердце +Имплантация временного ЭКС, так как велика вероятность восстановления проводимости в течение нескольких дней при нижнем инфаркте миокарда Имплантация постоянного ЭКС, так как АВ блокада всегда постоянная при нижнем инфаркте миокарда левого желудочка Назначить допамин, так как страдает гемодинамика Тромболитическая терапия, так как необходима в первую очередь реперфузия 10. Больной Н. 38 лет находился на лечении по поводу эндопротезирования коленного сустава. На 2-е сутки появилась внезапно одышка, тахикардия, боль в грудной клетке слева. При осмотре отмечается горизонтальное положение в постели, пульсация шейных вен, одышка в покое с ЧДД 26 в 1 мин. В легких жесткое дыхание. Тоны сердца приглушенные, ритм правильный. ЧСС 108 в 1 мин. Живот без особенностей. Какое осложнение развилось у больного? A. Отек легких B. Спонтанный пневмоторакс C. Нозокомиальная пневмония D. Экссудативный плеврит E.+Тромбоэмболия ветвей легочной артерии 11. Пациент 55 лет, страдающий тромбофлебитом глубоких вен нижних конечностей, жалуется на боли в области икроножных мышц. На вторые сутки у больного внезапно развилась одышка, сердцебиение, появились боли в грудной клетке при дыхании, кашель и кровохарканье. При осмотре: цианоз кожных покровов, увеличение в объеме правой нижней конечности; влажные хрипы в легких. На ЭКГ – правограмма, синдром SI – QIII, депрессия сегмента STV1-V3. D –димер положительный. Какова лечебная тактика у больного и почему? A. Диуретики, так как у больного развился отек легких B.Гемостатики, так как у больного развилось легочное кровотечение C.Антибиотики, так как у больного развилась нозокомиальная пневмония D.Плевральная пункция, так как у больного развился экссудативный плеврит E.+Тромболитическая терапия, так как у больного развилась ТЭЛА 12. Больной В. 51 года, страдает дилатационнойкардиомиопатией. Внезапно больному стало плохо: появилась одышка, сердцебиение. При осмотре обращает на себя внимание выраженная одышка, набухшие шейные вены, АД 80/60 мм.рт.ст. Какое исследование наиболее точно подскажет осложнение заболевания? A. D -димер B.ЭхоКГ C.Спирометрия D.Коронарография E.+МРТ 13.Больной 53 лет поступил с жалобами на резкую боль за грудиной с иррадиацией в спину, мигрирующего характера, интенсивную. Боли беспокоят в течение 30минут. Из анамнеза: артериальная гипертония в течение многих лет. Объективно: В легких везикулярное дыхание. Перкуссия сердца: границы сердца увеличены влево, ширина сосудистого пучка – 10 см. Тоны сердца приглушены ритмичные. АД 240\120 мм.рт.ст. ЧСС 95 уд мин. На ЭКГ. Синусовый ритм с ЧСС 75 уд мин. ЭОС отклонена влево. Гипертрофия левого желудочка. Выберите правильный клинический диагноз: A.Артериальная гипертония 2 ст, риск 3. Острый аортальный синдром. Интрамуральная гематома аорты B.Артериальная гипертония 3 ст, риск 4. ТЭЛА. C.+Артериальная гипертония 3 ст, риск 4. Острый аортальный синдром. Расслаивающая аневризма аорты. D.Артериальная гипертония 2 ст, риск 4. Аневризма аорты. E.Артериальная гипертгния 3 ст, риск 3. Острый аортальный синдром. Пенетрирующая аортальная язва. 14. В приемный покой обратился больной П. 45 лет с жалобами на резко появившуюся, интенсивную боль за грудиной, разрывающего характера, с миграцией боли вдоль позвоночника. Был поставлен предварительный диагноз ОКС. В анамнезе перенесенный много лет назад сифилис. Отмечается гипотония АД 80/60 мм.рт.ст., резкая слабость, бледность кожных покровов. На ЭКГ данных за ОКС нет. Какое заболевание можно предположить? A.Острая левожелудочковая недостаточность B.Стенокардия Принцметала C.Пароксизмальная желудочковая тахикардия D.+Расслаивающая аневризма аорты E.Кардиогенный шок 15. Больной 74 лет, страдает артериальной гипертонией 3 ст. Внезапно появились интенсивные боли, разрывающего характера, в грудной клетке с миграцией в обе руки и спину. При обследовании: обильный пот, одышка 36 в минуту. Тоны сердца приглушены, появился диастолический шум на аорте и в т. Боткина. Пульс 110 в мин, ритмичный. АД справа 150/100 мм ртст, слева 100/70 мм рт ст. ЭКГ: левограмма, высокая амплитуда R в V4-6, аVLи ассиметричные зубцы Т. Зубцы Q отсутствуют. Назовите причину болевого синдрома? A.инфаркт миокарда, осложненный аортальной регугитацией B.кардиогенный шок C.+расслаивающаяся аневризма аорты, осложненная аортальной регургитацией D.ТЭЛА E.СиндромТакаясу 16. Больной Ф.74 года переведен в ОРиТ с жалобами на удушье, одышку в покое, кашель с выделением большого количества пенистой мокроты с розовым оттенком. Из анамнеза: страдает артериальной гипертензией в течение 7лет, регулярного гипотензивного лечения не получает. Ухудшение состояния в течение 3-х часов. Состояние тяжелое, сознание ясное, больной возбужден. Лицо гиперемировано. В легких по всем полям выслушивается масса влажных хрипов.ЧДД 26 в 1 мин. ЧСС 102 уд.в мин. АД 260/100 мм.рт.ст. Выберите правильный диагноз: A. Хроническая обструктивная болезнь легких в фазе обострения B. Артериальная гипертония IIстепени, риск 4. Криз. Острая сердечная недостаточность. C. Тромбоэмболия легочной артерии. D. Артериальная гипертония III степени, риск 4.Гипертонический криз ІІ типа. Острая левожелудочковая недостаточность. E. +Артериальная гипертония III степени, риск 4. Гипертонический криз І типа. Отек легких. 17. В приемный покой поступила больная Д. 60 лет по поводу одышки, кашель с пенистой мокротой, головную боль. При осмотре: ортопноэ, в легких с обеих сторон влажные разнокалиберные хрипы. дыхание - 30 в минуту. Границы сердца расширены влево, тоны приглушены, выслушивается III тон. Пульс - 110 уд/мин. АД - 260/110 мм рт. ст. На ЭКГ признаки гипертрофии левого желудочка. Рентгенологически: снижение прозрачности легочных полей. Какие препараты необходимо назначить больной в первую очередь и почему? A. Дигоксин и метапролол внутривенно, так как у больной гипертонический криз и тахикардия B.+ Фуросемид и нитроглицерин внутривенно, так как у больной гипертонический криз, осложнившийся отеком легких C. Верапамил и АТФ внутривенно, так как у больной выраженная тахикардия и артериальтная гипертензия D. Допамин и преднизолон внутривенно, так как у больной тяжелое состояние и возможно развитие шока E. Нитроглицерин и морфин внутривенно, так как у больной на фоне гипертонического криза развитие ОКС 18.Больная E 71 года . обратилась к кардиологу с жалобами на носовое кровотечение, головокружение, шум в ушах, общая слабость, тошноту и рвоту. Страдает артериальной гипертензией в течение многих лет. Перенесла ОНМК. Ухудшение в течение 3 дней. Состояние средней степени тяжести. Носовое кровотечение. Левая граница сердца на 1 см от среднеключичной линии влево. При аускультации сердца – тоны ритмичные. АД 210/100 мм рт. ст. ЭКГ: Синусовый ритм с ЧСС 88 в мин. Горизонтальное положение ЭОС. Гипертрофия левого желудочка Выберите правильный клинический диагноз: A. +Артериальная гипертония ІІІ степени. Риск ІV. Состояние после ОНМК. Гипертонический криз 2 типа,осложненный носовым кровотечением. B. Артериальная гипертония ІІ степени. Риск ІV. Состояние после ОНМК. Гипертонический криз 2 типа,осложненный носовым кровотечением. C. Артериальная гипертония ІІI степени. Риск ІII. Гипертонический криз 1 типа,осложненный носовым кровотечением. D. Артериальная гипертония ІІ степени. Риск ІII. Состояние после ОНМК. Гипертонический криз 2 типа,осложненный носовым кровотечением. E. Артериальная гипертония ІІ степени. Риск ІII. Состояние после ОНМК. Гипертонический криз 1 типа,осложненный носовым кровотечением. 19. Больной 62 лет. Находится в палате интенсивной терапии с диагнозом ИБС. Инфаркт миокарда с зубцом Q нижней стенки левого желудочка, осложнеенныйАВ блокадойIII степени. Внезапно развились судороги, потеря сознания. Зрачки узкие. На сонной артерии пульс 12 в 1 минуту. Наиболее вероятное осложнение? A.Фибрилляция желудочков B.+Приступ Морганьи-Адамса-Стокса C.Трепетание желудочков D.Желудочковая тахикардия E.Идиовентрикулярный ритм 20.У больного И. 70 лет появилась одышка при незначительной физической нагрузке, ночные приступы удушья, сердцебиение. B анамнезе - перенесенный инфаркт миокарда. Объективно: ортопноэ, цианоз губ. B легких - влажные мелкопузырчатые хрипы в нижних отделах с обоих сторон. Тоны сердца приглушены. ЧСС 100 в 1 минуту. АД 150/70 мм рт. ст. Печень не увеличена. В течение 2 часов резкое ухудшение состояния: наросла одышка, удушье, кашель с пенистой розовой мокротой. Какое осложнение развилось у больного? А. +Острая левожелудочковая недостаточность на фоне декомпенсации ХСН В. Острая левожелудочковая недостаточность на фоне повторного ОИМ С Острая левожелудочковая недостаточность на фоне гипертонического криза D. Застойная пневмония на фоне ПИКСа E. Легочное кровотечение на фоне декомпенсации ХСН Дисциплина: Неотложная кардиология 21.Мужчина 52 лет находится на лечении по поводу переднего инфаркта миокарда с зубцом Q и получает стандартную терапию. На 3-й день болезни состояние ухудшилось, появился грубый систолический шум в II-ІІІ межреберье у левого края грудины и признаки нарастающей правожелудочковой недостаточности. Какая тактика лечения развившегося осложнения целесообразна? A. тромболизис B. назначение диуретиков C. инотропная подддержка D. чрескожное вмешательство E. +хирургическое вмешательство 22.Больному с острым инфарктом миокарда, осложнившимся кардиогенным шоком, проведено УЗИ сердца. Какое осложнение ИМ выявлено в результате исследования? 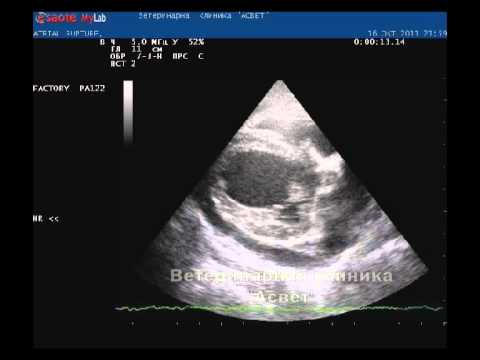 A.Аневризма левого желудочка. B.+Разрыв миокарда левого желудочка C.Томб левого желудочка. D.ТЭЛА. E.Перикардит 23. У больной А. 70 лет диагностирован инфаркт миокарда с подъемом сегмента ST передне-перегородочной области левого желудочка с распространением на боковую стенку. Начата реперфузионная терапия альтеплазой. Спустя 2 часа от начала реперфузионной терапии, при отсутствии четких ЭКГ признаков реперфузии развилась остановка дыхания и кровообращения. После реанимационных мероприятий восстановлено самостоятельное дыхание, пациент пришел в сознание, АД 40/0 мм.рт.ст., ЧСС 50 в мин. Начато в/в введение инотропных препаратов. АД на фоне инотропной стимуляции 110-130/70 мм.рт.ст., ЧСС 80-90 в мин. На ЭКГ синусовый ритм, желудочковые экстрасистолы, сохраняется подъем ST. На следующий день: цианоз носогубного треугольника; конечности холодные при пальпации; в легких влажные хрипы, ЧДД 26/мин; обращает внимание грубый пансистолический шум на верхушке, АД 80/60 мм.рт.ст., тоны сердца аритмичные, ЧСС 100 в минуту. Какое осложнение инфаркта миокарда развилось у больного? A. Расслаивающая аневризма аорты B.Тромб в левом желудочке C. Тампонада сердце D. +Разрыв межжелудочковой перегородки E. Острая регургитация митрального клапана 24. Женщина 65 лет жалуется на загрудинные боли, учащенное сердцебиение, одышку, отеки, выраженную слабость. По назначению терапевта получает ½ таблетки дигоксина ежедневно. При осмотре: бледность кожных покровов, холодный пот; застойные хрипы в легких; глухость тонов и нарушение ритма сердца; увеличение печени, отеки. АД 80/40 мм рт. ст. На ЭКГ: фибрилляция предсердий с ЧЖС около 160 в мин. Удлинение интервала QT до 0,40 мс. Элевация STV1-V4 на 4 мм. От назначения амиодарона решено воздержаться. Какой из перечисленных критериев вероятно послужил причиной отказа от применения амиодарона? A. Наличие ХСН B. Кардиогенный шок C. +Удлинение интервала QT D. Дигиталисная интоксикация E. Синдром слабости синусового узла 25. Больной 55 лет, жалуется на боли в груди давящего характера, резкую слабость, сердцебиение. Объективно: состояние тяжелое, возбужден. Кожа бледная, влажная. Цианоз губ. Лежит без подушки. ЧДД 28 в минуту. Тоны сердца глухие, ЧСС 180 в минуту. Пульс 180 в минуту слабого наполнения. АД 70/50. На ЭКГ широкие, деформированные комплексы QRS. Какие преператы вы назначите для коррекции гемодинамики и почему необходимо применить в данной ситуации? A. Изоптин, так как шоковое состояние обусловлено суправетрикулярной тахиаритмией B. Метопролол, так как шоковое состояние обусловлено желудочковой тахиаритмией C. +Лидокаин, так как шоковое состояние обусловлено желудочковой тахиаритмией D. Лидокаин, так как шоковое состояние обусловлено суправетрикулярной тахиаритмией E. Морфин, так как шоковое состояние обусловлено рефлекторной реакцией на болевой синдром 26. Пациент Р. 57 лет, доставлен в приемный покой с жалобами на сердцебиение, одышку, которые появились час назад. Данное состояние впервые. На ЭКГ пароксизм фибрилляций предсердий на фоне синдрома WPW. Какой препарат можно использовать для медикаментозной кардиоверсии данному больному? A. Метопролол B.Верапамил C.Дилтиазем D.+ Кордарон E.Дигоксин 27. Больная Д. 52 лет, жалуется на резкую головную боль, рвоту, “мелькание мушек” перед глазами. Страдает артериальной гипертонией около 6 лет, сопутствующий сахарный диабет. Ухудшение состояния в течение нескольких часов. Обычно подъем АД в пределах 140/90 - 150/90 мм рт.ст. Объективно: гиперемия кожи лица, пульс 100 в 1 минуту, АД 180/110 мм рт.ст. Укажите правильный клинический диагноз: A. Изолированная систолическая гипертония B.Артериальная гипертония III степени. Риск IV. ОНМК C.Артериальная гипертония II степени. Риск III. Гипертонический криз II типа D.+Артериальная гипертония I степени. Риск III. Гипертонический криз I типа E. Резистентная артериальная гипертония, гипертонический криз I типа 28. Больная 44 лет, страдающая артериальной гипертонией, жалуется на приступы мучительных головных болей, которые сопровождаются чувством страха, потливостью, ощущением покалывания в пальцах рук и ног, сердцебиением, болями в области сердца. Артериальное давление в момент приступа - 220/110 мм. рт. ст. При попытке встать с постели возникают обмороки. Какую группу препаратов необходимо назначить больной? A. β-блокаторы B. +ά- блокаторы C. Ингибиторы АПФ D. Сартаны E. Диуретики 29. Больной Ф. 65 лет обратился с жалобами на головную боль, тошноту, рвоту, сонливость, парестезии в конечностях. Страдает артериальной гипертонией, ухудшение в течение трех дней. При осмотре: кожные покровы бледные, отечный, вялый. АД 180/130 мм.рт.ст. ЧСС 88 в минуту. Какие группы препаратов назначите больному для купирования данного состояния? А. Диуретики и β-блокаторы В. β-блокаторы и ά- блокаторы С. Диуретики и ингибиторы АПФ D. β-блокаторы и антагонисты кальция (недигидропиридины) E. +Ингибиторы АПФ и антагонисты кальция (дигидроперидины) 30.Больной А. 59 лет, обратился в больницу, находящуюся на расстоянии 150 км от кардиологического центра. Беспокоила боль за грудиной с иррадиацией в левую руку, продолжительностью около часа, не купировалась приемом 2 таблеток нитроглицерина. Сделано ЭКГ, выставлен диагноз: ИБС. ОКС с подъемом сегмента ST. С учетом показаний больному начата фибринолитическая терапия. Каковы критерии успешности фибринолитической терапии? A.разрешение сегмента ST>20% через 60-90 минут; типичная реперфузионная аритмия; исчезновение болей в грудной клетке B.разрешение сегмента ST>50% через 30-60 минут; типичная реперфузионная аритмия; исчезновение болей в грудной клетке C.разрешение сегмента ST>50% через 60-90 минут; типичная реперфузионная аритмия; уменьшение болей в грудной клетке D.+разрешение сегмента ST>50% через 60-90 минут; типичная реперфузионная аритмия; исчезновение болей в грудной клетке E.разрешение сегмента ST>50% через 60-90 минут; отсутствие реперфузионной аритмии; исчезновение болей в грудной клетке 31. Пациент Ч. 62 лет доставлен приемный покой в тяжелом состоянии с диагнозом ОКС с подъемом сегмента ST на нижней стенке левого желудочка. За 3 дня до обращения принимал виагру. При осмотре: набухшие шейные вены, в легких везикулярное дыхание, тоны приглушены. АД 80/30 мм.рт.ст. Противопоказанием к применению нитроглицерина в данном случае является: A. Предшествующий прием ингибиторов фосфодиэстеразов 5 типа в течение 72 часов B.+Инфаркт миокарда правого желудочка C.Снижение АД на 10 мм.рт.ст от исходного D.Ангинозные боли за грудиной E. Влажные хрипы в легких. 32.У больного 59 лет, находящегося на лечении в отделении реанимации по поводу ОКС с подъемом сегмента ST, внезапно появилось удушье, розовая пенистая мокрота. Больной возбужден, положение ортопноэ. В легких большое количество влажных разнокалиберных хрипов. Аускультативно выслушивается ритм галопа. ЧСС - 94/мин. АД - 150/100 мм рт.ст. Какую инвазивную стратегию используете для данного больного и почему? A. +Неотложная инвазивная стратегия, так как у больного развилась острая левожелудочковая недостаточность B. Неотложная инвазивная стратегия, так как у больного развился кардиогенный шок C. Неотложная инвазивная стратегия, так как у больного развилась ТЭЛА D. Неотложная инвазивная стратегия, так как у больного развился спонтанный пневмоторакс E. Неотложное лечение противопоказано, так как у больного развился острый ларингит 33. Пациент М. 63 лет обратился в приемный покой с жалобами на боль за грудиной с иррадиацией в левую руку, продолжительностью около 40 минут, не купировалась приемом 2 таблеток нитроглицерина. У больного ранее была блокада левой ножки пучка Гиса. На ЭКГ имеются изменения, по которым появилось подозрение на инфаркт миокарда на фоне блокады левой ножки пучка Гиса. По каким изменениям ЭКГ возникло данное предположение? длительность комплекса QRS превышает 0,12 с отсутствует зубец Q в отведениях V5 и V6 имеется комплекс QS в отведениях V1 и V2 +имеются комплекс QR или зазубрины вначале восходящего колена зубца R в отведениях V5 и V6 имеется смещение SТ интервала вниз более 3 мм 34. В стационар поступила больная Т. 60 лет с жалобами на боль за грудиной, жгучего характера, продолжительностью более 1 часа, не купируется нитратами. Заболевание связывает со стрессом (тяжелая утрата). На ЭКГ имеется элевация сегмента ST на боковой стенке, верхушке, перегородке левого желудочка. Тропонин незначительно повышен. Фракция выброса 36%. Через 2 недели на ЭКГ изменения исчезли, тропонин отрицательный, ФВ 50%. О каком заболевании можно думать? A. ОКС без подъема сегмента ST B. ОКС без подъема сегмента ST C.+Синдром Такоцубо D. Нестабильная стенокардия E.Дилатационная кардиомиопатия 35. Больной И. 37 лет обратился к кардиологу с жалобами на периодические обмороки, особенно при физической нагрузке. При обследовании на ЭХОКГ выявлен размеры МЖП 30 мм, ФВ 75%. Назовите причину обморока у данного больного: A. Миксома левого предсердия B.+Обструкция выводного отдела левого желудочка C.АВ блокада 3 степени D. Синдром МАС E.Физическая нагрузка 36. Пациент О. 38 лет обратился с жалобами на потерю сознания при кашле. При обследовании у больного выявлен ХОБЛ. Больной наблюдается у пульмонолога. На ЭКГ данные без изменений. Как называется данный обморок? A.Вазовагальный обморок B.+Ситуационный обморок с. Обморок, связанный с ортостатической гипотонией D.Аритмогенный обморок E.Рефлекторный обморок 37. Больная И. 18 лет резко потеряла сознание, заторможена, не реагирует на свет и звуки. При осмотре кожные покровы бледные, пульс малый, АД 80/50 мм.рт.ст., дыхание поверхностное. Ритм сердца правильный. Был поставлен диагноз: Обморок. Какую помощь окажете больной? A. +Bдыхание паров нашатырного спирта B. Подкожно атропин C.Внутривенно кордарон D.Внутривенно морфин E. Дефибрилляция 38. В стационар поступил больной Ц. 58 лет с диагнозом инфаркт миокарда нижней стенки левого желудочка. Для исключения сопутствующего инфаркта правого желудочка были зарегистрированы дополнительные отведения: A. правые прекардиальные отведения V8R и V9R (ST>0.1mV) B. правые прекардиальные отведения V4R и V5R (ST>0.1mV) C. правые прекардиальные отведения V3R и V9R (ST>0.1mV) D.+ правые прекардиальные отведения V3R и V4R (ST>0.1mV) E. правые прекардиальные отведения V6R и V7R (ST>0.1mV) 39. У больного 56 лет, на 10 день после развития острого нижне-диафрагмального инфаркта миокарда, появились инспираторная одышка. Объективно: состояние тяжелое, выраженный цианоз. Тоны сердца приглушены, ритм галопа, систолический шум на верхушке. В легких мелкопузырчатые хрипы и крепитация. На Эхо-КГ выявлена митральная регургитация, фракция выброса - 30%. Какое осложнение острого инфаркта миокарда развилось у больного? A. Разрыв аневризмы сердца B. Разрыв передней сосочковой мышцы C.+ Разрыв задней сосочковой мышцы D. Разрыв межжелудочковой перегородки E. Разрыв стенки левого желудочка 40. Пациент 50 лет жалуется на перебои в сердце. Ранее перенесенные заболевания сердца исключает. При Холтеровском мониторировании зафиксированы до 20 ранних экстрасистол «R наT». На ЭХО КГ: ФВ 49% Уплотнение створок МК, АоК. Гипертрофия левого желудочка, гипокинез межжелудочковой перегородки. Какой препарат необходимо назначить и почему? A.Назначить этацизин, т.к это препарат первой группы для лечения Ж.Э. B.Назначить Бета- Блокатор т.к. он значительно продлевает жизнь больным с заболеваниями ССС. C.+Амиодорон т.к. этот препарат оптимален в данной ситуации D.Верапамил, т.к. блокаторы кальциевых каналов преимущественно положительно влияют на желудочковую проводимость E.Дигоксин т.к. у больного низкая фракция выброса, которая может увеличится благодаря сердечным гликозидам. |
