Хирургия печени и желчных путей. Нежизнеспособности ее у больного или для борьбы с тяжелой печеночной недостаточностью
 Скачать 11.68 Mb. Скачать 11.68 Mb.
|
|
ТЕХНИКА ОПЕРАЦИИ Ретроградная холецистэктомия (удаление пузыря от шейки) является наиболее рациональной. Сначала обрабатывают пузырный проток и артерию, после чего желчный пузырь удаляют из своего ложа. Холецистзктомия от шейки в неос-ложненных случаях проще и безопаснее. От этой методики следует отступать только в тех случаях, когда к этому принуждают какие-нибудь технические трудности. Начало операции от шейки представляет ряд преимуществ. 1. Сразу же после выделения пузырного протока, через него можно проводить манометрию, холангиографию, зондирование общего желчного протока и большого дуоденального соска. Полученные в этот период результаты наиболее достоверны, так как еще не нанесена большая травма, при которой иннервация, а сле- довательно, и функция желчных путей существенно не нарушаются. Меньше потери времени для холангиографии, ибо пока удаляют желчный пузырь, уже будут получены проявленные снимки. 2. Предотвращаются условия для проталкивания мелких камней из желчного пузыря в холедох, исключая этим развитие в последующем постхолецистэктомическо-го синдрома. 3. Пузырную артерию перевязывают до иссечения желчного пузыря. Это значительно уменьшает кровоточивость при выделении желчного пузыря из его печеночного ложа. Желчный пузырь берут двумя окоп-чатыми зажимами, одним у дна, другим у шейки. Легкой тракцией желчного пузыря хирург натягивает его шейку и делает надрез серозной оболочки печеночно-двенадцатиперстной связки по ее правому краю, несколько ниже шейки желчного пузыря, там, где предполагается пузырный проток (рис. 16,а). Жировую ткань связки раздвигают изогнутым зажимом и тупфером, пока станет видимым пузырный проток. Следуя по его нижнему краю тупфером и диссектором, пузырный проток выделяют до обнажения места подхода его к общему желчному протоку. Надо совершенно ясно отдиференцировать пузырный, общий печеночный и общий желчный протоки и место их слияния. Затем продолжая тупо и остро препарировать в пространстве между шейкой пузыря и общим печеночным протоком, выделяют всю окружность пузырного протока. Указательный палец левой руки вводят в винслово отверстие и пальпируют дистальный конец пузырного протока и холедох между указательным и большим пальцем. Внимательно ищут камни в этих протоках, затем длинный изогнутый зажим накладывают поперек пузырного протока примерно на расстоянии 5 мм от места соединения его с общим желчным протоком. Второй зажим накладывают проксимально ближе к пузырю и пузырный проток перерезают между ними (рис. 16,б,в). На культю протока накладывают двойную лигатуру, вначале шелковую или капроновую, а затем, ближе к общему желчному протоку — кетгутовую. Культю пузырного протока перевязывают только тогда, когда совершенно ясно установлено отсутствие изменений в общем желчном протоке. Если же есть сомнения, то проводят манометрию, зондирование и холангиографию через пузырный проток путем введения через него полиэтиленового катетера, затем производят перевязку пузырной артерии, ее следует искать в треугольнике Callot (рис. 17). Иногда она сразу видна или ее легко обнаружить. В других случаях ткань в области треугольника состоит из плот-пых волокон и в ней трудно выделить со- 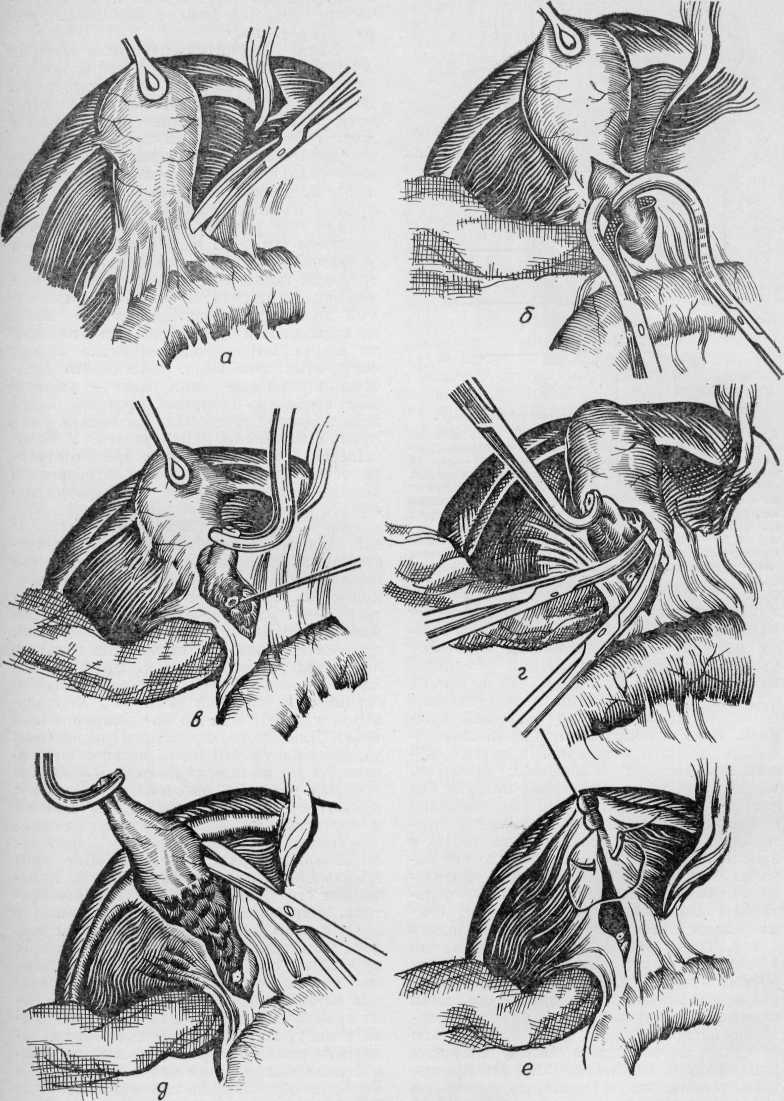 Рис. 16. Ретроградная холецистэктомия (объяснение в тексте).  Рис. 17. Треугольник Кало (Callot). 1 — желчный пузырь; 2 — правая доля печени; 3 — правая ветвь собственной печеночной артерии; 4 — правый печеночный проток; 5 — левый печеночный проток; 6 — левая ветвь собственной печеночной артерии; 7 — левая доля печени; 8 — собственная печеночная артерия; 9 — правая желудочная артерия; 10 — общая печеночная артерия; 11 — желудочно-двенадцатиперстная артерия; 12 — общий желчный проток; 13 — общий печеночный проток; 14 — пузырный проток; 16 — пузырная артерия; 16 — треугольник Кало. суд. В таких случаях шейку желчного пузыря приподнимают и освобождают от окружающих тканей по направлению к телу пузыря. При потягивании за шейку пузыря артерия натягивается, это значительно облегчает ее поиски. Но не всякий сосуд, который находится в треугольнике Callot, будет обязательно пузырной артерией. Надо отличить ее от правой печеночной, добавочной печеночной и других аномальных сосудов и желчных протоков. Кроме того, иногда пузырная артерия бывает двойной. При малейшем сомнении в тождестве сосуда следует провести тщательную ревизию треугольника Callot и проследить данное образование до его начала. Когда пузырная артерия тщательно опознана и освобождена, на нее накладывают длинный изогнутый зажим, ближе к задней стенке пузыря и параллельно с ней. Тогда можно быть уверенным, что в зажим не будут захвачены правые печеночные артерия и проток. Второй зажим накладывают на самую стенку желчного пузыря и между зажимами пузырную артерию перерезают (см. рис. 16,г). Культю ее сразу перевязывают тонким капроном или шелком. Некоторые хирурги предпочитают выделять и зажимать пузырную артерию прежде чем перерезать пузырный проток, а другие накладывают зажим на пузырную артерию и проток совместно. Такие приемы могут привести к хирургическим повреждениям печеночных артерий и протоков. После перевязки пузырной артерии можно удалить желчный пузырь, его отделяют ножницами от ложа снизу вверх. При этом по обе стороны от пузыря стараются сохранить возможно более широкие полосы брюшины, чтобы потом можно пе-ритонизировать печеночное ложе. Для этого скальпелем надсекают серозную оболочку по правому и левому краям желчного пузыря, начиная от шейки. У дна желчного пузыря оба разреза подковообразно соединяются (см. рис. 16,д) и край брюшины у края печени захватывают зажимом и натягивают вверх. Маленьким тупфером или ножницами находят нужный слой и желчный пузырь вылущивают из его ложа, по возможности субсерозно. При этом почти всегда встречаются несколько мелких сосудистых стволиков. Обычно это добавочные воротные вены, роже — добавочные печеночно-пузырные протоки. Такие натягивающие тяжи надо захватить изогнутыми зажимами и перевязать.. У большинства больных мы несколько отступаем от методики классической ретроградной холецистэктомии и после пересечения пузырной артерии и пузырного протока продолжаем выделение желчного пузыря от дна. Такая методика значительно облегчает технику операции, предотвращает надрывы ложа пузыря, серозы и, обычно, проходит без «случайных» вскрытий желчного пузыря. Затем печеночное ложе покрывают тампоном, и если культя пузырного протока не была еще перевязана наглухо, снова возвращаются к ней. Просматривают проявленные к этому времени холанги-ограммы, и если они оказались нормальными, удаляют катетер из пузырного протока. Для этого скальпелем перерезают удерживающую его нить, катетер вытягивают и в тот же момент изогнутым зажимом, который держали наготове, захватывают культю пузырного протока. Ее натягивают и перевязывают, как было описано выше. После этого приступают к перитони-зации ложа желчного пузыря. Шов ложа производят непрерывным кетгутом и начинают его вблизи культи пузырного протока, натягивая зажим, положенный у края печени (см. рис. 16,е). Хирург должен убедиться в том, что первый стежок не затянут слишком туго, так как существует опасность захватить при этом правый печеночный проток или артерию. Если края брюшины у печеночного ложа тонки и могут легко порваться, то можно захватить немного паренхимы печени, прихватывая в шов также ткань на дне ложа, чтобы не образовалось замкнутой полости. Ложе желчного пузыря должно быть полностью перитонизировано, если это возможно. Напротив, не надо применять усилия, чтобы закрыть брюшину поверх общего желчного протока и культи пузырного протока — это деформирует гепато-холедох, а если случится просачивание желчи, то она будет скопляться за брюшиной и вызовет склерозирующий пери-холедохит с последующим рубцовым сдавлением холедоха. Дренаж из мягкой резины помещают в область культи пузырного протока и выводят его через отдельный небольшой разрез брюшной стенки справа. При абсцессе околопузырного пространства приходится дренировать ложе пузыря несколькими тампонами, которые выводят через рану, как по наиболее короткому пути. Прежде чем наложить швы на рану, большой сальник прокладывают между нижней поверхностью печени и двенадцатиперстной кишкой. Антеградная холецистэктомия состоит в удалении пузыря от дна к шейке и используется в тех случаях, когда наталкиваются на технические трудности во время препаровки и выделения элементов в области шейки пузыря. Такие сложности могут быть обусловлены наличием анатомических вариантов или значительными рубцовыми и инфильтра-тивными изменениями, при которых отыскать пузырный проток невозможно. Прежде считали антеградную холецистэктомию методом выбора, безопасным и верным (А. Д. Очкин, 1949; И. Н. Ищенко, 1960; Kehr, 1913), но она не оправдывает такой оценки (С. П. Федоров, 1904; И. М. Тальман, 1963; И. Литтман, 1954; Puestow, 1957; Hess, 1961). Дело в том, что при выделении желчного пузыря от дна возникает большая кровоточивость, чем при ретроградной холецистэктомии, так как пузырную артерию перевязывают только после выделения пузыря. Изливающаяся кровь заполняет операционное поле и осложняет препаровку и выделение протоков и сосудов у шейки желчного пузыря. Если хирург решает удалить желчный пузырь от дна, то дно захватывают окончатым зажимом. Брюшину над пузырем, вблизи перехода ее на печень, надсекают скальпелем с обеих сторон (рис. 18,а). Это можно облегчить гидравлической препаровкой-иньекцией раствора но- вокаина под брюшину. Обе линии разреза соединяют в области дна. После этого ножницами, маленьким тупфером или пальцем желчный пузырь выделяют из печеночного ложа, продвигаясь к шейке (см. рис. 18,б). Обычно такое выделение довольно кровавое, потому что пузырная артерия еще не перевязана. Кровотечение останавливают прижатием марлевого тампона, наложением зажимов и лигатур на отдельные сосуды большого диаметра. При выделении желчного пузыря надо быть особенно осторожным у его шейки. Пузырная артерия при таком методе нередко может быть перерезана незаметно для хирурга. В таком случае надо сразу захватить ее зажимом и перевязать, к сожалению, натянутый сосуд после перерезки сильно сокращается и уходит глубоко в пе-ченочно-двенадцатиперстную связку, что существенно осложняет операцию (см. ниже). Ввиду такой угрозы манипуляции в области шейки должны быть весьма осторожными. Подтягивая дно пузыря зажимом, рассекая ткани позади его шейки, все время пальпируя и придерживаясь стенки желчного пузыря, достигают пузырной артерии и протока. Надо тщательно отдиференцировать их, прежде чем наложить зажим и пересечь. Два длинных изогнутых зажима накладывают на пузырную артерию (см. рис. 18,г) и между ними ее пересекают и перевязывают возможно ближе к желчному пузырю, чтобы вместе с ней не перевязать печеночную артерию. Если, как это обычно бывает, в шейке пузыря лежит большой камень, его захватывают левой рукой, вводят указательный палец позади пузырного протока и на кончике пальца производят рассечение окружающих тканей и тщательно выделяют пузырный проток. Его отжимают на 5—6 мм от общего желчного протока (см. рис. 18 г,д) и пересекают. Прежде чем отжать пузырный проток необходимо точно сориентироваться, чтобы вместе с ним не прихватить и участок общего желчного протока. Желчный . пузырь удаляют, а культю пузырного протока перевязывают двойной лигатурой. Затем осуществляют перитонизацию печеночного ложа пузыря, дренаж подпеченочного пространства и шов раны брюшной стенки, как было описано выше. Атипичная холецистэктомия с предварительным рассечением стенки желчного пузыря. В особенно трудных случаях, когда массы инфильтратов и обширные сращения окружают не только пузырь, но и шейку, пузырный и желчный протоки, а также при резких патологических изменениях стенки желчного пузыря типич- 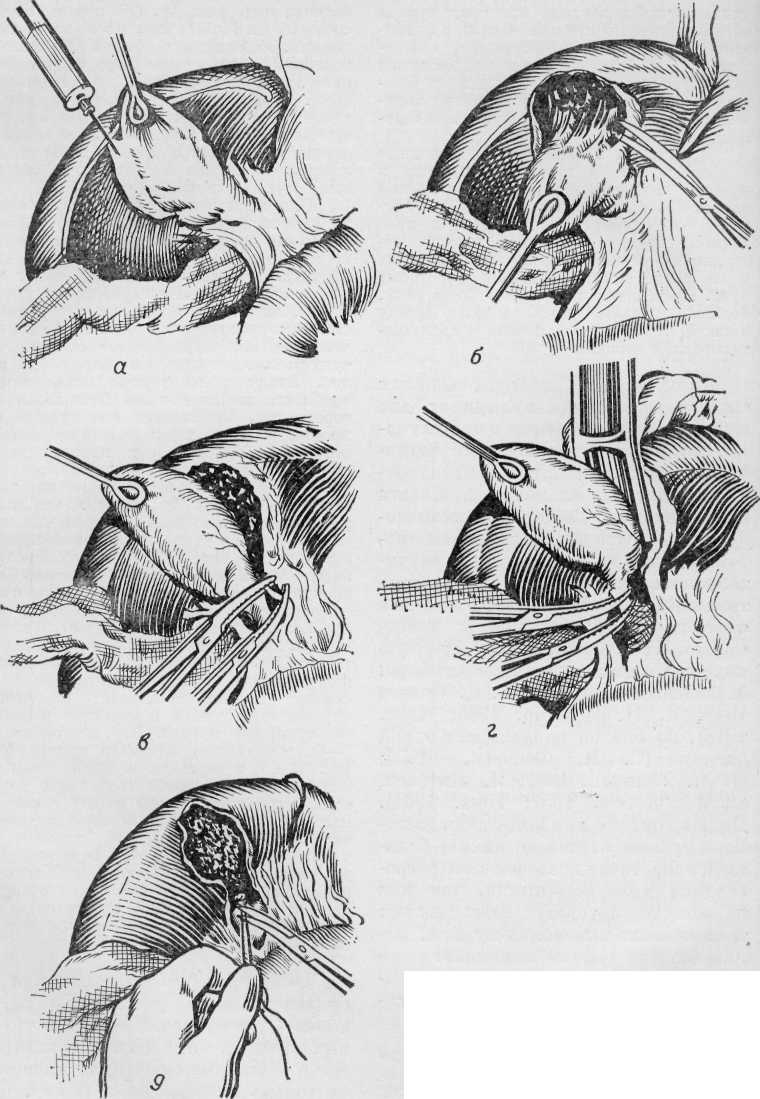 Рис. 18. Антеградная холецистэктомия (объяснение в тексте). ная холецистэктомия может оказаться совершенно невозможной. Слишком усердные поиски пузырного протока в инфильтрате могут оказаться опасными, тем более, что ни осмотром, ни ощупыванием часто не удается даже определить, где находится шейка пузыря. Тогда, как указывает С. П. Федоров (1904), не остается больше ничего, как вскрыть пузырь, освободить его от содержимого и изнутри определить положение шейки. Для этой цели желчный пузырь рассекают по его продольной оси и накладывают зажимы на сильно кровоточащие края раны. В желчный пузырь вводят указательный палец левой руки и под контролем его иссекают пузырь, выделяя его ножницами или скальпелем из инфильтрата и отделяя от печени. Таким путем постепенно подходят к шейке, лигируют путем обкалывания инфильтрированную клетчатку и рассекают ее, держась у самой стенки. Обычно вместе с клетчаткой удается перевязать и ветви пузырной артерии; иногда же не удается, и при конечном рассечении клетчатки показывается струйка артериальной крови. Неперевязанную артериальую веточку захватывают зажимом и прошивают. Из просвета пузыря в пузырный и общий желчный проток вводят пуговчатый зонд, а затем тонкую полиэтиленовую трубку для холангиографии. Ориентируясь по зонду, или по данным холангиографии, выделяют, берут на зажимы, пересекают и перевязывают пузырный проток, удаляя желчный пузырь (рис. 19,а,б). В таких случаях наиболее опасным моментом является выделение шейки, запаянной в инфильтрате. Позади нее лежат крупные сосуды, а сбоку, у начала пузырного протока, может быть припаян печеночный проток. Поэтому здесь необходима особая осторожность: надо все время держаться возможно ближе к стенкам удаляемого органа и пузырного протока и оперировать под контролем введенного в полость пузыря пальца левой руки. У больных в особо тяжелом состоянии пузырь ампутируют, оставляя шейку, слизистую оболочку выжигают или соскабливают культю протока и по возможности ложе зашивают узловатыми швами (см. рис. 19в). Субсерозная холецистэктомия. Бывают случаи, когда двенадцатиперстную кишку нельзя отделить от желчного пузыря. В таких случаях (что бывает очень редко) можно применить субсерозную холецистэк-томию, которую в 1892 г. описал Doyen и в 1906 г. Witzel. Делают поверхностный надрез брюшины, покрывающей пузырь в области дна, стремясь попасть в слой между мышечной и серозной оболочкой. Иногда это удается очень легко. В то время, когда утолщенная серозная оболочка остается на соседних органах, медленно вылущивают желчный пузырь. Недостаток этого метода состоит в значительном кровотечении, потому что пузырную артерию можно перевязать только после выделения желчного пузыря. В некоторых случаях сращения в области шейки и пузырного протока менее плотные и возможно отпрепаровать треугольник Callot. Холецистэктомия при сморщенном желчном пузыре. Иногда трудность операции состоит в том, что невозможно отыскать желчный пузырь. Хотя вся нижняя поверхность печени хорошо обнажена, но нигде не обнаруживается и следа желчного пузыря. В таком случае желчный пузырь скорее всего мал и сморщен, плотные рубцовые ткани подтягивают его к воротам печени и замуровывают полностью в глубоком печеночном ложе. Пузырный проток, как и вся печеночно-двенадцати-перстная связка, укорачивается, маленький пузырь всем своим массивом может располагаться на печеночно-желчном протоке и все это значительно усложняет операцию. Тогда надо найти верхний край двенадцатиперстной кишки и общий желчный проток. Последний в подобных случаях почти всегда бывает утолщенным, потому что, как правило, содержит камни. Затем делают пункцию холедоха и выполняют холангиографию. Ориентируясь по ее данным, маленький сморщенный пузырь удаляют только в том случае, если он содержит камни. Нередко же его оставляют па месте и ограничиваются только удалением камней холедоха. И. Н. Ищенко (1960), Hess (1961) рекомендуют в подобных случаях экстирпацию лишь освобожденной и видимой части стенки желчного пузыря и выжигание остальной части, лежащей в печеночном ложе. Чреспеченочная холецистэктомия. Для тех редких случаев, когда желчный пузырь совершенно не виден, расположен внутри паренхимы печени или к нему нельзя подойти со стороны нижней поверхности печени, Mirizzi в 1957 г. предложил чрес-печеночную холецистэктомию.  Рис. 19. Холецистэктомия с предварительным рассечением стенки желчного пузыря (объяснение в тексте). Пунктируют печень со стороны верхней поверхности ее, в том месте, где предполагается желчный пузырь, чтобы уточнить его расположение. Паренхиму печени рассекают сверху по оси пузыря и обнажают его. Рассечение печени не вызывает большого кровотечения, потому что в таких случаях паренхима в зоне пузыря склерозирована и плотна. Желчный пузырь вскрывают, удаляют его содержимое и производят холецистэктомию. Частичная холецистэктомия (муко-клаза). Иногда главная сложность состоит в том, что желчный пузырь и особенно его шейку невозможно отделить от печени, не нанося значительного повреждения с последующим кровотечением. Тогда лучше вместо того, чтобы после холецистэктомии оставлять сильно кровоточащую рану печени, оставить на месте те участки желчного пузыря, которые приращены к ней. Ножницами и пинцетом удаляют остальные участки желчного пузыря. Около 1/ь стенки его остается на печени. Выскабливают острой ложкой или коагулируют термокаутером слизистую оболочку на остающихся участках, смазывают их йодом и поверх кладут дренаж. Этот метод предложил в 1900 г. Мауо. С 1923 г. его под названием «мукоклаза» пропагандировал Pri-bram. Но Pribram разрушал всю слизистую оболочку желчного пузыря. При этой операции пункцией освобождают желчный пузырь от жидкого содержимого и вскрывают от дна до шейки по передней поверхности продольным разрезом. Затем протерев изнутри пузырь сухими салфетками и устранив камни, сгустки слизи и крови, диатермокоагулятором глубоко выжигают всю слизистую оболочку пузыря и его шейки, разрез пузыря зашивают так, чтобы по линии швов стенки соприкасались между собой ввернутыми внутрь, покрытыми брюшиной поверхностями. Пузырный проток и артерию, если это возможно, предварительно перевязывают. Если перевязка невозможна, слизистую оболочку пузырного протока тоже выжигают. В результате этой операции на месте бывшего пузыря со временем образуется фиброзный тяж. Pribram (1929) зашивал после таких операций брюшную рану наглухо, но С. П. Федоров (1931) не рисковал и вводил дренаж. Раны заживали, не оставляя свищей. Вскрытие пузыря и выжигание его занимают меньше времени, чем холецистэктомия, и дают возможность получить излечение больных и в тех случаях, когда иссечение пузыря острым путем очень опасно или невозможно. Однако мукоклаза не является операцией выбора, и теперь ее применяют только в исключительных случаях, так как наблюдалось образование карциномы в фиброзном тяже. Холецистэктомия при водянке и эмпиеме желчного пузыря. Иногда желчный пузырь оказывается столь напряженным, что его нелегко захватить зажимом, не перфорирован стенку. Кроме того, большие размеры напряженного пузыря затрудняют доступ к воротам. При таких условиях хирург должен аспирировать содержимое желчного пузыря. На дно его накладывают кисетный серозный шов. В центре этого гава стенку пузыря прокалывают толстой иглой, соединенной при помощи гибкой трубки с электроотсосом. Содержимое отсасывают и в момент извлечения иглы затягивают и завязывают кисетный шов, закрывая пункционное отверстие. При водянке или эмпиеме желчного пузыря всегда надо искать камень в пузырном протоке. Если он находится возле самого устья в хо-ледох и не поддается смещению, то может быть трудно найти достаточно места для наложения лигатуры или введения трубки для холангио-графии. Тогда лучше всего надрезать стенку пузырного протока над камнем и удалить его. Холецистэктомия при остром холецистите. Иссечение остро воспаленного желчного пузыря редко представляет большие трудности. В большинстве случаев бывают обширные рыхлые спайки, которые легко разъединяют тупо пальцем. Однако манипуляции необходимо производить осторожно, так как гиперемирован-ные ткани могут сильно кровоточить. Туго наполненный желчный пузырь надо всегда освобождать пункцией. В некоторых случаях после вскрытия брюшной полости в области желчного пузыря обнаруживается конгломерат воспаленного, утолщенного сальника, сильно приросшего к его стенкам. Мощнее всего сращения в области дна пузыря. Здесь сальник приходится пересекать на зажимах и перевязывать, оставляя небольшой участок его на дне пузыря. При этом надо помнить, что где-то в сальнике, возможно, совсем близко от дна пузыря, проходит поперечно-ободочная кишка, которую легко повредить. Необходима осторожность, чтобы избежать этого осложнения. Перед началом отделения сальника операционное поле надо тщательно изолировать марлевыми салфетками от остальной брюшной полости, чтобы предотвратить загрязнение ее содержимым пузыря, которое может вылиться наружу из имеющейся ужо перфорации его стенки, прикрытой приращенным сальником или новой перфорации, возникающей при выделении хрупкой или некротизированной стенки желчного пузыря. Кроме того, источником загрязнения могут быть серозно-гнойная жидкость или гной, скапливающийся между печеночным лежем и желчным пузырем и отграничивающим его воспалительным валом при гнойном перихолецистите. Изливающуюся жидкость все время отсасывают. При разрыве пузыря необходимо широко вскрыть его, удалить все содержимое, продезинфицировать изнутри йодом, умеренно туго выполнить полость сухой марлей и зашить разрез пузыря наглухо шелковыми швами, захватывающими и заложенный в нем материал- Очистив операционное поле, продолжают дальнейшее выделение пузыря, которое обычно в таких случаях производится от дна к шейке и идет довольно легко. Сильно потягивать за желчный пузырь нельзя, так как можно легко оторвать его. При удалении остро воспаленного желчного пузыря невозможно сохранить брюшинный покров его для перитонизации ложа. Остается обнаженная и иногда кровоточащая поверхность. Это кровотечение можно остановить введением тампона в ложе пузыря на несколько минут. Если же в отдельных участках оно продолжается, то можно наложить кетгутовые матрацные швы вокруг этих участков, захватывая капсулу печени по обе стороны ложа. Такие швы нельзя завязывать слишком туго, иначе они прорежут паренхиму печени. Всегда можно остановить кровотече-чение и никогда не следует после операции оставлять в ложе желчного пузыря марлевые тампоны. Не рекомендуется также оставлять в ложе пузыря и другие гемоста-тические средства, так как наличие всяких раздражающих веществ вблизи общего желчного протока обычно приводит к прогрессирующему облитерирующему холан-гиту. Холецистэктомия при отсутствии пузырного протока. Бывают такие состояния, когда солитарные крупные камни в области шейки желчного пузыря постепенно расширяют пузырный проток и, мигрируя, образуют полость на месте слияния пузырного протока с общим желчным и печеночным. Всякий раз, когда под массивными напластованиями в области шейки пальпируется крупный камень, следует помнить, что он может находиться на месте слияния желчных протоков, и пузырного протока вообще уже не существует — широкая ампулярная часть пузыря переходит прямо в общий желчный проток и желчный пузырь превратился как бы в дивертикул холедоха. При подозрении на это следует разрезать над камнем стенку желчного пузыря в месте перехода его в общий желчный проток в направлении, перпендикулярном к оси гепатохоледоха и удалить конкремент. Затем оставшуюся полость тщательно исследуют визуально и зондом и в ней обычно обнаруживают 2 отверстия, вверху — общего печеночного протока, откуда поступает желчь, а внизу — меньшее отверстие ' общего желчного протока. Если же камень находился только в шейке желчного пузыря, то из полости может быть только один ход — в пузырный проток. В сомнительных случаях не следует полагаться на данные осмотра полости, а следует ввести в в нее катетер, закрыть стенку несколькими швами вокруг него и сделать холангиогра-фию. В случае наличия общей полости на месте слияния желчных протоков через ранее сделанное отверстие в гепатохоледох вводят Т-образный дренаж Кера, резецируют желчный пузырь, но при этом оставляют часть его стенок, чтобы вокруг дре-пажа реконструировать просвет главного желчного протока. Холецистэктомия при внутренних желчных свищах. Большинство внутренних желчных свищей до операции не диагностируют. Всегда в таких случаях бывают сильные сращения желчного пузыря с поперечно-ободочной и двенадцатиперстной кишкой. При попытке выделить желчный пузырь неожиданно вскрывается просвет свища. Если при препаровке одновременно был вскрыт просвет желчного пузыря и кишки, то наверняка есть и внутренний свищ. Главное — это своевременно обнаружить отверстие в кишке. Иногда отверстие в кишке остается незамеченным, предполагая, что надорван желчный пузырь. Поэтому каждый раз при ненамеренно вскрытом желчном пузыре следует тщательно исследовать ближайший отдел кишки, затем свищ полностью отсекают от нее. Отверстие в желчном пузыре временно закрывают швом или зажимом, а кишку (поперечно-ободочную или двенадцатиперстную) препаруют и по краю свищевого отверстия иссекают узкую полоску ее стенки в пределах здоровых тканей. Зашивают кишку всегда в поперечном направлении. Накладывают внутренний непрерывный шов из тонкого кетгута и наружный серо-серозный узловатый шов из шелка. В этих случаях следует всегда помнить о возможном выпадении через свищевое отверстие из желчного пузыря в просвет кишки конкрементов, которые в последующем могут вызывать кишечную непроходимость. Такие выпавшие камни, особенно при больших свищевых отверстиях, говорящих за выпадение крупных камней, должны быть найдены и удалены. Не следует забывать также о том, что подобных камней может быть несколько и находиться они могут в различных отделах кишечника. После этого холецистэктомию продолжают одним из описанных способов. Сложнее операции при редких свищах между шейкой пузыря и общим желчным протоком. После выделения шейки желчного пузыря в таком случае находят плотное спаяние ее с холедохом. Если в шейке находится камень, то над ним делают хо-лецистотомию и камень удаляют. Обычно тогда видно отверстие свища. Опасность состоит в том, что хирург сначала полагает, что вскрыл расширенный пузырный проток. При дальнейшем рассечении задней стенки свища может быть нанесена значительная травма холедоху. Как только вскрыт общий желчный проток, следует остановиться, отпрепаровать и зондировать его, попытаться изнутри найти устье пузырного протока. Затем от края свища надо отступить так, чтобы сохранить достаточно стенки желчного пузыря для реконструктивного закрытия бокового отверстия холедоха, обычно на дренаже (см. ниже). Холецистэктомия после холецистосто-мии. Свищевой ход тампонируют и наружное отверстие его зашивают. Кожный разрез проводят так, что он веретенообразно окаймляет наружное отверстие свища. При рассечении последующих слоев брюшной стенки иссекают желчный ход, по возможности оставляя его связанным с дном желчного пузыря. Далее необходимо разделить сращения между краем печени и брюшной стенкой. После этого желчный пузырь обычно бывает достаточно подвижным и его можно удалить по одному из типичных методов. |
