Хирургия печени и желчных путей. Нежизнеспособности ее у больного или для борьбы с тяжелой печеночной недостаточностью
 Скачать 11.68 Mb. Скачать 11.68 Mb.
|
|
Кровотечения. Внутрибрюшные и внутрипеченочные кровотечения являются серьезным осложнением и одной из главных причин летальных исходов. Внутрибрюшное кровотечение, возникшее в результате неудачной его остановки при первом оперативном вмешательстве, самостоятельно не прекращается и требует повторной операции. Рецидивное кровотечение может быть следствием некроза ткани печени или образования абсцесса с эрозией магистрального сосуда. Среди наших больных вторичное внутрибрюшное кровотечение было у 5 больных (7%). У 2 больных, у которых шов раны печени был дополнен тампонадой изолированным сальником, возникшее осложнение мы связывали с омертвением лишенного питания сальника; у 1 после швов и пластики сальником на ножке (гемостатический эффект не был достигнут в связи с большой глубиной раны, потребовавшей в последствии при повторном оперативном вмешательстве сегментарной резекции печени); у 1 — после гепатопек-сии по Хиари—Николаеву, где прорезавшиеся швы на печени не создали плотного прилегания ее к диафрагме и способствовали кровотечению в брюшную полость; у 1 больного — после сегментарной резекции печени из-за недостаточного гемостаза ее культи. Возникшая внутрипеченочная гематома, вскрывшаяся наружу, может также привести к внутрибрюшному кровотечению или тяжелой гемоби-лии, опорожняясь через поврежденные внутрипеченочные ходы. Гемоби-лия является тяжелым осложнением, связанным с возникновением соустья кровеносного сосуда и печеночного протока. Впервые термин «травматическая гемобилия» был предложен Sandblom (1948). В. С. Шапкин и Ж. А. Гриненко (1972) сообщили о 4 случаях гемобилий среди 52 больных, оперированных по поводу закрытых повреждений печени. Хотя этиология этого заболевания не совсем выяснена, однако ряд авторов склонны относить его к результатам центральных и подкапсулярных разрывов печени. Основным диагностическим признаком гемобилий является колико-образная боль в сочетании с явлениями желудочно-кишечного кровотечения (кровянистая рвота, мелена). Отмечается желтуха различной интенсивности, повышение активности трансаминаз и увеличение щелочной фосфатазы, при исследовании живота — увеличение желчного пузыря. Гемобилию мы отмечали у 1 боль ного в результате образования цент ральной гематомы, сочетающейся с множественными поверхностными трещинами, ушитыми с тампонадой изолированным сальником. Осложне ние потребовало повторного вмеша тельства и закончилось резекцией доли печени, смерть наступила вско ре после операции от печеночно-по- чечной недостаточности. Инфекция. Инфицирование брюшной полости наступает в момент ис-течения желчи, которая обычно содержит микроорганизмы. Разрушенные участки печеночной ткани, кровь и желчь являются прекрасной средой для развития инфекции. Осложнения, связанные с инфекцией, встречают- ся у 4,3% больных. Наиболее частым осложнением являются поддиафраг-мальные абсцессы, перитониты и абсцессы другой локализации. Развитие перитонита у ослабленных кровотечением больных является грозным осложнением, однако в настоящее время, когда в основном операции при повреждении печени выполняются рано, развитие перитонитов явление редкое. Среди оперированных в нашей клинике осложнения, связанные с развитием инфекции, были у 6 больных (8,3%). Среди них перитониты развились у 2. У 1 больного имел место поддиафрагмалышй абсцесс. У 3 больных развились абсцессы печени, которые явились результатом нагноения внутрипеченочных гематом. Эти осложнения привели к смерти 3 больных (перитонит — 1 больной, абсцесс печени — 2). Образование поддиафрагмальных абсцессов является поздним осложнением, связанным с нагноением скоплений крови под диафрагмой. Иногда нагноение поддерживает некроти-зированный сальник, применяющийся с пластической целью. О наличии поддиафрагмального абсцесса свидетельствуют боль в правой нижней половине грудной клетки с иррадиацией в лопатку и усиливающаяся при дыхании, болезненность межреберных промежутков нижнего отдела грудной клетки справа, здесь же пастозность, рентгенологически — высокое стояние диафрагмы справа и ограничение ее движений, нередко выпот в плевральной полости, повышение температуры, высокая РОЭ, лейкоцитоз. Введение антибиотиков широкого спектра действия и дренирование абсцесса приводит к выздоровлению. Из существующих способов дренирования поддиафрагмального абсцесса наилучшим является операция А. В. Мельникова (1923, 1924), преимуществом которой является вне-плевральный доступ к поддиафраг-мальному пространству. В настоящее время чреспле-вральные и чрезбрюшинные способы не применяют. Вскрытие поддиафрагмального абсцесса по Мельникову состоит в следующем: Разрезом длиной 10 см по ходу XII ребра обнажают и поднадкостнично резецируют его (рис. 100, а, б, в). Между XII и XI ребрами обычно хорошо виден белесоватый плевральный листок синуса. Осторожно, преимущественно тупо, плевральный синус смещают кверху и подхватывают тупым широким крючком. Если при этом случайно повреждается синус, отверстие его захватывают пеаном, перевязывают или зашивают, прихватывая для герметизации вышележащие межреберные мышцы и нижележащую диафрагму. Ниже плеврального синуса через диафрагму пунктируют абсцесс (рис. 100, г) и вскрывают (рис. 100, д). В рану вводят корцанг, которым расширяют отверстие (рис. 100, е). В полость абсцесса вводят марлевые и резиновые дренажи. Рану ушивают частично, до дренажей. Этим задним доступом удобно вскрывать абсцессы, расположенные как в заднем внебрюшинном поддиаф-рагмальном пространстве, так и в задневерхнем отделе внутрибрюшно-го поддиафрагмального пространства. Вскрытие поддиафрагмального абсцесса передним доступом применяют тогда, когда гнойник локализуется кпереди между диафрагмой и печенью. В большинстве случаев гнойники подобной локализации вскрывают разрезом параллельно реберной дуге (рис. 101, а). Послойно рассекают кожу, подкожную клетчатку, мышцы до поперечной фасции, последняя вместе с брюшиной тупо отслаивается кверху до флюктуирующей стенки абсцесса. После этого абсцесс вскрывают и широко дренируют. Иногда абсцесс располагается высоко. В таких случаях вскрытие его производят разрезом параллельно и выше реберной дуги на протяжении 2—3 реберных хрящей (рис. 101,6). Последние обнажают и резецируют до перехода в костную часть ребер, соблюдая осторожность, чтобы не повредить расположенный 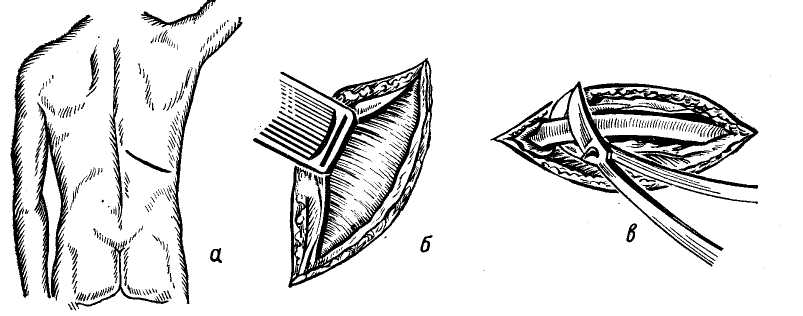 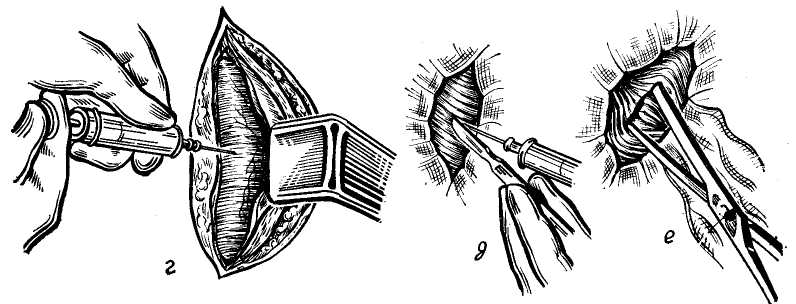 Рис. 100. Объяснение в тексте. 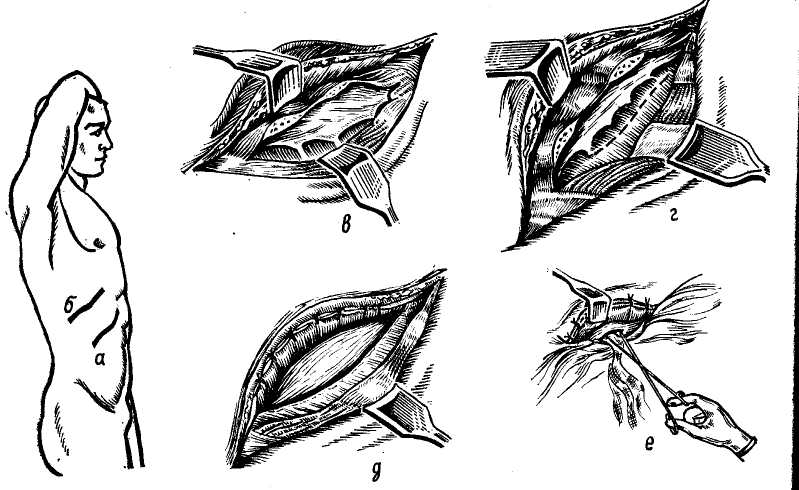 Рис. 101. Объяснение в тексте. под ними плевральный синус (рис. 101, в, г). Последний отсепаровы-вают от диафрагмы кверху. Рассекают диафрагму до брюшинного листка, реберные концы прикрывают верхним ее краем, фиксируя отдельными кетгутовыми швами (рис. 101, д). Абсцесс пунктируют иглой через брюшину и по игле вскрывают. В полость его вводят корцанг, рану расширяют (рис. 101, е). Полость абсцесса дренируют марлевыми или резиновыми дренажами. Рану частично ушивают до дренажей. Образование гнойников внутри печени — осложнение крайне редкое, является результатом нагноения центральных гематом или омертвения участков печени. Течение тяжелое, гнойники могут прорываться через диафрагму в плевральную полость (Р. А. Варшавер, 1938) или дренироваться через желчевыводя-щую систему, вызывая тяжелые ан-гиохолиты. Лечение оперативное по принципу лечения абсцессов печени (см. гл. VIII.) Возникновение гнойников в подвздошных областях, в малом тазу, между петлями кишечника является результатом нагноения остатков крови после недостаточно тщательного отсасывания. Лечение гнойников проводят по общим правилам хирургии. Осложнения со стороны желчевы-водящей системы. Одним из осложнений, связанных с повреждением печени, является желтуха. Появление ее в дооперационном периоде свидетельствует о повреждении крупных желчных протоков или сдавлении их гематомой. Желтуха также является симптомом развивающегося желчного перитонита и травматического гепатита. В послеоперационном периоде она может появиться при механическом сдавлении желчных протоков (гематомой, марлевыми тампонами или сальником). Обычно желтуха появляется на 3—4-й день после операции. Появление ее у больных с повреждением печени приводит к быстрому истощению и развитию тяжелых хо-лангитов. Максимальный срок выжидания 3—4 недели, если к этому времени желтуха не исчезает, показано оперативное лечение (удаление гематомы, разъединение спаек и стриктур). При наличии тампонов в брюшной полости их следует по возможности убрать и, если они создавали препятствие оттоку желчи, желтуха исчезает. При сдавлении протоков гематомой она исчезает обычно в течение недели. Образование желчных свищей в послеоперационном периоде обычно возникает у больных, которым для гемостаза применяли тампонаду марлевыми тампонами. Отделение желчи начинается вслед за извлечением тампонов и в большинстве случаев исчезает самостоятельно через 20—25 дней. Более длительно существующие свищи требуют оперативного лечения с предварительным исследованием его методом контрастной рентгенографии. Наряду с наружными желчными свищами могут образоваться и плевральные при прорыве гнойника печени, содержащего печеночный проток, в легкое. Наличие пенистой мокроты желтого цвета является признаком этого осложнения. Контрастная бронхография или внутривенная холангиография позволяют уточнить диагноз. Наружные желчные свищи могут существовать очень длительно и поддерживаться не только прямым дренированием желчной системы, но и секвестрацией омертвевших участков печени в результате нарушения в ней кровообращения. Среди оперированных в нашей клинике в послеоперационном периоде у 3 больных было отмечено образование наружного желчного свища (4,2%). У 2 — свищ закрылся самостоятельно, у 1 больного — потребовал оперативного лечения. Осложнения со стороны легких. Среди наших больных мы не наблю- дали ателектазов, инфарктов и эмболии легочной артерии. У 3 больных с сочетанными торако-абдоминальны-ми повреждениями в послеоперационном периоде наблюдали пневмонии (4,2%). У всех больных течение пневмоний было благоприятным. Другие осложнения. Среди других послеоперационных осложнений по поводу повреждений печени наблюдаются некрозы и секвестрации печени, в результате нарушений кровообращения, развитие печеночно-почечной недостаточности, трансфу-зионные реакции. Среди наших больных печеночно-почечная недостаточность отмечалась у 9 больных (12,5%). Чаще подобное состояние развивалось при обширных повреждениях печени, требовавших удаления ее частей вплоть до резекции. У 2 больных печеночно-почеч-ная недостаточность развилась после повторной операции. ЛЕТАЛЬНОСТЬ Значительные успехи, достигнутые в области хирургии, анестезиологии, реанимации, и наличие достаточного количества крови, позволили значительно снизить летальность при разрывах печени. Летальность, по сборным данным Б. В. Петровского (1960—1969), при закрытых повреждениях печени составляет 25,4%. Если летальность после колото-резанных ран равна 12%, то при закрытых повреждениях печени летальность возрастает до 30-40%. Летальность находится в прямой зависимости от количества вовлеченных в процесс органов. При повреждении одной печени процент смертности составляет 9,7, при охвате дополнительно только одного органа процент поднимается до 26, 3 органов — до 39 и 4 и более — до 84,6 (Madding с соавт., 1965). По данным Б. Б. Ле-витского (1932), в последнем случае— 100%. И. А. Криворотов (1964), давая анализ причин смерти при закрытых повреждениях печени, отмечает, что смерть наступила в 48% случаев от кровотечения из печени, в 16% — от перитонита и в 36% случаев от пневмонии, шока и других причин. Важным фактором в лечении повреждений печени является интервал времени между травмой и оперативным вмешательством. Промедление с операцией на 3 часа и более значительно увеличивает процент летальности. Интересные данные о летальности приведены А. Н. Беркутовым (1969) в отношении больных с повреждением внутренних органов в том числе и печени. Он пишет, что с введением в практику лапароцентеза число диагностических ошибок уменьшилось в 13 раз и тем не менее уровень летальности снизился незначительно (55,7% — при выполнении и 61,5 — при невыполнении пункций). Это показывает, что снижение летальности должно иметь в первую очередь 2 пути: 1 — общая профилактика травматизма и ранняя доставка пострадавших в стационар и 2 — улучшение техники оперативных вмешательств. Вопрос диагностики на современном этапе развития хирургии стоит на высоте и на исходы лечения в основном не влияет. Послеоперационная летальность по поводу повреждений печени в нашей клинике составила 22,2%. Погибло 16 человек: 5 — от шока и кровопотери в первые часы после операции по поводу множественных повреждений печени, сочетающихся с травмой грудной клетки, конечностей и таза, 1 — от перитонита и присоединившейся печеночно-почечной недостаточности, 2 — от внутрипеченоч-ных абсцессов печени и печеночно-почечной недостаточности после швов ран печени с тампонадой изолированным сальником и свободной мышцей, 2 — от вторичного кровотечения (в одном случае — внутрибрюшное, во втором — гемобилия, несмотря на повторные оперативные вмешательства), 6 — от развивавшейся печеночно-почечной недостаточности (у 3 —после резекции печени, у 2 — после ге-патофиксации по Хиари—Николаеву и у 1 — после хирургической обработки раны с перевязкой печеночной артерии) в результате перенесенного тяжелого шока и больших кровопо-терь. ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ В нашей клинике получены сведения об отдаленных результатах лечения 35 больных со сроками после операции от 1 до 10 лет. Нарушения функции печени не отмечали. У 15 больных была периодическая тупая боль в области печени. Никто из 35 больных не подвергался повторным оперативным вмешательствам. Сведения об отдаленных результатах лечения больных с повреждениями печени в литературе очень ограничены. Г. Ф. Николаев (1955), сообщая о 14 больных, оперированных по поводу закрытых повреждений печени со сроками наблюдения от 6 месяцев до 8 лет, пишет, «что даже обширные повреждения печени не оставляют после своего заживления каких-либо значительных функциональных нарушений». Способность печени к регенерации описывает и Schwartz (1964), приводя случай с молодым человеком, прожившим 70 дней с разрушенной на 2/3 правой долей печени в результате травмы. После смерти (причина не указывается) на вскрытии вес оставшейся печени составлял 2700 г, то есть больше среднего веса нормальной печени. Автор приписывает это явление регенерации органа. Резекции печени основаны на хорошей способности ее к регенерации: Доказана относительная безопасность удаления 70% органа у животных и 2/3 у человека (Тоn Than Tung, 1967). В опытах Mallet-Guy (1953) установил, что перевязка печеночной артерии не ухудшает регенерации. Артериальный анастомоз усиливает ее, а порто-кавальный — тормозит. Установлено, что резекция правой доли (равно как перевязка правой печеночной артерии) способствует гипертрофии левой доли и наоборот. В послеоперационном периоде регенерации способствует богатая белками и углеводами пища, гормоны надпочечников, щитовидной железы и андрогены (Wiles, 1952). Таким образом, вопрос удаления поврежденных частей печени решен как в техническом, так и в прогностическом смысле. Однако высокий процент смертности, тяжесть оперативного вмешательства как в борьбе с самим повреждением, так и в ликвидации осложнений требует серьезного подхода к лечению повреждений печени и желчевыводящей системы. Дальнейшее изучение и усовершенствование техники операций, внедрение новых методов оперативного лечения будут являться естественными путями улучшения исходов этого вида травм. Глава восьмая А  БСЦЕССЫ ПЕЧЕНИ БСЦЕССЫ ПЕЧЕНИНагноительные процессы в печени чаще всего развиваются в результате заноса инфекции гематогенным и лимфогенным путем или по желчным путям, а также при проникающих ранениях этого органа. Возбудителями обычно являются кишечная палочка, стрепто- и стафилококки, в среднеазиатских республиках — чаще амебы. Нередко развиваются абсцессы печени в результате проникновения во внутрипеченочные желчные ходы аскарид (К. Т. Овнатанян, 1952; Ton That Tung, 1962). Источником инфекции могут быть различные гнойные заболевания в организме: деструктивные формы аппендицита, перитонит, язвенный энтероколит, перфоративная язва желудка и двенадцатиперстной кишки, острый панкреатит, абсцесс легкого, флегмозно-гангренозный холецистит, холангит, флебит пупочной вены и пупочный сепсис у грудных детей. При амебном поражении причиной является заболевание кишечника — амебная дизентерия. Нагноительные процессы в печени могут развиваться как вторичные заболевания при травме в результате инфицирования подкапсульных и центральных гематом, кистах печени паразитарного или непаразитарного происхождения, злокачественных опухолях печени, а также туберкулезной или сифилитической гранулемах. Более частая локализация абсцессов в правой доле печени (в 4—5 раз чаще, чем в левой) объясняется как большей величиной правой доли, так и более прямым углом ответвления и большим диаметром правой долевой ветви воротной вены (Patel и Leger, 1968). Поверхностное расположение гнойников (у 80% больных) преимущественно у верхнего полюса (в 70% случаев) объясняется О. Б. Мило-новым и О. Г. Бабаевым (1972) присасывающим действием диафрагмы, способствующим направлению тока крови в сосудах печени преимущественно вверх. Мы делили нагноительные процессы в печени на 2 группы: I. Первичные абсцессы печени:
II. Вторичные абсцессы печени: 1) нагноения кист печени,
Посколько вторичные абсцессы печени представляют собой осложнения основных ее заболеваний и рассмотрены нами в других главах, мы позволили себе подробно остановиться в этом разделе работы лишь на первичных абсцессах. Кроме того, следует отметить, что независимо от этиологии первичного поражения, абсцессы в печени возникают, как правило, при участии пиогенных микроорганизмов и поэтому у подавляющего большинства являются смешан- ными (О. Б. Милонов, О. Г. Бабаев, 1972). |
