Хирургия печени и желчных путей. Нежизнеспособности ее у больного или для борьбы с тяжелой печеночной недостаточностью
 Скачать 11.68 Mb. Скачать 11.68 Mb.
|
|
П  ОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ И ЕЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ И ЕЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕПортальная гипертензия — патологическое состояние, причиной которого может стать целый ряд заболеваний, характеризуется комплексом клинических проявлений. Несмотря на многолетнее изучение этой проблемы, четкого представления о причинах ее до сих пор нет. Отсутствуют и радикальные способы оперативного лечения (предложено около 200 способов), а применяемые носят в основном паллиативный характер. Однако в последние годы благодаря новым инструментальным и биохимическим методам исследования, внедрению методов оперативного лечения достигнут определенный прогресс в лечении портальной гипертензии и ее осложнений. Наш опыт оперативного лечения больных с портальной гипертензи-ей, охватывающий 148 больных, а также изучение данных литературы позволили нам изложить свою точку зрения на различные вопросы этой проблемы и предложить некоторые новые способы лечения. Классификация. Классификации портальной гипертензии основаны на принципах локализации препятствия (блока) портальному кровотоку, клинико-топографических особенностях и патогенезе заболевания. Мы делим портальную гипертен-зию на следующие 5 форм: 1. Портальная гипертензия в результате увеличения порто-портальной циркуляции.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Увеличение порто-портальной циркуляции. По данным Oishi и соавторов (1960), увеличение портального кровотока даже в физиологических пределах может вызвать состояние гипертензии. Об этом же свидетельствуют и данные П. А. Иванова (1967), указывающего на значительные колебания портального давления, обусловленные различными факторами внутренней и внешней среды (усиление кровотока в результате пищеварения, при повышении внутрибрюшного давления и др.). Образование стойкого артерио-ве-нозного шунта на любом уровне портальной системы рассматривается рядом авторов как возможная причина развития синдрома портальной гипертензии. Так, Foster и Sandblom (1961) описали 8 случаев портальной гипертензии на почве печеночной ар-терио-венозной (портальной) фистулы. Owens и Coffey (1953), Cassel и соавторы (1957) и другие приводят собственные наблюдения и данные литературы о развитии портальной гипертензии у больных в результате селезеночной артерио-венозной фистулы. Образование последней нередко является следствием эрозии аневризмы селезеночной артерии в одноименную вену. По мнению Fis-dale (1959), причиной портальной гипертензии может быть также усиление кровотока по артерио-веноз-ным анастомозам к стенке кишечника. Особый интерес представляет стойкое повышение давления в v. por-tae у больных с поражением селезенки на почве саркоидоза Бека (Mino и соавт., 1949), миелоидной метаплазии селезенки (Oishi и соавт., 1960) и при других заболеваниях. Портальная гипертензия в этих случаях находится в прямой связи с увеличением кровотока в увеличенной селезенке. Подтверждением этому является артериализация крови в селезеночной вене. Допеченочный блок портальной системы. Препятствие кровотоку на одном из участков портальной системы, кроме внутрипеченочной ее части, ведет к возникновению внепече-ночной формы портальной гипертензии. Причины и механизмы развития блока многообразны. Врожденные аномалии воротной вены. Развитие атрезии воротной вены связывают с закрытием аренци-евого протока, при этом облитериру-ющий процесс распространяется на всю v. portae или отдельный сегмент (Hsia и Gellis, 1955), приводя к сужению ее просвета вплоть до полного закрытия (Ф. Г. Углов, 1964). Сохранение клапанов в воротной и селезеночной венах после рождения также может явиться причиной непроходимости этих венозных стволов с развитием портальной гипертензии. Клапаны портальной системы функционируют лишь во внутриутробной жизни, а после рождения атрофируются. При сохранении клапанов в венах после рождения наполнение их кровью приводит к закрытию просвета вены. Аномалии портальной вены в виде удвоения и гипоплазии ведут к застою в портальной системе, так как пропускная способность таких вен значительно снижена. Механизм развития обструкции при этом виде патологии включает также образование тромбов в результате замедленного кровотока. Тромбоз воротной вены и ее ветвей. Причины тромбоза портальной системы многообразны и в основном носят инфекционный характер. Одной из них является сепсис как следствие неонатального омфали-та, заноса инфекции при обменном переливании, катетеризации пупочной вены и т. д. Известную роль в развитии тромбозов системы воротной вены играют такие инфекции, как малярия, туберкулез, сифилис (Борман, 1897; И. М. Фаерман, 1928; В. Я. Брайцев, 1945; Н. К. Го-ряев; М. А. Ракчеева, 1951, и др.). Более частой причиной флебита вен портальной системы являются воспалительные заболевания органов брюшной полости: аппендицит, пенетрирующие язвы желудка и двенадцатиперстной кишки, панкреатит, абсцессы печени, селезенки, перитониты гинекологического происхождения и др. Lissaner (1908), Webster (1921) показали важную роль инфекции желчного тракта в развитии обструкции портальной системы. По данным Webster (1921), в среднем у 10% больных холангитом отмечался тромбоз портальной вены. Значительное число наблюдений показывает, что одним из факторов, способствующих тромбозу вен портальной системы, является травма брюшной полости (М. М. Губергриц и А. Я. Губергриц, 1936; И. К. Горячев, 1939; Е. И. Казанская и Э. А. Сорокина, 1948; Ф. Г. Углов и Т. О. Корякина, 1964). Кавернозная трансформация воротной вены. При этой патологии портальная вена как таковая отсутствует. Вместо нее в печеночно- двенадцатиперстной связке обнаруживается конгломерат, состоящий из большого количества (до 100) мелких, варикозно измененных, частично тромбированных вен, окруженных рубцовой тканью. Гистологическое исследование (А. С. Осокина, 1958) показало уменьшение калибра воротной вены, разделение ее плотными фиброзными перегородками на множественные ячейки вплоть до полной облитерации. Поэтому ряд исследователей считают этот процесс результатом организации и рекана-лизации тромбов в портальной вене (В. И. Генералов, 1964; Е. В. Безме-нова, 1966; Moschocowitz, 1954). Другие авторы рассматривают кавернозную трансформацию воротной вены как врожденно-приобретенную патологию (Hart, 1913) и связывают ее с нарушением процесса облитерации аранциева протока (Anvert, Far-ge, 1963). На основе фактов распространения кавернизации далеко за пределы портальной вены и отсутствия в ряде случаев гистологических признаков v. portae в этом образовании, высказано предположение (Pick, 1969) о неопластическом процессе, ангиоме гепатодуоденальной связки. Кровоток по мелким варикозно расширенным венам и ячейкам резко нарушен и не обеспечивает должной разгрузки портальной системы, что и обусловливает развитие гипертензии. Сдавление вен портальной системы. Уменьшение диаметра вены вследствие ее наружного сдавления ведет к нарушению кровотока и развитию гипертензии. Тяжесть процесса усугубляется возможностью последующего присоединения тромбоза, к чему предрасполагает замедленный кровоток. К сдавлению вен могут привести спаечный процесс, внутри-брюшные опухоли и кисты, воспалительные инфильтраты, лимфатические узлы, возможно прорастание злокачественной опухоли в вены портальной системы. Внутрипеченочный блок портальной системы. Наиболее частой причиной внутрипеченочного блока является цирроз печени. Классификация этиологических факторов циррозов печени, предложенная на V Панамериканском гастроэнтерологическом конгрессе в Гаване (1965), выглядит следующим образом. Общепризнанные этиологические факторы: 1. Вирусный гепатит. 2. Алкого лизм. 3. Белковая и витаминная не достаточность (экзогенная и эндоген ная). 4. Обтурация внепеченочных желчных путей. 5. Нарушения кро вообращения (сердечные заболева ния, тромбозы и флебиты сосудов портальной системы). 6. Конгени- тальный сифилис. 7. Нарушения обмена железа (гемохроматоз). 8. На рушение обмена меди. Нуждаются в уточнении: 1. Гра-нулематозы (бруцеллез, туберкулез). 2. Токсические агенты (СС14) ,трини- тротолуол и др.). 3. Гельминтозы. В 30—40-х годах прошлого века господствовало убеждение, что единственной причиной заболевания является алкоголь. В настоящее время среди больных с циррозом печени в анамнезе употребление алкоголя — у 20—60% больных. По мнению А. Л. Мясникова, алкоголизм встречается примерно у 30% больных циррозом печени, Е. М. Тареев (1962); С. М. Рысс (1968), считают, что заболевание развивается не столько от вредного действия алкоголя, сколько от несбалансированного питания. Нарушение обмена липотропных веществ (холина, метионина) в связи с малым потреблением белка ведет к жировой дистрофии печени с переходом в цирроз. По вопросу о роли болезни Боткина в развитии цирроза печени существуют противоречия. В 80% случаев большинство авторов основным этиологическим фактором цирроза печени считают болезнь Боткина (Saner, lock, 1962). Другие с данной инфекцией связывают только 17—30% циррозов (А. Л. Мясников, 1956; Мадьяр, 1962). В то же время И. М. Стриб-нер, 1957, и др. отрицают возникновение цирроза на почве вирусного гепатита. В настоящее время установлены две самостоятельные нозологические формы гепатита: гепатит А и В. Вирус гепатита В, вызывающий сывороточный гепатит, отличается от вируса эпидемического гепатита А большой вирулентностью, он вызывает более тяжелую форму болезни, при которой смертельные исходы и переход в хронический гепатит и цирроз печени наблюдается в 7—10 раз чаще (Е. М. Тареев, 1962). По данным И. Р. Дробинского (1961), цирроз печени при эпидемическом гепатите В развивается у 11,5% больных, а при эпидемическом гепатите А — у 2% больных. Следует подчеркнуть, что исход в цирроз могут давать не только некротические гепатиты, но и безжелтушные формы болезни Боткина, нередко протекающие бессимптомно (А. В. Мазурин, 1955; Л. Н. Кулик, 1955; 1961). Вследствие эпидемического гепатита может развиваться любой цирроз: портальный, постнекротический, билиарный и смешанный (В. Г. Сма-гин, 1961). Билиарный цирроз, возникающий при инфицировании желчных путей в результате длительно протекающих холангитов, холангиолитов различного происхождения, занимает значительное место среди других причин заболевания, причем восходящему ангиохолиту, вызванному чаще всего кишечной палочкой, придается особое значение (А. Л. Мясников, 1956). Цирроз печени может развиться при желчнокаменной болезни или быть следствием причин, вызывающих застой желчи. Другие факторы в развитии цирроза печени имеют меньшее значение. Внутрипеченочный блок и развитие портальной гипертензии может быть вызван инфильтрующи-ми поражениями печени — печеноч- ный саркоидоз, первичная или метастатическая карцинома; врожденный фиброз, закупорка вен печени и другие процессы. Патогенез внутрипеченочного блока чрезвычайно сложен, многие вопросы еще не нашли своего разрешения. Millard и Brandt (1962) выделяют 3 типа нарушения внутрипеченочного кровотока. Пресинусоидалъняя блокада. При этом препятствие кровотоку располагается в системе внутрипеченочных разветвлений воротной вены до синусов печени. Здесь оно может быть 2 видов: в результате сдавления вен (шистоматоз, болезнь Вильсона, механическая желтуха) и в дополнительном притоке артериальной крови в систему воротной вены (артерио-венозные фистулы, развитие преси-нусоидальных коммуникаций при циррозе между артериолами и портальными венулами). Парасинусоидалъняя блокада. Обусловлена в основном разбуханием печеночных клеток при остром гепатите, жировой дистрофии печени, нарушении желчевыделения больных с закупоркой мелких желчных протоков и при циррозе печени. Постсинусоидалъняя блокада. Возникает при нарушении проходимости печеночных вен (болезнь Хиари, недостаточность правой половины сердца). Механизм развития портальной гипертензии не исчерпывается возникновением препятствия на путях оттока крови из спланхнической зоны. Определенную роль играют также гуморальные факторы и в частности гииерадреналинемия в результате недостаточной инактивации адреналина неполноценной в функциональном отношении печенью при ее цирроическом поражении (Shrei-ber, 1968). Нарушение оттока крови из печени — надпеченочный блок. Повышение давления в портальной системе может быть обусловлено затруднением оттока крови из печени. Такое состояние возникает в результате нарушения проходимости печеночных вен (болезнь Хиари), сдав-ления печеночных вен опухолями печени, гидатидными клетками; повышения давления в нижней полой вене при ее сдавлении рубцовым или неопластическим процессом выше впадения в нее печеночных вен; недостаточности правой половины сердца, перикардите. Первично возникшее нарушение оттока крови из печени (недостаточность правой половины сердца) ведет к застою с развитием дегенеративных изменений в ней и последующим переходом в цирроз с расстройством внутрипеченочного кровообращения присущим внутрипеченочному блоку. Комбинированный блок портальной системы. Комбинированное нарушение кровообращения, характеризующееся сочетанием внутрипече-ночной блокады с допеченочной, возникает преимущественно при развитии тромбоза воротной вены или ее ветвей у больных циррозом печени. К образованию тромбоза предрасполагает замедление кровотока в результате внутрипеченочной непроходимости. Ф. Г. Углов и Т. О. Корякина (1964) указывают, что и при комбинированном блоке основное прогностическое значение имеет состояние печени и в связи с этим выделение данного вида нарушения портального кровообращения в отдельную форму считают нецелесообразным. Однако сочетание внутрипеченочного блока с нарушением проходимости во вне-печеночной части портальной системы играет существенную роль в клинике заболевания, прогнозе и выборе метода оперативного лечения, в связи с чем выделение данной патологии в отдельную группу оправдано. ОСОБЕННОСТИ КРОВООБРАЩЕНИЯ ПРИ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ При нарушениях кровообращения в системе воротной вены важную роль играет коллатеральное кровообращение. Все коллатерали воротной вены разделяются на:
В зависимости от формы и степени нарушения портального кровообращения функционируют различные группы анастомозов. Гепатопетальное кровообращение бывает при непроходимости ствола воротной вены. При этом ток крови из портальной системы может направляться в печень по истинным добавочным воротным венам, которые по описанию Ф. А. Валекера отходят от самого ее ствола. Ограниченное количество портальной крови попадает в печень через вены Сап-пея— это небольшие венозные сосуды, берущие начало от ствола воротной вены, самостоятельно из вен желудка или двенадцатиперстной кишки и направляющиеся к воротам печени. Л. Л. Гугишвили (1963) выделяет 3 анастомозионных поля: первое — располагающееся в толще печеноч-но-двенадцатиперстной связки; второе — вены, направляющиеся от малой кривизны желудка к воротам печени в толще малого сальника; третье — между левой долей печени, брюшным отделом пищевода и кар-диальной частью желудка. Крупные гепатопетальные анастомозы автор представил в виде 4 анатомических вариантов: 1-й — дополнительной воротной веной могла служить правожелудочная вена; 2-й — левая желудочная вена сообщалась непосредственно с левой ветвью воротной; 3-й — ветвь правой желудочной вены направлялась к левой ветви воротной вены, а правая ветвь от головки поджелудочной железы шла к правой ветви воротной вены; 4-й — обнаруживалась крупная вена, отходившая от места формирования верхней брыжеечной и впадающая в правую ветвь воротной вены. Гепатофугальный кровоток является наиболее частым путем оттока крови из портальной системы. Основными путями оттока портальной крови в систему полых вен являются следующие 3 вида портокавальных анастомозов:
Суммируя данные опубликованных работ по порто-кавальным кол-латералям, М. И. Торкачева (1922) выделяет:
а) через левую венечную вену же лудка, вепы пищевода, межребер ные, непарную и полунепарную вену; б) через околопупочную вену, верхнюю надчревную и внутреннюю грудную вену; в) через левую верхнюю венеч ную вену желудка, верхние диафраг- мальные вены и внутреннюю груд ную; 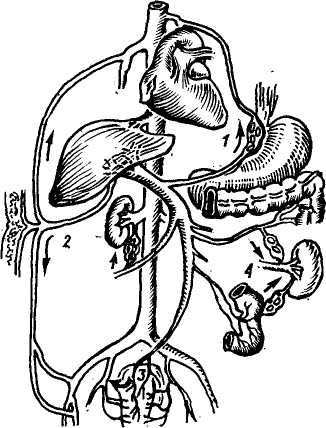 Рис. 110. Наиболее важные коллатерали между воротной веной и системой полой вен ы: в области кардии (1),пупка (2), прямой кишки (3), почек (4) по Littmann. г) посредством вен почечной капсулы и внутренней грудной вены. 4. Глубокий, соединяющий воротную вену с нижней полой: а) через верхнюю левую венечную вену желудка или вены капсулы пе чени через диафрагмальные; б) через нижнюю брыжеечную ве ну, вены прямой кишки, внутреннюю срамную и надчревную; в) через верхнюю брыжеечную вену, вену прямой кишки и мочево го пузыря; г) через верхнюю или нижнюю брыжеечную вены, вены двенадца типерстной кишки и нисходящей тол стой кишки; д) через правую нижнюю венеч ную вену желудка, привратниковые и нижние диафрагмальные вены. Печень получает кровоснабжение, равное 100—130 мл/мин на 100 г печени, 25—30% этого количества в печень доставляется печеночной артерией под давлением 110—130 мм рт. ст., остальное — портальной веной под давлением 70—120 мм вод. ст. Общий печеночный кровоток составляет приблизительно 25% сердечного выброса. Исследованиями Herrick (1907) установлено, что повышение давления в печеночной артерии на 40 мм рт. ст. сопровождается повышением давления в воротной вене на 1 мм. При циррозе печени такое повышение приводит к увеличению портального давления на 6—7 мм рт. ст. Russelot с соавторами (1959) нашли обратное кровообращение в венах портальной системы у 97 % больных с повышенным портальным давлением. Однако, как указывают авторы, перемещение кровотока таким образом через коллатеральные вены не вызывает выраженных изменений портальной гипертензии. Наоборот, самая высокая степень портального давления отмечалась с наиболее выраженным коллатеральным кровообращением. Как отмечает автор, в общем коллатеральное кровообращение неэффективно деком-пенсирует портальную систему и количество отключенной крови незначительно. Если предположить, указывают Russelot и соавторы (1959), что диаметр поперечного сечения нормальной портальной вены равен 2 см, то соответственно закону Poissuille потребуется около 4000 коллатеральных вен диаметром 0,5 см для того, чтобы обеспечить эквивалентный кровоток. Таким образом, коллатеральное кровообращение при портальной гипертензии не обеспечивает должной декомпрессии портальной системы и лишь в редких случаях при больших спонтанных спленоренальных, гастроренальных шунтов возможна нормализация портального давления. КЛИНИКА ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Клиническая картина портальной гипертензии многообразна, во многом обусловливается первичным за- болеванием и особенно вовлечением в процесс печени, характером блока. Заболевания, характеризующиеся синдромом портальной гипертензии, наблюдаются во всех возрастных группах. У детей в общем несколько чаще наблюдается внепеченочная портальная гипертензия (А. Ф. Зверев, 1963; Areasi, Lynn, 1961, и др.). Но это преобладание выявляется в дошкольном и младшем школьном возрастах, а уже в старшем школьном возрасте отмечается преимущественно внутрипеченочный блок (А. Г, Пугачев с соавт., 1971). У взрослых в подавляющем большинстве случаев - до 90% (Lynton, 1963; Н. Н. Прутовых, А. В. Струсевич, 1971) выявляется внутрипеченочный блок за счет цирроза печени. В клинической картине портальной гипертензии можно выделить следующие симптомы: I. Классические признаки:
II. Другие признаки: 1. Нарушение функции печени. 2. —„— поджелудоч ной железы.
10. Портальная гипертензия, оп ределенная при помощи спленометрии и спленопортографии и другие симп томы. Основными признаками портальной гипертензии при внутрипеченоч-ном и внепеченочном блоке являются пищеводно-желудочные кровотечения, спленомегалия, а также асцит. Появление этих симптомов неблагоприятно в прогностическом отношении, так как нередко уже первое их возникновение (в частности кровотечение) может повести к фатальному исхо- ДУ- Клинические исследования и па-тологоанатомические данные показали, что варикозным изменениям могут быть подвержены вены пищевода на всем его протяжении, вены желудка, двенадцатиперстной кишки и тонкого кишечника (И. И. Ша-ков, Ш. С. Хальфен, 1936; Н. П. Прутовых, 1960; Wolf, 1928; Wallr и Warren, 1957; Dloor и Ore, 1961, и др.), но с большим постоянством выявляются в нижней трети пищевода и кардии (Ф. П. Маркизов, 1958; М. Д. Пациора с соавт., 1971). Частота варикозных изменений вен пищевода и желудка находится в прямой связи с высотой портального давления. Так, Б. А. Петров и Э. И. Гальперин (1959) отметили, что давление в портальной системе 250 мм вод. ст. является критическим уровнем, выше которого почти во всех случаях наблюдаются расширенные вены пищевода. Другие авторы указывают на более высокие цифры портального давления, при котором обнаруживаются расширения вен пищевода и желудка: А. А. Эндер (1968) — 270 мм вод. ст., Blakemo-re, Lord (1945) — 300 мм вод. ст. Несомненным является факт: чем вы- ше портальное давление, тем чаще выявляются изменения вен пищевода. |

