Пародонтология. Необходимо помнить, что ответственность за дозирование или введение лекарственного средства несёт врачстоматолог
 Скачать 5.4 Mb. Скачать 5.4 Mb.
|
|
§ го (О о» Врождённые или приобретённые деформации и состояния Местные факторы при сохранившихся зубах, способные оказывать влияние на гингивит/пародонтит, вызванные зубной бляшкой > Аномалии положения зубов и их анатомические особенности, стоматологические ре- го ставрации, стоматологические аппараты, переломы корня, пришеечное рассасывание ,s корня зуба и поражение цемента могут вызвать местное поражение пародонта. Осо- ^ бенно в случае последнего требуется проведение хирургической диагностики. го <о а Слизисто-десневые деформации и состояния при сохранившихся зубах о и на беззубом альвеолярном отростке , го м > Слизисто-десневые деформации могут проявляться на участке зубов и на участке без зубого альвеолярного отростка. Наряду с наведенной в табл. 6.1 классификацией для jj описания поражений/состояний можно учитывать степень тяжести и этиологические 2 характеристики. Особенно рецессии могут проявляться местно и обобщённо. ■е- 5 Окклюзионная травма го «| > Чрезмерные окклюзионные силы не вызывают заболеваний пародонта и потерю при- крепления, вызванных зубной бляшкой, а вероятно способствуют прогрессированию уже имеющегося пародонтита:
>Повышенная подвижность зуба (не синоним окклюзионной травмы) может отрица тельно влиять на состояние пародонта и, особенно, результат лечения. Анамнез o> Общие сведения В центре внимания современной стоматологической философии лечения находится санируемый пациент. Добросовестно собранные данные содержат, как правило, о перечень различных заболеваний/состояний полости рта, напр.: го
Перед лечением необходимо установить точный диагноз, которому предшествует целевой анамнез и тщательные клиническое и рентгенологическое исследование. Существенные результаты обследования необходимо задокументировать. Примечание: на всех этапах лечения проводят целевые диагностические мероприятия. Общий анамнез Данные общего анамнеза пациент может внести в соответствующий формуляр в приёмной. Во время врачебной беседы внесённые данные ещё раз обсуждают и уточняют. Сбор анамнеза проводят систематически и уже во время первого контакта с пациентом учитывают основные и возможные факторы риска деструктивных заболеваний пародонта, а также заболеваний и состояний, которые могут оказывать влияние на лечение, ведение пациента и предполагаемый результат, в частности:
Во время врачебной беседы можно совсем непроизвольно получить важную информацию о физическом и психическом состоянии пациента. pi 00 Анамнез I Q. s Ш Ф m та о та
Рис. 7.1. Систематический сбор анамнеза - > При необходимости консультация у врача-специалиста. Примечание: пациенты с заболеваниями пародонта часто страдают общими заболеваниями, которые необходимо учитывать при составлении плана лечения. Специальный анамнез Прежде всего осведомляются о поводе для консультации:
В заключение необходимо выяснить следующие вопросы:
Клиническое обследование
Внеротовое обследование > Клиническое обследование начинают с внеротового обследования:
Внутриротовое обследование > В ходе внутриротового обследования, прежде всего, осматривают слизистую оболочку. С помощью стоматологического зеркала, начиная с Isthmus faucium, осматривают жевательную, выстилающую и специальную слизистые оболочки. Систематическое о сГ. §. го с го ш a> § ю 8 го 5 го 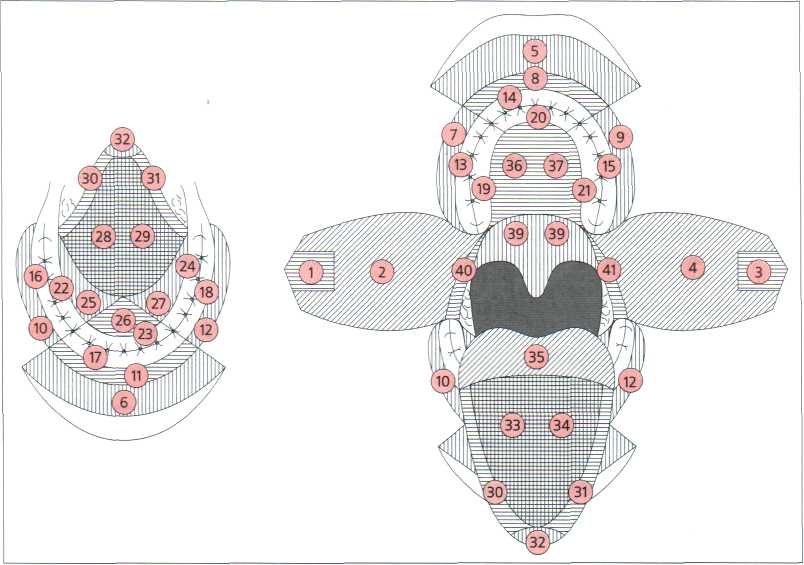 Рис. 7.2. Данные для документирования изменений слизистой оболочки полости рта по Roed-Petersen & Renstrup (1969). Имеющиеся зубы обозначены кружочками (зубы нижней челюсти на схеме слева, зубы верхней челюсти на схеме справа). Соответственно обозначение поражений слизистой оболочки: изменения беловатого цвета заштрихованы чёрными полосками: 1; зубная бляшка: 2; папулы: 3. Изменения красноватого цвета обозначены красным - лёгкая эритема: 1; пузыри: 3; десквамация/изъязвление: 4. ° Клиническое обследование {5 стоматологическое обследование имеет большое значение, прежде всего, для обна- § ружения рака и его данные обязательно заносят в специальный формуляр (рис. 7.2): g - губы Q- - миндалины, лимфоидное глоточное кольцо с - слизистая оболочка мягкого и твёрдого нёба 'I - слизистая оболочка щёк ■Е - спинка языка, боковые поверхности языка, дно полости рта и - преддверие полости рта § - дёсны: форма, цвет, консистенция ug - кроме этого: консистенция и интенсивность выделения слюны. «•> > Сбор данных о зубах: si - отсутствующие зубы н - пломбированные поверхности зубов (обозначение голубым цветом) о - кариозные поражения: І5 • необходимо инвазивное лечение (обозначение красным цветом) s . поражения, при которых после проведения профилактических мероприятий необ- ходимо проводить контроль по выявлению кариеса (обозначение зелёным цветом).
- Для мотивации пациента также внутриротовые снимки определённых участков, вы полненные поляроидом. Функциональное обследование Клинический функциональный анализ в рамках основного обследования:
- Стёртая облицовка, признак бруксизма. Клиническое обследование > Изготовление планируемых моделей: - альгинатные оттиски, снятые с помощью ложек Rimlock:
Пародонтальное обследование - В табл. 7.1 приведены стандартные инструменты для пародонтального обследования. >• Каждый пациент должен пройти скрининг-обследование пародонта по секстантам (PSR, Periodontal Screening & Recording; сравн. табл. 4.4):
> Основные симптомы воспаления:
» Пародонтологическое обследование проводят на 4-6 или больше поверхностях всех зубов, напр.:
I О. го с го m го т го 1 го Таблица 7.1 Комплект стандартных инструментов для обследования пародонта Инструменты Описание Артикул, изготовитель   Стоматологическое зеркало Стоматологическое зеркалоСтоматологический пинцет Зонд-крючок Зонд WHO Пародонтометр Зонд для фуркаций Плоское, с родиевым покрытием, 0 22 мм
Округлённый конец Калибрование с глубиной шага 1 мм или 3-3-2-3 мм Зонд Наберса, калибрование с глубиной шага 3-3-3-3 мм М4С, фирма «Hu-Friedy», ФРГ DP18 или DP17, «Hu-Friedy» EXD5, «Hu-Friedy» РСР11.5В, «Hu-Friedy» PCPUNC15 или РСР11, «Hu-Friedy» PQ2N, «Hu-Friedy» Клиническое обследование 2. S 8 S
> С помощью пародонтальных зондов определяют:
> У нелечённых пациентов для определения глубины зондирования не следует использо вать калиброванные на давление зонды:
> Определения:
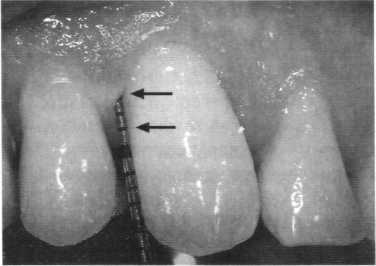 Рис.7.3. Зондирование пародонта. Используемый зонд (PCPUNC15) с шагом калибрования 1 мм. Глубина зондирования пародонта дистобуккально 13 зуба составляет 1 мм. Клиническое прикрепление около 3 мм. Рецессия пародонта составляет 2 мм. Клиническое обследование £ 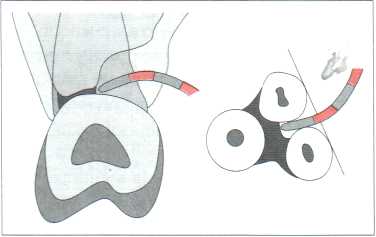 Рис. 7.4. Зондирование участка фуркации. Измерение проводили изогнутым зондом (зонд Наберса) по упомянутой касательной, соединяющей выпуклости обоих корней. Поскольку вход фуркации, как правило, расположен субгингивально, то поражение фуркации можно недооценить. Поэтому требуется интраоперационная оценка.
Диагностика фуркации. Поражения пародонта с включением фуркации, имеют выраженную горизонтальную составляющую. Степень тяжести поражения фуркации имеет прогностическое значение.
- Требуются глубокие знания о расположении входов фуркации. Примечание: форсированному зондированию должны предшествовать активные поиски входов, поэтому скорее используют зондирование с применением давления:
8. го 2 <и го го о го 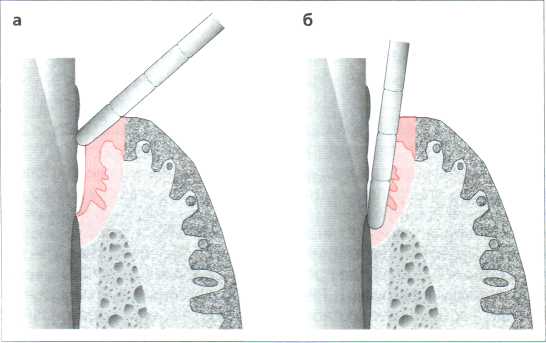 Рис. 7.5. Кровоточивость после зондирования. а Оценка кровоточивости при зондировании маргинальной десны (напр. PBI, SBI, GBI). Зонд вводят в борозду под углом около 45° и осторожно обводят вокруг зуба. 6 Кровоточивость после зондирования дна борозды или кармана Клиническое обследование 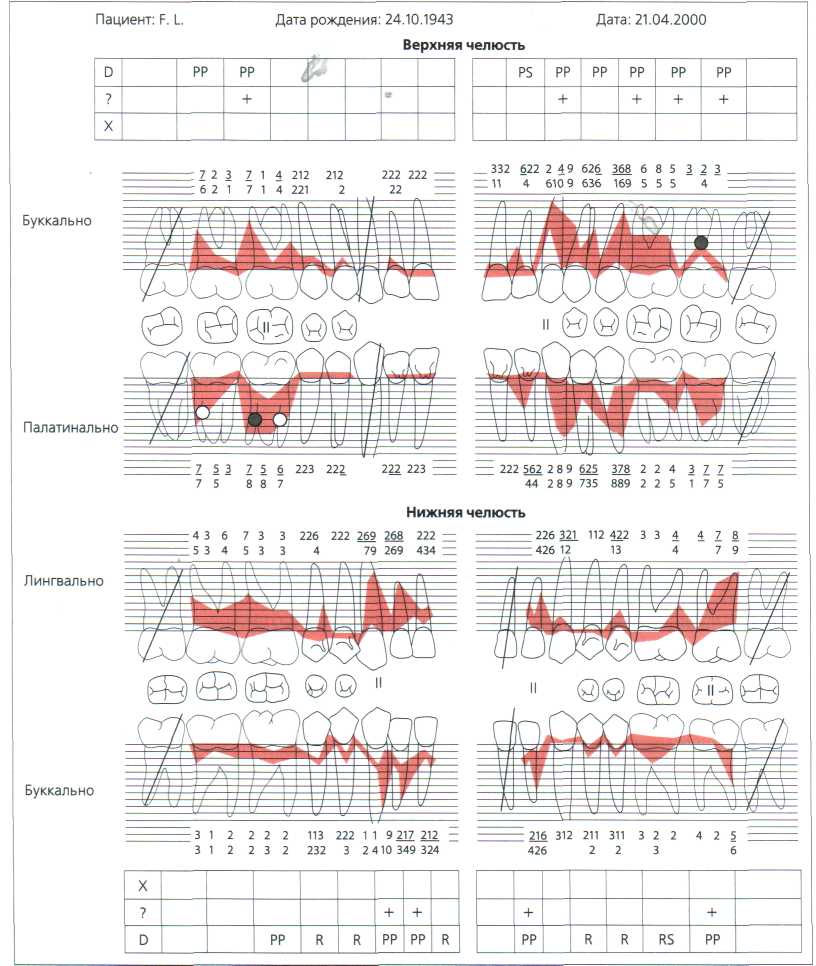 Р  ис. 7.6. Заполненная пародонтальная карта. Отсутствующие зубы, глубина зондирования (здесь верхний зубной ряд), клинический уровень прикрепления (нижний зубной ряд, внесена только потеря прикрепления), кровоточивость после зондирования (подчёркнута глубина зондирования) и десневой край (рецессии пародонта). Дополнительные данные: кариес и пломбы, чувствительность, подвижность зубов (римские цифры). Поражение фуркации: О начальное (степень I), • прогрессирующее (степень II или сквозное), диагноз (D): G: гингивит, R: рецессия, PS: поверхностный маргинальный пародонтит (Parodontitis marginalis superficialis), PP: глубокий маргинальный пародонтит (Parodontitis marginalis profunda) и предварительный прогноз (X зуб для удаления, ? сомнительный прогноз). ис. 7.6. Заполненная пародонтальная карта. Отсутствующие зубы, глубина зондирования (здесь верхний зубной ряд), клинический уровень прикрепления (нижний зубной ряд, внесена только потеря прикрепления), кровоточивость после зондирования (подчёркнута глубина зондирования) и десневой край (рецессии пародонта). Дополнительные данные: кариес и пломбы, чувствительность, подвижность зубов (римские цифры). Поражение фуркации: О начальное (степень I), • прогрессирующее (степень II или сквозное), диагноз (D): G: гингивит, R: рецессия, PS: поверхностный маргинальный пародонтит (Parodontitis marginalis superficialis), PP: глубокий маргинальный пародонтит (Parodontitis marginalis profunda) и предварительный прогноз (X зуб для удаления, ? сомнительный прогноз).ІЛ Клиническое обследование ° - Вход фуркации расположен преимущественно субгингивально. Поэтому клинически g поражение оценивается только в общих чертах. Более точная диагностика при one- g ративных вмешательствах. g > Оценка подвижности зуба: т а. - Вручную с помощью 2-х инструментов: с
> Кровоточивость после зондирования (рис. 7.5а, б): н
Слизисто-десневое обследование > Пациентам с неудовлетворительной эстетикой и рецессиями пародонта необходимо провести обстоятельное обследование слизисто-десневой ситуации:
• толстая (около 1,5 мм) и широкая десна (3-5 мм), широкие межзубные промежут ки; сочетание со скорее квадратными передними зубами верхней челюсти: нет склонности к рецессии *z Клиническое обследование та 00 и ю та т та t о та 1-v 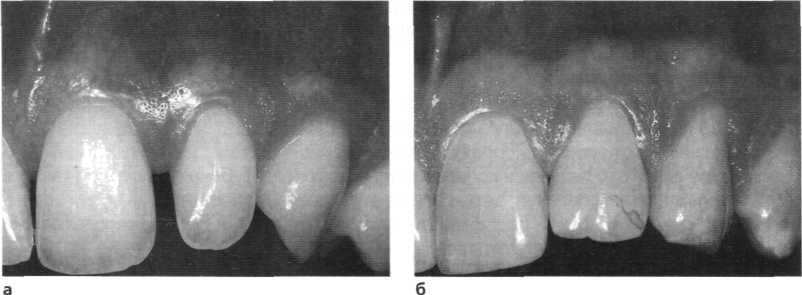 Рис. 7.7. Пародонтальный фенотип. а «Тонкий» пародонтальный фенотип: удлинённые передние зубы при узкой и тонкой, легко уязвимой десне б «Толстый» пародонтальный фенотип: широкие, квадратной формы передние зубы при более широкой и более толстой десне 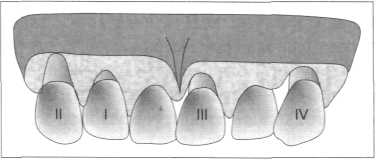 Рис. 7.8. Классификация рецессии пародонта по Miller (1985). Степень I и степень II покрываются на 100%. 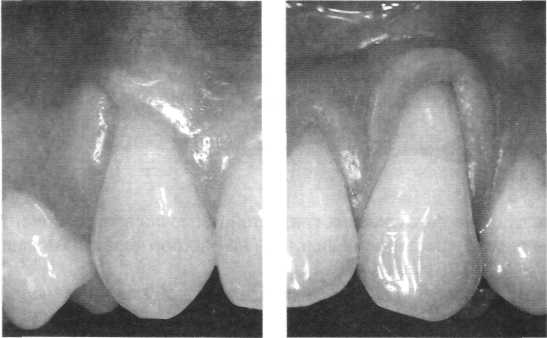 Рис. 7.9. Рецессии пародонта а Класс I рецессии 13 зуба со щелью Штильмана 6 Класс II рецессии 23 зуба с гирляндой Маккола • узкая и тонкая десна (< 1 мм), гирляндообразная форма альвеолярного отростка: чувствительная, склонная к рецессии десна; часто узкие передние зубы. Рецессии пародонта:
Клиническое обследование ° 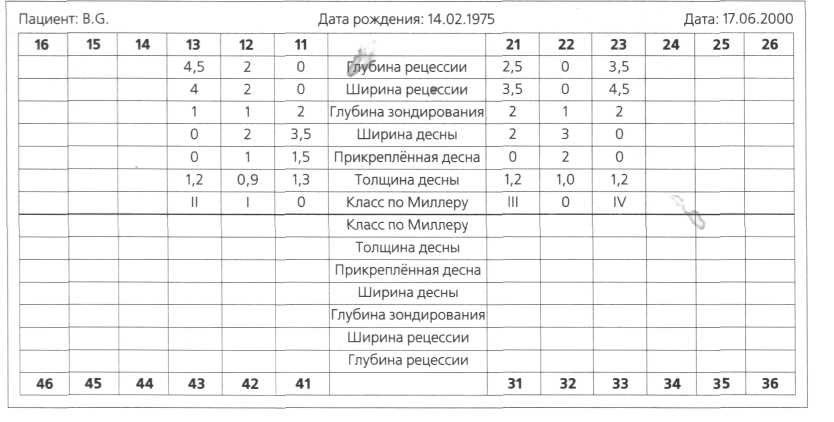 Рис. 7.10. Оценка рецессии I о. 03 с X пз ш ф I 05 т 2 05 5
- Щели Штильмана (рис. 7.9а):
- Гирлянды Макколла (рис. 7.96) на участке рецессии: фиброзное утолщение дёсен при бытовом травмировании зубной щёткой. Данные обследования документируют в специальной карте (рис. 7.10). На беззубых участках челюсти могут наблюдаться дефекты альвеолярного отростка:
Гигиена полости рта Зубной камень, а также топографическое распределение наддесневых зубных отложений и наличие воспаления десны необходимо внести в специальную карту:
Наличие зубной бляшки определяют путём окрашивания напр. 3% раствором эритро-зина на 4-х поверхностях всех зубов (мезиально, буккально, дистально и лингвально): 00 I Q. та •s s та m | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
