|
Пародонтология. Необходимо помнить, что ответственность за дозирование или введение лекарственного средства несёт врачстоматолог
§ ю
та
ГО
та
та 3
(О
Расширенная диагностика
 она исключается как маркер деструкции пародонта.
Подобное действительно для фибронектина, гетерогенной группы гликопротеинов
крови и соединительной ткани, играющего важную роль как при воспалении, так и
заживлении раны. £-*
Другие протеины соединительной ткани как остеонектин, остеокальцин или колла-
генопептиды тип I, карбокситерминальный пропептид тип I и аминотерминальный
пропептид тип III могут быть выявлены в десневом экссудате, хотя до настоящего
времени их связи с деструкцией пародонта более детально не исследовались. > Критическая оценка
§Ф - Некоторые биохимические маркеры в десневом экссудате по всей видимости ассо- « циируются с активностью пародонтита. 2 - В других случаях имеется скорее тесная корреляция с клиническим воспалением. і- - Примечание: биохимические маркеры в настоящее время непригодны для диагнос- о тики пародонтита: }д • Возможное тестирование неинформативно. s . Высокая стоимость при выборе различных возможностей тестирования. • Имеющиеся системы тестов не могут применяться в условиях стоматологического кабинета. Генетические тесты у людей > Генетические маркеры:- Редкие агрессивные формы пародонтита часто выявляют в определённых семьях:
Вероятно существует отдельное место основного гена с аутосомным доминант
ным типом наследования, являющегося ответственным за предрасположение к
раннему пародонтиту.
Возможно большее количество модифицирующих генов контролирует индивиду
альный иммунологический ответ (напр, продукцию IgG2 при инфекции грамотри-
цательными бактериями зубной бляшки).
Допускается также комбинация этих двух возможностей.
> Во многих случаях агрессивного пародонтита функции нейтрофильных гранулоцитов нарушены при одновременном увеличении моноцитарных реакций на LPS: - Соответствующая локализация генов (табл. 7.4) по всей вероятности подходит для разработки человеческих генетических тестов для определения индивидуального риска возникновения пародонтита. Таблица 7.4 Генетические особенности, обуславливающие повышенную подверженность заболеваниям пародонта (по Page et al., 1997) Г енетические особенности Место гена, хромосом енетические особенности Место гена, хромосомФ  ункциональные аномалии фагоцитов Непостоянные функции моноцитов/макрофагов Ограниченная продукция lgG2 б Рецептор FcyRlla 1q21 - q23 Полиморфизм TNF-α 6 Скопление IL-1 2q13 - q21 Ген циклогеназы-1 9q32, 33 Ген катепсина-С 11q4
Расширенная диагностика
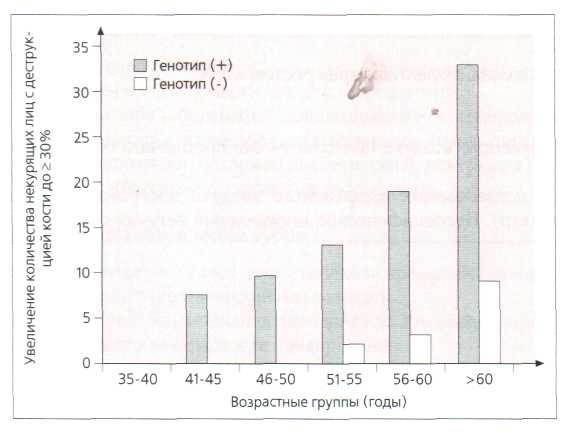
Рис. 7.26. Увеличение количества некурящих лиц до 30% и более с деструкцией кости в разных возрастных группах. Исследованы 36 лиц с положительным генотипом и 63 лица с отрицательным генотипом (по Kornman et al., 1997)
1
о. го
го оо a>
ГО
t
О
ГО
> Полиморфизмы рецептора FcyRIIa (хромосом Iq21 - q23):
FcyRIIa является единственным рецептором семьи FcyR, эффективно связывающего
IgG2, имеющегося на моноцитах/макрофагах и нейтрофильных гранулоцитах.
Варианты рецептора отличаются на месте 131: гистидин (Н) или аргинин (R):
Гомозиготы Н131 не указывают на повышенный риск агрессивного пародонтита.
Гомозиготы R131, несмотря на слабое связывание рецептора с IgG2, проявляют по
вышенное предрасположение к инфекциям с Neisseria meningitidis и Haemophilus
influenzae и, вероятно, также повышенный риск агрессивного пародонтита.
> Полиморфизмы комплекса гена интерлейкина-1 ассоциируются с хроническим па- родонтитом у некурящих лиц:
Аллель 2 полиморфизма IL-1A (-889 или +4845) плюс аллель 2 полиморфизма IL-1B
(+3954) по всей вероятности влекут за собой повышенное высвобождение моноци-
тарного интерлейкина IL-1 при контакте с LPS грамотрицательных бактерий.
Имеющийся в продаже генетический человеческий тест базируется на ассоциации
между данным гаплотипом и хроническим пародонтитом:
Некурящие с 1L-1 -положительным генотипом имеют тяжёлые формы хронического
пародонтита (рис. 7.26).
У курящих лиц не обнаружена ассоциация пародонтита с гаплотипом.
Лица с 1L-1-положительным генотипом с пародонтитом, несмотря на интенсивное
поддерживающее лечение, утрачивают больше зубов по сравнению с лицами с 1L-
1 -отрицательным генотипом.
- Примечание: генетические тесты у людей проводят только при наличии заболевания. Неприятный запах изо рта
Главное желание многих пациентов заключается в избавлении от фактического или
мнимого неприятного запаха изо рта (Foetor ex ore, Halitosis).
В большинстве случаев неприятный запаха изо рта обусловлен бактериями полости
рта, которые высвобождают серные соединения, напр.: сернистый водород, диметил-
сульфид, метилмеркаптан.
У Расширенная диагностика
1
>s
S
і
> Особое внимание следует обратить на следующие экологические ниши:
пародонтальные карманы
открытые кариозные поражения, дефектные края реставраций
спинку языка £-*
миндалины.
Обонятельная оценка выдыхаемого воздуха психологически проблематична и не со
всем объективна.
Газохроматографические исследования выдыхаемого воздуха воспроизводимы и
чувствительны (напр, галиметр). Неспецифическое определение летучих серных со
единений.
2
О)
Диагнозы
Общий диагноз {S
X
> Общий диагноз касается: 2.
формы течения маргинальноголародонтита о
масштаба заболевания (локализированное, генерализированное) <в
усиленного системными заболеваниями (напр, генерализированный хронический ,s
пародонтит при сахарном диабете, тип II, некурящие) ^
возможных кожно-слизистых заболеваний. g
Диагноз при сохранении зубов о
> Дополнительно определяют степень повреждения каждого зуба, напр.:
- Гингивит (хронический или острый):
глубина зондирования пародонта до 3 мм, возможна потеря прикрепления
кровоточивость после зондирования
возможна деструкция кости.
> Степень тяжести пародонтита после потери прикрепления можно разделить на лёгкую
(1-2 мм), среднюю (3-4 мм) и тяжёлую (> 5 мм). Традиционно наиболее часто встреча
емые диагнозы (сравн. раздел 6):
- Поверхностный маргинальный пародонтит (Parodontitis marginalis superficialis):
глубина зондирования пародонта более 3 мм и потеря прикрепления
кровоточивость после зондирования
деструкция кости до 1/3 длины корня зуба.
- Глубокий маргинальный пародонтит (Parodontitis marginalis profunda):
Глубина зондирования пародонта более 3 мм (как правило, значительно больше) и
потеря прикрепления
кровоточивость после зондирования
деструкция кости более 1/3 длины корня зуба
и/или прогрессирующее поражение фуркации (степень II или III).
Абсцесс пародонта.
Комбинированные пародонтально-эндодонтические поражения и т.п.
Прогноз
> Диагноз для отдельных зубов в оценке состояния пародонта необходимо соответствен
но устанавливать заранее (сравн. рис. 7.6):
Какие зубы возможно сохранить?
Какие зубы имеют сомнительный прогноз, но важное стратегическое значение?
Какие зубы безнадёжно поражены и их необходимо удалить?
Планирование лечения
2 Общие сведения
I
о. та
с
> Лечение санируемых пациентов с заболеванием пародонта можно разделить на опре делённые этапы (рис. 7.27):
X
та
ш
§
ю та
ГО
та
сбор и учёт системных заболеваний
устранение боли
I фаза лечения: причинная терапия (противоинфекционные средства)
II фаза лечения: корригирующие мероприятия с целью регенерации, восстановитель
ные мероприятия и т.п.
III фаза лечения: поддерживающее терапевтическое лечение - выявление факторов
риска и их устранение.
Обсуждение клинического случая
та
> После сбора анамнеза, обстоятельного анализа и установления диагноза обсуждают план лечения пациента:
разъяснение по документированным данным
выяснение главных ожиданий пациента
учёт индивидуальных потребностей пациента касательно комфорта жевания и эсте
тического вида
индивидуальное оптимальное предложение по лечению
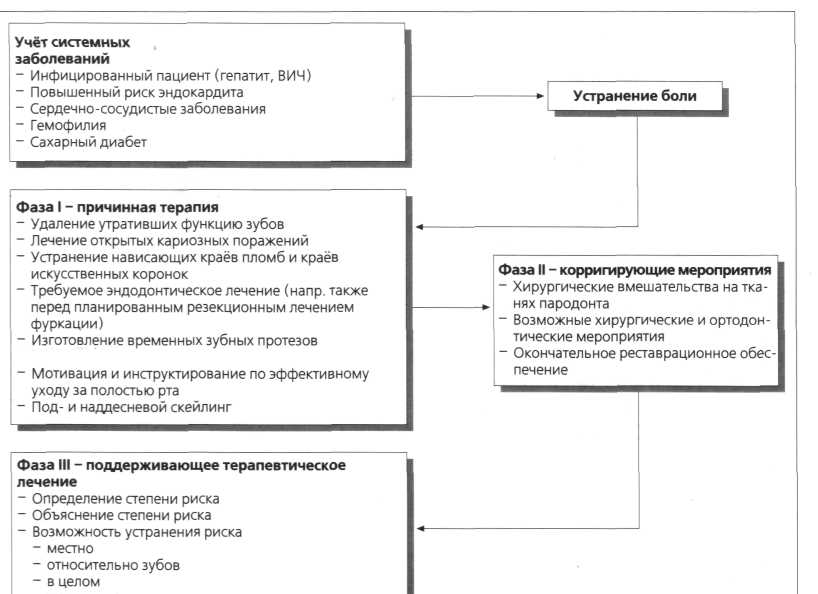 Р   ис. 7.27. Терапия санируемого пациента, проводимая в 3 фазы
Планирование лечения Р
- цель - обеспечение продолжительного стабильного результата лечения.
Необходимо предложить по меньшей мере одно врачебное альтернативное, минималь
ное лечение: і
Пациент после разъяснения врача о преимуществах и недостатках сам выбирает соот
ветствующее решение, исходя из своих временных и материальных возможностей.
Примечание: проводимое далее постоянное наблюдение поражений пародонта или
прогрессирующих кариозных дефектов на этапе санирования можно значительно
ограничить.
Необходимо составить план лечения и смету.
I
го
>5
S Z
пз ю a>
§ ю
05
м ГО
і
о
го і
Системная фаза
Общие сведения
e> > Перед началом санации данные анамнеза проверяют на их клиническую актуальность.
™ При планировании лечения необходимо учитывать системные заболевания:
«•> - для защиты лечащего врача и обслуживающего персонала от инфицированных паци-
о ентов (напр, инфекционные гепатит В и гепатит С, ВИЧ-инфекция и т. п.)
w - для защиты пациентов группы высокого риска:
s • при необходимости ограничение лечения
s • влияние медикаментов
5 • противопоказания, напр, аллергические реакции.
2 - Для получения оптимального терапевтического результата.
*£ Инфицированные пациенты
со > Анамнез должен быть нацелен на следующее:
специфический титр антител
принадлежность пациента к группе риска.
> ВИЧ-серопозитивные пациенты чаще подвержены оппортунистическим инфекциям
полости рта, напр.:
некротический язвенный гингивит/пародонтит
вирусные инфекции (вирус простого герпеса, вирус Эпштайна-Барра, вирус папил
ломы)
кандидоз; линейная эритема дёсен, не поддающаяся лечению
новообразования (саркома Капоши).
В подобных случаях проводят ВИЧ-тестирование.
Примечание: несмотря на обстоятельный сбор анамнеза, нельзя исключить, что не
которые пациенты подвержены риску инфицирования. В связи с этим при всех сто
матологических исследованиях и вмешательствах необходимо использовать перчатки,
защитную маску и защитные очки.
Повышенный риск эндокардита
Инфекционный эндокардит - это опасное для жизни заболевание. В случае эндокарди
та, вызванного микроорганизмами полости рта, речь идёт об инфицировании гемодина-
мически особо уязвимых эндокардиальных структур путём транзиторной бактериемии.
При повышенном риске эндокардита (табл. 8.1) перед исследованием пародонта не
обходимо проведение соответствующей профилактики антибиотиками.
Примечание: зондирование пародонта также способствует бактериемии.
В зависимости от вирулентности возбудителя и резистентности различают следующие
формы течения эндокардита:
- Острые инфекционные формы:
септическая картина болезни с высокой температурой
быстрое разрушение эндокарда, летальный исход менее, чем за 6 недель
бактериальными возбудителями являются Staphylococcus aureus, Streptococcus
pneumoniae, S. pyogenes.
Остро-подострые промежуточные формы, вызываемые часто энтерококками
Подострые формы:
невысокая температура, ночная потливость, потеря массы тела
при отсутствии лечения летальный исход в течение от 6 недель до 3 месяцев
го Системная фаза ™
Таблица 8.1 Порок сердца и послеоперационное состояние, при котором показана профилактика |2 эндокардита, а также порок сердца и послеоперационное состояние без повышенно- х
го риска эндокардита §г
^> со
Порок сердца и послеоперационные состояния » m
o>
Высокий риск эндокардита §
Состояние после биологической или механической замены клапана сердца ^
Состояние после инфекционного эндокардита, также при наличии заболеваний сердца 5
Умеренная степень риска эндокардита ^
Врождённые и приобретённые пороки клапанов сердца ^
Врождённые пороки сердца її
Стеноз устья аорты Ф
Стеноз Боталова протока Э"
Дефект межжелудочковой перегородки (первичный тип) \О
Под- или надклапанный стеноз аорты О
Цианозный порок. 00
Состояние после паллиативной операции врождённых пороков сердца
Неполностью корригированные врождённые пороки сердца
Гипертрофическая обструктивная кардиомиопатия (НОСМ)
Пролапс митрального клапана (MVP) с систолическим шумом.
Отсутствие повышенного риска эндокардита
Дефект межпредсердной перегородки
Состояние после успешного закрытия дефекта предсердной перегородки (первичный тип)
или дефекта межжелудочковой перегородки (6 месяцев) без остаточных явлений
Состояние после операции наложения коронарного шунта
Пролапс митрального клапана (MVP) без систолического шума
Физиологические, функциональные или безвредные сердечные шумы
Перенесённая болезнь Кавасаки без дисфункции клапанов
Перенесённая ревматическая лихорадка без дисфункции клапанов
Состояние после имплантации кардиостимулятора
Состояние после операции стеноза устья аорты
- Хронические формы: Хронические формы:
симптомы аналогичные подострому эндокардиту
летальный исход через 3 месяца
- Примечание: подострые и хронические эндокардиты обычно вызывают зеленящие
стрептококки.
> При врождённых и приобретённых пороках сердца существует достаточно высокий
риск инфекционного эндокардита. Максимальный риск возникновения эндокардита име
ется у пациентов с искусственными клапанами или при перенесённом эндокардите.
- Причины этого заключаются в:
аномальных условиях кровотока
врождённых или ревматических повреждениях клапанов сердца.
На изменённых поверхностях клапанов образуются фиброзные и тромботические
отложения: небактериальный тромботический эндокардит.
Колонизация аппозиционных тромбов во время транзиторной бактериемии.
> Поражения на высокотурбулентных участках особенно быстро инфицируются бакте
риями:
Атриальная поверхность митрального клапана
Вентрикулярная поверхность клапана аорты.
> Сходство с первичным безбактериальным тромбом:
- Зеленящие стрептококки, энтерококки, S. aureus, S. epidermidis и Pseudomonas
t
Системная фаза
Ї Таблица 8.2 Профилактика эндокардита при вмешательствах в ротоглотке (по American Heart X Association, Dajani et al., 1997) m Непереносимость пенициллина Переносимость пенициллина( Непереносимость пенициллина Переносимость пенициллина( У У • 2 г Amoxicillin перорально • 600 мг Clindamycin (или 20мг/кг массы тела) О За 1 час до вмешательства За 1 час до вмешательства или
S • 500 мг (или 15мг/кг МТ) Clarithromycin
Ь£ • 2 г (или 50мг/кг МТ) Cefalexin или Cefadroxil или ІЇ aeruginosa прикрепляются успешнее, чем Escherichia coli, Klebsiella pneuniae и А. v actinomycetemcomitans. £ - Прикрепляемость стрептококков полости рта S. mutans, S. bovis, S. mitis и S. sanguis О зависит от продукции экстрацеллюлярного полисахарида декстрана. оо > Наряду с A. actinomycetemcomitans за инфекционные эндокардиты отвечают следующие грамотрицательные бактерии полости рта и верхних дыхательных путей: Haemophilus spp., Cardiobacterium spp., Eikenella corrodens, Kingella spp., Capnocytophaga spp., Neisseria spp. > Примечание: при всех стоматологических мероприятиях, сопровождающихся крово точивостью, необходимо учитывать развитие бактериемии:
экстракция зуба
резекция верхушки корня
снятие швов
удаление зубного камня
инфильтрационная, проводниковая, интралигаментарная анестезия
Зондирование пародонтальных карманов.
Значительное упрощение схемы дозирования (табл. 8.2): рекомендуемое до насто
ящего времени назначение половины дозы 6 часов спустя после вмешательства уже
неактуально.
Примечание: сроки посещений следует планировать таким образом, чтобы назначать ми
нимальные дозы антибиотиков. Интервал между посещениями составляет 10-14 дней.
«Спонтанная» бактериемия при воспалении дёсен и ненадлежащей гигиене полости рта
создают повышенный риск у подверженных лиц:
Здоровые ткани пародонта - это лучшая профилактика эндокардита.
Предоперационное полоскание полости рта хлоргексидинглюконатом (0,2%) или
аппликация хлоргексидина на осушенную слизистую оболочку уменьшает бактери
альную нагрузку.
С целью сокращения этапа лечения заболевания пародонта пациент вместо зубной
пасты должен пользоваться хлоргексидиновым гелем (1%).
Другие показания для профилактики антибиотиками > Пациенты после трансплантации:- Иммуносупрессивные лекарственные средства, напр, с Cyclosporin А (в частности в комбинации с кортикостероидами), преимущественно для подавления функций Т- лимфоцитов:
консультация лечащего врача-специалиста по внутренним болезням, который дол
жен предложить соответствующий антибиотик
напр, при всех вмешательствах с прогнозируемой бактериемией и долгосрочная
ІЛ
Системная фаза ™
профилактика с применением 1500 мг/г амоксициллин (1 день до и 2 дня после Ц
вмешательства) х
• при непереносимости пенициллина: за день до вмешательства 200 мг доксицикли- т
на, затем профилактика по 100 мг/г; альтернативно эритромицин (1000 мг/г). і
- Примечание: во время терапии циклоспорином А у 25-30% пациентов наблюдается q>
гипертрофия дёсен, подлежащая хирургическому лечению. °
> Лучевая терапия в челюстно-лицевой области:х
- Поражение сосудов, приводящее к гиповаскуляризации, дегенерации костного мозга а1
со значительной гибелью остеобластов и остеокластов; угроза остеорадионекроза: §
первичное заживление раны напр, после экстракции, профилактика антибиоти- *
ками: 1,5 г/д амоксициллина или 600 мг/д клиндамицина 1 день до и 2 дня после v
вмешательства ^
большие по объёму вмешательства проводятся, как правило, в стационаре. О
- Санирование пародонта по возможности проводят перед облучением. Примечание: оо
вероятность остеорадионекроза после спонтанного обострения хронического паро-
донтита.
> Профилактика антибиотиками согласно рекомендациям лечащего врача в случае:
Проведения диализа
Гемофилии
Нейтропении, нарушений функций полиморфноядерных гранулоцитов
Лечение заболеваний ревматической формы проводят, как правило, кортикостерои-
дами: консультация врача-интерна по профилактике антибиотиками
Спорным остаётся вопрос о том, проводить ли и каким образом профилактику анти
биотиками у пациентов с искусственными суставами, напр. 2 г цефалолексина 1 час
до вмешательства и 1 г спустя 4 часа (эритромицин или клиндамицин у пациентов с
аллергией на беталактамовые антибиотики).
Геморрагические диатезы, лечение антикоагулянтами
Лечение заболеваний пародонта у пациентов с врождённой гемофилией или (чаще) при назначении антикоагулянтов (напр, дериваты кумарина или гепарин после инфаркта миокарда, апоплексии, для профилактики тромбоза) проводят исключительно после консультации с лечащим врачом-терапевтом:
угрожающие жизни вторичные кровотечения возможны при всех стоматологических
хирургических вмешательствах: экстракции зуба, лоскутной операции, гингивэкто-
мии, а также удалении зубного камня.
при величине Квика > 30% стоматологические хирургические вмешательства безпроб -
лемны
при величине Квика между 15 и 25 % лечение необходимо проводить в условиях ста
ционара
- обширное санирование во время посещений с небольшими интервалами.
Необходимо обратить внимание на фармакологическое взаимодействие с антикоа
гулянтами:
усиление антикоагулянтного эффекта, напр, вследствие применения тетрациклина,
нестероидных противовоспалительных средств, сульфонамидов.
антикоагуляционный эффект вследствие применения барбитуратов и глюкокортико-
идов с увеличением риска тромбоза.
Примечание: у пациентов с гемофилией повышенный риск гепатита и ВИЧ.
Системная фаза
Атеросклероз, сердечно-сосудистые заболевания
в» > Повышенный риск стоматологических хирургических вмешательств при инфаркте ми
та окарда, стенокардии, сердечной недостаточности, апоплексии, тромбозе сосудов:
f> - Консультации с терапевтом и объяснение действия назначенных медикаментов
0 - Не следует проводить стоматологического лечения в первые 6 месяцев после инфар-
б кта миокарда
- Возможна премедикация диазепамом; иметь наготове нитроглицерин.
s - Нет противопоказаний для местных анестетиков с добавлением адреналина до 1:100
J 000. X^
1 - Планировать короткие посещения.
- У пациентов с кардиостимулятором противопоказаны чистка зубов с помощью уль-
*Э тразвуковых устройств, электрохирургические мероприятия и электрическое тести-
рование жизнеспособности зубов.
- Примечание: у пациентов с риском инфаркта миокарда или апоплексии преимуще
ственно проводят антикоагуляционную терапию.
- Во время стоматологического лечения не прерывать приём гипотензивных средств.
> Антагонисты кальция (нифедипин, Diltiazem, Verapamil и т.п.), назначаемые часто
при коронарной недостаточности, в 20% случаев вызывают гипертрофию дёсен, требующую хирургической коррекции.
Взаимозависимость между маргинальным пародонтитом
и сердечно-сосудистыми заболеваниями
Сердечно-сосудистые заболевания, особенно коронарная болезнь сердца и апоплексия, вероятно имеют определённую связь с хроническими инфекциями:
Helicobacter pylori: гастрит, язвенная болезнь желудка
Chlamydia pneumoniae: респираторные заболевания
Вирус цитомегалии
Ассоциация с маргинальным пародонтитом:
В результате исследований поперечных срезов и с учётом других факторов риска
относительный риск коронарной болезни сердца составляет прибл. 1,2-2.
В атероматозной бляшке обнаружены ДНК таких патогенов пародонта как A. acti-
nomycetemcomitans, P. gingivalis и Р. intermedia.
Хронические инфекции повышают риск развития атером и тромбоэмболических явлений (рис. 8.1). Возможна зависимость между атеросклерозом и пародонтитом и гиперактивным фенотипом макрофагов:
Избыточное высвобождение провоспалительных цитокинов и медиаторов (IL-Iβ,
TNF-α, PGE2) при контакте с LPS грамотрицательных бактерий.
Под генетическим, окружающей среды и поведенческим контролем находятся:
генетически детерминированный иммунный и воспалительный ответ хозяина
питание: LDL (low-density lipoproteins), Trigliceride; диета с высоким содержанием
жиров усиливает секрецию провоспалительных и катаболических цитокинов
стресс.
Сахарный диабет (Diabetes mellitus)
> Сахарный диабет относится к гетерогенной группе заболеваний, для которой характерно следующее:
 Системная фаза ™ Системная фаза ™

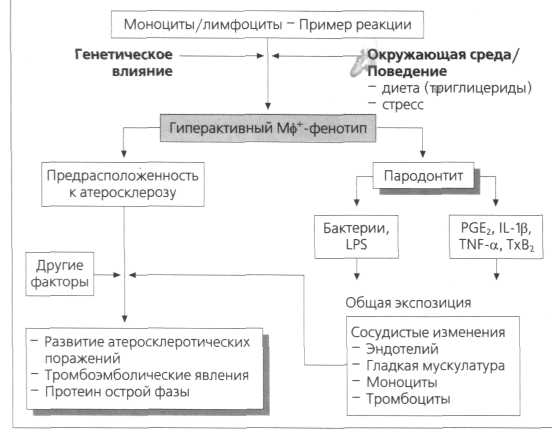
Рис. 8.1. В основе модели взаимозависимости между сосудистыми заболеваниями и маргинальным пародонтитом лежит гипотетическое до настоящего времени существование гиперактивного фенотипа макрофагов, находящегося под генетическим, окружающей среды и поведенческим контролем. При предрасположеннности к атеросклеротическим поражениям внутренних стенок сосудов как следствия хронических инфекций (в частности пародонтита) при хронической, системной готовности бактерий и/или липополисахаридов к чрезмерному высвобождению медиаторов воспаления могут развиться атеросклеротические поражения (по Beck et al., 1996).
ограниченная переносимость глюкозы
нарушение жирового и углеводного обмена веществ
> Различают 2 формы сахарного диабета:
- Тип I: Разрушение инсулиновыделяющих р-клеток поджелудочной железы (аутоим
мунное заболевание, вирусная этиология):
склонность к кетоацидозу
начинается у детей и подростков
необходима заместительная терапия инсулином
нормальная или пониженная масса тела пациентов
- Тип II: Изменение инсулиновых рецепторов, инсулиновая резистентность тканей:
чётко выраженное генетическое предрасположение
преимущественно адекватная продукция инсулина
резистентность к кетоацидозу
преимущественно у взрослых; рост частоты заболеваний у подрастающего поко
ления
часто повышенная масса тела; характерное покраснение лица: Rubeosis diabetica
нарушение обмена липидов (триглицеридемия)
контроль посредством: (1) диеты и снижения массы тела или (2) диеты плюс ораль
ных антидиабетических средств или (3) сочетания диеты, оральных антидиабети
ческих средств и инсулина.
> Кроме этого, в отношении сахарного диабета возможны следующие состояния:
- ограниченная переносимость глюкозы
Ш ГО r>)
8
І
IS
00
00
52 Системная фаза
|
|
|
 Скачать 5.4 Mb.
Скачать 5.4 Mb.
 она исключается как маркер деструкции пародонта.
она исключается как маркер деструкции пародонта. енетические особенности Место гена, хромосом
енетические особенности Место гена, хромосом ункциональные аномалии фагоцитов Непостоянные функции моноцитов/макрофагов
ункциональные аномалии фагоцитов Непостоянные функции моноцитов/макрофагов


 ис. 7.27. Терапия санируемого пациента, проводимая в 3 фазы
ис. 7.27. Терапия санируемого пациента, проводимая в 3 фазы Хронические формы:
Хронические формы: Непереносимость пенициллина Переносимость пенициллина
Непереносимость пенициллина Переносимость пенициллина У • 2 г Amoxicillin перорально • 600 мг Clindamycin (или 20мг/кг массы тела)
У • 2 г Amoxicillin перорально • 600 мг Clindamycin (или 20мг/кг массы тела) Системная фаза ™
Системная фаза ™

