|
|
Одним з головних та найважливіших завдань держави є охорона життя та збереження здоровя громадян у процесі виконання трудової діяльності
Примітка:
“Будівельні норми і правила. Частина II. Норми проектування. Природне та штучне освітлення”.
Eh- нормоване значення освітленості.
Ph- нормований показник освітленості.
Km- нормоване значення коефіцієнта пульсації.
Відповідно до санітарних норм ультрафіолетового випромінювання у виробничих приміщеннях.
Еуфн- нормоване значення ультрафіолетового опромінення.
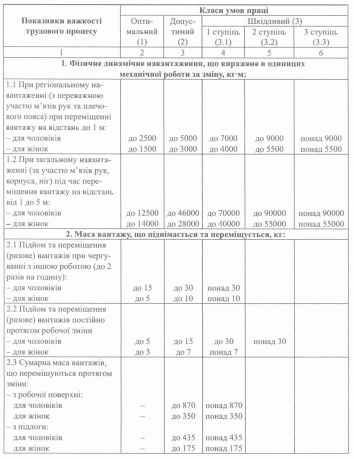
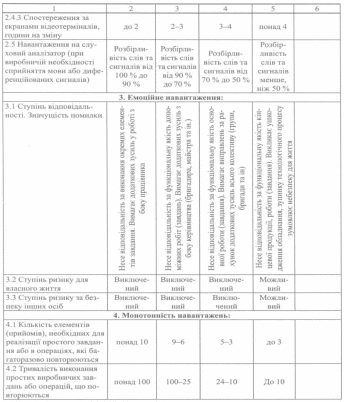
Класифікація умов праці за показниками важкості трудового процесу. Під час
проведення гігієнічної класифікації праці за показниками важкості трудового процесу ступінь шкідливості умов праці визначається за даними, які наведені в таблиці 16.
При цьому спочатку визначають клас шкідливості за кожним із означених показників, проте остаточна оцінка здійснюється за найбільш чутливим показником, що отримав найвищий клас. У разі наявності 3-х і більше показників, які відносяться до 2-го (допустимого) класу, важкість праці оцінюють на один ступінь вище, тобто як клас 3.1. При наявності 2-х або більше показників 1-го або 2-го ступеня 3-го класу шкідливості важкість праці також оцінюється на один ступінь вище, тобто відповідно як 3.2 та 3.3 клас.
Таблиця 16
Класи умов праці за показниками важкості трудового процесу
Мороз В. М., Сергета І. В., Фещук Н. M., Олійник М. П.
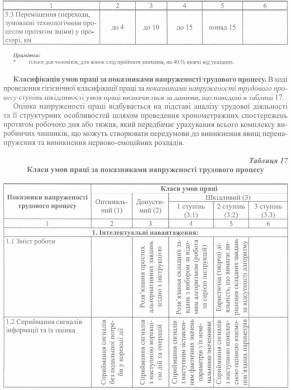
Таблиця 17 (продовження)

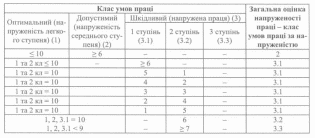
Узагальнена оцінка напруженості праці здійснюється з використанням даних, які представлені в таблиці 18.
Таблиця 18
Узагальнена оцінка напруженості трудового процесу
(на підставі урахування кількості показників напруженості)
Класифікація умов праці при дії іонізуючих випромінювань. Під час проведення гігієнічної класифікації праці в умовах впливу іонізуючих випромінювань ступінь шкідливості умов праці визначається за даними, які представлені в таблиці 19.
Загальна оцінка умов праці. Для проведення загальної оцінки умов праці результати вимірювання умов праці за окремими чинниками на підставі даних, наведених у таблицях 8-18, заносять до спеціально підготовленої зведеної таблиці. Загальна оцінка умов праці за ступенем шкідливості та небезпечності встановлюється за найвищим класом та ступенем шкідливості. Лише у разі скорочення часу контакту зі шкідливими чинниками (захист часом тощо) умови праці можуть бути визначені як менш шкідливі, але не нижче класу 3.1.
Таблиця 19
Класи умов праці при дії іонізуючих випромінювань (в частинах від ЛД *)
Річна ефективна доза
|
Клас умов праці
|
Оптимальний (1)
|
Допус
тимий
(2)
|
Шкідливий (3)
|
Небезпечний (екстремальний) (4)
|
1 ступінь (3.1)
|
2 ступінь (3.2)
|
3 ступінь (3.3)
|
4 ступінь (3.4)
|
Ефективна доза, частина від ЛД
|
E < 0,05
|
0,05 < E <0,1
|
0,1 < E <0,5
|
0,5 < E <0,7
|
0,7 < E <1,0
|
1,0 < E <2,5
|
E >2,5
|
Ефективна доза на рік, мЗв рік
|
E < 1,0
|
1,0 < E <2,0
|
2,0 < E < 10,0
|
10,0 < E < 14
|
14,0 < E <20
|
10 < E <50
|
E >50
|
Примітка:
* Відповідно до НРБУ-97 мінімальний ліміт ефективної дози ЛД (20 мЗв • рік1) являє собою основний раді
аційно-гігієнічний норматив, мстою якого є обмеження ступеня опромінення осіб персоналу категорії А від індустріальних джерел іонізуючих випромінювань.
2.4. Організація захисту працівників від впливу несприятливих чинників у сучасному виробництві
Сучасна система заходів, спрямованих на запобігання негативному впливу виробничих шкідливостей на організм людини, передбачає проведення гігієнічного нормування, запровадження технологічних, санітарно-технічних, архітектурно-плануваль- них, організаційних та лікувально-профілактичних заходів, а також використання індивідуальних засобів захисту.
Гігієнічне нормування являє собою розробку та наукове обґрунтування певних гігієнічних стандартів, регламентів, санітарних правил і норм щодо впливу на організм людини різних чинників виробничого середовища, які забезпечують здійснення продуктивної та безпечної трудової діяльності у нешкідливих умовах.
Технологічні заходи спрямовані на зменшення ступеня впливу і навіть повне виключення з трудового процесу того чи іншого шкідливого чинника за рахунок докорінної зміни технології виробництва. До заходів подібного змісту слід віднести: запровадження безвідходних технологій і технологій замкнутого циклу, автоматизацію і механізацію виробничих процесів, запровадження дистанційного управління трудовим процесом тощо.
Санітарно-технічні заходи забезпечують зниження рівня впливу шкідливого чинника за рахунок використання спеціальних технічних пристроїв. До таких заходів належать: герметизація робочих зон, застосування пило- та шумонепроникних кожухів, налагодження потужної загальної припливно-витяжної або місцевої витяжної вентиляції (витяжні шафи, кожухи, зонти, бокові відсоси), а також використання спеціальних (наприклад, акустичних) екранів.
Архітектурно-планувальні заходи створюють передумови до зниження ступеня впливу шкідливого чинника завдяки застосуванню раціональних планувальних рішень під час будівництва та в ході експлуатації підприємств: дотримування принци-
пу функціонального зонування, локалізація об’єктів, що генерують шум та вібрацію, боротьба зі структурними шумами і вібрацією шляхом використання матеріалів з підвищеною віброізоляцією і вібропоглинанням, улаштування спеціальних “плаваючих фундаментів”, озеленення території промислового підприємства тощо.
Організаційні заходи передбачають організацію раціонального режиму праці та відпочинку, який в повній мірі відповідає фізіолого-гігієнічним нормативам, обмеження часу контакту працівника зі шкідливими речовинами, повсюдне проведення професійної консультації та професіонального відбору, а також недопущення на шкідливі підприємства підлітків і жінок.
Засоби індивідуального захисту, що дозволяють суттєво зменшити рівень впливу шкідливих речовин на окремі органи та системи, прийнято поділяти на такі групи:
спецодяг та спецвзуття;
засоби захисту рук - засоби механічного захисту (рукавиці), захисно-профілактичні засоби (пасти, мазі) та очисники шкіри (мило, синтетичні мийні засоби);
засоби індивідуального захисту органів дихання - фільтрувальні та ізолювальні респіратори та протигази, ізолювальні шлангові та автономні дихальні апарати, дитячі і промислові протигази;
засоби захисту голови - каски загального призначення, каски для роботи під землею, каски спеціального призначення, шоломи, косинки;
засоби захисту очей і обличчя - захисні окуляри відкритого та закритого типів, герметичні та металізовані окуляри, захисні маски;
засоби захисту органу слуху - шоломи, антифони, вкладники.
Зрештою, до числа основних лікувально-профілактичних заходів слід віднести:
проведення профілактичних медичних оглядів;
організацію лікувально-профілактичного харчування працівників, головними завданнями якого є попередження надходження шкідливих речовин із травного каналу в організм або, навпаки, прискорення виведення шкідливих речовин з організму, підвищення загальної резистентності організму, захист окремих органів та систем від шкідливого впливу токсичних речовин, прискорення або сповільнення метаболізму токсичних речовин тощо;
організацію санаторно-курортного лікування (санаторії, профілакторії, пансіонати, бази відпочинку);
запровадження профілактичних заходів оздоровчого спрямування (виробнича гімнастика, тренажерні пристосування, ультрафіолетове опромінення, вітамінотерапія, психологічне розвантаження тощо).
Проте визначальне місце в системі заходів, спрямованих на запобігання виникненню професійних захворювань та охорону здоров’я працівників у цілому, в структурі лікувально-профілактичних заходів, зокрема, незаперечно, належить проведенню медичних оглядів працівників певних категорій, метою яких є своєчасне виявлення захворювань або відхилень у стані здоров’я, що загрожують здоров’ю працюючої людини та здоров’ю оточуючих її людей в конкретних умовах здійснення професійної діяльності.
За своїм характером розрізняють запобіжні (попередні) і періодичні медичні огляди.
Запобіжні (попередні) медичні огляди проводяться під час приймання на роботу з метою встановлення фізичної, психофізіологічної та психологічної придатності осіб до роботи за конкретно обраними професією, спеціальністю або посадою.
Періодичні медичні огляди проводяться протягом часу виконання працівником трудових обов’язків та забезпечують динамічне спостереження за станом здоров’я працівників, виявлення ранніх ознак впливу виробничих умов і шкідливостей на організм, а також захворювань, які не дозволяють продовжувати роботу за певним фахом, запобігають виникненню нещасних випадків, поширенню інфекційних і паразитарних захворювань тощо.
Результати запобіжних і періодичних медичних оглядів та висновки про стан здоров’я заносять у спеціальну “Карту особи, котра підлягає медичному огляду”, що повинна зберігатися в лікувально-профілактичному закладі, який організує проведення медичних оглядів.
У разі переходу працівника на інше підприємство карта надсилається в лікувально-профілактичний заклад, який обслуговує працівників цього підприємства.
Адміністрація (роботодавець) установи, підприємства або закладу разом із CEC та профспілковим комітетом визначає контингент осіб, які підлягають періодичним медичним оглядам, складає поіменний список у двох примірниках, узгоджуючи його в CEC (один примірник списку направляється в лікувально-профілактичний заклад, другий залишається на підприємстві), направляє осіб, яких приймають на підприємство або які змінюють професію і місце роботи, для запобіжного (попереднього) медичного огляду, знайомить особу, яку приймають на роботу з властивими для конкретної професії шкідливими та небезпечними виробничими чинниками і речовинами, з нормативними актами, що стосуються охорони праці, видає наказ про проведення медичних оглядів у терміни, погоджені з лікувально-профілактичними закладами, визначає відповідальних за організацію медичних оглядів, виділяє приміщення для його проведення.
Лікувально-профілактичний заклад щорічно видає наказ про створення комісії для проведення медичних оглядів з визначенням терміну та місця проведення, переліку спеціалістів-лікарів, клінічних та інших досліджень, розробляє та погоджує з роботодавцем і CEC план-графік проведення медичних оглядів.
Комісія за встановленою формою складає висновок про стан здоров’я кожного працівника, який пройшов медичний огляд, та приймає рішення щодо медичних протипоказань, визначає можливість продовження праці за певним фахом для осіб, у яких виявлено загальносоматичні або професійні захворювання, інформує працівника про стан його здоров’я і можливість продовжувати роботу за конкретною професією відповідно до результатів медичного огляду або дає висновки щодо переведення на іншу роботу, направляє працівника, якщо є медичні показання, на медико-соціальну експертну комісію (MCEK).
Санітарно-епідеміологічний заклад один раз на два роки на промислових підприємствах і щорічно в сільському господарстві визначає контингент осіб, які підлягають медичним оглядам. У разі зміни технологічного процесу, запровадження нових технологій, улаштування нових робочих місць і професій, контингент осіб, які підлягають медичному огляду, уточнюється щорічно.
Санітарно-епідеміологічний заклад здійснює нагляд за достовірністю подання власником даних про наявність шкідливих і небезпечних чинників та речовин, робота з якими потребує проведення медичних оглядів, погоджує поіменні списки осіб, які підлягають медичним оглядам, та план-графік їх проведення, складає санітарно-гігієнічні характеристики умов праці працівників, у тому числі групові для деяких професій, подає на розгляд територіальних державних адміністрацій пропозиції з питань профілактики професійних захворювань.
Як адміністрація (роботодавець), так і лікувально-профілактичні заклади та працівники мають певні права й обов’язки, пов’язані з проведенням медичних оглядів. Так, роботодавець зобов’язаний зберегти за працівником на час проходження медичного огляду місце роботи (посаду) і середній заробіток; інформувати територіальну CEC про зміни в технологічних процесах, що сталися на підприємстві, про запровадження нових виробничих процесів і робочих місць із шкідливими та небезпечними умовами праці, щорічно інформувати CEC і лікувально-профілактичні заклади про виконання вимог заключного акта минулого року, забезпечити перепрофілювання та працевлаштування працівників у зв’язку зі зміною стану здоров’я, не приймати на роботу осіб із протипоказаннями за станом здоров’я тощо.
Адміністрація (роботодавець) несе безпосередньо відповідальність за здійснення контролю за параметрами шкідливих і небезпечних виробничих чинників та речовин, які впливають на організм працівників, і вимагає, у зв’язку з цим, проведення медичних оглядів, відповідає за допущення до роботи зі шкідливими та небезпечними умовами праці осіб, які не пройшли медичний огляд або мають протипоказання виконувати певні види професійної діяльності за станом здоров’я, а також відповідає за усунення причин виникнення і розвитку професійних захворювань.
Працівник має право одержувати інформацію про шкідливі та небезпечні виробничі чинники на робочих місцях і можливі наслідки їх впливу на здоров’я в процесі виконання професійної діяльності на підприємстві, про стан здоров’я на підставі висновків комісії, яка здійснює медичний огляд, тощо.
Лікувально-профілактичний заклад несе відповідальність за якість проведення медичних оглядів, вірогідність медичних висновків, об’єктивність оцінки стану здоров’я, відповідність медичного висновку фактичному стану здоров’я працівника, повноту обліку осіб, які підлягають диспансерному спостереженню, своєчасне виявлення професійних захворювань і отруєнь тощо.
Санітарно-епідеміологічний заклад зобов’язаний забезпечити комісію з проведення медичного огляду інформацією про умови праці, шкідливі та небезпечні виробничі чинники, які мають місце на підприємствах, надавати консультативну допомогу лікувально-профілактичним закладам у вирішенні питань про можливий зв’язок виникнення захворювання з професійною діяльністю працівника та умовами праці, приймає участь у розробці заходів щодо запобігання професійним захворюванням та оздоровлення осіб, що віднесені до диспансерної групи, а також складати санітарно-гігієнічні характеристики умов праці та проводити навчання і перевірку знань з питань гігієни праці та впливу шкідливих і небезпечних чинників на стан здоров’я працівників.
Обов’язковому медичному обстеженню підлягають: працівники віком до 21 року; працівники, робота яких пов’язана з впливом шкідливих речовин і несприятливих виробничих чинників, наведених у спеціальному переліку; працівники, які виконують підземні роботи; працівники гідрометеорологічних станцій, споруд зв’язку, що розташовані в полярних, високогірних, пустельних, тайгових та інших віддалених і недостатньо обжитих районах; працівники, які виконують роботи у важких клімато- географічних умовах, у віддалених, малонаселених, важкодоступних, заболочених і гірських регіонах; працівники, які працюють на висоті; працівники, які обслуговують діючі електроустановки напругою вище ніж 1000 В; працівники державної лісової охорони, які працюють на вирубці лісу, сплавляють, транспортують або проводять первинну обробку лісу; апаратники, які обслуговують ємності, що працюють під тиском, машиністи (кочегари) та оператори котельних, робітники служби нагляду, працівники, робота яких пов’язана із застосуванням вибухо- та пожежонебезпечних матеріалів; працівники, які виконують роботи на механічному обладнанні; працівники, робота яких пов’язана з рухом транспорту.
Слід зазначити, що крім специфічних, властивих кожній професії, протипоказань існують і загальні медичні протипоказання до праці, пов ’язаної з впливом шкідливих та несприятливих професійних чинників. До їх числа відносять: природжені аномалії органів з вираженою недостатністю їх функцій, органічні захворювання ЦНС зі стійкими порушеннями функцій, хронічні психічні захворювання, які підлягають обов’язковому диспансерному спостереженню, хвороби ендокринної системи з вираженими порушеннями функцій, злоякісні новоутворення (після лікування питання вирішуються індивідуально), захворювання системи крові та кровотворних органів (в усіх стадіях), гіпертонічна хвороба III стадії, хвороби серця з недостатністю кровообігу, хронічні бронхолегеневі хвороби з вираженою легенево-серцевою недостатністю, активні форми туберкульозу, виразкова хвороба шлунка і дванадцятипалої кишки
з хронічним рецидивуючим перебігом та схильністю до ускладнень, цирози печінки та хронічні гепатити у фазі загострення, хронічні захворювання нирок з проявами ниркової недостатності, колагенози, хвороби суглобів зі стійкими порушеннями їх функцій, які заважатимуть виконанню професійних обов’язків, вагітність і період лактації, звичні невиноигування та аномалії розвитку плода в анамнезі жінок дітородного віку, що планують народження дитини, порушення менструальної функції, які супроводжуються матковими кровотечами, декомпенсована глаукома тощо.
Особи, які бажають вступити на навчання для набуття професій, пов’язаних із працею в несприятливих умовах, також обов’язково проходять медичний огляд на відсутність протипоказань до ефективного здійснення наступної трудової діяльності. До керування транспортними засобами допускаються особи не молодші 16 років, до керування громадським транспортом - не молодші 21 року.
Згідно з "Положенням про порядок проведення медичних оглядів працівників певних категорій ”, у разі їх проведення слід оформляти відповідні облікові та звітні документи, а саме: карту особи, яка підлягає медичному огляду, з висновком запобіжного (попереднього) медичного огляду; заключний акт за результатами періодичного медичного огляду працівників; акт визначення контингенту осіб, які підлягають пері-
одичним оглядам; пропозиції головного державного санітарного лікаря; список осіб, які підлягають періодичному медичному огляду; направлення на обов’язковий запобіжний (попередній) медичний огляд працівника; контрольну карту диспансерного спостереження групи ризику з розвитку професійної патології, а також план диспансерного спостереження та його виконання.
2.5. Гігієнічна характеристика умов праці за медичним фахом
Науково доведено, що будь-яке виконання безпосередньої професійної діяльності являє собою надзвичайно складну багатофункціональну систему соціально-економічних, психолого-педагогічних, психофізіологічних, особистісних та санітарно-гігієнічних чинників, які справляють суттєвий вплив на життєдіяльність працівників протягом достатньо тривалого часу. Тому як охорона праці, так і первинна профілактика виникнення несприятливих зрушень з боку різноманітних функціональних систем організму повинна розпочинатися саме з процесу створення або оптимізації санітарно-гігієнічних умов мікросередовища, в якому перебуває людина під час виконання повсякденної професійної діяльності.
Вельми важливим слід визнати і те, що здійснення комплексної за своїм змістом оцінки особливостей впливу чинників професійного середовища на організм працівників надає можливість визначити спорідненість між характеристиками середовища перебування та основними фізіологічними константами організму, які або оперативно, або з деяким запізненням реагують у відповідь на їх дію, особливо якщо ступінь останньої перевищує значення гранично-допустимих величин та може призвести до розвитку доволі серйозних змін в організмі працівника.
Особливості організації процесу трудової діяльності представників основних медичних спеціальностей в сучасних закладах охорони здоров’я вивчалися науковцями протягом багатьох років. Проте лише в останній час на підставі оцінки головних психологічно-, психофізіологічно- та гігієнічно-значущих характеристик провідних професій у галузі охорони здоров’я встановлені чіткі фізіолого-гігієнічні характеристики різних форм трудової діяльності за медичним фахом, проведена гігієнічна оцінка праці за основними медичними спеціальностями тощо.
Так, зокрема, виявлено, що основними професійними обоє ’язками медичної сестри терапевтичного відділення є: виконання різних медичних маніпуляцій (ін’єкції, лікувальні процедури тощо) у спеціалізованому приміщенні (маніпуляційний кабінет) або безпосередньо в палаті, прибирання робочого місця, дезінфекція та стерилізація медичного інструментарію (із використанням миючих засобів і хлорвмісних сполук), кварцування приміщень, здійснення контролю за діяльністю молодшого медичного персоналу, за станом хворих та за виконанням ними призначень лікаря, ведення відповідної документації.
Разом з тим до числа головних професійних обов'язків медичної сестри хірургічного відділення слід віднести: виконання різних медичних маніпуляцій (ін’єкції, перев’язки тощо) у спеціалізованих приміщеннях (маніпуляційний кабінет, перев’язочна) або безпосередньо в палаті, допомогу у проведенні транспортування хворого із палати до операційного блоку і у зворотному напрямку, асистування під час прове-
дення хірургічних втручань, прибирання робочого місця, дезінфекція та стерилізація медичного інструментарію (із використанням миючих засобів і хлорвмісних сполук), кварцування приміщень, здійснення контролю за діяльністю молодшого медичного персоналу, за станом хворих та за виконанням ними призначень лікаря, ведення відповідної документації.
Як основні професійні обов 'язки лікаря терапевтичного відділення необхідно відзначити: обстеження пацієнтів у спеціалізованому кабінеті або безпосередньо в палаті, постановку діагнозу, призначення додаткових обстежень та розробку плану лікування, здійснення контролю за станом хворих і, у разі необхідності, проведення корекції плану обстежень та лікування, виконання деяких медичних маніпуляцій у спеціалізованому приміщенні (маніпуляційний кабінет) або безпосередньо в палаті, здійснення контролю за діяльністю середнього та молодшого медичного персоналу, ведення відповідної документації.
Головними професійними обов ’язками лікаря хірургічного відділення є: обстеження пацієнтів у спеціалізованому кабінеті або безпосередньо в палаті, постановка діагнозу, призначення додаткових обстежень та розробка плану лікування, виконання оперативних втручань в операційній, контроль за станом хворих і, у разі необхідності, проведення корекції плану обстежень та лікування, виконання деяких медичних маніпуляцій у спеціалізованому приміщенні (маніпуляційний кабінет, перев’язочна) або безпосередньо в палаті, здійснення контролю за діяльністю середнього та молодшого медичного персоналу, ведення відповідної документації.
До числа основних професійних обов’язків сімейного лікаря слід віднести: обстеження пацієнтів у спеціалізованому кабінеті або безпосередньо на дому за викликом, постановку діагнозу, призначення додаткових обстежень та розробку плану лікування, здійснення контролю за станом хворих і, у разі необхідності, проведення корекції плану обстежень та лікування в ході контрольних оглядів в умовах поліклініки або на дому, виконання деяких медичних маніпуляцій у спеціалізованому приміщенні (маніпуляційний кабінет) або безпосередньо на дому пацієнта, ведення відповідної документації.
І нарешті, як головні професійні обов ’язки військового лікаря або лікаря, який працює в умовах надзвичайних ситуацій, необхідно відзначити: організацію, контроль та надання медичної допомоги постраждалим у вогнищі надзвичайної ситуації або під час воєнних дій у польових умовах, обстеження пацієнтів у спеціалізованому кабінеті, у палаті або в польових умовах, постановку діагнозу, призначення додаткових обстежень та розробку плану лікування, виконання оперативних втручань у спеціалізованій операційній лікарні або безпосередньо в польових умовах, здійснення контролю за стану хворих і, у разі необхідності, проведення корекції плану обстежень та лікування, виконання деяких медичних маніпуляцій у спеціалізованому приміщенні (маніпуляційний кабінет, перев’язочна), у палаті або в польових умовах, здійснення контролю за діяльністю середнього та молодшого медичного персоналу, ведення відповідної документації.
Оцінка ступеня впливу умов праці на здоров’я медичних працівників на підставі основних положень гігієнічної класифікації праці за показниками шкідливості та небезпечності факторів виробничого середовища, важкості та напруженості трудового
процесу, основні положення якої викладені в одному з попередніх розділів, дозволяє здійснити комплексне дослідження особливостей впливу сукупності чинників виробничого середовища на стан здоров’я та працездатність представників основних медичних спеціальностей під час виконання професійної діяльності.
Так, дані щодо дослідження якості повітря робочої зони засвідчують той факт, що провідними шкідливими чинниками, котрі впливають на працівників і за певних умов можуть призвести до раптового погіршання здоров’я, є хлорвмісні речовини та інші дезінфекційні засоби, які відрізняються наявністю алергічної дії, наркотичні аналге- тики, які широко використовуються в хірургічній практиці, а також протипухлинні лікарські засоби.
Зокрема, необхідно відзначити, що повітря робочої зони медичної сестри терапевтичного відділення найчастіше забруднене внаслідок випаровування хлорвмісних речовин, які широко використовуються для проведення дезінфекційних заходів і є незаперечними алергенами. Таке становище дозволяє віднести вказані умови праці до
класу шкідливості згідно з гігієнічною класифікацією умов праці. Водночас лікар терапевтичного відділення та сімейний лікар хоч і контактують із хлорвмісними сполуками, однак здійснення дезінфекційних заходів не є їх безпосереднім професійним обов’язком і отже, узагальнена середня концентрація цих речовин у повітрі робочої зони не перевищує ГДК, лише дещо наближуючись до неї. Тому подібні умови праці слід віднести до 2 класу шкідливості.
Повітря робочої зони медичної сестри хірургічного відділення вміщує як пари хлорвмісних сполук, так і пари наркотичних аналгетиків, які застосовуються під час виконання оперативних втручань, що дозволяє віднести умови праці до 3.2 класу шкідливості. Разом з тим якість повітря робочої зони лікаря хірургічного профілю відрізняється від попереднього випадку дещо нижчим (на рівні ГДК) вмістом у ньому алергенів, однак цей факт, звісно, не змінює клас шкідливості умов праці - 3.2 клас шкідливості. Крім того, медична сестра та лікар хірургічного профілю можуть безпосередньо контактувати з протипухлинними лікарськими засобами, передусім, якщо працюють в онкологічному відділенні. В такому випадку умови їх праці необхідно віднести до 3.4 класу шкідливості.
Умови праці військового лікаря за цілим рядом показників якості повітря робочої зони можуть суттєво відрізнятися у залежності як від характеру діяльності, що здійснюється, так і насамперед від періоду їх виконання (мирний час, надзвичайна ситуація, воєнний час тощо). У мирний час такі умови майже не відрізняються від умов праці лікаря хірургічного відділення і відносяться до 3.2 класу шкідливості. В надзвичайних ситуаціях та у воєнний час, передусім в разі застосування хімічної зброї, клас шкідливості умов праці військового лікаря може підвищуватися до 4 класу.
Бактеріальне забруднення повітря у більшості випадків відсутнє на робочих місцях фахівців медичного профілю, насамперед, завдяки тому, що в будь-якому лікувально-профілактичному закладі в обов’язковому порядку запроваджений і підтримується санітарно-протиепідемічний режим. Отже, за характером впливу біологічних чинників умови праці за основними медичними спеціальностями можна віднести до 1 класу шкідливості. Проте безпосередній контакт працівників із збудниками інфек-
ційних захворювань, який стає можливим під час епідемічних спалахів або в ході виконання професійних обов’язків у спеціалізованих (інфекційних тощо) лікарнях (відділеннях), зумовлює необхідність віднесення умов праці медичних працівників таких лікувальних закладів до 3.4 класу шкідливості. У випадку застосування бактеріологічної зброї в умовах надзвичайних ситуацій військовий лікар також може стикатися із забрудненням повітря робочої зони збудниками інфекційних захворювань, в тому числі і збудниками особливо небезпечних хвороб, що відповідно підвищує ступінь шкідливості умов праці до 4 класу.
Результати вимірювань рівня шуму та вібрації засвідчують той факт, що на робочих місцях медичних сестер терапевтичного і хірургічного відділень та лікаря терапевтичного профілю їх значення, як правило, не перевищують ГДР, і, отже, дозволяють віднести особливості трудового процесу до 1 класу шкідливості. На робочому місці сімейного лікаря рівень шуму також у більшості випадків не перевищує ГДР (1 клас). Натомість рівень вібрації (до 60 дБА), внаслідок досить частого використання транспортних засобів для досягнення місця проживання хворого, його дещо перевищує, що дозволяє за цим показником віднести умови праці до 2 класу шкідливості.
На робочому місці лікаря-хірурга рівень шуму не перевищує ГДР (1 клас), а рівень вібрації є дещо підвищеним (до 60-65 дБА екв. кор.), що пов’язано з використанням певних видів хірургічного інструментарію та відповідає 3.1 класу шкідливості. Рівні шуму та вібрації на робочому місці військового лікаря підвищені в ще більшій мірі (відповідно до 80-85 дБА екв. та до 60-65 дБА екв. кор.), що у обох випадках відповідає 3.1 класу шкідливості (наприклад; під час надання медичної допомоги у польових умовах або в транспортному засобі, який рухається).
Зрештою, за рівнем інфразвуку та повітряного ультразвуку умови праці представників основних медичних спеціальностей (крім військових лікарів) можна віднести до 1 класу для всіх спеціальностей. В той же час умови праці лікарів, які працюють в умовах надзвичайних ситуацій, повинні бути віднесені до 3.1 класу шкідливості.
Дані щодо визначення особливостей впливу електромагнітних випромінювань на представників основних медичних спеціальностей надають можливість установити за означеним шкідливим чинником професійного середовища 1 клас шкідливості для умов праці медичної сестри, лікаря терапевтичного відділення та сімейного лікаря, 3.1 клас шкідливості за рівнем впливу електростатичного поля для умов праці медичної сестри та лікаря хірургічного профілю, що зумовлено великою кількістю електричних приладів, якими оснащені сучасні хірургічні відділення, та 3.1 класї шкідливості за параметрами електростатичного поля та електромагнітних випромінювань радіочастотного діапазону для умов праці військового лікаря, що пов’язано
з широким використанням радіотехнічного обладнання на території розташування військових частин.
Мікрокліматичні умови в місцях безпосереднього виконання професійної діяльності медичних працівників суттєво відрізняються залежно від її профілю. Так, умови праці медичних працівників хірургічного профілю слід віднести до 1 класу шкідливості, а умови праці фахівців інших спеціальностей - до 3.1 класу шкідливості за температурою повітря у холодний та за показниками відносної вологості повітря у теплий періоди року.
І, нарешті, умови праці працівників основних медичних спеціальностей за параметрами освітлення виробничих приміщень і, отже, за станом їх світлового середовища, необхідно віднести до 3.1 класу шкідливості.
Результати оцінки ступеня важкості трудового процесу за основними медичними спеціальностями, тобто характеристики трудової діяльності людини, яка визначає ступінь залучення до роботи м’язової системи і відображує фізіологічні, передусім енергетичні, витрати організму внаслідок фізичного навантаження, дозволяють відзначити той факт, що умови праці медичних працівників терапевтичного профілю, а саме: медичної сестри, лікаря терапевтичного відділення та сімейного лікаря, за показниками важкості мають досить незначні відмінності одне від одного та не виходять за межі оптимальних значень. Разом з тим умови праці медичної сестри та лікаря хірургічного відділення, а також військового лікаря значно відрізняються як одне від одного, так і від умов праці медичних працівників терапевтичного профілю.
Зокрема, фізичне динамічне навантаження за зміну: при регіональному навантаженні для працівників терапевтичного -профілю та лікаря хірургічного профілю, як правило, складає не більше 2500 кг/м для чоловіків та не більше 1500 кг/м для жі- нок
(1 клас шкідливості); для медичної сестри хірургічного відділення - до 7000 кг/м для чоловіків та до 4000 кг/м для жінок (3.1 клас шкідливості); для військового лікаря- відповідно понад 9000 кг/м та понад 5500 кг/м (3.3 клас шкідливості); при загальному навантаженні: для працівників терапевтичного профілю та лікарів-хірургів складає не більше 14000 кг/м для чоловіків та не більше 12500 кг/м для жінок (1 клас шкідливості); для медичної сестри хірургічного профілю - відповідно до 70000 кг/м та до 40000 кг/м (3.1 клас шкідливості); для військового лікаря - відповідно понад 90000 кг/м та понад 55000 кг/м (3.3 клас шкідливості).
Маса вантажу, що піднімається і переміщується до 2-х разів на годину при чергуванні з іншою роботою, для медичних працівників терапевтичного профілю та лікарів- хірургів становить не більше 15 кг для чоловіків та не більше 5 кг для жінок (1 клас шкідливості); для медичних сестер хірургічних відділень та військових лікарів - відповідно понад 30 кг та понад 10 кг (3.1 клас шкідливості), що пов’язано з їх участю у транспортуванні хворих. Сумарна маса вантажів, які переміщується протягом зміни з робочої поверхні: для медичних працівників терапевтичного профілю та лікарів-хірургів складає не більше 240 кг для чоловіків та не більше 80 кг для жінок (1 клас шкідливості); для медичних сестер хірургічного профілю та військових лікарів - відповідно до 870 кг та до 350 кг (2 клас шкідливості). Сумарна маса вантажів, що переміщується протягом зміни з підлоги: для медичних працівників терапевтичного та хірургічного профілю становить не більше 100 кг та не більше 50 кг (1 клас шкідливості); для військових лікарів - до 435 кг та до 175 кг відповідно (2 клас шкідливості).
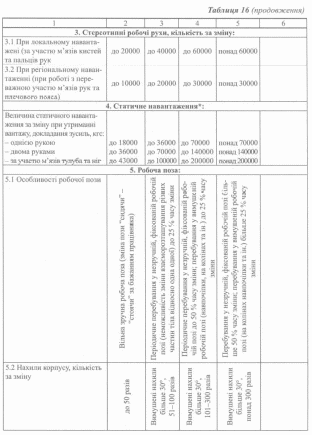
Кількість стереотипних робочих рухів за зміну для працівників всіх спеціальностей складає не більше 20000 при локальному навантаженні (1 клас шкідливості) та не більше 10000 при регіональному навантаженні (1 клас шкідливості).
Статичне навантаження за зміну для працівників всіх спеціальностей становить: при утриманні вантажу однією рукою - не більше 10000 кг (1 клас шкідливості), дво
ма руками - не більше 20000 кг (1 клас шкідливості), за участю м’язів корпуса та ніг - не більше 25000 кг (1 клас шкідливості).
Робоча поза працівників терапевтичного профілю має бути оцінена як зручна та вільна із можливістю зміни пози “сидячи-стоячи” за бажанням робітника (1 клас шкідливості). Працівники хірургічного профілю періодично перебувають у незручній, фіксованій позі, в який неможливо змінювати взаєморозташування різних частин тіла (наприклад, під час виконання оперативних втручань), не більше 25 % часу зміни (2 клас шкідливості); військові лікарі перебувають у незручній, фіксованій позі до 50 % часу зміни та у вимушеній позі (навпочіпки, на колінах, лежачи, наприклад, при наданні медичної допомоги у польових умовах) - до 25 % часу зміни (3.1 клас шкідливості).
Кількість нахилів корпусу за зміну для працівників терапевтичного профілю та хірургічних медсестер становить не більше 50 разів (1 клас шкідливості); для ліка- рів-хірургів характерними є вимушені нахили понад 30° до 100 разів (2 клас шкідливості); для військових лікарів - вимушені нахили понад 30° до 200 разів (3.1 клас шкідливості).
Переміщення у просторі протягом зміни, що зумовлені виконанням професійної діяльності, складають не більше 4 км для працівників терапевтичного та хірургічного профілю (1 клас шкідливості) та до 100 км для військових лікарів (2 клас шкідливості).
Таким чином, за ступенем важкості трудового процесу умови праці медичної сестри, лікаря терапевтичного відділення та сімейного лікаря слід віднести до 1 класу (легке фізичне навантаження), умови праці лікаря хірургічного профілю - до 2 класу (середнє фізичне навантаження), умови праці медичної сестри хірургічного відділення - до 3.2 класу шкідливості (важка праця); умови праці військового лікаря - до
класу шкідливості (важка праця).
Дані вивчення ступеня напруженості трудового процесу, тобто характеристики, яка відображує закономірності професійно-зумовленого навантаження на ЦНС, засвідчує те, що і за цим показником основні медичні спеціальності мають багато спільних рис. Проте кожен фах має і свої характерні особливості.
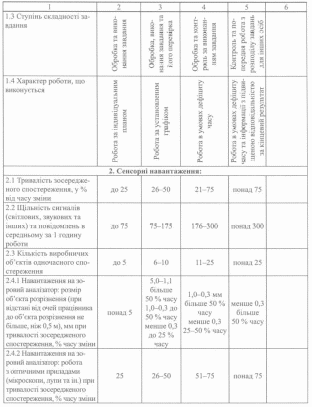
Зокрема, необхідно підкреслити, що за рівнем інтелектуальних навантажень спостерігається суттєва різниця між умовами праці середніх медичних працівників та лікарів. Так, зміст роботи середнього медичного працівника, як правило, полягає у розв’язанні простих альтернативних завдань згідно з інструкцією (2 клас шкідливості), а робота лікарів являє собою евристичну (творчу) діяльність, що вимагає розв’язання складних завдань при відсутності чіткого алгоритму для їх вирішення (3.2 клас шкідливості). Медична сестра сприймає інформацію у процесі роботи з наступною корекцією дій (2 клас шкідливості), а лікар повинен ще й проводити комплексну оцінку взаємопов’язаних параметрів (наприклад, обґрунтування діагнозу захворювання) та комплексну оцінку діяльності (наприклад, попереднє визначення плану лікування та його наступна корекція) - 3.2 клас шкідливості. Медична сестра лише виконує певні виробничі завдання (1 клас шкідливості), а лікар ще й перевіряє їх якість (2 клас шкідливості). Медична сестра працює в умовах дефіциту часу (3.1 клас шкідливості), а лікар - в умовах дефіциту і часу, і інформації, і до того ж, з підвищеною відповідальністю за кінцевий результат (3.2 клас шкідливості).
За рівнем сенсорних навантажень відмічається подібність умов праці лікаря терапевтичного відділення та сімейного лікаря. Так, тривалість зосередженого спостереження для всіх спеціальностей становить до 25 % від часу зміни (1 клас шкідливості). Щільність сигналів за одну годину роботи для медичної сестри терапевтичного відділення складає до 75 (1 клас шкідливості), а для працівників всіх інших досліджуваних спеціальностей є дещо вищою, коливаючись у межах від 75 до 175 (2 клас шкідливості). Кількість об’єктів одночасного спостереження лише у військового лікаря досягає 10 (2 клас шкідливості), а для всіх інших спеціальностей не перевищує 5 (1 клас шкідливості). Відповідно до ступеня навантаження на слуховий аналізатор, робота середніх медичних працівників та лікарів також суттєво відрізняється: розбірливість слів та сигналів для медичних сестер складає 70-90 % (2 клас шкідливості), для лікарів (наприклад, під час проведення аускультації) - менше ніж 50 % (3.2 клас шкідливості). В той же час за рівнем емоційного навантаження всі медичні спеціальності практично не відрізняються: всі вони зобов’язують працівників нести відповідальність за функціональну якість результатів роботи, а помилка може створювати реальну небезпеку для життя (3.2 клас шкідливості), зумовлювати можливий ризик для власного життя (3.2 клас шкідливості) та для життя інших осіб (3.2 клас шкідливості).
Результати оцінки ступеня монотонності навантажень визначають, що число елементів, необхідних для реалізації простого завдання, складає 6-9 для медичної сестри терапевтичного відділення (2 клас шкідливості) та понад 10 для всіх інших спеціальностей (1 клас шкідливості). Натомість тривалість виконання простих професійних завдань становить 25-100 с для медичної сестри терапевтичного профілю (2 клас шкідливості) та є більшою 100 с для всіх інших спеціальностей (1 клас шкідливості).
Робота сімейного лікаря частіше всього є двозмінною (2 клас шкідливості), а робота медичних працівників інших спеціальностей характеризується нерегулярною змінністю з роботою у нічний час (3.2 клас шкідливості).
Отже, дані комплексного дослідження ступеня напруженості трудового процесу представників основних медичних спеціальностей дозволяють визначити умови праці медичної сестри терапевтичного та хірургічного відділення як такі, що відносяться до 3.1 класу шкідливості, умови праці лікаря терапевтичного відділення, сімейного лікаря, лікаря хірургічного профілю та військового лікаря - до 3.3 класу шкідливості.
Зрештою, дані щодо вивчення особливостей впливу іонізуючого випромінювання на організм медичних працівників, який у звичній обстановці не перевищує ГДР, надають можливість віднести умови їх праці до 1 класу шкідливості. Лише умови праці військового лікаря у випадку виникнення надзвичайних ситуацій, зумовлених аваріями, що відбулися на радіаційних об’єктах, або під час військових дій при використанні ядерної зброї можуть бути віднесені до 4 класу шкідливості. Результати узагальненої комплексної оцінки умов праці представників основних медичних спеціальностей наведені в таблиці 20.
Таким чином, ураховуючи той факт, що під час здійснення трудової діяльності в лікувально-профілактичних закладах медичні працівники підпадають під вплив різноманітних шкідливих виробничих чинників фізичної, хімічної та біологічної
природи, зазнають впливу численних факторів, які визначають важкість та напруженість праці, умови праці медичної сестри терапевтичного відділення слід було віднести до 3.2 класу шкідливості за рівнем впливу хімічних чинників, умови праці медичної сестри хірургічного відділення - до 3.2 класу шкідливості за рівнем впливу хімічних чинників та показниками важкості праці. У цьому контексті необхідно відмітити, що до 3.2 класу шкідливості прийнято відносити умови праці, які характеризуються такими рівнями впливу чинників виробничого середовища, що здатні викликати стійкі функціональні порушення, призводити до зростання захворюваності з тимчасовою втратою працездатності, а також до появи окремих ознак професійно-зумовленої патології.
Таблиця 20
|
|
|
 Скачать 3.48 Mb.
Скачать 3.48 Mb.






