|
|
Онкогематология. Острый миелобластный лейкоз у взрослых
Хирургическое вмешательство не применимо.
Дальнейшее ведение после завершения лечения согласно протоколу, пациенты в течение 1 года получают поддерживающую терапию. При условии сохранения ремиссии заболевания, после окончания поддерживающей терапии, пациенты находятся на «Д» учёте и наблюдаются у гематолога по месту жительства в течение 5 лет.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
Критерии ремиссии:
Периферическая кровь
отсутствуют бласты с палочками Ауэра;
отсутствуют экстрамедуллярные очаги;
абсолютное количество нейтрофилов более 1х109/л;
тромбоциты более 100х109/л.
Костный мозг
в костном мозге менее 5% бластов. Подсчет должен быть произведен не менее, чем на 200 клеток. Если результат неоднозначный, то исследование должно быть повторено с интервалом в 5-7 дней. В случае «сухого» прокола (dry tap) должно быть выполнено гистологическое исследование костного мозга.
Нет зависимости от трансфузий эритроцит содержащих сред.
ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ У ДЕТЕЙ
Категории МКБ: Хронический миелоидный лейкоз (C92.1)
Разделы медицины: Онкогематология детская, Педиатрия
Общая информация
Хронический миелодный лейкоз – это опухоль кроветворной ткани, исходящая из клеток предшественниц миелопоэза, сохраняющих способность дифференцироваться до зрелых форм. Хронический лейкоз отличается от острого не длительностью течения, а морфологическим субстратом опухоли. Основной морфологический субстрат ХМЛ составляют дифференцирующиеся и зрелые гранулоциты.
NB! Заболеваемость ХМЛ составляет 1-2 случая на 100000 взрослого населения в год (15-20 % от всех случаев лейкозов у взрослых).
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
МКБ-10
|
Код
|
Название
|
С92.1
|
Хронический миелодный лейкоз
|
Дата разработки/пересмотра протокола: 2017 г.
Сокращения, используемые в протоколе:
в/в
|
внутривенно
|
в/м
|
внутримышечно
|
п/к
|
подкожно
|
АлАТ
|
аланинаминотрансфераза
|
АсАТ
|
аспартатаминотрансфераза
|
БМО
|
большого молекулярного ответа
|
КТ
|
компьютерная томография
|
ЛДГ
|
лактатдегидрогеназа
|
ОМЛ
|
острый лимфобластный лейкоз
|
ОЛЛ
|
острый лимфобластный лейкоз
|
ПЦР
|
полимеразная цепная реакция
|
ПЦО
|
полного цитогенетического ответа
|
РКИ
|
рандомизированных клинических исследований
|
РНК
|
рибонуклеи́новая кислота́
|
ТГСК
|
трансплантация гемопоэтических стволовых клеток
|
ХМЛ
|
хронический миелодный лейкоз
|
ХФ
|
хроническая фаза
|
Пользователи протокола: врачи педиатры, врачи общей практики, детские гематологи, онкологи.
Категория пациентов: дети.
Шкала уровня доказательности:
А
|
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию
|
В
|
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию
|
С
|
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию
|
D
|
Описание серии случаев или неконтролируемое исследование или мнение экспертов
|
GPP
|
Наилучшая клиническая практика
|
Классификация
Классификация:
Определение фаз ХМЛ (согласно критериям ELN2007)
Хроническая фаза:
|
· гиперлейкоцитоз>10*109/л;
· «левый» сдвиг;
· базофилия;
· эозинофилия;
· нет моноцитоза;
· бластоз в периферические крови <5%;
· бластоз в к/м <10%.
|
Фаза акселерации:
|
· бластоз в костном мозге или периферической крови 15-29%;
· бласты + промиелоциты > 30%;
· базофилия> 20%;
· тромбоцитопения < 100*109л, не связанные со специфическим лечением (химиотерапия, интерферон, ингибиторы тирозинкиназ).
|
Бластный криз:
|
· миелобласты >30% в крови или в костном мозге;
· лимфобласты >30% в крови или в костном мозге;
· наличие бластных клеток в ликворе
или
· хлорома, т.е солидная опухоль, состоящая из гемопоэтических клеток, локализующаяся вне кроветворных органов (т.е вне костного мозга, печени, селезенки и лимфатических узлов).
|
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии:
Жалобы
|
· увеличение живота;
· тяжесть в левом боку;
· похудание;
· боли в костях.
|
Анамнез
|
· ХМЛ (увелечение живота, тяжесть в левом боку, похудание, боли в костях);
|
Физикальное обследование позволяет выявить важные признаки, характеризующие степень прогрессии ХМЛ
|
Необходимо обратить внимание на:
· размеры селезенки;
· размеры печени;
· размеры лимфатических узлов;
· наличие геморрагического синдрома;
· наличие кожных и костных опухолей.
|
Лабораторная диагностика
|
Общий клинический анализ крови на автоматическом анализаторе с ручным подсчетом лейкоцитарной формулы и тромбоцитов:
|
· лейкоцитоз >10*109/л;
· циркуляция в периферической крови незрелых форм гранулоцитов (миелобластов, промиелоцитов, миелоцитов, метамиелоцитов);
· повышение количества циркулирующих в крови базофилов и эозинофилов >5%;
· тромбоцитоз >450*109/л;
· анемия < 100 г/л;
· отсутствие моноцитоза > 1000/мкл
|
Биохимический анализ крови
|
· исследуется уровни мочевины, креатинина, мочевой кислоты, общего билирубина и его фракции, АлАТ, АсАТ, ЛДГ, глюкозы, К+, Na+, Ca++. Для выявления нарушений в работе печени или почек, спровоцированных распространением лейкозных клеток или являющихся следствием применения некоторых цитостатических средств.
|
Миелограмма
|
· У пациентов с хроническим миелолейкозом костный мозг обычно бывает гиперклеточным из-за скопления злокачественных клеток.
Костный мозг аспирируется из верхних передних или задних гребней подвздошной кости. У детей в возрасте до года возможно использование для пункции бугристости большеберцовой кости. Изготавливается 10 мазков костного мозга, два мазка окрашивается Азур-эозином по Романскому-Гимзе, 1-для проведение исследование активности щелочной фосфатазы; остальные высушивается на воздухе и сохраняются для дальнейших исследовании.
NB! Пункция грудины категорически запрещена. Костномозговая пункция является болезненной процедурой и должна выполнятся под общей анестезии.
|
Цитогеническое и FISH исследование клеток костного мозга
|
· наличие дополнительных аномалии 7,8,9 и 17 хромосом.
Проводится рутинные кариотипическое исследование с G-окраской препаратов, характеризуется не менее 20 метафаз. При недостаточном количестве подлежащих анализу метафаз или неудовлетворительном качестве препаратов выполняется FISH исследование с пробами BCR-ABL. Исследуется 200 интерфаз.
|
Молекулярно-генетическое исследование методом ПЦР костного мозга
|
чувствительный тест, для поиска онкогена BCR-ABL в клетках лейкемии. Выполняется на пробах крови или костного мозга и может обнаружить очень малые количества BCR-ABL, даже тогда, когда невозможно найти филадельфийскую хромосому в клетках костного мозга с помощью цитогенетического тестирования. ПЦР проводится в целях диагностики ХМЛ, а также после лечения, для проверки наличия копий гена. Если они все еще присутствуют, это указывает на сохранение лейкоза, даже когда его клетки не обнаруживают с помощью микроскопа.
Полимеразная цепная реакция с использованием обратно – траскриптазного метода выполняется на клетках периферической крови или костного мозга с праймерами на bcr abl. Подтверждает данные цитогенического и FISH исследование, при отсутствии возможности выполнения последних, является исследованием, подтверждающим диагноз ХМЛ и проведения специфической терапии.
|
HLA-типирование крови
|
· Для поиска родственного донора
Молекулярные HLA-типирование низкой степени разрешения выполняется всем детям и подросткам и их сиблингам. Высокоточные HLA-типирования выполняется пациентам после принятия решения о начале процедуры поиска неродственного донора гемопоэтических клеток.
|
Инструментальные исследования
|
Ультразвуковое исследование органов брюшной полости, забрюшиного пространства и малого таза
|
Данный вид обследования при хроническом миелоидном лейкозе применяют, для исследования лимфатических узлов, расположенные рядом с поверхностью тела, или отыскать увеличенные органы внутри брюшной полости – почки, печень и селезенку.
|
Компютерная томография с контрастным усилением органов брюшной полости
|
Для обнаружения превышающие норму размеры лимфатических узлов или иных органов (для детализации, послойного изображения тела, в том числе мягких тканей (внутренних органов). Для создания более четких контуров аномальных зон осуществляется прием контрастного вещества в виде раствора или внутривенной инфузии (по показаниям).
|
Показания для консультации специалистов
|
консультация узких специалистов
|
· по показаниям
|
Критерии диагноза для ХМЛ типичны следующие клинико-гематологические признаки:
· увеличение селезенки;
· лейкоцитоз >10*109/л;
· циркуляция в периферической крови незрелых форм гранулоцитов
( миелобластов, промиелоцитов, миелоцитов, метамиелоцитов);
· повышение количества циркулирующих в крови базофилов и эозинофилов >5%;
· тромбоцитоз >450*109/л;
· анемия < 100 г/л;
· отсутствие моноцитоза > 1000/мкл;
Выше перечисленные признаки позволяют заподозрить ХМЛ, диагноз подтверждается обнаружением Ph (+) хромосомы при рутинном цитогеническом анализе, транслокации t(9;22) (q34;q11.2), методом FISH ил обнаружением РНК химерного гена BCR/ABL1 методом полимеразной цепной реакции.
Диагностический алгоритм:
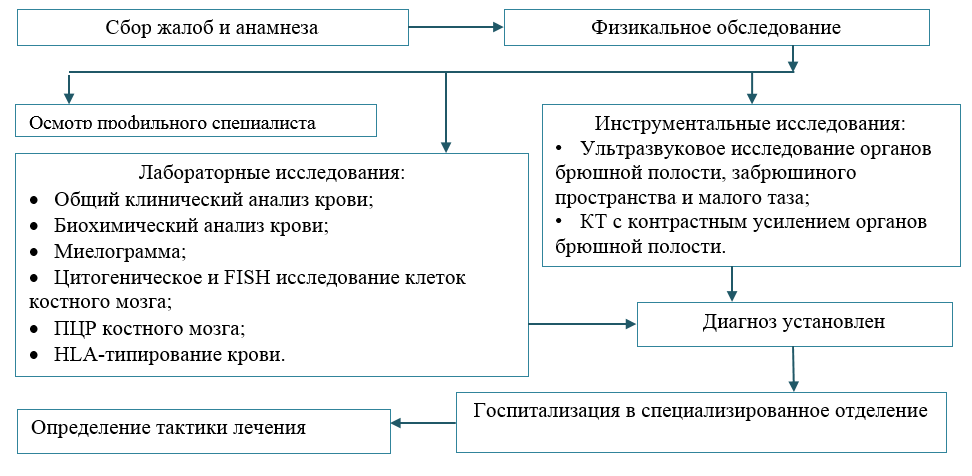
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
Диагноз
|
Обоснование для дифференциальной диагностики
|
Обследования
|
Критерии исключения диагноза
|
Острый лимфобластный
лейкоз
|
Увеличена селезенка, лейкоцитоз в крови
|
Исследование миелограммы
|
Наличие бластной метаплазии в костном мозге более 25%
|
Миелодисплас
тический синдром
|
Увеличение селезенки, анемия
<100 г/л
лихорадка и другие симптомы интоксикации
|
Исследование миелограммы
|
Как правило, гиперклеточный костный мозг, дисплазия ростков кроветворения, наличие бластной метаплазии <25%
|
Гемофагоцитарный
лимфогистиоцитоз
|
Увеличение размеров селезенки
|
Исследование миелограммы
|
Гемофагоцитоз в миелограмме
|
Болезнь Гоше
|
Наличие схожей клинической картины
|
При болезни Гоше активность бета глюкоцереброзидазы снижена
|
Наличие клеток Гоше
|
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Бозутиниб (Bosutinib)
|
Гидроксикарбамид (Hydroxycarbamide)
|
Дазатиниб (Dasatinib)
|
Иматиниб (Imatinib)
|
Нилотиниб (Nilotinib)
|
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение: зависит от тяжести состояния пациента.
Режим: общий.
Диета: стол №11.
Медикаментозное лечение
Тактика лечения:
Основное консервативное лечение ХМЛ проводится в амбулаторных условиях.
Тактика лечения на амбулаторном уровне для первичных пациентов сводится к выявлению заболевания и верификации диагноза, с последующей госпитализацией в специализированный стационар для генетического уточнения диагноза, обследования и лечения.
После получения результатов цитогенетического исследования, подтверждающих наличие Рh+ хромосомы в клетках костного мозга или транскрипта BCR-ABL1, больному назначается Иматиниб. Прием Иматиниба можно начинать при любом количестве лейкоцитов.
Дозировка Иматиниба:
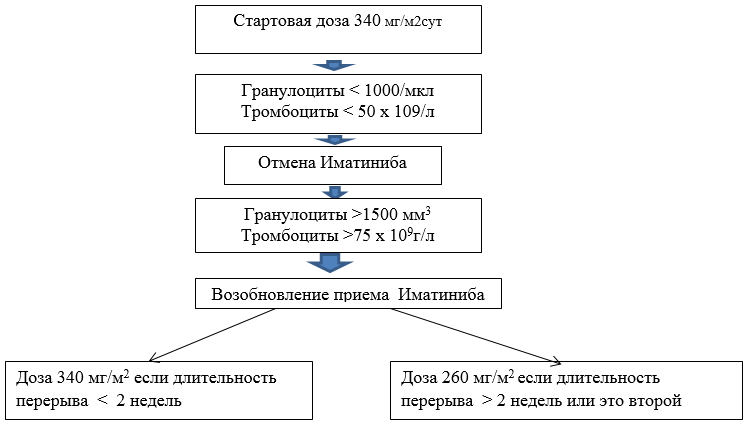
· в хронической фазе 340 мг/м2 в день (максимально 600 мг), при плохой переносимости доза может быть уменьшена до 260 мг/м2 в день, соответствующей 400 мг/сут у взрослых;
· в фазе акселерации и бластного криза (миелоидный вариант) – 520 мг/м2 в день.
Иматиниб принимается 1 раз в сутки, однако при выраженной тошноте и рвоте можно делить суточную дозу на два или более приемов.
Для получения стабильных результатов прием иматиниба должен быть постоянным длительным. Коррекция доз иматиниба проводится в зависимости от степени выраженности побочных явлений. Необходимо учитывать стадию хронического миелолейкоза определяющую прогноз заболевания, а так же токсичность терапии у данного больного.
Хронической фазе ХМЛ прием препарата постоянный. Перерывы в лечении необходимо делать при развитии выраженной гематологической токсичности >3степени и негематологической токсичности > 2 степени.
Гематологическая токсичность: количество гранулоцитов в периферической крови менее 1500/мкл и тромбоцитов менее 50*109/л лечение возобновляют при восстановлении клинико-гематологических показателей (нейтрофилы >1500 клеток, тромбоциты >75000). После купирования токсичности прием иматиниба возобновляют в дозе 340 мг/м2 как можно раньше. При повторных эпизодах развития цитопении или при их длительности более 2 недель возможно уменьшение дозы Иматиниба до 260 мг/м2 день. Дальнейшее уменьшение дозы Иматиниба нецелесообразно т.к. не удается достичь его терапевтической концентрации в крови. Поэтому если при следующих эпизодах развития цитопении при лечении Иматинибом назначаются стимуляторы гранулоцитопоэза (при падении гранулоцитов ниже 50/мкл) или эритропоэза. При стабилизации клинико-гематологических показателей в течение 1-3 месяцев необходимо рассматривать вопрос о возобновлении приема препарата в дозе 340 мг/м2 день.
При длительной терапии переносимость лечения улучшается, а частота осложнений уменьшается. При соблюдении указанных подходов развитие фебрильной нейтропении и инфекций или геморрагического синдрома, требующего переливания тромбоцитов практически маловероятно.
 |
|
|
 Скачать 1.28 Mb.
Скачать 1.28 Mb.

