билеты. Почему Диагностика Лечение
 Скачать 4.41 Mb. Скачать 4.41 Mb.
|
|
Неспецифический язвенный колит См. 63 билет Билет № 66 Дивертикулит ободочной кишки (сигмовидной части), осложнённый абсцессом. Почему: Боли в левом нижнем квадрате живота, запоры, КТ - дивертикулит Нарастающая боль, субфебрильная температура, жажда, сухость во рту, стул со слизью и гноем, вздутый живот, наличие болезненного инфильтрата – абсцесс Диагностика: диагноз ставится по данным компьютерной томографии. Лечение:Так как имеется температура 37,5, лейкоцитоз, что указывает на синдром системного воспалительного ответа назначают антибиотики (сочетание цефалоспорина последнего поколения, метронидазола и гентамицинаили другого препарата из группы аминогликозидов),инфузионную терапию для коррекции водно-электролитных нарушений и дезинтоксикации. Удаляют пораженный yчacтoк толстой кишки (гемиколэктомия, резекция сигмовидной ободочной кишки). При неотложных операциях резекцию заканчивают одноствольной колостомой и ушивают дистальный конец кишки наглухо(обструктивная резекция). В плановой хирургии целесообразно завершить операцию восстановлением каллового потока через прямую кишку и наложить межкишечный анастомоз. Билет № 67 Опухолевидное образование ободочной кишки (сигмовидной части) с метастазами в печень. Почему:запоры, слизисто-кровяные выделение из прямой кишки с примесью кала, схваткообразные боли в животе, горечь во рту, похудание, субфебрильная температура. При пальпации – плотное малоподвижное образование диаметром 8 см, симптомов раздраженной брюшины – нет. Рис1- метастазы в печени Рис 2 – сужение\отсутствие просвета сигмовидной кишки Диагностика: пальпация и исследование живота и прямой кишки, рентгенологическое исследование должно включать ирригогию толстой кишки с двойным контрастированием, при котором в кишку вводят воздух после ее опорожнения от бариевой взвеси. Колоноскопия, УЗИ, КТ, лапароскопия. Лечение: 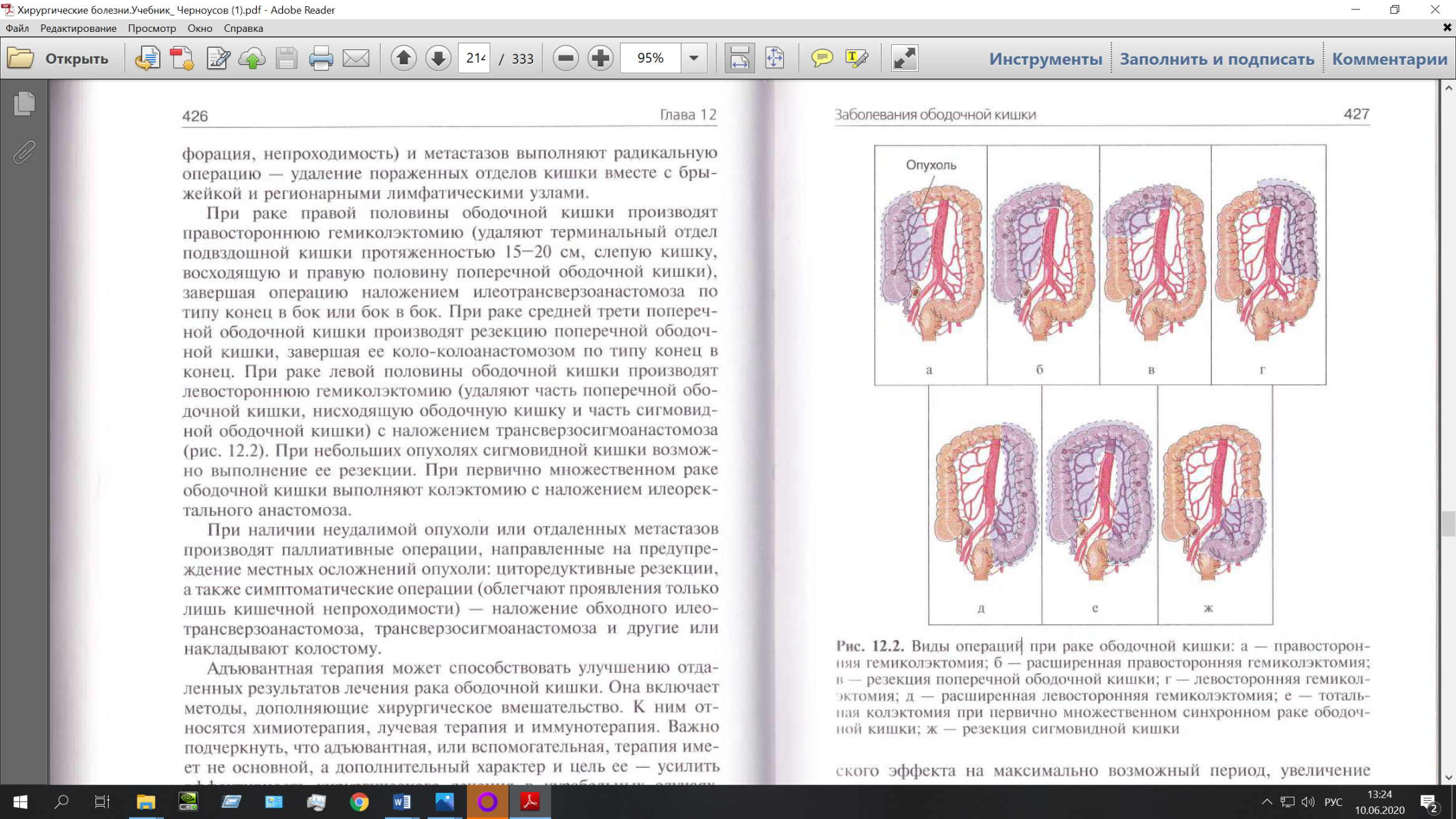 При раке левой половины ободочной кишки производят левостороннюю гемиколэктомию (удатяют часть поперечнгой ободочной кишки, нисходящую ободочную кишку и часть сигмовидной ободочной кишки) с наложением трансверзосигмоанастомоза(рис. 12.2 Ж). При небольших опухолях сигмовидтлой кишки возможно выполнение ее резекции. Но в нашем случае, а именно при наличии отдаленных метастазов (или неудалимой оп.) производят паллиативные операции, направленные на предупреждение местных осложнений опухоли: циторедуктивные резекции,а также симптоматические операции (облегчают проявление только лишь кишечной непроходимости) – наложение обходного илеотрансверзоанастомоза, трансверзосигмоанастомоза и другие или накладывают колостому. Адъювантная терапия мохет способствовать улучшению отдаленных результатов лечения рака ободочной кишки. Она включает методы, дополняющие хирургическое вмешательство. К ним относятся химиотерапия, лучевая терапия и иммунотерапия. Важно подчеркнуть, что адъювантная, или вспомогательная, терапия имеeт не основной, а дополнительный характер и цель ее – усилить эффективность хирургического лечения в курабельных случаях. Лечение метастазов печени- комбинированное: иx удаляют оперативным путем (это возможно в 10-15% наблюдений), проводят селективное введение химиопрепаратов в артериальную систему печени, эмболизацию ветвей печеночной артерии в сочетании с внутрипеченочной химиотерапией и др. Билет № 68 Толстокишечная непроходимость вследствие опух. Сигмовидной кишки Клиника: Ведущими симптомами острой кишечной непроходимости являются схваткообразные боли в животе, задержка стула и газов, рвота, усиленная перистальтика в первые часы и отсутствие ее при истощении сократительной способности мышечной оболочки. Указанные симптомы наблюдаются при всех формах механической непроходимости кишечника, но степень их выраженности бывает различной и зависит от вида, характера и уровня непроходимости, а также от сроков, прошедших с начала заболевания. При механической непроходимости иногда прослеживается видимая на глаз перистальтика кишечника, она бывает особенно выражена при подострых и хронических формах частичной обтурационной непроходимости, когда успевает гипертрофироваться мышечный слой приводящего отдела кишечника. Диагностика: рентгенологическое исследование В случае толстокишечной непроходимости горизонтальные уровни жидкости в меньшем количестве, чем при тонкокишечной непроходимости, расположены по периферии брюшной полости, в боковых отделах живота. Вертикальные размеры чаш Клойбера преобладают над горизонтальными. На фоне газа видны циркулярные выпячивания стенки ободочной кишки (гаустры). Уровни жидкости при наличии оформленного кала в жидком содержимом толстой кишки не имеют ровной поверхности ("зеркала"). При непроходимости толстой кишки с целью уточнения диагноза рекомендуется произвести ирригоскопию или колоноскопию. Лечение: Цель – избежать экстренной операции на высоте непроходимости, подготовить к плановой. Консервативная терапия [если нет перитонита,странгуляции]: -предоперационная коррекция водно-электролитных расстройств -зондовая декомпрессия верхних отделов жкт -сифонная клизма для частичного восстановления пассажа -экстренная колоноскопия с биопсией и [по возможности] завести катетер выше препятствия или установить стент для частичного восстановления пассажа NB! Консервативное лечение в случае отсутствия выраженного эффекта должно производиться не более 3 часов. Оперативное лечение. При любой локализации непроходимости выполняют срединную лапаротомию. Показание к резекции кишки - ее некроз. При опухолевой толстокишечной непроходимости выполняют 1- или 2-этапные операции [в зависимости от стадии опухолевого процесса и выраженности проявлений толстокишечной непроходимости]. Радикальная операция- резекция кишки с опухолью с выведением разгрузочной колостомы [операция Гартмана]. Паллиативная операция- наложение разгрузочной колостомы без резекции опухоли или обходного анастомоза в обход опухоли. Жизнеспособность кишки оценивают по: -цвету [синюшный, темно-багровый,черный-необратимые ишемические изменения] -состоянию серозной оболочки кишки [отечная,матовая,тусклая брюшина-при некрозе кишки] -состоянию перистальтики [пальпация и поколачивание не инициируют перистальтическую волну] -пульсации артерий брыжейки Билет № 70 Рак нисходящей ободочной кишки → кишечная непроходимость Выделяют 4 стадии рака ободочной кишки. I стадия - небольшая ограниченная опухоль в толще слизистой оболочки или подслизистого слоя. Метастазов в лимфатические узлы нет. II А стадия - опухоль больших размеров, но занимает не более полуокружности кишки, не выходит за ее пределы, без метастазов в регионарные лимфоузлы. II Б стадия - опухоль того же или меньшего размера с одиночными метастазами в ближайшие лимфатические узлы. III А стадия - опухоль занимает более полуокружности кишки, прорастает всю ее стенку или соседнюю брюшину, без метастазов в регионарные лимфатические узлы. III Б стадия - опухоль любого размера при наличии множественных метастазов в регионарные лимфоузлы. IV стадия - обширная опухоль, прорастающая в соседние органы, с множественными метастазами в регионарные лимфатические узлы или любая опухоль при наличии отдаленных метастазов. Клиническая картина зависит от локализации опухоли, типа ее роста, размеров, наличия осложнений. Почему: Эпизодическая боль схваткообразного характера в левом подреберье, запора в течение последних трех лет, вздутие, примесь темной жидкой крови и слизи к каловым массам объемом до 50-100 мл. После дефекации сохранение неполного опорожнения кишечника, тяжесть и вздутие живота. Кровянистая слизь в ампуле. Анемия. Диагностика: Колоноскопия с биопсией новообразования для морфологической верификации диагноза. Лечение: Лечение рака ободочной кишки хирургическое. Лучевая и химиотерапия малоэффективны. Выбор метода хирургического вмешательства зависит от локализации опухоли, наличия или отсутствия метастазов и осложнений, общего состояния больного. При отсутствии осложнений (перфорации, непроходимости) и метастазов выполняют радикальные операции - удаление пораженных отделов кишки вместе с брыжейкой и регионарными лимфоузлами. При раке правой половины ободочной кишки выполняют правостороннюю гемиколэктомию (удаляют терминальный отдел подвздошной кишки длиной 15-20 см, слепую, восходящую и правую половину поперечной ободочной кишки) с наложением илеотрансверзоанастомоза. При раке средней трети поперечной ободочной кишки производят резекцию поперечной ободочной кишки, завершая ее колоколоанастомозом по типу конец в конец. При раке левой половины ободочной кишки производят левостороннюю гемиколэктомию (удаляют часть поперечной ободочной кишки, нисходящую ободочную и часть сигмовидной кишки) с наложением трансверзосигмоанастомоза. При наличии неудаленной опухоли или отдаленных метастазов производят паллиативные операции, направленные на предупреждение кишечной непроходимости (илеотрансверзоанастомоз, трансверзосигмоанастомоз и др.), наложение противоестественного заднего прохода. Билет № 72 Желчнокаменная болезнь Основным местом образования желчных конкрементов является желчный пузырь, в очень редких случаях — желчные пути. Выделяют три основные причины их образования: застой желчи в пузыре, нарушение обмена веществ, воспалительные изменения в стенке желчного пузыря. Клиника: Клинические формы желчекаменной болезни: - латентная (камненосительство), - диспептическая, - болевая приступообразная, - болевая торпидная, - рак желчного пузыря Желчнокаменная болезнь может протекать бессимптомно. Наиболее часто желчнокаменная болезнь проявляется печеночной (желчной) коликой. Причинами возникновения болевого приступа являются ущемление конкремента в шейке желчного пузыря или пузырном протоке, повышение давления в желчном пузыре или протоках вследствие нарушения оттока желчи. Так же часто приступ печеночной колики сопровождается тошнотой и многократной рвотой с примесью желчи, не приносящей облегчения. Определяются положительные симптомы Ортнера, Георгиевского—Мюсси (болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы). Диагностика: УЗИ, Рентгенологические исследования, эндоскопические методы, лапароскопический метод. Лечение: Консервативное (диета и прием спазмолитиков) Лекарственное растворение желчных камней (препараты урсодезоксихолевой и хенодезоксихолевой кислот (хенофальк, хеносан)) Экстракорпоральная ударно-волновая литотрипсия (метод направлен на устранение следствия заболевания, а не на его причину, необходима поддерживающая терапия урсодезоксихолевой - 15 - кислотой, к тому же успешное дробление не исключает повторного камнеобразования) Хирургический (оперативный). Радикальным вмешательством, ведущим к полному выздоровлению больного, является оперативное удаление желчного пузыря - холецистэктомия. Виды холецистэктомий: - холецистэктомия из лапаротомного доступа (срединного или косого). При необходимости дополняемая вмешательством на желчных протоках; - мини-лапаротомия с элементами «открытой» лапароскопии. - лапароскопическая холецистэктомия (видеомониторная). При наличии необходимого оборудования и достаточной квалификации хирурга, также может быть дополнена вмешательством на протоках; При холецистэктомии путем лапаротомии используют традиционные доступы Кохера, Федорова (разрезы в правом подреберье), трансректальный разрез и верхнесрединную лапаротомию. Удаление желчного пузыря производится двумя методами - от шейки или от дна. Преимущественно выполняют холецистэктомии от шейки, при этом к выделению желчного пузыря из ложа печени приступают после выделения, пересечения и перевязки пузырной артерии и пузырного протока. В основу холецистэктомии из минилапаротомного доступа положен принцип малого разреза брюшной стенки и создание с помощью специальных крючков-зеркал раны, достаточной для адекватного осмотра и необходимых манипуляций Билет № 73 Кишечная непроходимость Классификация: Предложено много различных классификаций, но наиболее чаще кишечную непроходимость различают: По происхождению: врожденную и приобретенную. По течению: острую и хроническую. По степени нарушения пассажа содержимого по кишечнику: частичную и полную. По механизму возникновения: механическую и динамическую. По наличию расстройств кровообращения в кишечнике: обтурационную (без участия брыжейки), странгуляционную (с участием брыжейки) и сочетанную. По локализации: тонкокишечную - высокую - на уровне тощей кишки и низкую - на уровне подвздошной кишки; толстокишечную - правая и левая половина ободочной кишки. С точки зрения оказания неотложной врачебной помощи наибольшее значение имеет острая кишечная непроходимость. Острая кишечная непроходимость. В зависимости от механизма развития острая кишечная непроходимость (ОКН) подразделяется на два вида - механическую и динамическую. 1. Механическая включает: а) обтурационную: интраорганную - глистная инвазия, инородные тела, каловые или желчные камни; интрамуральную - болезнь Крона, опухоль, туберкулез, рубцовая стриктура; экстраорганную - киста брыжейки, забрюшинная опухоль, киста яичника, опухоль придатков, матки; б) странгуляционную - заворот, узлообразование, внутреннее ущемление (нарушение внутриорганного и мезентериального кровообращения вследствие вовлечения брыжейки); в) сочетанную (смешанную) – инвагинацию или спаечную непроходимость, сочетающие странгуляционные и обтурационные компоненты 2. Динамическая включает: а) паралитическую, развивающуюся вследствие пареза кишечника (перитонит, забрюшинная флегмона или гематома, пневмонии, плеврит, инфаркт миокарда) б) спастическую - отравление солями тяжелых металлов, свинцом («свинцовая колика»), глистная инвазия, заболевание нервной системы, истерия, дискинезия. Клиника: схваткообразные боли в животе, многократная рвота, не отхождение кала и газов, вздутие живота. Начало заболевания бывает чаше всего внезапным, острым. Нередко состояние шока: бледность, прострация, падение пульса, холодный пот (вследствие депонирования крови в брюшной полости). Живот - неравномерно и локально при механической непроходимости вздут. Видна асимметрия живота с видимой перистальтикой. При пальпации живота отмечается болезненность во всех отделах. При развитии перитонита пальпация живота становится болезненной, а симптом Щеткина-Блюмберга положительным. Напряжение мышц перед ней брюшной стенки становится более выраженным. При аускультации определяется «шум падающей капли» (симптом Вильмса-Спасокукоцкого). Диагностика: Лабораторные методы исследования Рентген. На обзорной рентгенограмме брюшной полости выявляют раздутые петли кишечника, образующие светлые дуги, направленные выпуклостью вверх (чаши Клойбера). При контрастной энтерографии (проба Шварца), зондовой энтерографии происходит задержка прохождения контрастного вещества в месте непроходимости. Эндоскопия. Колоноскопия. Лапароскопия. УЗИ. Отмечается растяжение кишки с горизонтальным уровнем жидкости в петлях и наличие выпота в брюшной полости, а иногда абсцесс, инфильтрат, опухоль. Лечение: Консервативное и оперативное. Консервативные мероприятия: постоянную декомпрессию верхних отделов пищеварительного тракта через назогастральный или интестинальный зонд; интенсивную инфузионную терапию с целью коррекции водно-электролитных, белковых нарушений, энергетических потерь, нарушений гемодинамики, микроциркуляции, для дезинтоксикации; проведение очистительных и сифонных клизм. Хирургическая тактика А) при острой кишечной непроходимости предусматривает: выбор оптимального хирургического доступа; тщательную ревизию брюшной полости; устранение причины и уровня непроходимости; оценка жизнеспособности кишки в зоне препятствия и определение показаний к ее резекции; установление границ резекции измененной кишки и ее выполнение; санация и дренирование брюшной полости при наличии перитонита; выбор метода декомпрессии кишечника. Б) при обтурационной непроходимости ободочной кишки на почве рака независимо от стадии заболевания и объема операции предполагает: разрешение кишечной непроходимости и выполнение радикального оперативного вмешательства. Осложнения послеоперационного периода: 1. Некроз странгуляционной петли кишки. 2. Кровотечение. 3. Несостоятельность швов анастомоза. 4. Абсцессы брюшной полости 5. Кишечные свищи. 6. Спаечная болезнь брюшины. |
