аа. Программа (лечебный факультет) асептика
 Скачать 1.31 Mb. Скачать 1.31 Mb.
|
|
Пробы для проверки нахождения иглы в перидуральном пространстве: после проникновения в перидуральное пространство иглы из нее удаляют мандрен и присоединяют шприц с физиологическим раствором, содержащим пузырек воздуха; при надавливании на поршень пузырек сжимается и пружинит, если игла не проникла в перидуральное пространство; при попадании иглы в перидуральное пространство физиологический раствор без сопротивления поступает в него, а пузырек воздуха не сжимается; симптом "висячей капли" Гутиерреца - когда конец иглы находится в желтой связке, из иглы удаляют мандрен, на повильон ее навешивают каплю анестетика или физиологического раствора, затем иглу осторожно продвигают вперед и при попадании ее в перидуральное пространство капля засасывается, поскольку в нем отрицательное давление. Предосторожность!!! Нельзя отсасывать шприцем спинномозговую жидкость для определения места нахождения иглы, т.к. повышение отрицательного давления в перидуральном пространстве приводит к разрыву капилляров и кровотечению. Перидуральную анестезию используют как самостоятельный метод обезболивания, а так же в сочетании с ингаляцией закиси азота с кислородом или с ИВЛ. Длительная перидуральная анестезия применяется в послеоперационном периоде для лечения боли, пареза кишечника и т.д. Для этого через иглу, находящуюся в перидуральном пространстве, вводят катетер, на наружный конец его надевают канюлю с "заглушкой", катетер закрепляют к коже пластырем. Осложнения перидуральной анестезии встречаются редко - расстройства гемодинамики и дыхания, токсическое действия анестетика, неврологические осложнения, инфекционные осложнения (см. осложнения спинномозговой анестезии). 954.Внутривенная анестезия. ОБЩАЯ ВНУТРИВЕННАЯ АНЕСТЕЗИЯ Используется при непродолжительных, небольших по объему операциях. Классификация общая тотальная внутривенная анестезия – все анестетики вводят внутривенно; сочетанная анестезия - наряду с внутривенной анестезией больной получает ингаляционный компонент. Лекарственные средства для общей внутривенной анестезии: тиопентал натрия; гексобарбитал; пропофол; кетамин. Используемые препараты не всегда гемодинамически стабильны (за исключением кетамина) и в ряде случаев токсичны. Возможна их передозировка, следствием чего является остановка дыхания или сердца. Поэтому во время проведения внутривенной анестезии в операционной необходимо наличие наркозного аппарата для немедленного проведения ИВЛ. Для периода поддержания анестезии целесообразно пользоваться автоматическим шприцем-дозатором, а при его отсутствии - капельным или дробным (болюсным) методом введения препарата. Положительные качества общей внутривенной анестезии - быстрое и приятное засыпание, отсутствие периода возбуждения. Недостатки - кратковременность анестезии, что не позволяет использовать для продолжительных операций, затруднительный контроль глубины наркоза. О глубине общей внутривенной анестезии судят по величине зрачков, реакции их на свет, роговичному рефлексу, движению глазных яблок. Зрачки должны быть узкими или слегка расширенными с хорошей реакцией на свет, роговичный рефлекс сохранен, глазные яблоки плавающие. КОМБИНИРОВАННАЯ (МНОГОКОМПОНЕНТНАЯ) ОБЩАЯ АНЕСТЕЗИЯ МИОРЕЛАКСАНТАМИ Комбинированная (многокомпонентная) общая анестезия – анестезия, во время проведения которой используют несколько анестетиков, миорелаксантов, анальгетиков и других препаратов. Сочетание различных препаратов, каждый из которых имеет свою точку приложения, позволяет уменьшить дозы препаратов широкого воздействия и сделать анестезию более эффективной и безопасной. Миорелаксанты используют в основном для облегчения интубации трахеи и поддержания расслабления скелетной мускулатуры больного, что обеспечивает комфортные условия для работы хирурга и адекватной ИВЛ. Поскольку миорелаксанты не обладают аналгезирующими свойствами, во время операции анестезиолог должен вводить сильные управляемые анальгетики и нейролептики для обеспечения адекватной анестезии. Наиболее общепринятая методика — сочетание барбитуратов ультракороткого действия, пропофола или севофлурана (у детей) для индукции с последовательным введением перед интубацией трахеи анальгетиков (фентанила) и миорелаксантов. Для поддержания анестезии используют ингаляционный или внутривенный компонент, недеполяризующий миорелаксант в зависимости от длительности операции и анальгетик (фентанил) либо дробно, либо с помощью автоматического шприца-дозатора. 456.Внутрикостная анестезия ВНУТРИКОСТНАЯ АНЕСТЕЗИЯ Является разновидностью внутривенной регионарной анестезии. Достигается введением анестетика в интенсивно кровоснабжающееся губчатое вещество кости сегмента конечности, отключенного от общего кровотока наложением жгута. Внутрикостно введенный анестетик попадает в венозную систему конечности, откуда диффундирует в ткани, вызывая их обезболивание и релаксацию мышц ниже наложения жгута. Показания: операции на верхней и нижней конечности (хирургическая обработка ран мягких тканей, репозиция отломков при открытых и закрытых переломах, вправление вывихов, ампутации, последствия травм). Противопоказания: операции на уровне верхней трети плеча или бедра; воспалительные изменения мягких тканей в зоне введения иглы в кость; признаки анаэробной инфекции; сосудистые заболевания оперируемой конечности (варикозное расширение вен, тромбофлебит, облитерирующие заболевания артерий – тромбангиит, атеросклероз) операции продолжительностью более 1,5 часов - 2 часов. Оснащение: игла длиной около 6 см и диаметром 1 —1, 5 мм со срезом 45 гр и плотно прилегающим мандреном, затупленный конец которого несколько выступает из просвета иглы; жгут (эластический резиновый бинт или пневматическая манжетка от аппарата для измерения артериального давления); анестетик (новокаин 0,25-0,5-1%, лидокаин 0,25-0,5% или тримекаин 1% до 100 мл); шприцы 5 мл – 10мл - 20 мл для анестезии мягких тканей над местом пункции кости. Техника: оперируемую конечность на 3-5 минут поднимают вверх для обескровливания. Затем ее изолируют от общего кровотока путем наложения эластического резинового бинта или манжеты тонометра. Жгут на конечность необходимо накладывать таким образом, чтобы между местом пункции и жгутом был сустав, или на уровне верхней трети диафиза кости, когда раствор новокаина вводят через дистальный эпифиз. В противном случае анестезирующий раствор, устремляясь по внутрикостным сосудам выше уровня жгута, быстро поступает в общий круг кровообращения и желаемого обезболивания получить не удается (рис.4. 6). 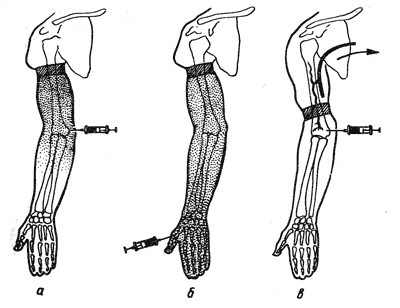 Рис.4.6. Распространение анестетика в зависимости от места его введения и уровня наложения жгута a — введение анестетика в мыщелок плеча; б — введение анестетика в I пястную кость; в—при неправильно наложенном жгуте анестезирующее вещество уходит в общий кровоток сдавливание конечности жгутом производится только до исчезновения пульса на периферических артериях конечности. При использовании пневматической манжетки достаточно поднять в ней давление на 50 - 75 мм.рт.ст. выше систолического давления больного; в месте предполагаемого введения иглы в кость тонкой иглой послойно анестезируют мягкие ткани, затем продвигают иглу до упора в кость и под надкостницу медленно вводят 1-2 мл анестетика. Анестезирующее вещество вводят на верхней конечности в мыщелки плеча, локтевой отросток, кости кисти, на нижней — в мыщелки бедра, лодыжки, пяточную кость. вращательными движениями специальную иглу, с находящимся в ней мандреном, вводят в области эпифиза или диафиза кости на глубину 1-1,5 см в губчатую часть, после чего мандрен извлекают; признаками правильного введения иглы в кость являются: ощущение хруста и преодоление сопротивления при прокалывании кортикального слоя эпифиза,прочная фиксация иглы в кости, получение крови и капелек жира при аспирации шприцем; болезненность при введении первых порций анестетика и вытекание из иглы его капель, окрашенных кровью; внутрикостно медленно вводят анестетик, если используют новокаин, то вначале вводят 5-10 мл 1% раствора, что приводит к блокаде барорецепторов костномозгового канала, затем - 0,25% или 0,5% раствор новокаина в необходимом количестве. При операциях на верхней конечности, стопе и голени используют 100—150 мл, на бедре — 150—200 мл 0,25% раствора новокаина. обезболивание наступает при появлении белых пятен на коже; при использовании новокаина анестезия наступает через 5-8 минут, тактильная чувствительность выключается через 12-15 минут, что проверяется раздражением кожи острием инъекционной иглы или щипковыми движениями зажима, глубокая проприоцептивная чувствительность и двигательная активность мышц - через 20-25 минут; по ходу операции из-за боли, вызванной сдавливанием мягких тканей жгутом, его можно переложить несколько ниже в зону уже анестезированных тканей; за 15-20 минут до завершения операции для профилактики токсического действия новокаина, вследствие поступления его в общий кровоток после снятия жгута, подкожно вводят 1 мл 10% раствора кофеина; после завершения операции, для предупреждения быстрого всасывания новокаина, жгут снимают медленно; анестезия сохраняется еще 10-15 минут после снятия жгута. Осложнения надлом иглы, происходит при заточке ее конца под острым углом (45 градусов и менее), оптимальный срез кончика иглы 60 градусов; интоксикационно-резорбтивное действие анестетика после снятия жгута (профилактика: соблюдение дозировки анестетика, медленное или прерывистое снятие жгута, введение перед снятием жгута кофеина, включение в премедикацию барбитуратов или бензодиазепинов); парезы, возникают если превышено время наложения жгута (на верхней конечности - 60 минут, на нижней - 90 минут) или чрезмерно растянут жгут (эластические резиновые бинты накладывать на матерчатые прокладки и натягивать умеренно); остеомиелит; жировая эмболия. 458.Проводниковая анестезия. Может осуществляться подведением анестетика к периферическим нервным стволам (стволовая анестезия: по Оберсту – Лукашевичу, межреберная анестезия и др.), нервным сплетениям (плексусная анестезия), нервным ганглиям (паравертебральная) или нервным корешкам спинного мозга в субдуральном (спинномозговая) или перидуральном пространстве (перидуральная анестезия). При проводниковой анестезии используют более концентрированные растворы анестетиков чем при местной инфильтрационной анестезии и вводят их пери - или эндоневрально. Общие правила выполнения проводниковой анестезии: Раствор анестетика по возможности следует вводить периневрально — как можно ближе к нерву. Это обычно устанавливают по появлению парестезии при введении иглы. Необходимо избегать эндоневральных инъекций, а при таковых вводить медленно небольшие объемы раствора анестетика (3 – 5 мл). Остальное количество раствора анестетика инъецировать периневрально. Следует избегать внутрисосудистых инъекций, для чего при выполнении блокады неоднократно проводят аспирационную пробу (при продвижении иглы периодически подтягивают поршень на себя – при появлении в шприце крови ход иглы изменяют); Учитывая индивидуальную особенность топографии нервов для «гарантированного» обеспечения анестезии кончик иглы во время блокады нужно перемещать перпендикулярно ходу нерва, раствор анестетика — вводить веерообразно. Следует использовать оптимальную концентрацию адреналина в растворе анестетика — 1 : 200000 — и добавлять его к раствору анестетика непосредственно перед выполнением блокады. Необходимо использовать только определенные концентрации анестезирующих препаратов, не превышать их максимально допустимые дозы. Иглы, применяемые для проводниковой анестезии, должны быть острыми, заточенными под углом 45 – 60°. Место введения большой иглы через кожу (иглы для проводниковой анестезии) следует предварительно анестезировать внутрикожным введением раствора анестетика через тонкую иглу, создавая так называемую «лимонную корочку». В состав премедикации целесообразно включать барбитураты или производные бензодиазепина как неспецифические антагонисты токсического действия местных анестетиков. Стволовая проводниковая анестезия пальцев (рук и ног) по Оберсту – Лукашевичу. При проведении анестезии следует учитывать, что каждый палец иннервируется четырьмя нервами: двумя дорзальными и двумя плантарными, располагающимися вдоль соответствующих поверхностей пальца. Показания: воспалительные заболевания пальцев (панариций); ранения пальцев без повреждения сухожилий; удаление доброкачественных опухолей. Анестетики 1% - 2% новокаин; 1% - 2% лидокаин (ксикаин, ксилокаин); 1% - 2% тримекаин (мезокаин); 0,5% маркаин (бупивакаин, карбостезин); 1% - 2% ультракаин; прилокаин (цитанест, ксилонест); мепивакаин (карбокаин, скандикаин). Техника (рис.4.4): На основание пальца накладывают жгут, дистальнее которого на тыльной поверхности основной фаланги проводят анестезию кожи, подкожной клетчатки и далее продвигают иглу, продолжая вводить раствор новокаина, до кости. После этого иглу несколько подтягивают и перемещают поочередно на обе стороны кости, вводят по 2—3 мл 1—2% раствора новокаина. Предостережения: введение анестетика в ткани тем болезненней, чем ближе к очагу воспаления проводится блокада; ацидоз тканей в очаге воспаления снижает эффективность анестезирующего вещества. |
