Эрнандес Е.И. - Косметический пилинг - теоретические и практические аспекты. Эрнандес Е.И. - Косметический пилинг - теоретические и практичес. Сборник статей. Общ ред. Е. И. Эрнандес. М. Ооо Фирма Клавель
 Скачать 3.86 Mb. Скачать 3.86 Mb.
|
|
Пилинг по методу доктора Крулига Ольга Цезарь Людмила Антонова По данным отечественных и зарубежных исследователей, за последние десятилетия значительно возрос интерес к эстетическим недостаткам и методам их коррекции. Возникающие изменения в виде пигментных пятен, акне, кератозов, морщин неблагоприятно влияют на психоэмоциональную сферу женщин, порождают чувство неуверенности, неполноценности, снижают трудовые и духовные возможности. Все эти изменения приводят к поиску результативных методов коррекции, обеспечивающих стойкий по времени результат. Сейчас в арсенале косметологов появилось много новых методик, направленных на устранение и профилактику эстетических недостатков. Один из самых распространенных методов — пилинг. Термин пилинг происходит от английского to peel (снимать кожуру, чистить). В зависимости от способа воздействия различают ультразвуковой, механический, химический и лазерный пилинги. По глубине воздействия пилинги делятся на поверхностные,средние и глубокие. При поверхностном удаляется роговой слой эпидермиса. При среднем — несколько слоев эпидермиса. При глубоком отшелушивание происходит на всю глубину эпидермиса. Самый древний пилинг — химический. Химический пилинг — это ускорение, активизация естественного отшелушивания и химическая шлифовка кожи посредством специальных веществ. Он решает следующие проблемы: борется со старением кожи, разглаживает морщины, устраняет пигментные пятна, сглаживает рельеф кожи, подтягивает кожу, улучшает цвет лица, улучшает свойства кожи. В основе механизма химического пилинга лежат три принципа: стимуляция роста эпидермиса посредством удаления рогового слоя, разрушение определенного числа слоев кожи вместе с имеющимися недостатками, вызов глубокой воспалительной реакции, которая обуславливает перестройку тканей дермы. Сейчас в нашей стране используются несколько видов химических пилингов: гликолевый, трихлоруксусный. феноловый. Наша клиника первая в стране освоила новый вид химического пилинга — пилинг по методу доктора Крулига. Методика разработана доктором Эдуардо Крулигом, президентом Международной ассоциации хирургов-пластиков. Доктор Крулиг — венесуэлец. Он предложил свой метод прежде всего как средство борьбы с фотостарением кожи, т.е. старением вследствие солнечного облучения, при котором кожа становится шероховатой, уплотненной, чрезмерно и неравномерно пигментированной. Угревая сыпь и постакневые рубцы также являются показаниями к применению пилинга. Приоритетные зоны пилинга — это открытые участки кожи, больше всего страдающие от воздействия внешней среды, а также зоны с высокой концентрацией сальных желез и обладающие развитой сосудистой сетью: лицо, шея, зона декольте, руки. Это также идеальный пилинг для коррекции морщин, глубоких складок, так как имеет довольно выраженный эффект подтяжки кожи лица. Положительные отличия этого пилинга от известных нам состоят в следующем: в первую очередь, этот метод «сухой», во-вторых, он безболезнен, кроме того:
Мы знаем, что при трихлорацетатном Пилинге происходит коагуляция белка кожной ткани, при гликолевом пилинге — расплавление межклеточных связей. При пилинге по методу Крулига происходит дегидратация нескольких слоев эпидермиса и сухое удаление их в виде тонкой целлофаноподобной пленки. По глубине воздействия этот пилинг средний — до 0,4-0,6 мм. Для сравнения: при использовании фруктовых кислот мы имеем поверхностный пилинг до 0,06 мм. Пилинги с использованием фенола и трихло-рацетатной кислоты более глубокие. От глубоких пилингов пилинг по методу Крулига выгодно отличается отсутствием токсичности и атравматичностью. Что касается болевых ощущений, то они присутствуют скорее в виде жжения,которое легко снимается при использовании вентилятора. Применение данного пилинга не требует обезболивания. Показаниями к пилингу являются: фотостарение, кератозы, возрастные изменения кожи, мелкие морщины, угри, постакневые рубцы, гиперпигментация кожи. Противопоказаниями являются: беременность, пероральный прием ретиноидов за полгода до пилинга, гликолевый пилинг за две недели до пилинга, индивидуальная непереносимость к составляющим, тонкая, атрофичная кожа. На глубину пилинга влияют г-ледующие факторы: _ состав и концентрация раствора,
Полезный эффект, ожидаемый от дерматологического пилинга, зависит от очень важного этапа восстановления, требующего надлежащего врачебного контроля. Необходимо динамическое наблюдение лечащего врача. В этот период врач может назначить средства для обработки эритемы. Это могут быть увлажняющие маски, противовоспалительные, рано-заживляющие, регенерирующие препараты. Эти средства наносятся 2-3 раза в день. Пациент предупреждается о необходимости соблюдать щадящий режим, избегать физических нагрузок, сопровождающихся потовыделением, избегать инсоляции. До снятия пленки обезвоженного эпидермиса не умываться. А также не отрывать частички отслаивающегося эпидермиса самостоятельно. Соблюдение этих принципов позволяет избежать осложнений. Эритема угасает в течение 1-2 недель. Если эритема выраженная и длительно не регрессирует, можно назначить нефторсодержащие стероидные мази или кремы. Всем пациентам рекомендуются гидратант-ные ухаживающие кремы, неспиртовые лосьоны, вместо мыла — нейтральные гели и шампуни. Как в любом другом пилинге, в данном случае имеется риск постпи-линговой пигментации. Для предупреждения этого осложнения на шестой день от снятия пленки начинаем использовать крем «Амелан М». Этот крем разработан доктором Эдуардо Крулигом для лечения избыточной пигментации и профилактики пигментообразования после пилинга. Это средство действует на уровне меланогенеза. Действующие вещества препарата блокируют фермент тирозиназу, тем самым нарушая синтез меланина. Кроме того, этот крем содержит солнцезащитный фильтр с индексом 40. Для воздействия на уровне меланогенеза необходимо, чтобы действующие вещества накопились в эпидермисе, поэтому амелан используется длительно как для профилактики,так и для лечения гиперпигментации. Схема назначения «Амелана» в постпилинговом периоде называется 3-2-1. Т.е. три раза в день—первая неделя, 2 раза в день—вторая неделя, 1 раз в день— третья неделя и последующий месяц, а возможно, и несколько месяцев. С точки зрения исполнения, данный пилинг является простой процедурой. Однако требует теоретической и практической подготовки, соответствующей квалификации. Это, безусловно, врачебная процедура. Эффект отданной процедуры удовлетворяет пациентов, так как кожа становится гладкой, подтянутой, мелкие морщины исчезают, угревая сыпь регрессирует, мелкие шрамы сглаживаются, происходит депигментация. После повторных процедур пилинга эффект усиливается. Место данной методики среди других методов пилинга значительно, ввиду его доступности, эффективности и безопасности. Профессиональный, вдумчивый подход, немного навыка — и вы сможете с успехом лечить последствия преждевременного старения и другие эстетические изъяны. Глава 3. Лазерная дермабразия Лазеры против морщин Борис Еремеев Карен Калайджян Введение, или Легко ли менять кожу? Пластическая операция считается самым верным способом избавления от морщин. Однако исход омолаживающих процедур не всегда оправдывает надежды пациента. Почти все методики удаления морщин работают только рука об руку с природой, поэтому их эффективность напрямую зависит от восстановительного потенциала кожи. В настоящее время принято считать, что радикальное избавление от морщин с долговременным косметическим эффектом возможно лишь в тех случаях, когда появление морщин обусловлено не биологическим возрастом кожи, а различными внешними факторами. С самого рождения и до глубокой старости кожа оберегает нас от агрессивного действия внешней среды, сама же испытывает его на себе в полной мере. И поэтому признаки старения, так огорчающие женщин, являются не только приметами времени, но и летописью сражений клеток кожи с различными внешними факторами. Согласно современным представлениям ранние морщины появляются главным образом из-за ультрафиолетового излучения. Ученые считают такое старение (фотостарение) совершенно самостоятельной формой старения, которая отличается по своим проявлениям от истинного старения (хроностарения). К основным признакам фотостарения относят кератоз (увеличение толщины рогового слоя), эластоз (накопление атипичных эластических волокон в межклеточном веществе дермы), пигментные нарушения (лентиго, или печеночные пятна), ангиоэкта-зии (сосудистые звездочки) [1]. Причиной фотостарения является прямое УФ-индуцированное повреждение клеток эпидермиса, межклеточного вещества дермы, фибробластов, клеток Лангерганса, тучных клеток и меланоцитов. Помимо чисто эстетических проблем, фотостарение таит в себе угрозу для здоровья и жизни человека, так как поврежденные УФ-излучением клетки могут давать начало злокачественным опухолям, таким, как меланома. В связи с этим усилия многих исследователей направлены на поиск средств для предотвращения фотостарения (солнцезащитные средства, антиоксиданты) и для устранения его последствий. Среди средств, используемых в настоящее время для борьбы с фотостарением, можно выделить антиоксиданты, которые противостоят окислительному стрессу в коже, и различные отшелушивающие агенты — ретиноевую кислоту, AHA [2]. В последнее время все большую популярность приобретают методики лечения фотостарения, при которых практически полностью удаляют эпидермис (глубокий пилинг). Такая процедура не только способствует обновлению и омоложению кожи, но и предупреждает злокачественные новообразования, так как потенциально опасные клетки удаляются вместе с эпидермисом. Точный механизм разглаживания кожи, которое наблюдается после глубокого пилинга, остается неясным. Вероятно, определенную роль здесь играют разрастание соединительной ткани (фиброз) в ответ на повреждение и общая мобилизация регенеративных процессов в коже (активация ферментов, которые разрушают стареющий коллаген, усиление синтеза нового коллагена и гликозаминогликанов, усиленное деление клеток базального слоя эпидермиса). Не исключено, что причины исчезновения морщин при разных видах пилинга также разные. Исследователи единодушны лишь в одном — хороший результат возможен при любом виде глубокого пилинга, но любой вид глубокого пилинга связан с риском. Для лечения фотостарения кожи применяются химический пилинг высокими концентрациями AHA (до 70%), трихлоруксусной кислотой или производными фенола (резорцин), механическое удаление эпидермиса (дермабразия), а также комплексные методики, когда дермабразия сочетается с химическим пилин-гом. В последние годы все более популярной методикой обновления кожи становится лазерная шлифовка [3]. Клинические исследования показывают, что при лазерной шлифовке кожи эффективно удаляются поверхностные морщины, происходит обновление эпидермиса и межклеточного вещества дермы, что приводит к устранению гиперкератоза и эластоза. Однако как врачей, проводящих лазерную шлифовку, так и их пациентов беспокоит возможность осложнений при данной процедуре — немедленных или отдаленных. Чтобы решить, насколько безопасна лазерная шлифовка и кому она показана, необходимо хорошо представлять себе механизм действия лазерного излучения на биологическую ткань, знать, что происходит в коже после проведения процедуры и от каких факторов зависит благоприятный исход операции [4]. Лазерная шлифовка Термин «лазерная шлифовка» лишь в слабой степени отражает сущность процедуры, которая в англоязычной литературе называется Laser Skin Resurfacing (сокращенно — LSR), т.е. обновление кожи с помощью лазера. В ее основе лежит феномен фотоабляции — почти мгновенное испарение (вапоризация) ткани под действием высоких температур. Чтобы абляция произошла, необходимо быстро разогреть ткань до нескольких сотен градусов. Если проследить тепловые эффекты лазерного излучения по возрастающей, то можно выделить следующие диапазоны:
Лазерная шлифовка кожи имеет два важных преимущества перед другими видами глубокого пилинга:
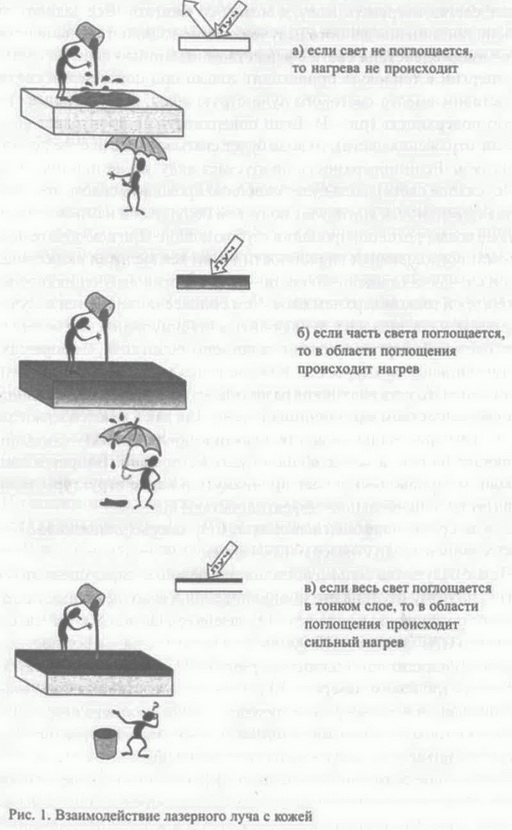
Остановимся на последнем пункте более подробно. Световой луч одной и той же энергии, излучаемый различными видами лазеров, может слегка нагревать кожу, а может ее сжигать. Все зависит от степени поглощения данного излучения кожей. Один из основных законов взаимодействия света с веществом гласит, что переход световой энергии в тепловую происходит только при поглощении света. Представим вместо светового луча струю воды, которая падает на некую поверхность (рис. 1). Если поверхность не пропускает воду (аналог отражения света), то вода будет скатываться с нее, не проникая вглубь. Если поверхность пропускает воду, но не поглощает ее (пропускание света), вода будет свободно проходить сквозь нее. Чем лучше поверхность впитывает воду, тем больше она намокает и тем меньше воды (фотонов) пройдет в глубокие слои. При исключительно высокой поглощающей способности ткани вся вылитая на нее вода (или в случае поглощенного света — вся энергия излучения) сосредоточится в тонком верхнем слое. Чем сильнее поглощается излучение, тем меньше шансов у луча пройти в глубину ткани, тем большая часть световой энергии придется на поглощающий слой, следовательно, тем сильнее он нагреется. Каждое вещество имеет свой спектр поглощения, то есть излучение разных длин волн поглощается одним и тем же веществом в различной степени. Так как в коже содержится смесь самых различных веществ, практически любое излучение, попадающее на нее, в конце концов будет поглощено. Вопрос в том, насколько глубоко оно успеет проникнуть и какие структуры кожи поглотят его с наибольшей эффективностью [5]. Д 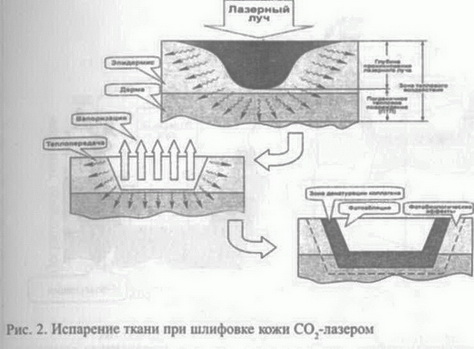 ля лазерной шлифовки используют С02-лазеры (длина волны 10,6 мкм) и эрбиевые ИАГ-лазеры* (29,4 мкм). ля лазерной шлифовки используют С02-лазеры (длина волны 10,6 мкм) и эрбиевые ИАГ-лазеры* (29,4 мкм).Такое излучение сильно поглощается водой, которая содержится в коже, поэтому глубина его проникновения в кожу невелика. Коэффициент поглощения в воде для С02-лазера составляет 800 см"1, а для эрбиевого ИАГ-лазера — 12 000 см-1, то есть на порядок больше. Для кожи коэффициент поглощения излучения С02-лазера составляет 600 см-1, а для эрбиевого лазера —10 000 см-1. Вследствие такого сильного поглощения вся энергия излучения эрбиевого лазера сосредоточивается в тонком слое кожи толщиной около 1 мкм. Излучение СО,-лазера проникает несколько глубже — до 20 мкм. Р 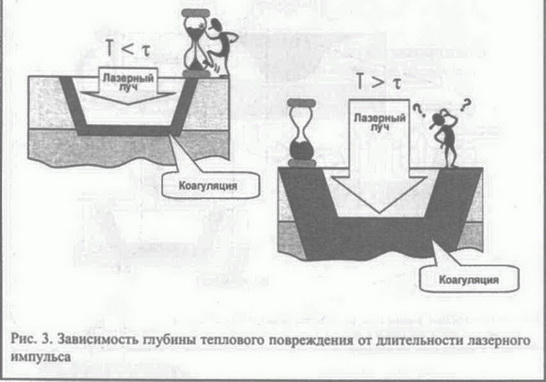 ассмотрим возможные тепловые эффекты для этих двух типов лазера. Излучение попадает на поверхность кожи и поглощается в ее верхнем слое. Соответственно в более глубокие слои пройдет лишь незначительная часть излучения. В слое максимального поглощения (в пределах оптической глубины проникновения) тепловой эффект также будет максимальным (рис. 2). При этом степень повышения температуры будет зависеть, во-первых, от энергии излучения, приходящейся на единицу площади, и, во-вторых, скорости выравнивания температур между нагретыми и холодными участками ткани. ассмотрим возможные тепловые эффекты для этих двух типов лазера. Излучение попадает на поверхность кожи и поглощается в ее верхнем слое. Соответственно в более глубокие слои пройдет лишь незначительная часть излучения. В слое максимального поглощения (в пределах оптической глубины проникновения) тепловой эффект также будет максимальным (рис. 2). При этом степень повышения температуры будет зависеть, во-первых, от энергии излучения, приходящейся на единицу площади, и, во-вторых, скорости выравнивания температур между нагретыми и холодными участками ткани.Е  сли в зоне максимального поглощения наблюдается эффект абляции, то в пограничной зоне (где температура понижается) возможны другие тепловые эффекты, такие, как обугливание, коагуляция или фотобиологическое действие. Чем сильнее теплоотвод, тем труднее поддерживать в зоне максимального поглощения необходимую высокую температуру и тем большая плотность энергии излучения требуется для нагрева ткани. Зону теплового повреждения, примыкающую к зоне абляции, называют зоной пограничного теплового повреждения (в английской терминологии — residual termal damage, RTD). Для того чтобы нагретый участок передал свое тепло окружающим тканям, требуется время, которое называют временем термальной релаксации (t). Для слоя кожи толщиной 20 мкм (оптическая глубина проникновения для СО,-лазера) t = 1 мс, а для слоя толщиной 1 мкм (оптическая глубина проникновения излучения эрбиевого лазера) — 1 мкс. Если продолжительность лазерного импульса превышает t, тепло распространяется за пределы области поглощения, и глубина пограничного теплового повреждения увеличивается (рис. 3). сли в зоне максимального поглощения наблюдается эффект абляции, то в пограничной зоне (где температура понижается) возможны другие тепловые эффекты, такие, как обугливание, коагуляция или фотобиологическое действие. Чем сильнее теплоотвод, тем труднее поддерживать в зоне максимального поглощения необходимую высокую температуру и тем большая плотность энергии излучения требуется для нагрева ткани. Зону теплового повреждения, примыкающую к зоне абляции, называют зоной пограничного теплового повреждения (в английской терминологии — residual termal damage, RTD). Для того чтобы нагретый участок передал свое тепло окружающим тканям, требуется время, которое называют временем термальной релаксации (t). Для слоя кожи толщиной 20 мкм (оптическая глубина проникновения для СО,-лазера) t = 1 мс, а для слоя толщиной 1 мкм (оптическая глубина проникновения излучения эрбиевого лазера) — 1 мкс. Если продолжительность лазерного импульса превышает t, тепло распространяется за пределы области поглощения, и глубина пограничного теплового повреждения увеличивается (рис. 3).Т 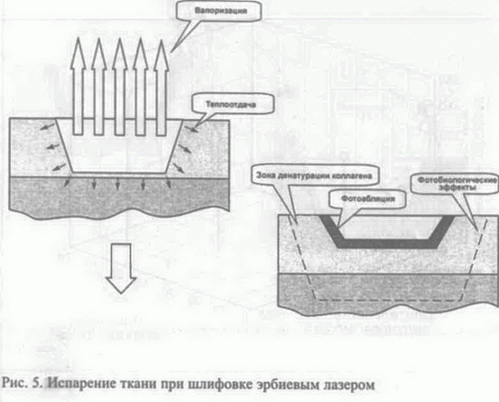 епловые эффекты зависят от плотности энергии лазерного излучения. Для того чтобы произошла абляция, необходимо, чтобы плотность энергии излучения превышала некую пороговую величину. Для СО,-лазеров она составляет от 5 Дж/см2 (1 мс импульс) до 15 Дж/см2 (более длинные импульсы). Порог абляции эрбиевого лазера 1,5-1,7 Дж/см2 для импульса продолжительностью 100 мкс. Если плотность энергии не достигает порога абляции, то вместо вапоризации ткани будет происходить коагуляция, высушивание, а при длительном воздействии — даже обугливание. епловые эффекты зависят от плотности энергии лазерного излучения. Для того чтобы произошла абляция, необходимо, чтобы плотность энергии излучения превышала некую пороговую величину. Для СО,-лазеров она составляет от 5 Дж/см2 (1 мс импульс) до 15 Дж/см2 (более длинные импульсы). Порог абляции эрбиевого лазера 1,5-1,7 Дж/см2 для импульса продолжительностью 100 мкс. Если плотность энергии не достигает порога абляции, то вместо вапоризации ткани будет происходить коагуляция, высушивание, а при длительном воздействии — даже обугливание.Итак, в зависимости от продолжительности импульса и от плотности энергии излучения в области воздействия образуются зона абляции (в которой происходит испарение ткани), зона обугливания (ткань сжигается) и зона коагуляции. Соотношение глубины этих зон определяется физическими характеристиками используемых лазеров и практически не зависит от субъективных факторов (рис. 4). В случае эрбиевого лазера наблюдается преимущественно абляция части эпидермиса (глубина 1 мкм). При этом в зоне абляции происходит настолько быстрое испарение ткани, что тепло практически не успевает распространиться за ее пределы (рис. 5). Поэтому абляцию эрбиевым лазером иногда называют «холодной» абляцией. При проведении шлифовки СО,-лазером абляция невелика, и ткань преимущественно выжигается в слое толщиной 20 мкм. Зона теплового воздействия достигает 20-50 мкм в случае эрбиевого лазера и 100-250 мкм —для С02-лазера [6]. |

 бляция (свыше 300°). » В зависимости от назначения лазера параметры его работы подбираются таким образом, чтобы преобладал тот или иной тепловой эффект. Например, терапевтические лазеры работают в диапазоне фотобиологических эффектов, лазеры, применяющиеся для остановки кровотечения, — в диапазоне коагуляции, а лазерные скальпели — преимущественно в диапазоне абляции.
бляция (свыше 300°). » В зависимости от назначения лазера параметры его работы подбираются таким образом, чтобы преобладал тот или иной тепловой эффект. Например, терапевтические лазеры работают в диапазоне фотобиологических эффектов, лазеры, применяющиеся для остановки кровотечения, — в диапазоне коагуляции, а лазерные скальпели — преимущественно в диапазоне абляции.