Портфолио. Требования к портфолио
 Скачать 0.73 Mb. Скачать 0.73 Mb.
|
|
8. Заключение Гепатит — это поражение печени, обусловленное воздействием инфекционных и токсических факторов. Различают острый и хронический гепатит. Наиболее частой причиной острого гепатита является вирус, вызывающий болезнь Боткина. Кроме того, острые гепатиты могут быть обусловлены воздействием токсических агентов, а также злоупотреблением алкоголем. Лечение проводят дифференцирование в зависимости от этиологии поражения. Назначают полупостельный режим, диету, содержащую достаточное количество ви-f аминов, белка, жидкости (вливание глюкозы, изотонического раствора хлорида натрия). Медсестре необходимо знать, как протекает заболевание гепатитом, чтобы предупредить его развитие на ранних этапах. Заболевшие отмечают недомогание, боли в суставах, затем снижается аппетит, появляются тошнота, болезненность в правом подреберье, изредка повышается температура до 38 градусов. В базисной терапии больных хроническим гепатитом применяют лечебные меры, направленные на нормализацию процессов гидролиза и всасывания, устранение дисбактериоза, в первую очередь в верхних отделах кишечника. С этой целью назначают не всасывающиеся и не обладающие гепатотоксическим свойством средства. Действия медсестры: создать физический и психический покой, наблюдение за пульсом, АД, ЧДД, физиологическими отправлениями, весом, диетой, режимом, состоянием кожных покровов. 9. Список использованной литературы 1. Белоусова, А.К. Сестринское дело при инфекционных болезнях с курсом ВИЧ-инфекции и эпидемиологии / А.К. Белоусова, В.Н. Дунайцева. ― Ростов-на-Дону: Феникс, 2010. ― 410 с. 2. Котельников, Г.П. Сестринское дело: профессиональные дисциплины / Г.П. Котельников. ― Ростов-на-Дону: Феникс, 2007. ― 698 с. 3. Скворцов, В.В. Основы сестринского дела / В.В. Скворцов. ― Ростов-на-Дону: Феникс, 2008. ― 358 с. 4. Щербакова, Т.С. Справочник. Сестринское дело / Т.С. Щербаков. ― Ростов-на-Дону: Феникс, 2010. ― 602 с. 5. Яромич, И.В. Сестринское дело / И.В. Яромич. ― М.: Оникс, 2010. ― 464 с. Сестринский уход при заболеваниях почек и мочевыделительной системы Схема – алгоритм оказания помощи при неотложных состояниях при заболеваниях почек П       очечная колика очечная колика 1. Вызвать врача. 2. Положить теплую грелку к поясничной области. 3. Если есть возможность, поместить пациента в ванну с горячей водой. 4. Ввести внутривенно спазмолитик (2-4 мл 2% р-ра но-шпы, 2-4 мл папаверина гидрохлрида в/м) в сочетании с ненаркотическим анальгетик (2-4 мл 50% р-ра анальгина, 1 мл 5-10% р-ра трамала) в/м или в/в. 5. Успокоить пациента. 7. Если боль не купируется, по назначению врача и вместе с врачом ввести наркотический анальгетик (1-2% р-р промедола с 10 мл физр-ра). 6. Оценить пульс, измерить АД. Дифференциально-диагностическая таблица сестринских диагнозов пациентов с пиелонефритом и гломерулонефритом
Особенности сестринского ухода при различных заболеваниях почек Наблюдение и уход за больными с заболеванием почек необходимо проводить в двух направлениях: Общие мероприятия – наблюдение за общим состоянием больного, термометрия, наблюдение за пульсом, АД, обеспечение личной гигиены и тд. Специальные мероприятия – мероприятия по наблюдению и уходу, направленные на помощь пациентам с симптомами, характерными для заболеваний – боль в поясничной области, отеки, расстройства мочеиспускания, артериальная гипертензия и тд. У таких больных необходимо обязательно контролировать количество потребляемой жидкости и выделяемой мочи. Больной самостоятельно или с помощью медицинского персонала должен ежедневно определять диурез, медсестра – фиксировать его в температурном листе, записывая количество мочи в миллилитрах. Больные с нарушением мочеиспускания требуют большого внимания. Палата, в которой находится больной, должна быть хорошо отапливаемой – при охлаждении, особенно ног, мочеиспускание учащается. Если тяжелобольной, испытывающий потребность опорожнить мочевой пузырь, находится в общей палате, то его желательно отгородить от других больных ширмой. Проблемно – ситуационные задачи Задача №1 Больная Я., 25 лет обратилась в стационар со следующими жалобами: учащенное болезненное мочеиспускание, ноющая боль в правой половине поясничной области. При обследовании: ЧДД -18 в мин, пульс 80 уд/мин, АД 110/70 мм.рт.ст., температура тела 37,8. Определите диагноз и составьте план сестринских вмешательств. Решение: Диагноз – острый пиелоферит. I этап – сестринское обследование При расспросе пациента выявлены следующие жалобы: учащенное болезненное мочеиспускание, ноющая боль в правой половине поясничной области. При объективном обследовании: ЧДД -18 в мин, пульс 80 уд/мин, АД 110/70 мм.рт.ст., температура тела 37,8. II этап – определение проблем Проблемы пациента: Боль в поясничной области; Температура тела; Болезненное мочеиспускание III этап – планирование сестринских вмешательств 1. Обеспечить пациенту постельный режим. 2. Обеспечить пациенту эмоциональный и физический покой. 3. Приложить грелку к поясничной области и на живот. 4. По назначению врача ввести 2-4 мл 50% р-ра анальгина. 5. Проведение антибактериальной терапии. 6. Провести беседу с пациентом о необходимости соблюдения назначенной диеты. 7. Назначение обильного питья. 8. Следить за состоянием пациента. IV этап – реализация плана V этап – оценка эффективности плана Прогноз благоприятный – пациент выздоровел, все его проблемы решены. Прогноз неблагоприятный – переход в хроническую форму, развитие осложнений. Необходимо пересмотреть план лечения. Задача №2 Пациент О., обратился в стационар со следующими жалобами: тошнота, рвота, приступообразная боль в поясничной области, частые болезненные мочеиспускания. При обследовании: макрогематурия, положительный синдром Пастернацкого, пациент очень беспокойный. Определите неотложное состояние и ваши действия при нем. Решение: Неотложное состояние – почечная колика. Алгоритм действий: 1. Вызвать врача. 2. Положить теплую грелку к поясничной области. 3. Если есть возможность, поместить пациента в ванну с горячей водой. 4. Ввести внутривенно спазмолитик (2-4 мл 2% р-ра но-шпы, 2-4 мл папаверина гидрохлрида в/м) в сочетании с ненаркотическим анальгетик (2-4 мл 50% р-ра анальгина, 1 мл 5-10% р-ра трамала) в/м или в/в. 5. Успокоить пациента. 6. Оценить пульс, Ад. 7. Если боль не купируется, по назначению врача и вместе с врачом ввести наркотический анальгетик (1-2% р-р промедола с 10 мл физр-ра). Задача №3 Пациент Р., 38 лет был госпитализирован в нефрологическое отделение со следующими жалобами: отеки, учащенное сердцебиение, одышка, боль в поясничной области. При обследовании: температура тела 38,5, АД 150/99 мм.рт.ст., моча цвета «мясных помоев». В анамнезе есть перенесенный острый гломерулонефрит. Определите диагноз и составьте план сестринских вмешательств. Решение: Диагноз – хронический гломерулонефрит в стадии обострения. План сестринских вмешательств: 1. Обеспечить пациенту постельный режим. 2. Обеспечить пациенту эмоциональный и физический покой. 3. Пациенту назначается диета с ограничением поваренной соли. 4. Пациенту назначается применение кортикостероидов. 5. Для устранения отеков назначаются диуретики. 6. Применяются гипотензивные средства. 7. Рекомендуется санаторно-курортное лечение после стадии обострения. Тестовые задание по теме «Заболевания почек» 1. Этиологический фактор ОГН: Стрептококковые инфекции; Стафилококковые инфекции; Гипервитаминоз D; Хронический пиелонефрит. 2. В пробе Зимницкого при ОГН обнаруживается: Умеренная азотемия; Диспротеинемия; Олигурия; СРП (+). 3. При ХПН противопоказаны: Антикоагулянты; Иммунодепрессанты; Гипотензивные средства; Седативные средства. 4. Неспецифический воспалительный процесс с поражением чашечно-лоханочной системы: Гломерулонефрит; ХПН; Почечнокаменная болезнь; Пиелонефрит. 5. Уменьшение почки: Уремия; Нефросклероз; Гематурия; Оксалурия. 6. Постоянная микро- и макрогематурия: Анемическая форма хронического пиелонефрита; Латентная форма хронического пиелонефрита; Гематурическая форма хронического пиелонефрита; Рецидивирующая форма хронического пиелонефрита. 7. Темно-бурые, твердые с шероховатой поверхностью конкременты: Карбонатные; Оксалатные; Уратные; Фосфатные. 8. Со вторичным обострением хронического пиелонефрита, пациенты госпитализируются в: Нефрологическое отделение; Терапевтическое отделение; Реанимационное отделение; Урологическое отделение. 9. Высокое содержание эритроцитов в моче: Макрогематурия; Олигурия; Анурия; Микрогематурия. 10. Приступообразные боли в поясничной области: Почечная колика; ХПН; Острый гломерулонефрит; Пиелонефрит. Кроссворд по теме «Заболевания почек» 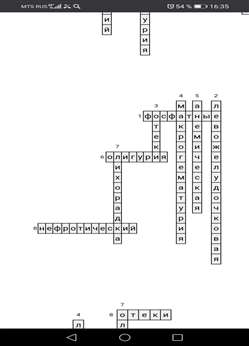 Вопросы: По горизонтали: 1. Конкременты светло-серого цвета. 6. Значительное снижение суточного количества мочи. 8. Тип хронического гломерулонефрита с преобладанием отеков. По вертикали: 2. Вид ОСН, который возникает при ОГН. 3. Избыточное скопление жидкости в тканях и полостях организма. 4. Высокое содержание эритроцитов в моче 5. Форма хронического пиелонефрита с симптомами анемии. 7. Симптом воспалительной почечной патологии. ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ «БЕЛГОРОДСКИЙ ГОСУДАРСТВЕННЫЙ НАЦИОНАЛЬНЫЙ ИССЛЕДОВАТЕЛЬСКИЙ УНИВЕРСИТЕТ» (НИУ «БелГУ») МЕДИЦИНСКИЙ КОЛЛЕДЖ МЕДИЦИНСКОГО ИНСТИТУТА ЦМК ТЕРАПЕВТИЧЕСКИХ ДИСЦИПЛИН Особенности сестринского ухода при мочекаменной болезни Выполнил (а): студент (ка) ___3____курса ___03051806____группы специальности_Сестринское дело____ Проверил: преподаватель О. А. Грачикова Белгород 2020 ОГЛАВЛЕНИЕ 1. Введение…………………………………………………………………………… 2. Классификация………….………………………………………………………… 3. Этиология и патогенез……….……………………………………………………. 4. Клиническая картина………………………………………………………............ 5. Диагностика………………………………………………………………………... 6. Лечение……………………………………………………………………………... 7. Профилактика …………………………………………………………………….. 8. Заключение……………………………………………………………………….. 9. Список использованной литературы…………………………………………… 1. Введение Проблема мочекаменной болезни в настоящее время является одной из наиболее актуальных в современной урологии и медицине в целом. Это связано, в первую очередь, с высокой распространенностью этого заболевания. По данным нескольких популяционных исследований, распространенность мочекаменной болезни в мире составляет от 3,5 до 9,6%. При этом, доля мочекаменной болезни среди всех урологических заболеваний достигает 40% . РАСПРОСТРАНЕННОСТЬ занимает второе место в мире после воспалительных неспецифических заболеваний почек и мочевых путей и встречается не менее чем у 3% населения. 2. Классификация Основными критериями мочекаменной болезни являются локализация камня и его состав. Встречаются камни почек, мочеточника и мочевого пузыря. Камни бывают оксалатные, уратные, фосфатные, органические и смешанные ,т.е. состоящие из смеси различных солей. Последние встречаются чаще всего(почти в половине случаев). Оксалаты – это кристаллы кальциевой соли щавелевой кислоты. Они вызывают мочекислый диатез или дисметаболическую нефропатию. Отложение оксалатных камней неблагоприятно, посколько эти камни имеют неровную поверхность и острые края. Поэтому они сильно травмируют слизистые оболочки мочевыводящих путей и вызывают воспаление (цистит или пиелонефрит) и появления крови в моче. При прохождении оксалатного камня вниз по мочеточникам наблюдается острейший приступ почечной колики. С виду же оксалатные камни мало примечательно, немного похожи на обычный щебень, такие же буровато-серые. Оксалатные камни очень быстро покрываются фосфатами и превращаются в смешанные (они быстро вызывают воспаление). Уратные камни встречаются при подагре. Могут быть отдельным проявлением этого заболевания, а могут сочетаться с поражением суставов. Уратные камни состоят в большей степени из мочевой кислоты и небольшого количества её кальциевой соли. Эти камни округлые, буровато-коричневого или желтоватого цвета, ровные, с гладкой поверхностью. Они могут формировать как бы скопление, конгломерат камней, тесно спаянных вместе, напоминающее гроздь винограда. Фосфаты не так опасны, как оксалаты, поскольку они имеют гладкую поверхность, рыхлые, легко крошаться. Как правило, они имеют серый или белый цвет. Смешанные камни могут выглядеть так, как любой из вышеперечисленных камней. |
