У больного Н., 40 лет, правая половина грудной клетки в ее задненижнем отделе несколько уменьшена в объеме, отстает при дыхании, межреберья слегка втянуты, перкуторный звук от угла лопатки притупленно тимпанический,
 Скачать 1.74 Mb. Скачать 1.74 Mb.
|
|
Больной К., 22 года. Жалобы на одышку и сердцебиение при быстрой ходьбе, быструю утомляемость. В детстве частые ОРЗ, дважды болел пневмонией. Объективно: состояние удовлетворительное, умеренная бледность кожных покровов. Дыхание везикулярное, дополнительные дыхательные шумы не выслушиваются. Деятельность сердца ритмичная, ЧСС – 84 в /мин, АД –110/80мм.рт.ст. Перкуторно расширение границы сердца влево, аускультативно - акцент II тона над легочной артерией, в 3-4 межреберье слева выслушивается грубый систолический шум. Печень не увеличена. На ЭКГ: Уширение комплекса QRS > = 0.12 c. Желудочковый комплекс в V1-2 имеет форму rSR1, М-образный вид. Желудочковый комплекс в V5-6 имеет форму qRS, при этом зубец S уширен. Рентгенограмма грудной клетки: усиление легочного рисунка, выбухание второй дуги по левому контуру, «пульсация» корней легких. Это ДПЖП!! 1.Дайте определение вторичной( симптоматической) гипертензии. Перечислите основные причины ее развития. 2.Какие «почечные» причины развития гипертензии знаете? 3.Опишите симптомы у пациента при вторичной артериальной гипертензии на фоне заболеваний почек (жалобы,осмотр, пальпация,перкуссия,аускультация), 4.Перечислите необходимые лабораторные и инструментальные методы исследования данного пациента и опишите возможные результаты в них. 5.Назовите возможные осложнения при данной патологии 1. Вторичная ( симптоматическая) гипертензия - это артериальная гипертензия, причина которой установлена (например, почечная илиэндокринная АГ) Основные причины вторичной артериальной гипертензии: болезни почек и мочевыводящих путей, болезни коры надпочечников, болезни мозгового слоя надпочечников, прием гипертензивных лекарств, поражения ЦНС, в том числе сопровождающиеся повышением внутричерепного давления - абсцесс, опухоли, травмы, сосудистые заболевания: коарктация аорты, сужение крупных артерий, системный васкулит 2. Основные причины:поражение почек (стеноз почечных артерий, гломерулонефрит, пиелонефрит), сужение почечной артерии, периодическое затруднение оттока мочи (при мочекаменных болезнях), периодическое затруднение оттока мочи при хронических воспалительных процессах в почках, нефросклероз, амилоидоз почек, опухоли, поликистозы 3. Жалобы: головные боли, ощущения заложенности ушей, мелькания мушек перед глазами, слабости, головокружения Пальпация: смещению верхушечного толчка латерально и вниз относительно нормы, что связано с гипертрофией левого желудочка, сам верхушечный толчок становится разлитым Перкуторно: увеличение границ сердца за счет смещения его левой границы латерально Аускультативно: акцент второго тона на аорте, первый тон на верхушке приглушен 4. Диагностика нефрогенной гипертензии включает в себя следующее: определение уровня ренина в периферической крови, одноразовая каптоприловая проба ,общий анализ крови, общий анализ мочи, инструментальные методы диагностики нефрогенной гипертензии, ультразвуковое исследование почек и почечных артерий, сцинтиграфия почек, ангиография в диагностике поражений почечных артерий К инструментальным методам относят: экскреторную урографию. ультразвуковые методы исследования, КТ и магнито-резонансную визуализацию мочевой системы. - урография : запаздывание контрастирования почки с поражённой стороны, асимметрия почек, замедленное выделение контрастного вещества на стороне поражения на ранних рентгенограммах, ранняя и стойкая нефрограмма, гиперконцентрация контрастного вещества на поздних урограммах со стороны поражения - УЗИ позволяет получить информацию о кровотоке, оно имеет большее значение в выявлении гемодинамических нарушений в почечных артериях - КТ и МРТ : позволяет оценить состояние сосудов брюшной полости, в первую очередь аорты и её ветвей, и выявляет заболевания сосудов почек - сцинтиграфия: определяют секреторную функцию проксимальных канальцев, уродинамику ВМП, а также топографо-анатомические, функциональные и структурные особенности почек - ЭКГ: отмечают признаки гипертрофии левого желудочка – отклонение оси сердца влево, депрессию сегмента S-T, деформацию Т, увеличение зубца R в грудных отведениях V5, V6 5. Почки перестают выполнять свою функцию по выделению мочи. Происходит накопление в крови продуктов азотистого обмена (азотистых шлаков), что обуславливает самоотравление организма отходами его жизнедеятельности. У большинства больных наблюдается артериальная гипертония
Вы обследуете пациента с острым коронарным синдромом (ОКС). Какие Вы ожидаете получить данные при: 1. Сборе жалоб. 2. Осмотре. 3. Перкуссии. 4. Пальпации. 5. Аускультации. Какие методы исследования необходимо провести. Какие Вы ожидаете изменения? Какие осложнения могут развиться у пациента? Дайте краткий письменный ответ по каждому пункту. 1. Жалобы: интенсивная боль за грудиной и в области сердца давящего или сжимающего характера больше 15 минут, иррадиация в левую руку, шею, нижнюю челюсть, под левую лопатку, в эпигастральную область, слабость, больной отмечает чувство страха, резкая нехватка воздуха, неэффективность приема нитроглицерина 2. Осмотр: спутанность сознания, одышка, кожные покровы становятся бледными, выступает пот, может наблюдаться снижение АД, тахикардия 3. Перкуссия: выявляет смещение левой границы относительной тупости кнаружи, расширение поперечника сердца 4. Пальпация: верхушечного толчка может быть затруднена, может наблюдаться смещение верхушечного толчка кнаружи и вниз, он становится низким, нерезистентным и разлитым 5. Аускультация: типичен систолический шум в области верхушки сердца, первый тон как правило ослаблен Для подтверждения диагноза инфаркта миокарда служат показатели: неспецифнческие показатели тканевого некроза и воспалительной реакции; данные электрокардиограммы; результаты изменения уровня ферментов сыворотки крови. ЭКГ два варината ОКС: - без подъема сегмента ST, с преходящей или стойкой депрессией ST, изменениями зубца Т на ЭКГ, сопровождающимися болью или ощущением дискомфорта за грудиной - чаще всего из-за острой ишемии миокарда - со стойким подъемом сегмента ST, сопровождающийся болью или ощущением дискомфорта за грудиной и впервые возникшей блокадой левой ножки пучка Гиса, зачастую обусловлен острой окклюзией коронарной артерии - рассматриваем уже как острый ИМ Коагулограмма: увеличение АЧТВ, протромбинового индекса общий анализ крови -нейтрофильный лейкоцитоз биохимический анализ крови -повышение активности МВ-фракции креатинфосфокиназы, первой фракции лактатдегидрогеназы, АсАТ и АлАТ, увеличение миоглобина, тропонина Осложнения ОКС, такие как кардиогенный шок, отек легких, фибрилляция желудочков, разрывы миокарда, разрыв межжелудочковой перегородки, острый ИМ, АВ блокада
1.Укажите наиболее характерные клинические признаки синдрома гидроперикарда (жалобы, осмотр, перкуссия, пальпация, аускультация). 2.Перечислите методы инструментальной диагностики, которые используются для выявления гидроперикарда. 3.Назовите наиболее информативные из них. 1. Жалобы: одышка, удушье, кашель, отёки нижней половины тела, боли в правом подреберье, увеличение живота Осмотр: набухание шейных вен, иногда – отёк верхней части тела (воротник Стокса), отёки нижней части тела, увеличение живота Перкуссия: смещение границ относительной тупости во все стороны, совпадение границ относительной и абсолютной сердечной тупости Пальпация: верхушечный толчок не определяется Аускультация: тоны ослаблены, глухие, учащены, тахикардия, иногда – трёхчленная мелодия сердца за счёт перикард-тона парадоксальный пульс (на вдохе наполнение уменьшается) 2. ЭКГ, компьютерная томография, МРТ, УЗИ, ЭхоКГ 3. УЗИ сердца является основным методом диагностики гидроперикарда
Больной Т.,48 лет, жалуется на одышку с затруднением выдоха при обычной ходьбе, кашель со скудной мокротой. Над легкими – коробочный перкуторный звук, нижние границы легких опущены, верхние- подняты, дыхание ослабленное везикулярное, рассеянные сухие хрипы. 1. Какое заболевание можно предположить? В какую фазу дыхания у данного пациента лучше будут выслушиваться хрипы? 2. Какое вынужденное положение занимает пациент во время приступа и почему? 3. Перечислите основные жалобы при заболеваниях органов дыхания. Дайте краткое описание. 4. Какая форма грудной клетки будет у данного пациента? Какие патологические формы грудной клетки вы знаете? 5. Какие методы инструментальной диагностики наиболее информативны? По каким показателям можно оценить тяжесть представленной патологии? 1. Эмфизема легких, дыхание жесткое с удлиненным выдохом, на фоне которого выслушиваются сухие хрипы 2. На животе с опущенными вниз головой и плечевым поясом, так как достигается повышение внутрибрюшного давления, поднятие вверх диафрагмы и улучшение ее функции 3. Кашель - всл. воспалительного, механического и химического раздражения кашлевых рецепторов Инспираторная одышка появляется при возникновении преграды на пути движения воздуха (ларингоспазм, инородное тело) Экспираторная одышка при бронхиальной астме, обструктивномбронхите. Одышка смешанного типа при эмфиземе лёгких. Мокрота, одышка, боль в грудной клетке, кашель без или с выделением мокроты, кровохарканье 4. Грудная клетка у больных эмфиземой цилиндрической формы, бочкообразная Выделяют еще следующие патологические формы: - паралитическая - у сильно истощенных людей наблюдается, часто при туберкулезе легких - рахитическая - килевидная - увеличение передне-заднего размера за счет выступающего вперед киля грудины - воронкообразная, грудь сапожника - вдавление в нижней части грудины - ладьевидная - углубление в верхней и средней третях - ассиметричная - увеличение или уменьшение одной половины грудной клетки 5. Из инструментальных методов наиболее информативными являются рентгенография, компьютерная томография (для уточнения наличия и локализации булл), а также пробы внешнего дыхания Тяжесть представленной патологии можно оценить степенью деструктивных изменений стенок альвеол, расширением воздушных пространств, количество булл Комментарий: вопрос 1- эмфизема это уже следствие бронхообструктивного синдрома ( хрон. обструктивный бронхит или бронхиальная астма) Вопрос 2- вынужденное положение стоя с упором на руки или опирается с наклоном вперёд на спинку стула или кровати
Вы обследуете пациента с гидротораксом справа (выпот около 900 мл). Какие Вы ожидаете получить данные при: 1. Сборе жалоб. 2. Сборе анамнеза заболевания. 3. Осмотре. 4. Перкуссии. 5. Пальпации. 6. Аускультации. Какие методы исследования необходимо провести в это время: 1. Лабораторные. 2. Инструментальные. 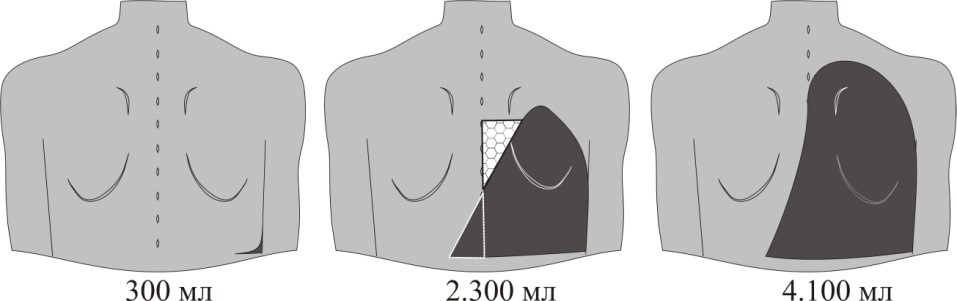 1. Жалобы: во многом будут зависеть от заболевания, на фоне которого произошел выпот, но в любом случае у человека будет чувство тяжести на пораженной половине грудной клетки и инспираторная одышка, симптомы тем больше выражены, чем больше жидкости в плевральной полости .При инфекционном поражении - выраженный болевой синдром 2. Выяснить как началось заболевание, как следствие чего оно возникло, т.к причины могут быть разными это сердечная недостаточность, заболевания почек, цирроз печени и портальная гипертензия, тромбоэмболия легочной артерии, онкологические заболевания и др. Как протекало заболевание и было ли обращение с жалобами в больницу до этого, выяснить какие симптомы сопровождали данное заболевание 3. Осмотр: увеличение нижних отделов пораженной половины грудной клетки и отставание этой половины грудной клетки при дыхании, сглаженность межреберий 4. Перкуссия: т.к. жидкость при вертикальном положении больного скапливается в нижних отделах грудной клетки, то при топографической перкуссии сверху вниз притупление будет выявляться раньше, чем в норме. Перкуссию проводят сзади, т.к спереди выявляются отличия при двух литрах выпота и более. 900 мл выпота такой перкуторный вариант: горизонтальный уровень жидкости (он расположен приблизительно на одно межреберье ниже угла лопатки или на уровне угла лопатки) 5. Пальпация: при умеренном накоплении жидкости голосовое дрожание в зоне скопления ослаблено 6. Аускультация: при умеренном накоплении жидкости голосовое дрожание в зоне ее скопления ослаблено, побочные дыхательные шумы отсутствуют Лабораторные: направлена, прежде всего, на выявление характера жидкости, скапливающейся в полости плевры (экссудат, транссудат, кровь, лимфа).Для транссудата характерно большое содержание белка (30 г/л и более), а для транссудата менее 30 г/л. Для транссудатов характерна невысокая относительная плотность (1005-1015), а для экссудатов она превышает 1015 Экссудат - лейкоцитоз, ускорение СОЭ Инструментальные: рентгенологический и ультразвуковой методы в этом случае оказываются решающими в диагностике. Они подтверждают накопление жидкости в плевральной полости даже при незначительном ее скоплении.
|
