ФТИЗИОПУЛЬМОНОЛОГИЯ. Учебник для вузов Рекомендуется Учебнометодическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебника для студентов медицинских вузов
 Скачать 3.97 Mb. Скачать 3.97 Mb.
|
|
ГЛАВА 9 ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА ПРОТИВОТУБЕРКУЛЕЗНАЯ ВАКЦИНАЦИЯ В 1921 г. Кальмет и Герен впервые после многочисленных пересевов (230 пассажей в течение 13 лет) культуры МБТ бычьего типа на картофельные среды с добавлением глицерина и желчи получили живой апатогенный и авирулентный штамм МБТ, который назвали вакциной Ж (бациллы Кальметта и Герена — BCG). Они начали пассажи штамма в 1908 г. и установили, что через четыре года штамм потерял вирулентность для рогатого скота и морской свинки, а через 13 лет (после 230-го пассажа) и для других животных — кролика и обезьяны. Вместе с тем подопытные животные стали устойчивы к последующему заражению МБТ. В настоящее время противотуберкулезная вакцинация применяется в большинстве стран мира, как признанный метод активной специфической профилактики туберкулеза. Данная прививка проведена более чем у 2 млрд человек всех возрастов. Она продолжает оказывать влияние на темпы снижения заболеваемости, особенно среди детей младшего возраста и подростков. В нашей стране вакцинацию новорожденных применяют с 1926 г. БЦЖ удовлетворяет требованиям, предъявляемым к вакцинному штамму: безвредна, специфична и иммуногенна. После проведения вак- цинации штамм БЦЖ начинает трансформироваться в В та- ком виде МБТ штамма БЦЖ могут длительно (5—7 лет) сохраняться в организме, поддерживая достаточно стойкий иммунологический эффект вакцинации. Интенсивность поствакцинального иммунитета зависит от числа жизнеспособных МБТ в препарате, а следовательно, и в прививочной дозе. Оптимальным содержанием жизнеспособных бактерий при подсчете на среде Гельберга в отечественном препарате следует считать 10— 12 млн/мг, что составляет 500—600 тыс. БЦЖ в одной прививочной дозе (0,05 мг). Препараты вакцины выпускают в виде вакцин БЦЖ и БЦЖ-М. Они представляют собой живые МБТ вакцинного штамма лиофиль- но высушенные в 1,5% растворе глутамата натрия в виде белой порошкообразной массы или таблеток белого или кремового цвета, запаянных под вакуумом в ампулу. Одна ампула вакцины БЦЖ содержит 1 мг сухого вещества. При разведении его 2 мл стерильного 0,9% изотонического раствора хлорида натрия, который прилагается к вакцине в ампулах, получают 20 доз вакцины БЦЖ, каждая по 0,05 мг препарата в 0,1 мл раствора. Одна ампула вакцины БЦЖ-М содержит 0,5 мг сухого порошка вакцины БЦЖ-М, что составляет 20 доз, каждая по 0,025 мг препарата в 0,1 мл раствора. Вакцину хранят в темном месте при температуре +4—8 °С. В нашей стране с 1963 г. применяется внутрикожный метод вакци- нации новорожденных, детей старшего возраста, подростков и взрос- лых. Вакцину БЦЖ вводят строго внутрикожно в дозе 0,05 мг, а вакци- ну БЦЖ-М в дозе 0,025 мг, содержащихся в 0,1 мл изотонического раствора. Разводят вакцину непосредственно перед употреблением и применяют сразу или в исключительных случаях при соблюдении сте- рильности и защиты от действия света в течение 2—3 ч, пос- ле чего неиспользованную вакцину уничтожают. Вакцины БЦЖ и БЦЖ-М применяют для вакцинации и ревакци- нации против туберкулеза. Вакцинации подлежат все новорожденные дети, не имеющие противопоказаний, на день после рождения без предварительной постановки туберкулиновой пробы. Вакцину вво- дят в часы в палате после осмотра детей педиатром. В исто- рии развития новорожденного указывают дату вакцинации и серию вакцины БЦЖ. Противопоказаниями к вакцинации новорожденных являются:
Дети, не вакцинированные в период новорожденности в связи с наличием противопоказаний, получают вакцину БЦЖ-М в течение первых мес жизни на педиатрическом участке по месту жительства. Детям в возрасте 2 мес и старше предварительно ставят пробу Манту с 2 ТЕ ППД-Л и вакцинируют только туберкулинотрицательных. Вакцинированных новорожденных, у которых в семье есть больные туберкулезом, необходимо изолировать на время выработки иммунитета (на 6—8 нед). В связи с этим беременные женщины, проживающие в очагах туберкулезной инфекции, находятся на учете в противотуберкулезном диспансере. Фтизиатр, участковый акушер-гинеколог и врач поликлиники должны заблаговременно знать, что новорожденного необходимо изолировать. При наличии в семье больного туберкулезом выписка ребенка из родильного дома после вакцинации возможна только после госпитализации больного в стационар или санаторий на срок 2—3 мес. Только после изоляции больного и проведения дома заключительной дезинфекции противотуберкулезный диспансер дает разрешение на выписку матери и ребенка из родильного дома. У вакцинированных при рождении детей иммунитет сохраняется в течение 7 лет, после чего возникает необходимость ревакцинации. Ревакцинации подлежат здоровые дети, подростки и взрослые в декретированных возрастах, имеющие отрицательную реакцию Манту с 2 ТЕ ППД-Л. Интервал между постановкой пробы Манту и ревакцинацией должен быть не менее 3 дней и не более 2 нед. Первую ревакцинацию детей, вакцинированных при рождении, проводят в возрасте 6—7 лет (учащиеся 1-х классов), вторую — в возрасте лет (учащиеся 9-х классов). Противопоказаниями к ревакцинации являются:
После выполнения вакцинации и ревакцинации БЦЖ другие профилактические прививки можно проводить не раньше чем через мес, т. е. срок, необходимый для выработки поствакцинального иммунитета. На месте внутрикожного введения вакцины БЦЖ развивается реак- ция в виде инфильтрата мм в диаметре, затем пустулы с неболь- шим узелком в центре и образованием корочки по типу оспенной. У но- ворожденных нормальная прививочная реакция появляется через 4—8 нед и подвергается обратному развитию в течение 2—4 мес, реже — в более длительные сроки. При правильно выполненной вакцинации че- рез 5—6 мес в 90—95% случаев образуется поверхностный рубчик 3—10 мм. Наличие местной прививочной реакции свидетельствует об успешно проведенной вакцинации или ревакцинации и указывает на то, что вак- цина «привилась» (рис. 9.1—9.2). Прививочные реакции на месте внутрикожного введения вакцины БЦЖ различаются у вакцинированных и ревакцинированных лиц. У ре-вакцинированных детей старшего возраста и подростков реакции на месте внутрикожного введения вакцины появляются в более ранние сроки (через 1-2 нед), чем у вакцинированных. Наблюдение за вакцинированными и ревакцинированными детьми, подростками и взрослыми проводят врачи и медицинские сестры общей лечебной сети, которые через 1, 3, 6 и 12 мес после введения вакцины должны проверить местную прививочную реакцию с регистрацией размера и характера ее в соответствующей документации. 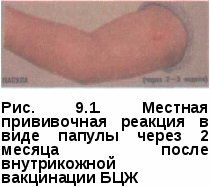 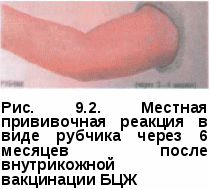 Осложнения после вакцинации и ревакцинации обычно носят местный характер и отмечаются сравнительно редко (0,1 — 1,0%). Причинами осложнений могут быть биологические свойства штамма БЦЖ, нарушение техники внутрикожного введения вакцины, ее передозировка, аллергическая настроенность организма, повышенная реактогенность вакцины, иммунодефицитное состояние и др. Осложнениями считаются подкожные холодные абсцессы, язвы величиной 10 мм и более в диаметре на месте введения вакцины, лимфадениты регионарных лимфатических узлов (подмышечные, шейные, нади подключичные) при увеличении узла на 10 мм и более, келоидные рубцы величиной 10 мм и более на месте зажившей прививочной реакции. Во всех случаях развития осложнений после введения вакцины БЦЖ детей и подростков направляют для обследования в противотуберкулезный диспансер. ХИМИОПРОФИЛАКТИКА Целью химиопрофилактики является предупреждение развития заболевания у лиц из групп риска. Различают первичную и вторичную химиопрофилактику туберкулеза: • первичная химиопрофилактика — предупреждение заболевания у неинфигдированных людей с отрицательной реакцией на туберкулин; • вторичная химиопрофилактика — предупреждение развития туберкулеза у инфицированных людей. Первичной химиопрофилактике подлежат неинфицированные дети с отрицательной реакцией на туберкулин, находящиеся в очагах туберкулезной инфекции. Вторичной химиопрофилактике подлежат: • взрослые лица, состоящие в бытовом, производственном и профессиональном контакте с источником инфекции, а также дети и подростки из семейных, родственных и квартирных очагов активного туберкулеза, контактов с сотрудниками детских и подростковых учреждений, больных активным туберкулезом, из неблагополучных по туберкулезу животноводческих хозяйств;
• лица с нарастанием туберкулиновой чувствительности (по реакции Манту с 2 ТЕ ППД-Л более 6 мм за год); • больные силикозом и другими пылевыми заболеваниями легких; • лица, относящиеся к группам повышенного риска по заболеванию туберкулезом (ВИЧ-инфицированные, проходящие курс иммунодепрессивной терапии, страдающие зами, сахарным диабетом, хронической почечной недостаточностью), а также лица после гастрэктомии. Химиопрофилактику проводят в течение 3—6 мес одним противотуберкулезным препаратом (изониазид, феназид, фтивазид или метазид) или в течение 3—6 мес двумя препаратами (чаще изониазид и пиразина-мид или изониазид и этамбутол). Длительность курса и количество препаратов определяются наличием дополнительных факторов риска: • длительной стероидной и цитостатической терапией;
• ВИЧ-инфекцией у данного лица или егородствен н и ков. Перед назначением химиопрофилактики все лица из групп риска проходят клинико-рентгенологическое обследование в противотуберкулезном диспансере для исключения активных проявлений туберкулеза. До проведения и ежемесячно при профилактическом лечении назначают общие клинические анализы крови и мочи. При назначении с профилактической целью таких препаратов, как рифампицин и пиразина-мид, необходимо исследовать функцию печени, перед назначением этамбутола — назначить консультацию окулиста. Выбор противотуберкулезных препаратов для химиопрофилактики лиц, контактирующих с больными лекарственно-устойчивым туберкулезом легких, должен основываться на результатах исследования чувствительности МБТ у предполагаемого источника инфекции. Противопоказанием для назначения изониазида у взрослых являются: эпилепсия, ишемическая болезнь и декомпенсированные пороки сердца, первые месяцы после перенесенного инфаркта миокарда, органические заболевания ЦНС, заболевания печени и почек нетуберкулезной этиологии с нарушением их функции, беременность. Химиопрофилактику у взрослых, имеющих контакт с больными туберкулезом, проводят при выявлении бактериовыделителя и проводят в первый год после выявления источника инфекции курсом в течение 3—6 мес. При установлении на вскрытии активного туберкулеза как причины смерти больного, неизвестного противотуберкулезному диспансеру, при смерти больного, наблюдавшегося в противотуберкулезном диспансере, а также при выезде бактериовыделителя из квартиры, химиопрофи-лактику у контактировавших с ним лиц проводят двумя курсами. Первый курс назначается сразу после установления очага смерти или выезда больного, повторный курс — весной или осенью. Животноводам, работающим на неблагополучных по туберкулезу фермах, лицам, имеющим личное хозяйство с пораженным туберкулезом скотом, а также всем членам их семей химиопрофилактику проводят двумя курсами: первый курс — непосредственно после выявления пораженного туберкулезом скота, повторный курс — весной или осенью. Лицам, имевшим контакт с бактериовыделителем по месту учебы или работы, химиопрофилактику проводят одним курсом. Химиопрофилактику также следует проводить лицам с остаточными послетуберкулезными изменениями в легких в период лечения большими (более 20 мг преднизолона) дозами гормонов по поводу различных заболеваний: лейкоза, бронхиальной астмы, хронического инфекционного полиартрита, коллагеноза, саркоидоза и др. У психоневрологических больных с остаточными рентгенологическими изменениями в легких туберкулезной этиологии химиопрофилактику проводят в психиатрической больнице или психоневрологических диспансерах под непосредственным контролем лечащего ГЛАВА 10 ПРОТИВОТУБЕРКУЛЕЗНЫЙ ДИСПАНСЕР ПРОТИВОТУБЕРКУЛЕЗНАЯ СЛУЖБА РОССИИ Подобная служба уникальна и единственна в своем роде, так как не имеет аналогов в мире. Она обладает отлаженной системой (вертикалью) управления, имеет современную диагностическую базу для своевременной диагностики туберкулеза, специализированный коечный фонд, позволяющий обеспечить полноценное лечение больных, санаторную базу для восстановительного лечения и реабилитации больных, отлаженную систему профилактики туберкулеза. Противотуберкулезная служба России имеет свою базу Научно-исследовательских институтов, которые проводят научные разработки по основным направлениям фтизиатрии. Квалифицированные кадры фтизиатров готовят специализированные кафедры медицинских университетов и академий. Ключевым звеном противотуберкулезной службы в России является противотуберкулезный диспансер. Первые диспансеры были открыты в г. и сегодня нет города в России, где не было бы противотуберкулезного диспансера. Противотуберкулезный диспансер является самостоятельным юридическим лицом, имеющим лицензию государственного учреждения на право медицинской деятельности, а также является специализированным учреждением здравоохранения, организующим и осуществляющим противотуберкулезную помощь населению на прикрепленной территории. По административной подчиненности противотуберкулезные диспансеры подразделяются на республиканские, краевые, окружные, областные, городские, районные. Противотуберкулезный диспансер может быть «клиническим» лечебным учреждением и входить в состав научно-учебно-лечебных объединений, создаваемых для оказания высококвалифицированной специализированной медицинской помощи населению по туберкулезу, а также проведения научных исследований, подготовки фтизиатрических кадров. Противотуберкулезные диспансеры организуют свою работу по участковому и диспансерному принципу. В структуру противотуберкулезного диспансера входят следующие подразделения:
В состав диспансера может входить стационар и дневной стационар. На противотуберкулезные диспансеры возлагаются следующие основные задачи:
• лечение туберкулеза; • диспансерное наблюдение за состоящими на учете контингентами. В соответствии с задачами противотуберкулезные диспансеры выполняют следующие функции. Профилактика туберкулеза: • систематический анализ эпидемиологической обстановки по туберкулезу и эффективности противотуберкулезных мероприятий на территории обслуживания диспансера; • планирование совместно с родильными домами, детскими поликлиниками, Центром государственного санитарно-эпидемиологического надзора (ЦГСЭН) вакцинации, ревакцинации БЦЖ; • госпитализация бактериовыделителей в стационары; изоляция новорожденных от бактериовыделителей на период формирования поствакцинного иммунитета; • осуществление профилактических мероприятий в отношении лиц, находящихся в семейном контакте с бактериовыделителями: регулярное диспансерное наблюдение за ними, проведение профилактических мероприятий в очаге туберкулезной инфекции (хи-миопрофилактика, текущая дезинфекция и др.), направление детей в детские санатории;
Лечениетуберкулеза:
Диспансерное наблюдение: • учет и регулярное наблюдение за диспансерными контингентами (своевременное привлечение их к обследованию, лечению, хими-опрофилактике). Противотуберкулезный диспансер окружного, областного, краевого подчинения, помимо изложенных выше функций, осуществляет:
Таким образом, очевидно, что до настоящего времени в системе противотуберкулезной службы России противотуберкулезным диспансерам принадлежит основная роль. |
