ФТИЗИОПУЛЬМОНОЛОГИЯ. Учебник для вузов Рекомендуется Учебнометодическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебника для студентов медицинских вузов
 Скачать 3.97 Mb. Скачать 3.97 Mb.
|
|
Клиническая картина казеозной пневмонии проявляется внезапным острым началом и быстрым бурным течением. В этих случаях речь идет об остро возникающих пневмонических процессах, которые у ряда больных чрезвычайно скоро после их возникновения дают распад и бронхогенное обсеменение. Иногда удается установить связь с какой-то исходной формой, чаще инфильтративной и диссеминированной. Однако в большинстве случаев это невозможно и речь идет о впервые выявленной ка-зеозной пневмонии. У больных казеозной пневмонией выражены синдром интоксикации и бронхолегочные проявления заболевания. Синдром интоксикации характеризуется повышением температуры тела до 39—40 °С, которая носит постоянный характер. Отмечаются также потеря аппетита вплоть до анорексии, диспепсические явления, снижение массы тела на 10—20 кг и более, слабость вплоть до адинамии, что напоминает картину тяжелого сепсиса. Больные жалуются на боль в груди, одышку, кашель с мокротой, иногда окрашенной в ржавый цвет. Физикально уже в первые дни заболевания определяются обширные участки интенсивного притупления легочного звука, бронхиальное дыхание с крепитирующими хрипами большой высоты и звучности. Кроме синдрома интоксикации и «грудных» проявлений заболевания, выявляются симптомы, свидетельствующие о дыхательной недостаточности: одышка, тахикардия, цианоз слизистых губ, кончика носа, гипоксемия и гиперкапния (Р02 < 80 и РС02 > 45 мм рт.ст.). У части больных процесс в легких осложняется кровохарканьем, легочным кровотечением и спонтанным пневмотораксом. Трудности диагностики казеозной пневмонии на первых неделях заболевания определяются еще и тем, что при быстром формировании казеозного некроза его распад появляется только к концу 1-й и в начале 2-й недели заболевания. Уже в этот период заболевания клиническая картина начинает меняться: мокрота становится гнойной, зеленоватой, державшаяся раньше в пределах 39—0 °С температура тела теряет постоянный характер и начинает давать ремиссии; общее состояние больного становится тяжелым, резко нарастает слабость, появляются профузные поты, лицо становится бледным и цианотичным. Аускуль-тативно выслушиваются бронхиальное дыхание и большое количество звонких разнокалиберных влажных хрипов. При этом у больных казе-озной пневмонией появляются функциональные признаки диффузного поражения миокарда. Гипоксия вызывает дистрофические изменения миокарда с развитием сердечной недостаточности (эти изменения надо учитывать, хотя в ряде случаев ЭКГ в покое не обнаруживает отклонений от нормы). Развивается инфекционно-токсический шок, представляющй непосредственную угрозу жизни больного и требующий интенсивной терапии и реанимации. У больных казеозной пневмонией почти в 2/3 случаев выявляется неспецифическая патогенная микрофлора, которая более чем у 60% больных в основном состоит из грамположительных кокков, грамотрица-тельных палочек и грибов. В клинической картине заболевания у этих больных особенно резко выражен интоксикационный синдром и брон-холегочные проявления заболевания с сильным продуктивным кашлем и обильным выделением большого количества зловонной мокроты. В периферической крови выявляется высокий нейтрофильный лей- коцитоз, который может достигать и более. При прогрессиру- ющем течении число лейкоцитов падает ниже нормы. Нередко отмеча- ется эозинофилия, нейтрофилез с левым сдвигом до 15—20% с токсической зернистостью и появлением юных форм. Обязательным признаком казеозной пневмонии является выраженная лимфопения, которая встречается практически в случаев. СОЭ колеблется в пре- делах 40—60 мм/ч. Туберкулиновые реакции по пробе Манту с 2 ТЕ ППД-Л практически у всех больных отрицательные или слабоположительные. Это свидетельствует о том, что при выраженном иммунодефицитном состоянии у больных казеозной пневмонией кожные реакции ГЗТ резко снижены и высоко коррелируют со сниженными иммунологическими тестами (РБТЛ с ППД и ФГА), поэтому в диагностическом плане они мало информативны. Отрицательная анергия по кожным туберкулиновым реакциям, выраженная лимфопения в периферической крови и обширность рентгенологически определяемых изменений в легких указывают на тяжесть заболевания и характеризуют неблагоприятный прогноз заболевания. МБТ в первое время (1 —2 нед) почти всегда отсутствуют и обнаруживаются только с появлением распада легочной ткани. Бактериовыделе-ние носит массивный характер и выявляется как методом микроскопии по Цилю-Нельсену, так и при посеве мокроты на питательные среды. При этом более чем в 50% случаев выявляется лекарственная устойчивость МБТ к противотуберкулезным препаратам, а у 1/3 больных — множественная лекарственная устойчивость. Ренгенологическая картина. Казеозная пневмония, как правило, пора- жает целую долю или целое легкое. Отмечаются смещение органов сре- достения в пораженную сторону, сужение межреберных промежутков и высокое стояние купола диафрагмы на той же стороне, что в значитель- ной степени обусловлено апневматозом и гиповентиляцией. Существен- ным рентгенологическим признаком казеозной пневмонии является на- личие множественных легочной ткани или больших и гигантских каверн (более 4 см в диаметре), а также наличие очагов брон- хогенного обсеменения в нижних отделах на стороне поражения и дру- гом легком (рис. 13.28). Рентгенологические изменения более чем у 50% больных носят двухсторонний характер и проявляются обширными интенсивными затемнениями верхних долей легких с множественными деструкциями и очагами бронхогенного обсеменения в нижних отделах легких (рис. 13.29). Диагноз казеозной пневмонии ставят на основании комплексных кли-нико-рентгенологических и микробиологических исследований, где преимущество отдают выявлению МБТ при микроскопии мокроты в клинико-диагностических лабораториях. Обширные казеозно-деструктивные поражения легких и тяжелые клинические проявления заболевания при поступлении больных в противотуберкулезный ста- 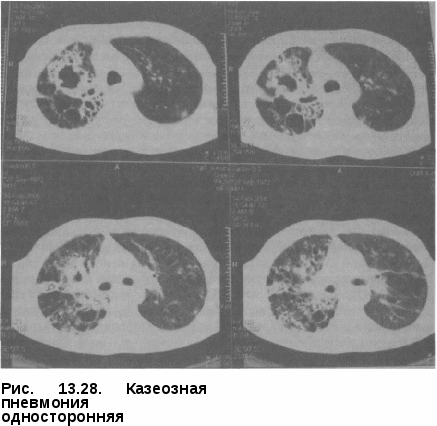 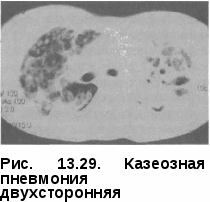 ционар в значительной степени связаны с поздней диагностикой казеозной пневмонии на этапах стационарного лечения в лечебных учреждениях общей медицинской сети. Дифференциальный диагноз про -водят в первую очередь с крупозной пневмонией, инфарктом легкого и нагноительными процессами в легких. Лечение проводят в стационаре противотуберкулезного учреждения в отделении интенсивной те рапии на фоне гигиено-диетического режима. Лечебный и двигательный режим определяется состоянием больного. Лечебное питание соответствует диете № 11. При поступлении в стационар основным в лечении больных казеоз-ной пневмонией является купирование инфекционно-токсического шока и в первую очередь борьба с интоксикационным синдромом. Применяют внутривенное введение кровезамещающих жидкостей, внутривенное лазерное облучение крови (ВЛОК) и курсы плазмафереза; назначают антигипоксанты и антиоксиданты (цитохром С, веторон, витамин Е), гормоны (преднизолон по 15—20 мг) и иммуностимуляторы (лейкин-ферон, Т-активин). Больные с казеозной пневмонией относятся к пациентам с высоким риском развития лекарственной устойчивости поэтому в интен- сивной фазе лечения им применяется Пб режим химиотерапии: изони-азид, рифампицин, пиразинамид, этамбутол, канамицин, фторхинолон в течение 2—3 мес до получения данных лекарственной чувствительности. После этого проводят коррекцию химиотерапии. Основные противотуберкулезные препараты, к которым выявлена лекарственная устойчивость заменяют на резервные. Препараты, к которым сохранена чувствительность, остаются в режиме химиотерапии; комбинация лекарств состоит из 5—6 препаратов, а длительность основного курса лечения составляет не менее 12 мес. Лечение больных казеозной пневмонией представляет большие трудности из-за морфологической необратимости специфических изменений, ведущих к полному разрушению пораженного легкого. В связи с этим оперативные вмешательства как планового характера, так и экстренные по жизненным показаниям наряду с химио- и патогенетической терапией должны рассматриваться как обязательный этап комплексного лечения больных казеозной пневмонией. ТУБЕРКУЛЕМА ЛЕГКИХ Туберкулема легких — клиническая форма туберкулеза, объединяющая разнообразные по генезу инкапсулированные казеозные фокусы величиной более 1 см в диаметре, с длительным и часто малосимптом-ным течением. Встречается довольно редко (4—6% случаев). Патогенез и патоморфология. При туберкулеме в легком определяется крупный очаг казеоза, чаще всего один, но встречаются и множествен  ные туберкулемы. Туберкулемы могут иметь разный генез и образовываться из очагового, инфильтра-тиного или диссеминированного туберкулеза либо путем заполнения каверны казеозными массами при облитерации дренирующего бронха — в этом случае их называют «псевдотуберкулемы». Характерной особенностью этой формы является длительное тор-пидное течение и наличие тонкой соединительнотканной капсулы вокруг крупных или группы мелких очагов казеоза и инфильтратов. Чаще всего туберкулемы име- Рис. 13.30. Туберкулема легких (на ют округлую или овальную, но разрезе) могут иметь и неправильную фор- му (рис. 13.30). По своему строению туберкулемы могут быть инфильтративно-пневмоническими, солитарными, слоистыеми и конгломератными. Инфилыпративно-пневмоническая туберкулемаявляется результатом частичного обратного развития инфильтративного туберкулеза и характеризуется наличием ограниченной фиброзной капсулы, окружающей участки казеоза. Солитарная туберкулема(ввиде одного очага)имеет гомогенную структуру, в которой можно выявить тень предшествующих альвеолярных структур легочной ткани и казеоза, окруженную фиброзной капсулой. Слоистая туберкулемахарактеризуется концентрическимрасположе-нием казеозных масс, чередующихся со слоями фиброзных волокон, что свидетельствует о волнообразном чередовании периодов заживления и прогрессирования процесса. Конгломератнаятуберкулема состоит из нескольких казеозных фокусов, объединенных единой капсулой. Капсула туберкулем имеет два слоя: внутренний, примыкающий к казеозу и состоящий из туберкулезных грануляций с эпителиоидными и гигантскими клетками, и наружный — фиброзный слой. Необходимо отдельно рассматривать туберкулему, образовавшуюся при заполнении каверны, в которой из-за перекрытия дренирующего бронха скапливается казеоз. Верификация такого образования осуществляется только на гистологическом уровне. Заживление чаще всего выражается в гиалинизации фиброзной капсулы и краевом обызвествлении. При прогрессировании процесса казе-оз расплавляется, распадается и выделяется через дренирующий бронх, что приводит к образованию каверны, имеющей серповидную форму. Прогрессирующие туберкулемы также могут приводить к развитию ка-зеозной пневмонии, диссеминированного и фиброзно-кавернозного туберкулеза. Клиническая картина при туберкулеме достаточно скудная и зависит от типа ее течения. Туберкулемы со стабильным течением протекают бессимптомно, не подвергаясь изменениям. В благоприятных условиях возможна регрессия туберкулемы — уменьшение в размерах, уплотнение и кальцинация. При прогрессировании туберкулемы ее капсула разрыхляется, казеозные массы расплавляются. При выделении казеоза через дренирующий бронх происходит бронхогенная диссеминация и образуется полость распада. Клинически в этот период появляются симптомы интоксикации, кашель, мокрота, возможно кровохарканье. Изменения лабораторных анализов при туберкулеме наблюдаются только при профессировании заболевания и являются типичными для всех клинических форм. В анализе крови отмечаются незначительный лейкоцитоз, лимфопения, ускорение СОЭ. Возможно обнаружение МБТ в мокроте. Туберкулиновая реакция, как правило, положительная вплоть до гиперергической. 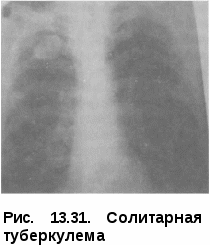 Рентгенологическая картина зави-от типа и фазы развития тубер-кулемы. В фазе стабилизации она выглядит в виде фокусной тени круглой или овальной формы с четкими и ровными контурами; при конгломератной туберкулеме края волнистые. Структура может быть однородной, но в ряде случаев определяются участки уплотнений и обызвествления. Вокруг тени туберкулемы видны фиброзные изменения и плотные очаги (рис. 13.31). 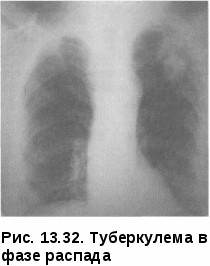 При обострении процесса ту-беркулема увеличивается в размерах, появляются нечеткость контуров за счет перифокального воспаления, свежие очаги, «дорожки» к корню легкого; усиливается окружающий легочный рисунок. В случае распада в туберкулеме чаще возникает серповидная деструкция у нижневнутреннего полюса или появляется округлая или овальная полость в центре образования. Возможен распад с массивным выделением казеозных масс и формированием каверны на месте туберкулемы (рис. 13.32). Обратное развитие туберкулемы сопровождается уменьшением ее размеров, фрагментацией на отдельные очаги, уплотнением и обызвествлением. При обострении процесса ту-беркулема увеличивается в размерах, появляются нечеткость контуров за счет перифокального воспаления, свежие очаги, «дорожки» к корню легкого; усиливается окружающий легочный рисунок. В случае распада в туберкулеме чаще возникает серповидная деструкция у нижневнутреннего полюса или появляется округлая или овальная полость в центре образования. Возможен распад с массивным выделением казеозных масс и формированием каверны на месте туберкулемы (рис. 13.32). Обратное развитие туберкулемы сопровождается уменьшением ее размеров, фрагментацией на отдельные очаги, уплотнением и обызвествлением.Диагностика. Туберкулему легких чаще обнаруживают при профилактических обследованиях населения или групп риска методом флюорографии. При этом лучевые методы диагностики, особенно являются определяющими в постановке диагноза. Дифференциальную диагностику туберкулемы проводят с целым рядом заболеваний, сопровождающихся образованием в легких округлых образований, т. е. доброкачественных и злокачественных опухолей. Это могут быть периферический рак, гамартохондрома, ретенционная или эхинококковая киста, карциноид и др. Выявление такой патологии в легком является показанием к бронхоскопическому исследованию с катетеризацией и взятием материала для бактериологического, гистологического и цитологического исследований. Если после обследования диагноз не ясен, показана пробная торакотомия с экстренным гистологическим исследованием материала. Результаты гистологического исследования определяют объем последующего оперативного вмешательства. Лечение больных туберкулемой легких чаще проводят в условиях проти- вотуберкулезного учреждения стандартному режиму химиотера- пии, когда в интенсивной фазе лечения в течение 2 мес назначают четы- ре основных противотуберкулезных препарата (изониазид, рифампицин, пиразинамид и этамбутол), а в фазе продолжения — в течение 4—6 мес изониазид и рифампицин или изониазид и этамбутол. Больным туберкулемой легких при замедленной инволюции специфических изменений в фазе продолжения лечения показана противовоспалительная терапия, включающая туберкулинотерапию, лидазу, вакцину БЦЖ и физиотерапевтические методы (ультразвук или индук-тотермию). Одним из методов лечения больных с туберкулемой легких является хирургическое вмешательство (сегментальное, бисегментарное или ло-боэктомия). Прогноз заболевания при своевременно назначенном лечении и хирургических вмешательствах, как правило, благоприятный, с полным клиническим излечением. КАВЕРНОЗНЫЙ ТУБЕРКУЛЕЗ ЛЕГКИХ Кавернозный туберкулез — клиническая форма, характеризующаяся наличием сформированной каверны с отсутствием выраженных фиброз- ных изменений и выраженной перифокальной реакции в окружающей легочной ткани, встречается в случаев. Патогенез и патоморфология. Морфология характеризуется наличием изолированной сформированной полости без выраженных фиброзных изменений в окружающей ткани. Исходными формами могут быть чаще инфильтративный, реже — диссеминированный, очаговый туберкулез и туберкулема. Участки казеозного некроза инфильтрируются клеточными элементами, выделяющими протеолитические ферменты, под влиянием которых происходит расплавление казеоза с последующим отторжением его через бронхиальную систему и замещением воздухом. Образуется полость, стенки которой состоят из воспалительно-измененной легочной ткани и казеозно-некротических масс. На этом этапе процесс расценивают как инфильтративный в фазе распада. В дальнейшем инфильтра-тивные изменения в значительной степени рассасываются, распад трансформируется в каверну с трехслойными стенками. Стенки каверны состоят из внутреннего казеозно-некротического слоя, слоя специфической грануляционной ткани и островков формирующегося фиброзного слоя. В сформированной каверне фиброзный слой хорошо выражен по всей окружности. Стенки обычно имеют плотноэластичную  консистенцию и не спадаются. Форма каверны может быть округлой, щелевидной или неправильной, с мешотчатыми выпячиваниями (рис. 13.33).  В процессе лечения казеозно-некротический слой постепенно исчезает, каверна очищается. Также истончается и уменьшается слой специфических грануляций. Каверна может заживать путем очищения и образования кистопо-добной полости либо путем спадения и рубцевания. В стенке заживающей каверны даже при полном ее очищении нередко присутствуют участки специфических грануляций, которые могут содержать МБТ. При длительном существовании и вялотекущем процессе кавернозный туберкулез может переходить в фиброзно-кавернозный. Рис. 13.33. Кавернозный туберкулез легких Клиническая картина при кавер- нозном туберкулезе не выражена, больные чувствуют себя удовлетворительно и жалоб не предъявляют. Иногда может беспокоить кашель со скудной мокротой, слабость. Состояние таких больных удовлетворительное, при осмотре какой-либо патологии не обнаруживают. Над пораженным участком перкуторный звук укорочен, дыхание жесткое, катаральные явления часто не выслушиваются, реже отмечаются единичные мелкие хрипы. В анализах крови — незначительный лейкоцитоз и умеренно ускоренная При бронхоскопии, как правило, изменений бронхов не обнаруживают. Характерным является нахождение МВТ в мокроте. Течение и прогноз кавернозного туберкулеза обычно благоприятны. Свежие небольшие каверны при интенсивном лечении и коллапсотера-пии уменьшаются в размерах и могут зарубцеваться. На их месте остаются звездчатые или линейные рубцы, очаги, которые с течением вре 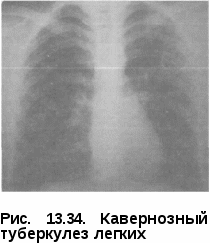 мени уплотняются, иногда инкап- сулируются и процесс переходит в фиброзно-очаговый. Одно из усло- вий рубцевания каверны — обтура- ция дренирующего бронха и сохра- нение эластичности ее стенок. В некоторых случаях, если стенки каверны ригидные, она заполня- ется массами и обра- зуется псевдотуберкулема. |
