ФТИЗИОПУЛЬМОНОЛОГИЯ. Учебник для вузов Рекомендуется Учебнометодическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебника для студентов медицинских вузов
 Скачать 3.97 Mb. Скачать 3.97 Mb.
|
|
Клиническая картина первичного туберкулезного комплекса полиморфна и зависит от выраженности патоморфологических изменений в легких, внутригрудных лимфатических узлах и напряженности противотуберкулезного иммунитета. Наиболее тяжело протекает заболевание у детей раннего (до 3 лет) возраста. Первичный туберкулезный комплекс может протекать остро, подо-стро, малосимптомно или бессимптомно. При остром начале болезнь сопровождается высоким подъемом температуры, выраженными симптомами интоксикации, резким снижением аппетита, сухим или влажным кашлем, слабо выраженной одышкой. Процесс протекает под видом острой неспецифической пневмонии. При подостром течении первичный туберкулезный комплекс может постепенно развиватьтся в течение нескольких недель. Наблюдается как фебрильная, так и субфебрильная температура, симптомы интоксикации выражены умеренно. Больной ребенок в период повышения температуры до фебрильных цифр может сохранять относительно удовлетворительное самочувствие, что характерно для специфического процесса. При малосимптомном течении процесс проявляется в основном общими симптомами интоксикации. При объективном исследовании отмечают бледность кожных покровов, увеличение периферических лимфатических узлов, тахикардию, снижение АД, увеличение печени. При перкуссии определяют притупление перкуторного звука над областью поражения, при аускультации — жесткое или бронхиальное, а при вовлечении в процесс бронхов — ослабленное дыхание. Над зоной поражения выслушивается небольшое количество мелкопузырчатых влажных хрипов. При незначительной величине первичного пневмонического фокуса катаральные явления в легких обычно отсутствуют. Течение первичного туберкулезного комплекса может быть гладким, неосложненным (как было описано выше) и прогрессирующим, осложненным. Наиболеечастым осложнением первичного туберкулезного комплекса является вовлечение в процесс бронха. Близкое анатомическое расположение внутригрудных лимфатических узлов создает благоприятные условия для контактного перехода туберкулезного процесса на долевые и сегментарные бронхи. Туберкулез бронха бывает инфильтратив-ным или язвенным. При язвенном процессе возможно образование фистулы в стенке бронха, через которую могут отторгаться казеозные массы из лимфатических узлов. В этот период в мокроте больных обнаруживают МБТ. Возможна обтурация бронха казеозными массами или разросшимися грануляциями с развитием вентильных нарушений вплоть до ателектаза. К частым клиническим симптомам поражения бронхов относятся сухой или с небольшим количеством мокроты кашель, боль в грудной клетке на стороне поражения. Обычно физикальные симптомы отсутствуют или в месте поражения выслушиваются сухие хрипы. Характерны стойкие симптомы интоксикации. Туберкулез бронхов чаще всего наблюдается при поздней диагностике, несвоевременно начатом лечении. Решающая роль в диагностике туберкулеза бронхов принадлежит бронхоскопии. Возможно развитие и такого осложнения, как экссудативный плеврит, основной причиной которого является высокая степень сенсибилизации листков плевры токсинами МБТ без специфического поражения. Такие плевриты называют реактивными, или аллергическими; они быстро подвергаются обратному развитию. Рентгенологическая картина первичного туберкулезного комплекса разнообразна, вариабельность проявлений зависит от размеров первичного аффекта и выраженности изменений в лимфатических узлах. Первичный аффект на обзорной ренгенограмме легких виден в виде очаговой тени 0,5—1 см, фокусной тени 1—4 см в диаметре или полисегментарной протяженности понижения прозрачности легочной ткани средней интенсивности, достаточно однородного, с ясными или размытыми контурами. Если размеры пневмонии большие, то рентгенологически видна эта тень, сливающаяся с тенью корня, и судить об изменениях со стороны внутригрудных лимфатических узлов бывает очень трудно. Процесс похож на острую пневмонию и так и называется—пневмоническая фазапервичного туберкулезного комплекса. Чтобы увидеть гиперплазированные внутригрудные лимфатические узлы, необходимо сделать боковую ренгенограмму легких, срединные томограммы или КТ (рис. 13.2). При обратном развитии первичного туберкулезного комплекса (через 1,5—3 мес) наблюдаются более быстрые изменения со стороны легочной ткани по сравнению с динамикой во внутригрудных лимфати 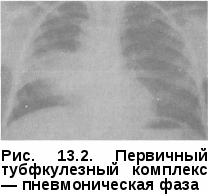 ческих узлах. Зона перифокально-го воспаления постепенно рассасывается, и первичный аффект уменьшается и отодвигается от расширенной тени корня легкого, так как он расположен субплев-рал ьно — это так называемая фаза рассасывания, или биполярности. От первичного аффекта к пораженным лимфатическим узлам прослеживается воспалительная дорожка, образуемая воспаленными лимфатическими сосудами (лимфангоит). Между пораженными лимфатическими узлами и первичным аффектом определяется лимфангоит. При небольшом размере воспаления в легочной ткани первичный туберкулезный комплекс выявляется сразу в фазу биполярности ческих узлах. Зона перифокально-го воспаления постепенно рассасывается, и первичный аффект уменьшается и отодвигается от расширенной тени корня легкого, так как он расположен субплев-рал ьно — это так называемая фаза рассасывания, или биполярности. От первичного аффекта к пораженным лимфатическим узлам прослеживается воспалительная дорожка, образуемая воспаленными лимфатическими сосудами (лимфангоит). Между пораженными лимфатическими узлами и первичным аффектом определяется лимфангоит. При небольшом размере воспаления в легочной ткани первичный туберкулезный комплекс выявляется сразу в фазу биполярности(рис. 13.3). 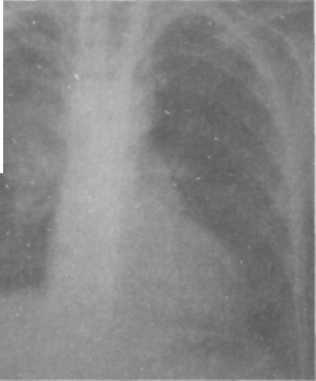 Дальнейшее рассасывание приводит к постепенному уменьшению первичного аффекта и через 6—8—12 мес на его месте формируется очаговая тень средней интенсивности с ясными контурами до 1 см, через 1,5—2 года появляются признаки отложения солей кальция в области первичного аффекта (формирование очага Гона) и во внутригрудных лимфатическихузлах—фаза кальцинации, ил и формирования очагаГона. Очаг Гона выглядит в виде одиночной высокоинтенсивной тени с четкими контурами и может локализоваться в любом сегменте легкого (рис. 13.4). Увеличение внутригрудных лимфатических узлов проявляется умеренным или значительным расширением тени корня легкого, которая деформируется, становится бесструктурной. Перестает определяться просвет промежуточного бронха, тень корня сливается с тенью сердца. Наружный контур тени корня — размытый или ясный, полицик- лическии. 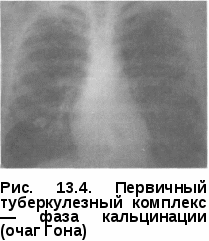 Диагностика. В анамнезе более чем у половины заболевших находят источник заражения: контакт с туберкулезным больным в семье, среди родственников, знакомых, друзей. Диагностика. В анамнезе более чем у половины заболевших находят источник заражения: контакт с туберкулезным больным в семье, среди родственников, знакомых, друзей.Туберкулинодиагностика: проба Манту с 2 ТЕ ППД-Л — положительная (папула 5 мм и более) или гиперергическая (папула 17 мм и более или везикула и некроз на месте введения туберкулина). При микробиологическом исследовании мокроты, промывных вод желудка и бронхов методом бактериоскопии и посева находят крайне редко — не более чем в 3% случаев, поэтому основой диагностики являются различные виды лучевой диагностики (рентгенография, томография); КТ проводят при проведении дифференциальной диагностики. При наличии симптомов, подозрительных на туберкулез бронхов, и при дифференциальной диагностике проводят бронхоскопию. В общем клиническом анализе крови: умеренный лейкоцитоз, эозинофилия, сдвиг нейтрофилов влево (увеличение палочкоядерных элементов), лимфоцитопения, моноцитоз, умеренное увеличение соэ. Дифференциальную диагностикупервичноготуберкулезногокомплек-са в основном проводят с неспецифическими пневмониями той же протяженности, особенно затяжного течения. Лечение в условиях противотуберкулезного стационара на фоне общей диеты (стол № 11). Химиотерапию проводят по I режиму из комбина- ции четырех основных противотуберкулезных препаратов: изониази- да, рифампицина, пиразинамида и При тяжелых и распро- страненных процессах применяют также патогенетическое лечение: дезинтоксикационную и десенсибилизирующую терапию, витамины, иммуномодуляторы, осуществляют коррекцию, физио- терапию. Больных, перенесших первичный туберкулезный комплекс, наблюдают в ПТД в течение двух лет. ТУБЕРКУЛЕЗ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ При развитии первичного туберкулеза в патологический процесс вовлекаются как периферические, так и внутригрудные лимфатические узлы, специфическое поражение которых называется туберкулезом внут-ригрудных лимфатических узлов. В настоящее время благодаря профилактике вакциной БЦЖ и превентивному лечению детей в период первичного инфицирования наиболее часто наблюдается изолированное поражение различных групп внутригрудных лимфатических узлов. Анатомия внутригрудных лимфатических узлов. Существуют разные схемы классификации внутригрудных лимфатических узлов. Наиболее распро- странена на практике схема В.А. Сукенникова, по которой лимфатичес- кие узлы по их отношению к трахее и крупным бронхам подразделяют на четыре группы: паратрахеальные, бифуркаци- 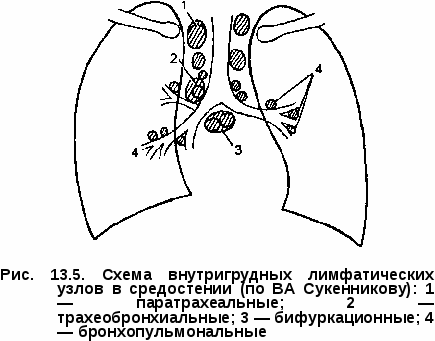 онные и бронхопульмональные (рис. 13.5). Патогенез и патоморфология. Патогенез развития туберкулеза внутригруд-ных лимфатических узлов такой же, как и при первичном туберкулезном комплексе. Однако первичный аффект в легком либо не формируется, либо имеет столь малые размеры, что рентгенотомографически не определяется. Лимфоидная ткань подвергается гиперплазии, что приводит к увеличению размеров лимфатических узлов. В дальнейшем появляются признаки специфического воспаления (эпителиоидные, гигантские клетки), при этом гранулемы могут располагаться по всем зонам лимфатического узла. Специфическое поражение внутригрудных лимфатических узлов может наблюдаться без значительного их увеличения. Если размеры лимфатических узлов увеличены незначительно (0,5—1,5 см) в одной или двух группах, то имеет место так называемая малая форма бронхоаденита. В настоящее время эта форма заболевания встречается наиболее часто. При умеренной гиперплазии лимфатических узлов, когда вокруг них образуется зона перифокального воспаления, определяется инфильтра-тивный бронхоаденит. В случаях, когда в лимфатических узлах превалирует казеозный некроз, а перифокальное воспаление слабо выражено, диагностируют опухолевидный, или туморозный, бронхоаденит. Казеозный некроз, первоначально локализуясь в одном-двух лимфа- тических узлах, путем может распространяться на сосед- ние лимфатические узлы и приводить к поражению всех групп внутри- грудных лимфатических узлов. Чаще всего процесс имеет односторонний характер, но даже при двухсторонней локализации всегда имеет место большее увеличение на одной из сторон. При прогрессировании специфический процесс может переходить и на стенку прилегающего к лимфатическому узлу бронха. В этом месте образуется туберкулезный инфильтрат, который суживает просвет бронха и нарушает вентиляцию соответствующего сегмента или доли. В последующем инфильтрат некротизируется и в этом месте постепенно формируется лимфо-бронхиальный свищ. Через образовавшийся свищ казеозные массы поступают в просвет бронха, что может приводить к полной обту-рации просвета бронха и формированию ателектаза. В таких случаях необходимо проведение диагностической и лечебной бронхоскопии с отсасыванием казеозных масс и последующим исследованием их на МБТ. При этом восстанавливается проходимость бронхов и появляется возможность проведения биопсии инфильтрата. При заживлении очаги казеоза осум-ковываются, а затем через 1—4 года кальцинируются. Клиническая картина туберкулеза внутригрудных лимфатических узлов, помимо туберкулезной интоксикации, зависит от объема поражения групп внутригрудных лимфатических узлов и окружающих органов. Малая форма туберкулеза внутригрудныхлимфатическихузлов может протекать бессимптомно или малосимптомно; чаще проявляется только симптомами туберкулезной интоксикации. Диагностика малой формы поражения внутригрудных лимфатических узлов основывается в основном на рентгенологических данных. При этой форме поражается чаще всего бронхопульмональная группа лимфатических узлов. На обзорной рентгенограмме легких и томограммах тень корня незначительно расширена, малоструктурна, наружный контур размыт, тень промежуточного бронха определяется не четко (рис. 13.6). Под влиянием лечения течение заболевания имеет быструю благоприятную динамику и может наступить полное рассасывание. Без соответствующего лечения развивается частичная фиброзная деформация корня с формированием в пораженных лимфатических узлах кальцинатов. 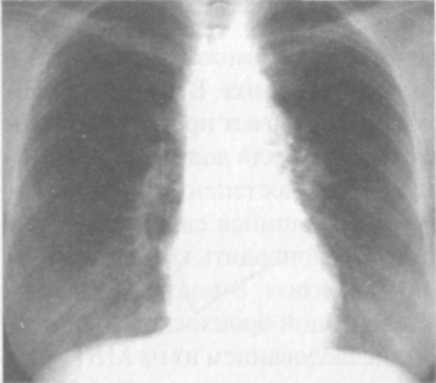 Инфильтративный бронхоаденитхарактеризуется болеевыраженной клинической симптоматикой. Начало заболевания, как правило, постепенное, течение подострое. У ребенка появляются повышенная утомляемость, снижание аппетита, отмечаются подъемы температуры тела, обычно до субфебрильных цифр с фебрильными «свечками» 1—2 раза в неделю. При осмотре обращает на себя внимание бледность кожных покровов, синева под глазами, снижение массы тела. На коже грудной клетки иногда можно видеть расширение периферической венозной сети в первом-втором межреберье спереди (симптом Видергоффера) или в верхней трети межлопаточного пространства сзади (симптом Франка). Причиной появления этих симптомов являются застойные явления, возникающие при сдавлении увеличенными лимфатическими узлами сосудов непарной вены. При пальпации периферичес- Рис. 13.6. Малая форма туберкулеза ких лимфатических узлов (заты- ВГЛУ лочные, подчелюстные, шейные, подмышечные, паховые) отмечаются безболезненные, мягкоэластиче-ской консистенции, веретенообразной формы узелки. Со стороны сердечно-сосудистой системы: границы сердца не изменены, аритмий нет, редко выслушивается нежный систолический шум на верхушке, характерны тахикардия, снижение АД. В легких перкутор-но патология не выявляется. Аускультативно — дыхание везикулярное, одышки нет. Печень увеличена незначительно, край пальпируется на 1,5-2 см ниже реберной дуги; безболезненная, плотноэластической консистенции. На обзорной и боковой рентгенограммах легких определяется: деформация корня легкого; тень корня расширена, бесструктурная, сливается с тенью средостения, наружный контур выпуклый и размытый. На срединных томограммах и при КТ — увеличенные группы паратрахеальных, трахеобронхиальных и бронхопульмональных лимфатических узлов; просвет промежуточного бронха не определяется (рис. 13.7). Туморозный бронхоаденит начинаетсяподостро или остро и сопровождается выраженными симптомами интоксикации и признаками сдавле-ния увеличенными лимфатическими узлами органов средостения. 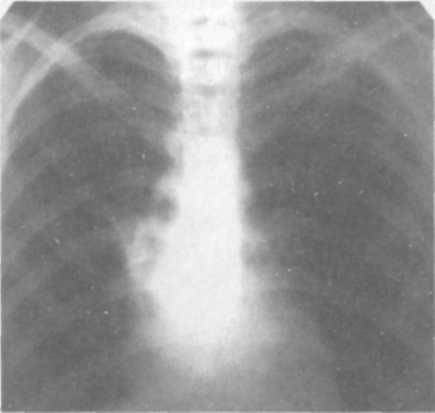 Перкуторно при значительном увеличении лимфатических узлов средостения паравертебрально или парастернально на стороне поражения обнаруживается укорочение звука. Притупление перкуторного звука при тишайшей перкуссии по остистым отросткам грудных позвонков снизу вверх (симптом Кораньи) указывает на воспалительные изменения в заднем средостении. В норме локализация притупления при такой перкуссии у детей до 2 лет — не ниже до 10 лет — не ниже у детей старше 10 лет — не ниже К аускультативным признакам, свидетельствующим об увеличении внутригрудных узлов, носится симптом д'Эспина. Он заключается в том, что при произнесении шепотом слов «тридцать три» или «кис-кис» в области позвоночника выслушивается ясное усиление этого шепота. В норме у маленькихдетей подобная бронхо- Рис 13 7 Инфильтративный туберку-фония имеет место на уровне С лез ВГЛУ а с 8 лет — Th,. Если бронхофония выслушивается ниже, то симптом считают положительным. Симптомы сдавления встречаются преимущественно у детей раннего возраста. В этой возрастной группе при обследовании можно выявить затрудненное дыхание — так называемый экспираторный стридор (шумный удлиненный выдох при нормальном вдохе). Иногда наблюдается коклюшеподобный, реже — битональный кашель. Подобные симптомы возникают не только в результате сдавления нервных рецепторов увеличенными лимфатическими узлами, но и вследствие непосредственного вовлечения стенок бронхов или проходящих нервов (возвратный нерв) в воспалительный процесс. 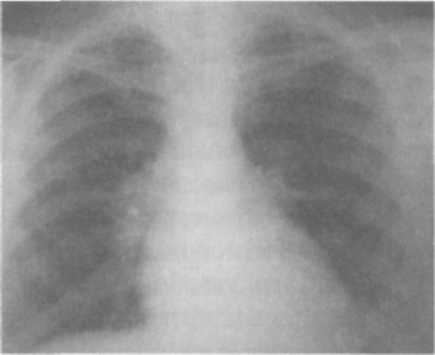 На обзорной и боковой рентгенограммах легких определяются значительное расширение и деформация тени корня легкого; последняя интенсивная, однородная, сливается с тенью сердца, наружный контур ясный, полициклический. На томограммах видны крупные увеличенные лимфатические узлы: паратрахеальные, тра-хеобронхиальные, бронхопульмо-нальные; процесс превалирует в одной из групп (рис. 13.8). Рис. 13.8. Туморозный туберкулез 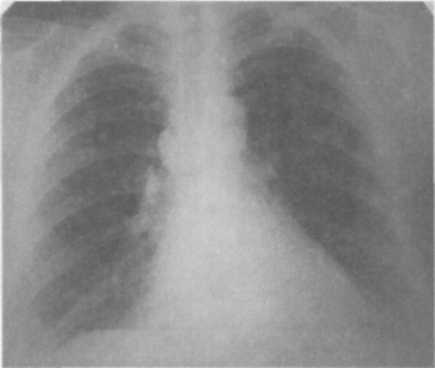 При обратном развитии пери-фокальногео воспаление рассасывается, пораженные лимфатические узлы уменьшаются в размерах, уплотняются и в них откладываются соли кальция. Процесс кальцинации происходит медленно и не во всех лимфатических узлах одновременно; иногда они полностью не пропитывается солями кальция, и в них сохраняются очаги казеоз-ного некроза (рис. Диагностика. В анамнезе более чем Рис. 13.9. Кальцинация ВГЛУ у половины заболевших удается обнаружить источник заражения и выявить контакт с туберкулезным больным в семье, среди родственников, знакомых, друзей. Туберкулинодиагностика: проба Манту с 2 ТЕ ППД-Л — положительная (папула 5 мм и более) или гиперергическая (папула 17 мм и более или возникновение везикулы и некроза на месте введения туберкулина). При микробиологическом исследовании мокроты, промывных вод желудка и бронхов методом бактериоскопии и посева находят крайне редко — не более чем в 3% случаев. Основной способ распознавания туберкулеза внуттжгрудных лимфатических узлов — рентгенотомографический; весьма информативна Паратрахеальные группы лимфатических узлов дают расширение тени средостения вправо и влево. Правые трахеобронхиальные лимфатические узлы определяются на фоне восходящей дуги аорты, левые — на нисходящей дуге аорты. Бронхопульмональные лимфатические узлы (правые и левые) проецируются на тень корня, т. е. на тень легочной артерии. Бифуркационные лимфатические узлы скрыты за тенью сердца и видны только при их кальцинации. Все группы лимфатических узлов хорошо видны на компьютерной томограмме (КТ проводят в трудных диагностических случаях). В общем клиническом анализе крови отмечаются умеренный лейкоцитоз, эозинофилия, сдвиг нейтрофилов влево (увеличение палочко-ядерных элементов), лимфоцитопения, моноцитоз, умеренное увеличение Бронхоскопию проводят при наличии симптомов, подозрительных на туберкулез бронхов, и при дифференциальной диагностике. Дифференциальную диагностику туберкулеза внутригрудных лимфатических узлов проводят с патологическими изменениями в области средостения нетуберкулезной этиологии — неспецифической гиперплазией внутригрудных лимфатических узлов, опухолями и кистами ви-лочковой железы, дермоидными кистами и тератомами, саркоидозом, лимфогранулематозом, лимфолейкозом, неспецифическими аденопа-тиями при кори, коклюше, вирусных инфекциях, невриномой, опухолями пищевода, бронхоэнтерогенными кистами и другими заболеваниями. Лечение проводят в условиях противотуберкулезного стационара на фоне общей диеты (стол №11). Режим химиотерапии зависит от характера и тяжести заболевания. Противотуберкулезная терапия состоит из комбинации трех или четырех противотуберкулезных препаратов. Чаще всего используют комбинации изониазид, пиразинамид и этамбутол или стрептомицин. Патогенетическое лечение: витамины, метабо- лическая терапия, физиотерапия. |
