практическаяработа дыхание. ВОЛЕВОЕ УПРАВЛЕНИЕ ДЫХАНРИЕМ ВУД 2-е издание 2018. В. В. Клапчук, А. В. Курята
 Скачать 5.01 Mb. Скачать 5.01 Mb.
|
|
* – Р<0,05, ** – Р<0,01, *** – Р<0,001 достоверность различий при сопоставлении групп А и В. Из табл. 1 видно, что у студентов специальной медицинской группы с хроническим бронхитом в стадии ремиссии со скрытой формой дыхательной недостаточности имеется достоверное увеличение минутного объема дыхания (МОД) до 16,2 ± 0,4 л / мин (р <0,001) и дыхательного объёма до 810 ± 30 мл (р <0,001), уменьшение жизненной емкости легких (ЖЕЛ) до 2600 ± 120 мл (р <0,001), жизненного индекса (ЖИ) до 34,1 ± 1,4 мл / кг (р <0,001), резервного объема выдоха (РО выд) до 580 ± 5,0 мл (р <0,001), показателей пневмотахометричного выдоха до 2,9 ± 0,3 л / мин (р <0,001), уровня дыхания (УД) до 0,4 отн. от (р <0,05) при сравнении со студентами основной медицинской группы. 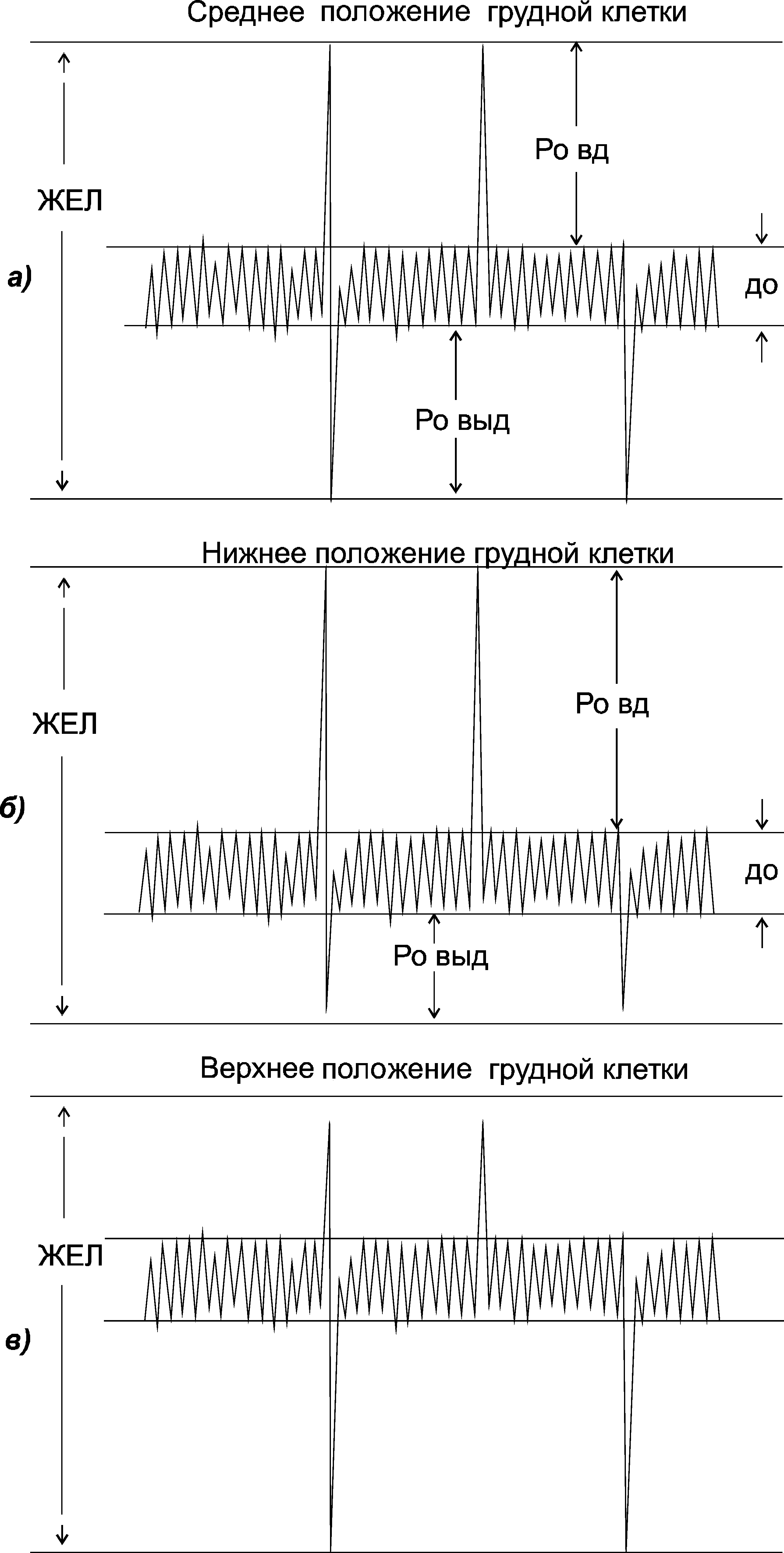 Рис.1. Спирограмма: а – в состоянии покоя у студентов основной медицинской группы; б – в состоянии скрытой дыхательной недостаточности у студентов специальной медичинской группы; в – в состоянии мертвой точки у студентов основной медицинской группы. На рис.1 показано, что спирографические объемы, составляющих ЖЕЛ у различных категорий обследованных лиц, меняли свои параметры, смещаясь вверх или вниз в зависимости от того места, которое занимает ДО на спирограмме. При условии, что ДО занимает средний уровень, то и устойчивое положение составляющих ЖЕЛ принято считать средним. Если же ДО, разделяет составляющие ЖЕЛ на две части, смещается вверх, то такое положение считается верхним. И, наоборот, при смещении ДО вниз – положение становится нижним. Как видно из представленных данных, именно ДО во всех случаях играет главную роль в разделении спирометрический параметров, составляющих ЖЕЛ на две части – это РОвд и РОвыд. При среднем положении резервные объемы вдоха и выдоха почти равны между собой, как это видно на рис. 1 «а». У здоровых нетренированных лиц, студентов основной медицинской группы, в состоянии покоя уровень дыхания равен 0,96-0,8 отн. ед. Далее на этом же рисунке под индексом «б» представлена спирограмма больного хроническим бронхитом со скрытой дыхательной недостаточностью в покое. Отличительная особенность представленной спирограммы от предыдущей заключается в том, что К, который разделяет ЖЕЛ на две части, смещается вниз. Резервный объем выдоха снижен и представляет собой лишь небольшую часть ЖЕЛ. В состоянии скрытой дыхательной недостаточности уровень дыхания снижается, не превышая значений 0,4 отн. ед.. Между тем, у здоровых нетренированных студентов основной медицинской группы, под влиянием физической работы с нарастающей мощностью были обнаружены реакции, характеризующиеся снижением ФРВД. Под влиянием интенсивной тестирующей нагрузки у них было обнаружено состояние дыхательной мертвой точки. При этом отмечалось перераспределение параметров, которые составляют ЖЕЛ, что отражено на рис. 1 с индексом "в". Положение К в таком случае смещается вверх, РОвд снижается при нагрузке до предельно допустимого значения, что наглядно также отражено в табл.1. Сразу после начала работы отмечалось снижение величины РОвд. При этом происходит прогрессирующее снижение исследуемого показателя. В нашем исследовании резервный объем вдоха снижался более чем в 4 раза до 350 ± 50 мл (Р <0,001), что приводило к затруднению дыхания. Обследованные на последней ступени велоэргометрического тестирования испытывали недостаток воздуха при вдохе и невозможность усиления дыхания, при этом ЖЕЛ уменьшилась до 3820 ± 170 мл (р <0,001). Таблица 2 Динамика спирографических показателей в условиях тестирующей работы ступенчатоповышающейся мощности в диапазоне от исходных данных до уровня МПК у студентов основной медицинской группы (М±m)
* – Р<0,05, ** – Р<0,01, *** – Р<0,05 достоверность различий при сопоставлении с показателями до начала тестирующей работы. Резервный объем вдоха прочно связан с уровнем дыхания, отражая надежную функциональную зависимость. УД в состоянии дыхательной мертвой точки увеличивается в 3 раза по сравнению с исходным уровнем и достигает 2,8 ± 0,4 (р <0,001) при нагрузке в 250 Вт. Даже небольшие по величине нагрузки приводят к повышению уровня дыхания. Особенно резко уровень дыхания начинает расти в диапазоне нагрузки от 150 Вт до 250 Вт. При этом исследуемый показатель достаточно быстро растет, принимая значение 1,60; 2,30; 4,40 отн. ед. При работе со ступенчатоповышающейся мощностью, было выявлено снижение функциональных резервов рСО2 в организме в состоянии дыхательной мертвой точки. Представленный рис.2 раскрывает сущность механизма развития гипервентиляции, которая возникает при интенсивной физической работе динамического характера. Стойкая двигательная гипервентиляция проявляет себя в качестве компенсаторной реакции, направленной своим влиянием на обеспечение высокого уровня легочной вентиляции. В механизме развития гипервентиляции особый интерес вызывает динамика нарастания ЧД. Именно частотный компонент дыхания отражает феномен развития гипервентиляции. Частота дыхания нарастает настолько быстро и очень выражено, что нарушает линейный процесс прироста ЧД на последних участках проделанной работы. Частота дыхания увеличивалась по сравнению с исходными данными более чем в 4 раза и вызвала падение напряжения метаболического СО2 до 24,4 ± 1,4 (р <0,001) мм рт. ст. (рис.2). Гипокапния, вызванная гипервентиляцией, возникает одновременно с развитием дыхательной мертвой точки и оказывается лимитирующим фактором в механизме повышения физической работоспособности. 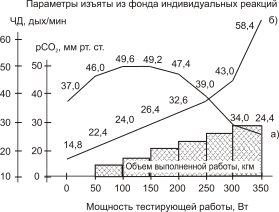 Рис. 2. Динамика параметров рСО2 (а) и частоты дыхательных движений (б) у спортсмена-стайера, отмеченная во время работы ступенчато повышающейся мощности. Из изученных видов спорта, которыми занимались здоровые тренированные студенты - легкая атлетика (бегуны-спринтеры и стайеры), тяжелая атлетика и плавание - преимущества в развитии функций внешнего дыхания, а, следовательно, - и эффективного воздействия волевого управления дыханием, имеет плавание. У пловцов установлена достоверная взаимосвязь общей физической работоспособности и жизненной емкости легких (r = 0,896; р <0.001), а также экспираторной пневмотонометрии (r = 0,448; р <0.001). Предложенные уравнения регрессии позволяют определять с учетом жизненной емкости легких показатель PWC170 и МПК для прогнозирования их нарастания под влиянием тренировочного процесса. На следующем этапе наших исследований изучалась эффективность разработанных нами методик ВУД при дыхательной недостаточности и снижении функциональных резервов внешнего дыхания. При анализе данных рСО2 в артериальной крови при возникновении состояния дыхательных мертвой точки у студентов основной медицинской группы в результате выполнения интенсивных физических нагрузок на велоэргометре (250 Вт), как в экспериментальной, так и в контрольной группах выявлены признаки гипервентиляционного синдрома (табл. 3). Об этом свидетельствовали данные психофизиологического обследования. Таблица 3 Динамика рСО2 в артериальной крови и психофизиологических показателей под воздействием ВУД у студентов основной медицинской группы в период восстановления после интенсивных физических нагрузок
* – Р<0,05, ** –Р<0,01, *** – Р<0,001 достоверность различий при сопоставлении с показателями на первой минуте При анализе данных рСО2 в артериальной крови при возникновении состояния дыхательных мертвой точки студентов основной медицинской группы в результате выполнения интенсивных физических нагрузок на велоэргометре (250 Вт), как в экспериментальной, так и в контрольной группе выявлены признаки гипервентиляционного синдрома (табл. 3). Показатели парциального давления углекислого газа в артериальной крови исследуемых лиц основной и контрольной групп были ниже физиологической нормы и свидетельствовали о наличии у них гипокапнии. Наличие у испытуемых гипервентиляционного синдрома также подтверждали следующие симптомы: общая слабость, ощущение нехватки воздуха, головокружение и др. Психофизиологические показатели, характеризующие когнитивные функции студентов, более выражено достоверно увеличились у испытуемых, выполняющих после физической нагрузки волевую регуляцию дыхания: так, коэффициент кратковременной образной памяти увеличился на 60% с 0,5±0,07 до 0,8±0,09 баллов (р<0,05), психомоторная способность на 15% с 51±1,1 до 60±0,8 баллов (р<0,001), устойчивость внимания и уровень сенсомоторных реакций на 16% (р<0,001). Изменения данных показателей в контрольной группе испытуемых студентов были менее выражены и достоверная положительная динамика отмечалась только при исследовании устойчивости внимания, уровня сенсомоторных реакций на 8% (р<0,05). В отношении других психофизиологических показателей положительной динамики не выявлено. В основной группе на 5-ой минуте исследования отмечалось восстановление парциального давления CO2 в артериальной крови в пределах физиологической нормы с 32±0,5 до 37±0,2 мм.рт.ст. (р<0,001), также установлена полная редукция симптомов гипервентиляционного синдрома. В контрольной группе у испытуемых на 5-ой минуте обследования статистически достоверной положительной динамики данного показателя не выявлено и сохранялись жалобы на ощущение общей слабости. Таблица 4 Динамика показателей ФРВД и общей физической работоспособности у студентовв подготовительной медицинской группы под влиянием ВУД
* – Р<0,05, ** –Р<0,01, *** – Р<0,001 достоверность различий при сопоставлениис данными до начала занятий. Как демонстрируют данные таблицы 4, в результате применения метода дозированного плавания с волевой регуляцией дыхания при тренировке лиц со сниженными функциональными резервами дыхания отмечается увеличение показателей, характеризующих функциональный резерв дыхательной системы: ЖЕЛ, ПТХМ на вдохе и выдохе, экспираторной ПТНМ. Также выявлено повышение общей физической работоспособности. При первичном исследовании ФРВД, общей физической работоспособности, рСО2 в артериальной крови, психофизиологических показателей у студентов специальной медицинской группы, больных хроническим бронхитом в стадии ремиссии, было выявлено снижение данных показателей ниже физиологических норм и диагностированы клинические проявления гипервентиляционного синдрома как в контрольной, так и в экспериментальной группе-1, где использовалось ВУД в процессе дозированного плавания, и в экспериментальной группе-2, где использовалось ВУД по заданному алгоритму в покое и во время ходьбы, а также в процессе дозированного плавания (табл.5,6). Таблица 5 Динамика показателей ФРВД и общей физической работоспособности у студентов специальной медицинской группы под влиянием ВУД
* – Р<0,05, ** –Р<0,01, *** – Р<0,001 достоверность различий при сопоставлении с показателямис данными до начала занятий. Использование методик ВУД, как видно из табл. 5,6, приводит к достоверному увеличению показателей внешнего дыхания (ЖЕЛ, ПТНМ выдоха, ПТХМ на вдохе и выдохе), общей физической работоспособности. Также улучшились показатели рСО2, СПС , повысился уровень психофизиологических показателей ( УВ, ТТ, КОП). Причем, во второй экспериментальной группе по сравнению с первой, показатели ПТНМ, УВ и рСО2 достоверно лучше (р<0,05-0,001), т.е. методический подход, использованный в этой группе, имеет некоторые преимущества. Таблица 6 Динамика психофизиологических показателей и рСО2 в артериальной крови у студентов специальной медицинской группы под влиянием ВУД
* – Р<0,05, ** –Р<0,01, *** – Р<0,001 достоверность различий при сопоставлениис данными до начала занятий. Таким образом, в работе приведено клинико-физиологическое обоснование и усовершенствование методик ВУД в практике физического воспитания, а также представлено новое решение такой научной задачи, как повышение функционального резерва внешнего дыхания и общей физической работоспособности для профилактики и функциональной терапии гипервентиляционного синдрома, которая решена путем использования ВУД. Разработанные и апробированные методики ВУД при снижении функциональных резервов внешнего дыхания и интенсивных физических нагрузках внедрены в практику, где были получены положительные результаты, что дает основания рекомендовать их для широкого использования в процессе врачебного контроля при физическом воспитании студентов в высших учебных заведениях системы образования. Практические рекомендации 1. Способ лечения и профилактики гипервентиляционного синдрома с использованием ВУД: При осуществлении способа ВУД применяют по следующему алгоритму: В течение 5 с – вдох, 3 с – пауза, 5 с – выдох, 3 с – пауза, используя при этом диафрагмальный тип дыхания с беспрерывным повторением циклов. ВУД выполняют сидя в удобной позе в течение 7-10 мин (2 раза в день, 60-70 процедур для студентов специальной медицинской группы), а после интенсивных физических нагрузок – во время ходьбы с умеренной скоростью до ликвидации субъективных проявлений гипервентиляционного синдрома (ощущения нехватки воздуха, «комка в горле», головокружения и общей слабости). 2. Методика дозированного плавания с использованием ВУД: Занятия дозированным плаванием проводят в бессейне с водой, подогретой до температуры 26-28 градусов С, по следующей методике. Подготовительный период (1-я неделя): - Брасс на груди интервальным методом 4-5 раз по 25 м в медленном темпе с выдохом в воду и вдохом после каждого гребка. Интервалы отдыха 2-3 мин, заполненные 2-3-мя дыхательными упражнениями; - Свободное плавание 10-15 мин. Основной период (1 месяц): - Брасс на груди интервальным методом 6-8 раз по 25 м в среднем темпе с выдохом в воду и вдохом после 2-х гребков, а по мере утомления – после каждого гребка; - Свободное плавание 10-15 мин. Поддерживающий период (3-4 месяца): - Брасс на груди непрерывным методом 400-500 м в среднем темпе с выдохом в воду и вдохом после 3-х гребков, а по мере утомления – после 2-х гребков; - Брасс на груди непрерывным методом 100-200 м в среднем темпе с переходом на быстрый после каждых 25 м и выдохом в воду после 2-3 гребков при плавании в среднем темпе и после 1-2 гребков при плавании в быстром темпе; - Свободное плавание 10-15 мин. 3. Способ экспресс-диагностики скрытой дыхательной недостаточности: Определяют уровень дыхания путём рассчета отношения резервного объёма (РО) выдоха / РО вдоха и когда результат составляет меньше 0,5 усл.ед., делают заключение о наличии скрытой формы дыхательной недостаточности. Источник: Бобрик Ю.В. Автореферат дисс. канд. мед. наук (Днепропетровск–2004) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
