Неврология зачёт. зачет по неврологии 2020. Вопросы к зачету с оценкой для студентов 4 курса лечебного факультета (актуализировано в 2020 г.)
 Скачать 0.84 Mb. Скачать 0.84 Mb.
|
|
Зрительный анализатор. Признаки поражения на различных уровнях (зрительный нерв, хиазма, зрительный тракт, кора). Строение зрительного анализатора: Сетчатка – является инвертированным органом, поэтому счёт слоёв идёт снаружи внутрь: 1 нейрон (фоторецепторы – палочки и колбочки) – рецепторные сегменты (видоизменённые дендриты) в 1-ом слое (фотосенсорный), тела лежат в 4-ом слое (наружный зернистый), аксоны образуют синапсы в 5-ом слое (наружный сплетениевидный) сетчатки глаза; 2 нейрон (биполярные) – дендриты образуют синапсы в 5-ом слое (наружный сплетениевидный), тела лежат в 6-ом слое (внутренний зернистый), аксоны образуют синапсы в 7-ом слое (внутренний сплетениевидный) сетчатки глаза; 3 нейрон (ганглионарные) – дендриты образуют синапсы в 7-ом слое (внутренний сплетениевидный), тела лежат в 8-ом слое (ганглионарных клеток), аксоны лежат в 9-ом слое сетчатки глаза, не покрытые миелином для беспрепятственного пропускания через себя света на пути к фоторецепторам. Далее через область слепого пятна в сетчатке выходят в обратном направлении из глазного яблока. Зрительный нерв: 1) Орбитальная часть – от глазного яблока до входа в канал зрительного нерва; 2) Внутриканальная часть - проникает в полость черепа через канал зрительного нерва; 3) Внутричерепная часть: • оптическая хиазма - кпереди от турецкого седла оба нерва образуют частичный зрительный перекрест, где волокна из медиальных (назальных) половин сетчаток переходят на противоположную сторону, а из латерального (височного) продолжают идти по своей стороне; • зрительный тракт – образуется после перекреста и идёт к подкорковым зрительным центрам (латеральное коленчатое тело, подушка таламуса (зрительного бугра), ядра верхних бугров четверохолмия; Подкорковые зрительные центры: 4 нейрон – тело в латеральном коленчатом теле, аксон идёт через заднее бедро внутренней капсулы и далее в виде оптической лучистости (пучок Грациоле) в корковый отдел; Корковый отдел анализатора: 5 нейрон - затылочная доля коры: • шпорная борозда; • язычная борозда. Поражения: • зрительного нерва – амавроз на стороне поражения с потерей реакции зрачка на свет (полная потеря зрения на один глаз); • внутренняя частя хиазмы (где проходят перекрещивающиеся волокна от внутренних участков сетчатки - битемпоральная гемианопсия (выпадение наружных полей зрения); • наружный угол хиазмы (где проходят не перекрещенные волокна от наружных частей сетчатки) - биназальная гемианопсия (выпадение внутренних полей зрения; • зрительный тракт - возникает гомонимная гемианопсия; • кора затылочной доли - квадрантная гемианопсиям. Расстройства зрения 1.1. Амавроз - слепота. Возникает при поражении сетчатки глаза или артельного нерва на любом уровне до его перекреста 1.2. Амблиопия - снижение зрения при частичном повреждении нерва. 2. Гемианопсия - выпадение половины поля зрения каждого глаза. 2.1. Гомонимная гемианопсия - выпадение обеих правых или левых полонии полей зрения. Наблюдается при поражении любых отделов зрительного тракта от хиазмы до коры. 2.2. Гетеронимная гемианопсия - выпадение обеих внутренних (биназальная) или обеих наружных (битемпоральная) половин полей зрения. Битемпоральная гемианопсия возникает при поражении внутренних отделов зрительного перекреста. Биназальная гемианопсия возникает при поражении наружных, неперекрещенных зрительных волокон. 2.3. Квадрантная гемианопсия - выпадение четверти поля зрения. Верхнеквадратная гемианопсия-страдает височная доля. Нижнеквадратная гемианопсия- страдают глубинные отделы теменной доли или cuneus затылочной доли. 3. Скотома - дефект поля зрения, не сливающийся с его периферическими границами. Возникает при поражении небольших участков зрительного анализатора. 3.1. Положительная скотома - больной в поле зрения видит черное пятно (эт и нарушения могут быть и в виде светлых пятен). 3.2. Отрицательная скотома - скотома выявляется только при исследовании на периметре. 3.3. Физиологическая скотома - дефект поля зрения в области слепого пятна, соответствует форме диска зрительного нерва. 4. Зрительная агнозия - расстройство узнавания предметов и явлений при сохранении их зрительного восприятия. Наблюдается при поражении наружных отделов затылочных долей. 5. Зрительные галлюцинации - простые (фотопсии - появление в поле зрения мелькающих искр, пятен, зигзагообразных линий) и сложные (фигуры людей и животных, движущиеся картины). Возникают при раздражении наружных и внутренних отделов затылочных долей. 6. Метаморфопсия - нарушение зрительного восприятия, характеризующееся искажением формы и размеров видимых предметов (микропсия, макропсия) Внутричерепная гипертензия. Основные причины. Клинические проявления. Диагностика. Лечение. Возникает при всех объемных процесса: опухоль, абсцессы, кровоизлияния в мозг, паразитарные кисты, при менингитах, протекающих с окклюзией ликворных путей. При травматических повреждениях: гематомы, отеки, субарахноидальное кровоизлияние. Механизм развития: Отек головного мозга, нарушение оттока ликвора из-за компрессии ликворных путей, гиперпродукция ликвора, нарушение венозного оттока, наличие новообразований. Клиника: головные боли, возникающие преимущественно в ночное время, тошнота рвота на пике головной бол, распирающие гол боли. Диагностика: рентгенография, сп-мозговая пункция Осмотр врачом с оценкой движений глазных яблок — у пациента может быть косоглазие за счет сдавления отводящего нерва, двоение в процессе проверки объема движений глазных яблок. У малышей возможно увеличение окружности головы. Могут наблюдаться патологические неврологические симптомы, связанные, например, с опухолью. Осмотр глазного дна — могут быть нечеткость диска зрительного нерва, полнокровие сосудов и другие неспецифические признаки. Рентгенография черепа — могут быть видны так называемые «пальцевые вдавления» и другие неспецифические признаки. МРТ и КТ головы — синдром «пустого турецкого седла», расширение желудочков мозга и другие неспецифические признаки. УЗИ сосудов головы и шеи — может быть нарушение венозного оттока из полости черепа Поверхностная чувствительность. Тракт поверхностной чувствительности. Чувствительные нарушения при различных уровнях поражения. Чувствительность – способность живого организма воспринимать раздражения из окружающей среды и от собственных тканей и отвечать на них дифференцированными формами реакций. Классификация: • простая – задействуется один рецептор: - поверхностная: * температурная; * болевая; * частично тактильная; - глубокая (проприоцептивная): * мышечно-суставное чувство; * чувство давления; * чувство веса; * вибрация; * кинестезия - определение направления движения кожной складки; * частично тактильная; • сложная – задействуется несколько рецепторов: - дискриминационная – различение двух раздражителей на коже как отдельных; - двухмерно-пространственная – узнавание фигур, начертанных на коже, и их локализации; - стереогноз – узнавание предмета на ощупь; - чувство локализации; • специальная – представлена органами чувств: зрительный анализатор; - слуховой анализатор; - обонятельный анализатор; - вкусовой анализатор. Проводящие пути поверхностной чувствительности - восходящий, 3-х нейронный, перекрещенный: 1 нейрон – псевдоуниполярные нейроны спинальных ганглиев, аксоны которых через задний корешок входят в серое вещество спинного мозга; 2 нейрон – задний рог спинного мозга (ядро), аксоны, направляясь косо вверх на 1-2 сегмента выше плоскости одноимённого сегмента, через переднюю серую спайку переходят на противоположную сторону (перекрест – дальнейший ход на противоположной стороне): • путь болевой и температурной чувствительности - располагаясь в боковых столбах, аксоны формируют латеральный спинно-таламический путь; • путь тактильной чувствительности - располагаясь в передних столбах, аксоны формируют передний спинно-таламический путь; + в стволе мозга (продолговатый мозг, мост, ножки мозга) аксоны, проходя транзитом, формируют спинномозговую петлю; 3 нейрон – таламус (латеральные ядра), аксоны через заднюю ножку внутренней капсулы направляются к коре постцентральной извилины. Типы нарушения чувствительности - • 1. Периферический – локализуется в периферической нервной системе (повреждаются всегда обе чувствительности): - невральный (мононевротический) - при поражении периферических нервов: * причина – травма, тунельный синдром, токсическое поражение; * клиническая картина - боль, гипо- или анестезия всех видов чувствительности в зоне иннервации периферического нерва, симптомы натяжения нервных стволов); - полиневральный - множественное поражение периферических нервов: * причина – сахарный диабет, синдром Гийена-Барре; * клиническая картина - боль, парестезии, гипо- или анестезия всех видов чувствительности в дистальных отделах конечностей «носки», «перчатки»; 2.- Плексалгический - при поражении сплетения: * причина – ущемление (вывывих близлежащего сустава), травма, опухоль, токсическое поражение; * клиническая картина - боль, гипо- или анестезия всех видов чувствительности в зоне иннервации, симптомы натяжения нервных стволов, двигательные расстройства во всей конечности; 3. - Радикулярный (корешковый) - при поражении задних корешков: * причина – остеохондроз позвоночника, грыжи позвоночника; * клиническая картина - боль, гипо- или анестезия в соответствующих дерматомах (зона иннервации корешка – сегментарное поражение в виде полоски с нарушение чувствительности), болезненность в паравертебральных точках и в области остистых отростков (при остеохондрозе), синдром натяжения корешка; 4. • Спинальный – локализуется в спинном мозге: - Сегментарный – поражение менее половины спинного мозга: * диссоциированный: - заднероговой синдром (сирингомиелитический синдром) – поражение задних рогов и передней серой спайки – происходит выпадение поверхностной чувствительности на стороне поражения при сохранности глубокой (причина - интрамедуллярная опухоль, сирингомиелия (дегенерация чувствительных ядер в задних рогах спинного мозга из-за неправильной закладки в эмбриогенезе, приводящая к формированию кист)); - Переднероговой; * недиссоциированный - утрата поверхностной и глубокой чувствительности; - Синдром Броун-Секара - поражение половины поперечника спинного мозга - на стороне очага (опухоль, травма) выпадение глубокой чувствительности (страдает задний столб), а на стороне, противоположной очагу, выпадает поверхностная чувствительность (страдает боковой столб) - Проводниковый (полный) - при полном поперечном поражении спинного мозга утрата всех видов чувствительности ниже уровня поражения (полная анестезия); • корковый (церебральный) – локализкется в головном мозге: - корковый синдром (поражение постцентральной извилины): * симптомы выпадения (геми- чаще моноанестезия - выпадение всех видов чувствительности на противоположной стороне в зависимости от очага в постцентральной извилине). При поражении теменной доли возникают расстройства сложных видов чувствительности; * симптомы раздражения (опухоль, гематома, киста, аневризма, инородное тело) - приступы парестезий в соответствующих участках иннервации противоположной половины тела – сенсорный тип парциальной эпилепсии (сенсорная Джексоновская эпилепсия). Приступ парестезий может заканчиваться общим судорожным припадком (фокальный вариант переходит в генерализованный); - Капсулярный синдром (проводниковый тип) – поражение задней ножки внутренней капсулы: * тотальная гемианестезия; * центральный гемипарез - походка Вернике-Манна (ручка просит, ножка косит); * гемианапсия – выпадение половины поля зрения. Рассеянный склероз. Современные представления о патогенезе. Клиника. Диагностика. Лечение при обострении и в период ремиссии. Рассеянный склероз – хроническое, прогрессирующее, аутоиммунное заболевание цнс, генетически детерминированное, с невыясненной этиологией и недостаточно изученным патогенезом, при котором лимфоциты из-за сбоя в системе распознавания чужеродных белков (вирусов, бактерий) начинают атаковать собственные ткани, патоморфологическую основу составляют процессы демиелинизации нервных проводников (распад миелиновой оболочки) в головном и спинном мозге. ЭТИОЛОГИЯ: 1. Наследственность (гены главного комплекса гистосовместимости, цитокины, иммуноглобулины, белки миелина). 2. Географическая широта проживания. 3. Средовые факторы: инфекции, хр. стрессы Патогенез: ВОСПАЛЕНИЕ-ДЕМИЕЛИНИЗАЦИЯ ДЕГЕНЕРАЦИЯ-ПОТЕРЯ АКСОНОВ Аутоиммунная активация лимфоцитов → пролиферация активированных Тклеток → привлечение В-клеток и моноцитов → повышение проницаемсти ГЭБ, миграция Т-клеток через ГЭБ в мозг → индукция демиелинизации- обратимы блок проведения нервных импульсов в ЦНС, нервные клетки замещаются глиальной тканью и образуются черные дыры. Различают клинич формы: цереброспинальную (симптомы пораж-я пирамид сис-мы, мозжечка, черепных нервов), спинальную (ниж спастич парапапез, наруш ф-и таз органов (задержка мочеиспускания), церебральную: мозжечковая (атаксия, интанционное дрожание, нистагм, скандированная речь, растр-ва почерка (макрография), оптическая (↓ остроты зрения на 1 реже на оба глаза, побледнение диска зрит-го нерва, как правило его височной стороны, сужение полей зрения (вначале на красный и зеленый цвет), скотомы), стволовая (бульбарный синдром). Смерть может наступить от осложнений (пневмония, уросепсис, пролежни). После ремиссии появл-ся те же симптомы + новые. Типы течения: 1. Реммитирующий четко выражены обострения и ремиссии 2. Вторично прогрессирующий после обострения нет полной ремиссии 3. Первично прогрессирующий стремительное ухудшение. Диаг-ка: начало болезни в молодом возрасте; полиморфизм клинич проявлений на всех стадиях забол-я. При клинич обслед-и выявл-ся симптомы пораж-я не менее 2-3 систем (мозжечковой, пирамидной, глазодв-ой); МРТ – очаги понижен плотности, распол-ся перевентрикулярно, их несколько и min 2 из них = 2см; метод вызванных потенциалов (с пом миографа, поставить Dsтяжело); обнаруж-е олигоклональных Ig в ликворе. Лечение Период обострения - цель лечения сократить продолжительность обострения и за счет этого добиться, возможно, более раннего улучшения состояния больного, для чего используются противовоспалительные средства, так как в основе обострения лежит воспалительный процесс: • глюкокортикостероиды (преднизолон 1250 мг, метипред (солу-медрол) 1000 мг, метилпреднизолон, дексаметазон 187,5 мг): • пульс-терапия: 1) Метилпреднизолон (метипред, солюмедрол) 1-2 г в/в капельно в 200 мл рра в течение 2 часов, ежедневно 5 суток; 2) Переход на таблетированные формы преднизолона из расчета 1 мг на кг веса, учитывая циркадные ритмы; 3) Коррекция побочных эффектов (гастропротекторы за 12 ч до первого введения КС, отмена через 1 нед после последнего введения; контроль АД, ритма cor, водно-электролитного баланса); • коррекция побочных эффектов: - артериальная гипертензия; - раздражение желудка связанное с приёмом глюкокортикоидов; - задержка жидкости и гипокалемия; - остеопороз; - инфекция (туберкулёз) из-за иммуносупрессорного действия глюкокортикоидов; - нарушение сна, психоз; • диета - продукты, богатые калием. Период ремиссии – цель предупредить обострение, используются препараты изменяющие течение рассеянного склероза (ПИТРС): Первая линия - INF β (уменьшают число активированных клеток иммунной системы, вызывают сдвиг провоспалительного ответа в сторону противовоспалительного, подавляют миграцию Т-клеток через ГЭБ, в ЦНС ингибирует образование воспалительных медиаторов): • высокодозные интерфероны (ребиф, бетаферон); • низкодозные интерфероны (авонекс, глатирамера ацетат (копаксон - снижает активацию Т-клеток в периферической крови)); • экставиа (INF β -1b); • генфаксон (INF β -1а); • ронбетал (INF β -1b); • синновекс (INF β -1а). РС слудует дифференциров с острым рассеянным энцефаломиелитом он в отличие от РС: 1. Любой возраст 2. Накануне инфекция 3. 1 атака 4. На МРТ все очаги одного срока возникновения. Признаки поражения лучевого, срединного и локтевого нервов. 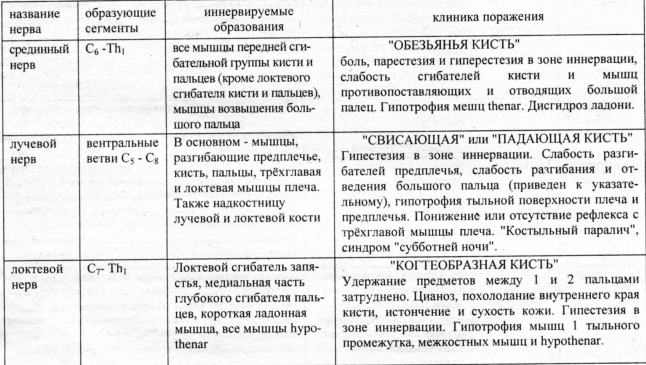 Сосудорасшир-е и противоотеч ср-ва, вит гр В, массаж, лечебная физкультура, физиотерапия: при отсутствии эффекта во многих случаях показано оперативное вмешательство для декомпрессии и невролиза Головные боли. Классификация. Головная боль напряжения. Клиника. Диагностические критерии. Лечение. Головная боль – один из наиболее распространённых неспецифических симптомов разнообразных заболеваний и патологических состояний, представляющий собой боль в области головы или шеи. Классификация головных болей: 1.Первичные головные боли: мигрень, головная боль напряжения, пучковая головная боль. 2. Вторичные : -связанные с травмой головы и/или шеи -связанные с сосудистыми поражениями - связанные с приемом различных веществ или их отменой -с инфекциями -связанные с нарушениями: черепа, глаз, уши, нос, шеи, пазухи, рот. полости. -связанные с психическими нарушениями 3. Краниальные невралгии Головная боль напряжения |
