задачи73+ответы. Задача 1 Больная К., 34 лет
 Скачать 19.25 Mb. Скачать 19.25 Mb.
|
Задача № 26.Больная З., 52 года, заболела остро за 2 недели до поступления. Появились субфебрилитет, тупые боли за грудиной и в эпигастрии, нарастающая одышка при физических нагрузках, затем одышка в покое, облегчавшаяся в вертикальном положении. Через несколько дней возникли отеки ног, перед поступлением присоединилась отечность лица. При осмотре: больная сидит, наклонив туловище вперед. Кожные покровы обычной окраски, сухие. Отмечаются одутловатость лица, набухание шейных вен. ЧДД 18 в минуту. Дыхание везикулярное, проводится во все отделы легких, хрипы не выслушиваются. Тоны сердца резко ослаблены, шумов нет. ЧСС 100 в минуту, ритм правильный. АД 120/80 мм рт. ст. Живот мягкий, при пальпации болезненный в правом подреберье, где определяется закругленный край печени, выступающий из-под ребер на 6 – 7 см. Селезенка не пальпируется. Умеренные отеки голеней и стоп. Клинический анализ крови: гемоглобин 119 г/л; лейкоциты 10х109/л; эозинофилы 2%; палочкоядерные 4%; сегментоядерные 70%; лимфоциты 19%; моноциты 5%; СОЭ 60 мм/час. Общий анализ мочи: без особенностей. Рентгенография органов грудной клетки: легочные поля без очаговых и инфильтративных теней, в синусах левой плевральной полости имеется небольшое количество жидкости. Тень сердца значительно расширена в поперечнике. ЭКГ: 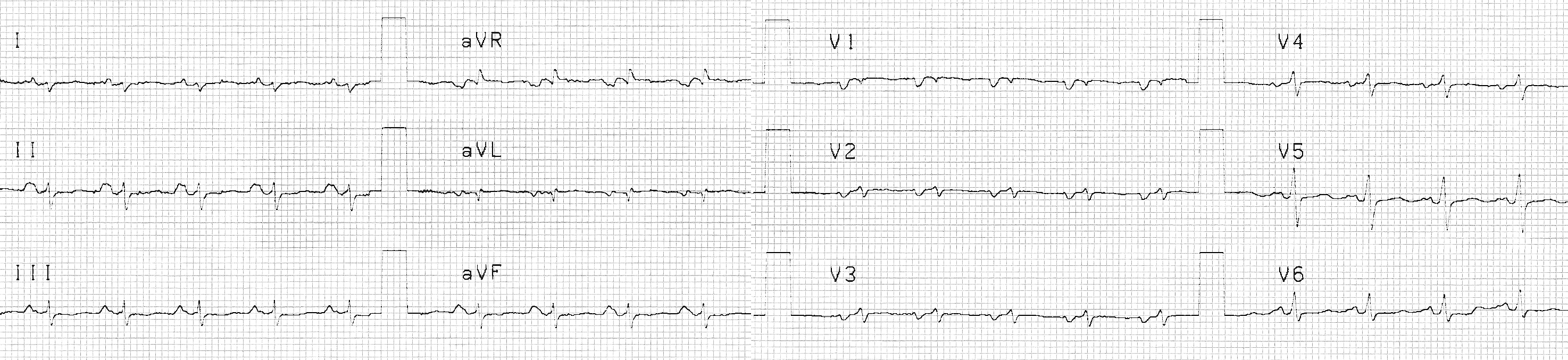
Задача № 26.Диагноз: остр выпотной перикардит неизв этиологии 1. основные синдромы:синдром интоксикации, отечный синдром, болевой синдром. 2. диф д-ка: туберкулезный перикардит, СКВ, стенокардия, сухой плеврит, плевропневмония, межрёберная невралгия, нейроциркуляторная дистония, ТЭЛА, пневмоторакс, пневмомедиастинум, панкреатит, холецистит. 3. доп обследования: ЭКГ (снижение вольтажа, м.б. подъем ST, признаки полной электрической альтернации: колебания амплитуды QRS, P,T), ЭхоКГ (жидкость в полости), рентгенография грудной клетки (изменения формы при большом количестве выпота), исследование перикардиальной жидкости (цитологич состав, бактериологич иссл-е, содержание белка, ЛДГ, опред-е антиядерных АТ и LE-клеток) 4. лечение: НПВН (индометацин 25-100 мг кажд 4-6 ч, ибупрофен 400-800 мг/сут), ГКС (преднизолон 60 мг/сут 5-7 дн, с послед снижением). Если нет эффекта от ГКС, то пункция с введением ГКС в полость сердеч сумки. При гипотонии для улучшения центр гемодинамики – в/в плазму, коллоидные или кристаллоидные растворы 400-500 мл. Задача № 27.Больной Л., 45 лет, заболел около 5 месяцев назад, когда возникло повышение температуры до 39С, кашель, боли при дыхании в левой половине грудной клетки. При обследовании был выявлен левосторонний экссудативный плеврит. После проведенного лечения самочувствие улучшилось, однако до настоящего времени сохраняется постоянный субфебрилитет, потливость, периодически – малопродуктивный кашель, за время болезни похудел на 5 кг. За неделю до поступления температура вновь повысилась до 38С, появились продолжительные тупые боли в левой половине грудной клетки и за грудиной, нараставшие в положении на левом боку. Госпитализирован с диагнозом «лихорадка неясного генеза». При осмотре: кожные покровы сухие, обычной окраски. ЧДД 18 в минуту. Дыхание жесткое, проводится во все отделы легких, выслушиваются единичные сухие хрипы. Перкуторно определенные границы сердечной тупости не смещены. Тоны сердца приглушены, ЧСС 92 в минуту, ритм правильный. Над верхушкой сердца и вдоль левого края грудины вслед за I тоном выслушивается скребущий шум убывающего характера, не проводящийся в другие точки аускультации. АД 120/70 мм рт. ст. Живот мягкий, при пальпации безболезненный, печень и селезенка не пальпируются. Отеков нет. Клинический анализ крови: гемоглобин 146 г/л; лейкоциты 8,4х109/л; эозинофилы 3%; палочкоядерные 2%; сегментоядерные 45%; лимфоциты 47%; моноциты 3%; СОЭ 46 мм/час. Общий анализ мочи : без особенностей. ЭКГ: 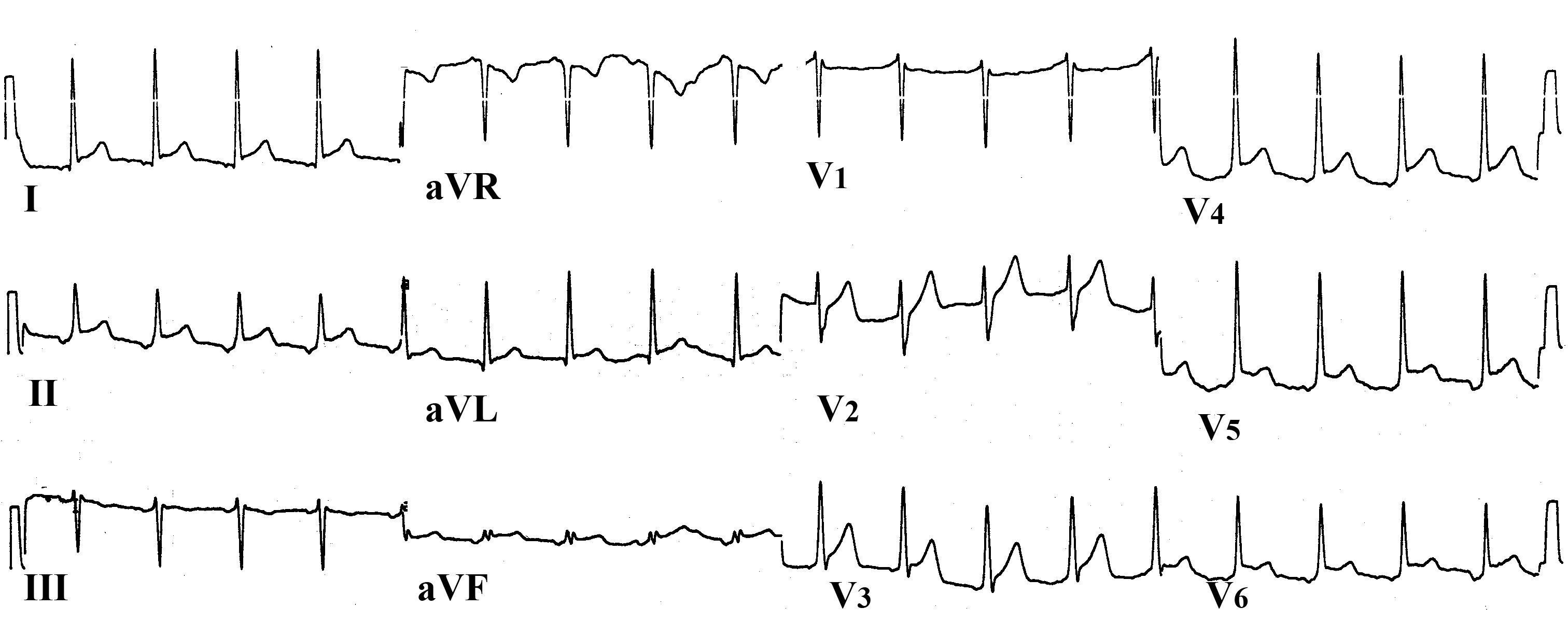
|
