ответы на пм. Задача 1 Мужчина 29 лет доставлен в хирургическое отделение с жалобами на сильные боли по всему
 Скачать 4.51 Mb. Скачать 4.51 Mb.
|
|
ФИО студ______________________________
Задача №2 Фельдшера вызвали к ребенку 15 лет. Последнюю неделю стал быстро утомляться на уроках, уставать при подъеме по лестнице, появились боли в коленных суставах, сегодня температура 39°С. Из анамнеза: с 10 лет болеет частыми ангинами, последний раз болело горло 2 недели назад, после переохлаждения, не лечился. При осмотре: температура 38,5°С, АД 120/90 мм рт.ст., ЧД 24 в минуту, РS 100 в минуту. Кожные покровы чистые, бледные, пастозность голеней. В зеве умеренная гиперемия, гипертрофия миндалин II степени. Правый коленный, плечевой суставы увеличены в объеме, кожа гиперемирована, горячая, движения болезненные. Перкуторно границы сердца справа – правый край грудины, сверху 2 ребро, слева + 2 см к наружи от срединно-ключичной линии, I тон приглушен, дующий систолический шум на верхушке, край печени болезненный, селезенка не увеличена. Стул нормальный. Мочится редко. Порядок выполнения к задаче №2: 1.Составьте план комплексного диагностического исследования здоровья ребенка с учетом данного заболевания, назовите большие и малые критерии диагностики ревматизма (ПК 1.5) 2.Покажите технику забора мазка из зева на флору, выпишите направление (ПК 1.7.) ОТВЕТ: 1. Ds: ревматическая лихорадка, ревмокардит, ревматический полиартрит, активная фаза НКI. Факторы риска - частые стрептококковые инфекции (ангины), нерациональное лечение ангин, частые переохлаждения. Лабораторное обследование: клинический АК, ОАМ, биохимическое исследование крови, серологическое исследование – фибриноген, СРБ, сиаловые кислоты, АСЛ, АСГ, ЭКГ, ФКГ, ЭХО-КГ. «Большие» критерии ревматизма – кальцевидная эритема, кардит, полиартрит, хорея. «Малые» критерии ревматизма – ускорение, СОЭ, появление С – реактивного белка, лейкоцитоз, повышение уровня сиаловых кислот, титра антистрептококковых антител, удлинение интервала Р-Q на ЭКГ. 2. Техника взятия мазков из зева и носа на флору Обязательное условие: забор материала из зева проводится натощак, до орошения или полоскания горла. Оснащение: штатив для пробирок, бланк направление в лабораторию, 2 стерильных пробирки с ватным тампоном, маска и 1 пара стерильных перчаток, шпатель, стеклограф, лоток для использованного инструментария, контейнер для отходов класса «В». Подготовка к манипуляции: 1. Выписать направление в лабораторию. 2. Стеклографом промаркировать пробирки «Н», «З» (нос, зев). 3. Провести гигиеническую обработку рук, надеть перчатки, маску. ОБРАЗЕЦ НАПРАВЛЕНИЯ: в бак.лабораторию... Мазок из зева и носа на флору... Ф.И.О., возраст ребёнка... название, отделение, № палаты или № участка и адрес... Число, подпись медицинской сестры... Выполнение манипуляции: 1. Объяснить маме ход процедуры, получить информированное согласие. 2. Усадить ребенка лицом к источнику света и при необходимости зафиксировать его с помощью помощника: а) ноги ребенка помощник обхватывает своими ногами. б) руки и туловище фиксирует одной рукой. в) голову держит, положив ладонь другой руки на лоб ребенку. 3. Взять в левую руку пробирку и шпатель. 4. Надавить шпателем на корень языка, правой рукой за пробку извлечь из пробирки стерильный тампон. 5. Осторожно, не касаясь тампоном слизистой оболочки рта и языка, провести тампоном по дужкам и небным миндалинам. 6. Взять вторую пробирку левой рукой и, придерживая кончик носа, ввести тампон вращательными движениями в глубь левой и правой половины носа. 7. Осторожно, не касаясь наружной поверхности, ввести тампон в пробирку. 8. Спросить пациента о самочувствии. Завершение манипуляции: 1. Подвергнуть изделия медицинского назначения многоразового использования в соответствии с отраслевым стандартом и нормативными документами по дезинфекции и предстерилизационной очистке. 2. Провести дезинфекцию и утилизацию отходов в соответствии с Сан.ПиН 2.1.3. 2630 -10 «Правила сбора, хранения и удаления отходов лечебно - профилактических учреждений». 3. Снять перчатки, поместить их в контейнер для отходов класса «В». 4. Вымыть, осушить руки. Задача №3 Беременная 26 лет обратилась к фельдшеру ФАП на сроке беременности 38 недель. Жалобы: на слизистые обильные выделения из половых путей, которые беспокоят женщину в течение 2-3 дней, боли в области поясницы. Анамнез: менструации с 13 лет, по 3-4 дня, умеренные, безболезненные. Беременность и роды вторые. Первые роды продолжались более суток и закончились рождением мертвого плода. Масса плода 3100,0.Настоящая беременность протекала без осложнений. Объективно: общее состояние, удовлетворительное, АД 110\60 - 115\7О мм рт. ст., пульс - 68 ударов в минуту, ритмичный. Окружность живота 98 см. Высота дна матки 34 см. Размеры таза: 24-26-29-18см. Головка прижата ко входу в малый таз. Сердцебиение плода ясное, 136 ударов в минуту. Воды не отходили. Порядок выполнения к задаче №3: 1. Определите диагностику беременности, оцените состояние беременной женщины (ПК 1.4.) 2. Продемонстрируйте особенности акушерского пособия при узком тазе (ПК 1.2.) ОТВЕТ: 1. Диагноз: беременность 38-39 недель. Общеравномерносуженный таз, 1 степень сужения. Отягощенный акушерский анамнез. Предвестники родов. Диагноз подтверждается следующими сведениями: -размеры таза уменьшены на 2 см; -в анамнезе первые роды закончились рождением мертвого плода, массой в 3100 гр. -в настоящий момент у беременной из шеечного канала отходит слизистая пробка и появились боли в пояснице - это предвестники родов. Состояние- удовлетворительное 2. Общеравномерносуженный таз Особенности биомеханизма родов при общеравномерносуженном тазе. 4 особенности: Максимальное сгибание головки во входе в малый таз. Проводная точка - малый родничок по проводной оси плода. Установление стреловидного шва в одном из косых размеров плоскости входа в малый таз, так как большой поперечный размер головки не может встать в прямой размер входа в малый таз. Связана с разгибанием головки ( с третьим моментом биомеханизма родов ). Является отсутствие точки фиксации в области подзатылочной ямки, что связано с наличием острого лонного угла. Точка фиксации образуется в области нисходящих ветвей лонных костей и затылочных костей плода. Резко выраженная долихоцефалическая конфигурация головки. ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ №14 Задача №1 В условиях гололеда женщина 72 лет поскользнулась и упала на вытянутую правую руку, опершись кистью на лед. Одновременно почувствовала сильную боль в области нижней трети правого предплечья на стороне I пальца, ближе к лучезапястному суставу, больная обратилась к фельдшеру сельского здравпункта. Объективно: состояние больной удовлетворительное, жалуется на локальную боль в нижней трети правого предплечья, где имеется “штыкообразная” деформация в проекции лучевой кости. Легкое поколачивание по I пальцу и пальпация нижней трети предплечья усиливают боль и на месте деформации имеется вероятность патологической подвижности. За время осмотра у больной появился отек тыла кисти, кисть отклонена в сторону большого пальца. Порядок выполнения к задаче №1: 1.Сформулируйте и обоснуйте предположительный диагноз, расскажите о симптомах, которые необходимо выявить при осмотре для уточнения диагноза (ПК 1.3.). 2.Определите характер повреждения у пациента с травмой предплечья, назовите признаки травмы и покажите их на рентгенограмме предплечья в боковой проекции (ПК 1.2.). ОТВЕТ: 1. Диагноз: закрытый перелом правой лучевой кости в "типичном месте" (не исключается смещение отломков — "штыкообразная" деформация предплечья). Основным механизмом возникновения данного перелома является падение на вытянутую руку с разогнутой кистью. Данные объективного исследования: отек тыла кисти и в области лучезапястного сустава, ■'штыкообразная" деформация, отклонение кисти в сторону большого пальца, локальная боль, резкое ограничение и болезненность движений в суставе, вероятность патологической подвижности (по мнению фельдшера) являются достаточными проявлениями предполагаемого диагноза. Дополнительными признаками могут быть: Кровоизлияния на тыльной поверхности кисти, крепитация отломков при пальпации, определение чего нежелательно из-за вероятности увеличения смещения отломков и усиления болей, как и попытка выявить патологическую подвижность в месте перелома. Перелом предплечья подобного характера и локализации требует квалифицированной помощи врача-травматолога травматологического пункта, куда следует направить больную. 2. У пациента перелом локтевой кости. Признаки перелома: наличие линии перелома, смещение отломков, наличие костных осколков. На рентгенограмме – диафизарный оскольчатый перелом локтевой кости с захождением отломков. (картинка не прикреплена, нашла похожее описание) Задача №2 Девочка , 13 лет, обратилась на консультацию к нефрологу с жалобами на избыточную массу тела, появление в анализах мочи большого количества белка при попытке отказаться от приема глюкокортикоидов. Больна с 3-х лет, когда после перенесенной ангины появились отеки, олигурия и протеинурия до 14 г/л. С тех пор постоянно получает 15 мг преднизолона в сутки. Объективно: самочувствие удовлетворительное. Кожа лица красная, на лбу, бедрах и боковой поверхности живота цианотичные стрии. Подкожно-жировой слой развит неравномерно: избыточное отложение в области лица, шеи, груди, живота. Лимфоузлы не увеличены. Носовое дыхание не нарушено. Пальпация, перкуссия и аускультация изменений со стороны органов дыхания не выявили. Область сердца не изменена и границы не расширены. Тоны ясные, ритмичные. А/Д 115/60 мм рт ст. на обеих руках. Живот мягкий, безболезненный. Печень и селезенка не увеличены. Стул и мочеиспускание не нарушены. В общих анализах мочи без патологии. Азотовыделительная функция не нарушена. Отклонений в белковом спектре крови, уровне липидов и сахара крови нет. Порядок выполнения к задаче №2: 1. Составьте план комплексного диагностического исследования здоровья ребенка с учетом данного заболевания, назовите дополнительные симптомы для уточнения диагноза, расскажите о методике их выявления (ПК 1.5) 2. Составьте план диагностических исследований в стационаре, расскажите о подготовке к ним пациента (ПК 1.1.) 1. Хронический гломерулонефрит, гормонозависимый, без нарушения функции почек. Заключение основано на данных анамнеза заболевания: в анализах мочи появление большого количества белка при попытке отказаться от приема глюкокортикоидов, состоит на учете у нефролога с 3-х лет после перенесенной ангины, появились отеки, олигоурия и протеинурия до 14 г/л. Постоянно получала преднизолон по 15 мг в сутки. Объективные данные: кожа лица красная, на кожной поверхности отмечаются цианотичные стрии, избыточно развит подкожно-жировой слой. Изменения со стороны органов дыхания и сердца не выявлены. Стул и мочеиспускание не нарушены, анализ мочи без патологии. Биохимический анализ крови без изменений. Дополнительные симптомы, которые могут быть выявлены при данном заболевании: - боли в животе и пояснице; - микро и макрогематурия, появление мочи цвета "мясных помоев"; - повышение А/Д; - дизурия; - гипертрофия миокарда; - появление кушингоидного синдрома; 2. Диагностическая программа. Общий анализ крови и мочи, анализы мочи по Зимницкому и Аддису-Каковскому, суточная экскреция белка, биохимический анализ крови (общий белок и его фракций, мочевины, остаточного азота, креатинина, СРБ, холестерина, сиаловых кислот), клиренс креатинина, коагулограмма, УЗИ почек и иммунограмма, экскреторная урография, консультация ЛОР, генетика, уролога, биопсия почек по показаниям. Лечебная программа: - постельный режим 3-6 недель; - диета с ограничением белка до 1,0-1,5 г/кг и исключением соли, а после улучшения состояния назначают диету с ограничением белка до 2 г/кг и хлористого натрия до 3 г в сутки. Из рациона исключаются мясные, рыбные и грибные отвары, а также продукты, часто вызывающие аллергические реакции (шоколад, цитрусовые, земляника, морковь, яйца и т.д.); - физические нагрузки резко ограничить; - патогенетическая терапия: цитостатики, иммунодепрессанты, антикоагулянты, дезагреганты. Восстановить и не прекращать прием преднизолона по 15 мг в сутки - при необходимости назначить нестероидные противовоспалительные средства: бруфен, ортофен, индометацин, диуретики, гипотензивные средства и сердечные препараты. После выписки из стационара ребенок наблюдается у нефролога, постоянно принимает преднизолон, ежемесячно производится анализ крови, анализ мочи, измеряется А/Д, один раз в квартал биохимический анализ крови, пробы Зимницкого, определение клиренса эндогенного креатинина. Исследовать глазное дно 2 раза в год. УЗИ и рентгенологическое исследование по назначению нефролога. Задача №3 28 ноября фельдшер скорой помощи вызван к роженице 25 лет. Жалобы: на сильные схваткообразные боли внизу живота, которые начались два часа назад, одновременно отошли околоплодные воды. Анамнез: менструации с 13 лет, установились сразу, регулярные. Половая жизнь с 24 лет. Беременность первая. Последняя менструация 28 января. На учёте в женской консультации не состояла. Объективно: правильного телосложения, температура - 36,5, АД 120\70 - 115-75 мм рт. ст. пульс - 76 ударов в 1 минуту, ритмичный. Окружность живота - 102 см. Высота стояния дна матки 36 см, предполагаемая масса плода – 3 700 г. Размеры таза: 25,28,31,18. Положение плода продольное. Головка плода подвижная, над входом в малый таз. Сердцебиение плода приглушено, 160 ударов в 1 минуту, слева ниже пупка. Схватки частые по 45-55 секунд, через 1-2минуты. Воды светлые, подтекают в течение 2 часов. Порядок выполнения к задаче №3: 1. Определите диагностику беременности, оцените состояние беременной женщины (ПК 1.4.) 2. Оформите направление в лабораторию исследование крови на коагулограмму (ПК 1.7.) ОТВЕТ: 1. Диагноз: беременность 42-43 недели. Переношенная беременность. 1 период родов. Преждевременное отхождение околоплодных вод. Плоскорахитический таз. I степень сужения. Угроза гипоксии плода. Клинически узкий таз. Диагноз подтверждается следующими данными: -срок срочных родов у данной роженицы по дате последней менструации 5 ноября, а родовая деятельность у неё наступила только 28 .11. Перенашивание составляет 3 недели. -у таза уменьшен прямой размер, что соответствует плоско - рахитическому тазу. Наружная коньюгата уменьшена на 2 см, что соответствует 1 степени сужения. -околоплодные воды в норме отходят при полном раскрытии шеечного канала, а у роженицы они отошли с первыми схватками -угроза гипоксии плода подтверждается нарушением сердцебиения плода, оно приглушено и учащено до 160 ударов в минуту. -ориентировочная масса плода соответствует 3700 - 3800 гр. поэтому таз в родах будет клинически узким, при переношенной беременности у плода будет нарушена конфигурация головки 2.  . ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ №15 Задача №1 Фельдшера вызвали на дом к больному Б. 40 лет, который жалуется на сильные боли в области сердца давящего характера, иррадирующие в левую руку, под левую лопатку, чувство жжения за грудиной. Приступ возник 2 часа назад. Прием нитроглицерина эффекта не дал. Заболевание связывает со стрессовой ситуацией на работе. Объективно: общее состояние средней тяжести, сознание ясное, температура - Зб,8°С. Больной мечется, беспокоен. Кожные покровы и видимые слизистые оболочки бледные. Дыхание везикулярное, ЧДД - 20 в минуту. Тоны сердца ритмичные, приглушены. ЧСС - 92 в минуту, АД -110/70 мм рт. ст. Абдоминальной патологии не выявлено. Порядок выполнения к задаче №1: 1. Сформулируйте и обоснуйте предположительный диагноз, назовите необходимые дополнительные исследования (ПК 1.3.). 2. Расскажите о методике аускультации сердца. (ПК 1.1.). ОТВЕТ: 1. ИБС: инфаркт миокарда, острый период. Обоснование: 1) данные анамнеза: боли в области сердца, давящего характера, жжение за грудиной, иррадирующие в левую руку, под левую лопатку; продолжительность боли ‑ 2 часа; отсутствие эффекта от приема нитроглицерина; связь заболевания с психоэмоциональным перенапряжением; 2) объективные данные: беспокойство больного; приглушение сердечных тонов; тахикардия. Общий анализ крови: лейкоцитоз, увеличение СОЭ, биохимическое исследование крови (повышение глобулинов, фибриногена, ферментов КФК, АСТ, ЛДГ), электрокардиография: изменения комплекса QRS, сегмента ST и зубца Т. 2. 1. Раздеть пациента до пояса. 2. Придать пациенту удобное положение (стоя, сидя, при тяжелом состоянии –лежа). 3. С помощью фонендоскопа выслушивать сердце в следующем порядке: 1 точка - митральный клапан – у верхушки сердца; 2 точка – клапан аорты - во втором межреберье справа от грудины; 4 точка – трехстворчатый клапан – у основания мечевидного отростка грудины; 5 точка (точка Боткина-Эрба) – клапан аорты – у левого края грудины в месте прикрепления III-IV ребер. 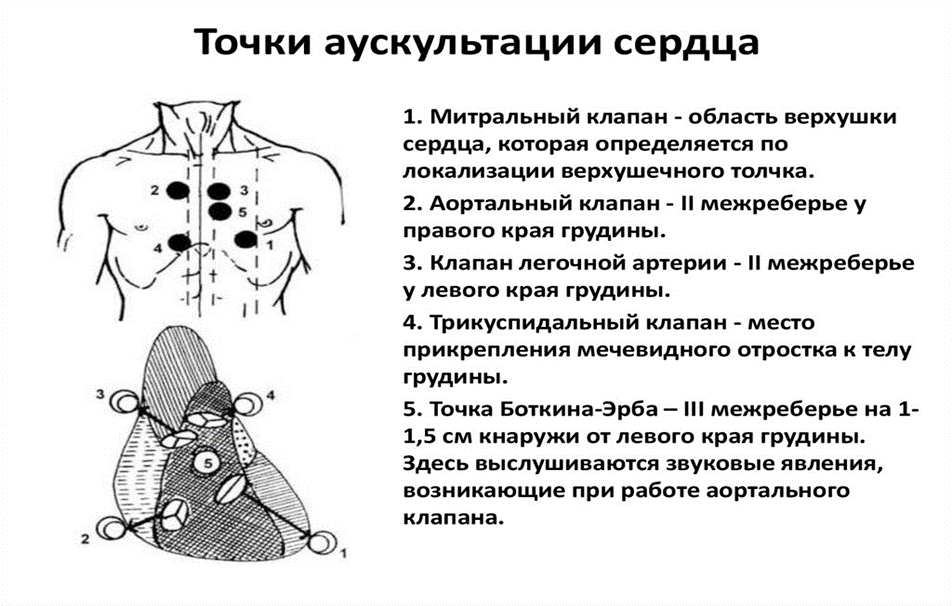 Задача №2 Вы – фельдшер, на вызове у ребенка 3-х лет, посещающего детский комбинат. Заболел три дня назад, беспокоит сильный кашель, насморк, слезотечение, температура тела 38.0º-38.3ºС. Эпид. анамнез: ребенок начал прививаться с 2-х летнего возраста, проведена вакцинация АКДС и против полиомиелита. Контакт с инфекционными больными отрицается. При осмотре: состояние средней тяжести, светобоязнь, конъюнктивит, в зеве – гиперемия, на слизистой щек мелкоточечные белые высыпания, на мягком небе – энантема. Дыхание жесткое, тоны сердца учащены. Порядок выполнения к задаче №2: 1. Составьте план комплексного диагностического исследования здоровья ребенка с учетом данного заболевания, наметьте план противоэпидемических мероприятий в детском комбинате (ПК 1.5) 2. Обучите маму ребенка технике закапывания капель в нос ребенку на кукле-фантоме, выпишите направление в лабораторию на ОАК (ПК 1.7.) ОТВЕТ: 1. Корь, катаральный период. Дифференцировать следует с ОРЗ (аденовирусной инфекцией), но в пользу кори говорит отсутствие прививок против кори, наличие пятен Филатова на слизистой щек и энантема на мягком небе. Лабораторные исследования: ОАК: · в катаральном периоде (лейкопения, нейтропения); · в периоде высыпания (лейкопения, эозинопения, возможна тромбоцитопения); · в случае развития бактериальных осложнений (лейкоцитоз, нейтрофилез, ускорение СОЭ). ОАМ: · протеинурия, микрогематурия, цилиндрурия (при тяжелых формах); · коагулограмма (при геморрагическом синдроме); · спинномозговая пункция (при подозрении на менингит, энцефалит); · выявление специфических антител класса IgM (за исключением случаев, когда образование IgM было вызвано вакцинацией) в сыворотке крови методом ИФА (не ранее 5 дня от начало сыпи); · из образца цельной крови, отделяемого носоглотки или мочи выявление РНК вируса кори методом ПЦР (взятие образцов в течение первых 3 дней от начала появления сыпи). Инструментальные исследования: · рентгенография органов грудной клетки (при наличии симптомов пневмонии); · ЭКГ (при наличии симптомов миокардита и перикардита). Подать экстренное извещение в ЦГСЭН. Карантин на ДДУ накладывается на 21 день, весь период карантина наблюдать за детьми – контроль за температурой тела, осмотр кожи, слизистых. Проводить влажную уборку и проветривать помещения. Не принимать в ДДУ детей, не болевших корью и не привитых против кори, не переводить контактных в другие детские коллективы. Медотвод от прививок против других инфекций на все время карантина. Не привитым и не болевшим корью ввести коревой гамма-глобулин в первые три дня контакта. Санпросвет. работа с персоналом ДДУ и родителями. 2.
Задача №3 Фельдшера ФАП вызвали к роженице 35 лет, 30 ноября. Жалобы: на подтекание околоплодных вод, в течение двух часов и схваткообразные боли внизу живота. Анамнез: половая жизнь с 28 лет. Две первые беременности закончились искусственными медицинскими абортами, которые, со слов самой женщины, протекала без осложнений. После второго аборта в течение 5 лет беременность не наступала. Настоящая беременность - третья. Последняя менструация 22 февраля. На учете в женской консультации не состояла. Объективно: правильного телосложения, температура - 36,7°, пульс - 76 ударов в минуту. АД 115\70-120\75 мм. рт. ст. Живот отвислый, окружность - 110 см. Высота дна матки - 28 см, предполагаемая масса плода – 3 000 грамм. Размеры таза: 25-28-31-20. Головка плода определяется слева, тазовый конец - справа, предлежащая часть отсутствует. Сердцебиение плода 148 ударов в минуту ритмичное, ясное, слева на уровне пупка. Схватки по 25 - 30 секунд, через 6-8 минут. Подтекают светлые воды в умеренном количестве. Порядок выполнения к задаче №3: 1. Определите диагностику беременности и тактику фельдшера в данной ситуации (ПК 1.4.) 2. Продемонстрируйте приемы наружного акушерского исследования (ПК 1.2.) ОТВЕТ: 1. Диагноз: беременность 39-40 недель. Роды срочные, первые. Первый период родов. Поперечное положение плода. Преждевременное отхождение околоплодных вод. Отягощенный акушерский анамнез. Диагноз подтверждается следующими данными из условий задачи: -датой последней менструации и объективными показателями величины матки (окружность живота 110 см ВДМ - 28см), то есть беременность доношенная; -приемами Леопольда слева определяется головка, а справа - тазовый конец, предлежащая часть отсутствует; -околоплодные воды подтекают с началом родовой деятельности, а в норме они изливаются только в конце первого периода родов. -до настоящих родов женщина перенесла два искусственных аборта, и в течение 5 лет у неё было вторичное бесплодие. Тактика фельдшера - срочная госпитализация на носилках, в положении лежа, в родильный дом. 2. Описание алгоритма выполнения: Установить правильно манекен в горизонтальном положении на спине Врач во время выполнения приемов стоит справа от беременной или роженицы лицом к лицу женщины. С помощью первого приема определяется высота стояния дна матки и та часть плода, которая находится у дна матки. Расположить ладони на уровне дна матки. Сблизить пальцы рук и осторожным надавливанием вниз определить уровень стояния дна матки и часть плода, находящаяся у дна матки; С помощью второго приема определяют позицию и вид плода. Обе руки со дна матки перемещают книзу, расположив их на боковых поверхностях. Пальпацию частей плода производят поочередно правой и левой рукой, чтобы определить, в какую сторону обращена спинка плода и его мелкие части. Спинка плода определяется на ощупь как широкая, гладкая, плотная поверхность. Мелкие части плода определяются с противоположной стороны в виде подвижных небольших частей (ножки, ручки). Если спинка обращена влево - первая позиция. Если спинка обращена вправо - вторая позиция. Спинка кпереди - передний вид. Спинка кзади - задний вид С помощью третьего приема определяют предлежание плода. Правую руку нужно положить немного выше лонного сплетения так, чтобы большой палец находился с одной стороны, а четыре нижних - с другой стороны нижнего сегмента матки. Медленно пальцы погружаются вглубь, охватывая часть плода, расположенную над лоном. Головка плода определяется как плотная, круглая, крупная часть, а ягодицы - крупная, но мягкая часть. 9.Спомощью четвертого приема определяют уровень предлежащей части и ее отношение к плоскостям таза. 10.Встать спиной к лицу женщины 11.Выполняется обеими руками. Ладони обеих рук расположить на нижнем сегменте матки справа и слева, при этом концы пальцев касаются симфиза. Вытянутыми пальцами, скользя медленно вглубь, по направлению к полости таза, уточняется характер предлежащей части плода и высота ее стояния ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 16 Задача №1 Фельдшер скорой помощи прибыл на место автодорожной аварии. Женщина 50 лет стонет от боли, сознание сохранено. Жалуется на боли в области живота и тазовых костей, ноги разведены в тазобедренных суставах и согнуты в коленных, пятки ротированы кнаружи. АД - 80/50 мм рт. ст, пульс - 100 ударов в минуту, слабого наполнения и напряжения. Язык сухой, живот не участвует в акте дыхания, при пальпации напряжен, болезнен во всех отделах, симптом Щеткина-Блюмберга положителен во всех отделах, выражен больше в паховых областях и над лоном. При осмотре промежности из ануса поступает кровь в небольшом количестве. Порядок выполнения к задаче №1: | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
