ответы на пм. Задача 1 Мужчина 29 лет доставлен в хирургическое отделение с жалобами на сильные боли по всему
 Скачать 4.51 Mb. Скачать 4.51 Mb.
|
1.Сформулируйте и обоснуйте предположительный диагноз, расскажите о дополнительных симптомах, необходимых для уточнения диагноза и методике их выявления (ПК 1.3.).I. Диагноз: закрытый травматический перелом левого бедра, осложненный травматическим шоком II степени. Данный диагноз подтверждается типичным анамнезом (падение с высоты, резкая боль в бедре сразу после падения), объективными данными (деформация, отек в средней трети бедра, локальная болезненность). Тяжесть травмы подтверждается признаками развившегося травматического шока II степени (АД 80/55 мм рт. ст., пульс 120 уд. мин., частота дыхательных движений 24 в мин., бледность и заторможенность пострадавшего). 2 Дополнительные данные для уточнения диагноза Для уточнения диагноза возможно определение симптомов патологической подвижности и крепитации отломков в месте перелома. Но это недопустимо, т.к. вызовет дополнительную травматизацию сосудов, нервов, мягких тканей, увеличение смещения отломков и усиление тяжести травматического шока. 2.Определите, повреждение какой кости изображено на рентгенограмме и назовите вид травмы, ее признаки и покажите их на рентгенограмме (ПК 1.1.). Ответ: 1) Бедренная кость. На рентгенограмме бедра в боковой проекции – косой перелом диафиза бедренной кости со смещением отломков. Признаки: наличие линии перелома, смещение отломков. Задача №2 На ФАП, под Ваше наблюдение из другой местности прибыл ребенок 7 мес. История развития утеряна при переезде. При объективном осмотре: состояние удовлетворительное, кожа чистая, бледной окраски, большой родничок 2,0 на 2,0 см., края слегка податливы. Отмечается увеличение теменных и лобных бугров, грудная клетка уплощена с боков, на ребрах пальпируются «четки». Умеренно выражена гипотония мускулатуры: ребенок не сидит, не ползает, при попытке посадить выявляется симптом «складного ножа». Со стороны внутренних органов: дыхание пуэрильное, пульс – 120 ударов в 1 минуту, тоны сердца слегка приглушены, живот мягкий, печень выступает из-под реберной дуги на 2 см. Стул, мочеиспускание – без особенностей. Порядок выполнения к задаче №2: 1.Составьте план комплексного диагностического исследования здоровья ребенка (ПК 1.5) Учитывая возраст ребенка (7 месяцев), наличие выраженных изменений со стороны костной системы (поражение костей черепа и грудной клетки), появление симптомов, свидетельствующих о гипотонии мускулатуры, можно думать о рахите II степени. Медленное развитие заболевания, преобладание симптомов остеоидной гиперплазии говорит в пользу подострого течения. диагностика: Клинические данные Биохимический анализ крови Рентгенограмма костей 2.Продемонстрируйте на фантоме технику измерения окружности грудной клетки (ПК 1.2.) Измерение окружности грудной клетки у взрослых 1. Измерение осуществляется сантиметровой лентой в положении стоя, в состоянии покоя. 2. Необходимо освободить грудную клетку от одежды. 3. Сантиметровая лента накладывается сзади - по нижним углам лопаток (под лопатками), спереди - на уровне 4-го ребра: - у мужчин - ниже сосков; - у женщин - над основанием груди либо под грудными железами. 4. Лента накладывается плотно, но без натяжения. Измерение окружности грудной клетки у детей Размер грудной клетки у детей, так же как длина и масса тела, дают представление о гармоничности физического развития ребенка. 1. Измерение окружности грудной клетки у младенцев проводят сантиметровой лентой в положении лежа, у старших детей - стоя. 2. Сантиметровую ленту накладывают сзади под углами лопаток, а спереди - на уровне сосков. Задача №3 Поступил вызов к роженице 32 лет. Фельдшер скорой помощи обнаружил, что у женщины произошли роды, родился плод мужского пола, соседка отделила новорожденного от матери. Из анамнеза и обменной карты фельдшер выяснил, что беременность пятая, роды вторые. Три предыдущие беременности закончились медицинскими абортами. Схватки начались 2 часа назад, быстро присоединились потуги, и роженица осталась рожать дома. Объективно: состояние роженицы удовлетворительное, АД 110\70, 115\75 мм рт ст. Пульс 80 уд мин. Из половой щели свисает пуповина, фельдшер предложил роженице потужиться, после чего выделился послед, был проведен наружный массаж матки. На носилках, в машине с сиреной, родильницу повезли в родильный дом. По дороге у родильницы возникло массивное маточное кровотечение. Матка при пальпации мягкая, дно ее находится на три поперечных пальца выше пупка. АД 80\50, пульс 100 уд./мин., кожные покровы бледные, появились: головокружение, слабость, шум в ушах. Порядок выполнения к задаче №3: 1. Определите диагностику беременности и тактику фельдшера в данной ситуации (ПК 1.4.) 1) В данной ситуации фельдшер должен ускорить госпитализацию: - машина должна быть с включенной сиреной; - сообщить по рации в акушерский стационар о прибытии родильницы с маточным кровотечением; - провести наружный массаж матки; - применить методы временной остановки кровотечения: - прижатие аорты кулаком или валиком; - метод Гентера - опустить головной конец носилок, нижний сегмент матки захватывают левой рукой (большой палец с одной стороны, четыре пальца с другой ) и прижимают к поясничным позвонкам, при этом правой рукой оттягивают матку кверху одновременно массируя ее. - метод Пискачека - левой рукой захватывают и сжимают нижний сегмент, сжимая просвет маточных артерий, правой рукой массируют матку. - внутривенно подключить капельницу и ввести р-р окситоцина 5ЕД, или 0,2% р-р метилэргометрина - 1 мл, раствор хлористого кальция 10% - 10 мл; - внутримышечно раствор викасола 1% 1мл. Мероприятия в родильном доме: - продолжается инфузионная терапия для восполнения ОЦК, борьба с геморрагическим шоком - ручное обследование полости матки - подготовка к проведению операции надвлагалищной ампутации или экстирпации матки. 2. Оформите направление на ЭКГ (ПК 1.7.)  ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 19 Задача №1 Больной Б., 37 лет, обратился к фельдшеру с жалобами на общую слабость, недомогание, повышенную утомляемость, снижение работоспособности, повышение температуры, кашель с выделением слизисто-гнойной мокроты, одышку. Ухудшение состояния наступило 5 дней назад. Болен в течение 5 лет, обострения возникают периодически в осенне-весенний период и часто связаны с переохлаждением. Слизисто-гнойная мокрота выделяется при обострениях несколько месяцев подряд в умеренном количестве. Больной курит в течение 20 лет по 1 пачке сигарет в день. Объективно: температура 37,50С. Общее состояние удовлетворительное. Кожа чистая. Перкуторный звук над легкими ясный. Дыхание ослабленное, везикулярное, с обеих сторон определяются разнокалиберные влажные хрипы. ЧДД 22 в мин. Тоны сердца ясные, ритмичные. ЧСС 72 в мин. АД 120/80 мм рт.ст. Абдоминальной патологии не выявлено. Порядок выполнения к задаче №1: 1. Сформулируйте и обоснуйте предположительный диагноз, назовите необходимые дополнительные исследования (ПК 1.3.) 1.Хронический бронхит в стадии обострения. Обоснование: 1) данные анамнеза: синдром интоксикации, симптомы поражения бронхов (кашель с выделением слизисто-гнойной мокроты, одышка); продолжительность заболевания (5 лет); связь обострения с переохлаждением; длительное выделение мокроты в стадии обострения; наличие вредных привычек: курение. 2) объективные данные: субфебрильная температура . при аускультации: дыхание ослабленное, с обеих сторон выслушиваются разнокалиберные влажные хрипы. 2. Расскажите об аускультации легких, покажите на фантоме места выслушивания легких (ПК 1.1.) Аускультация легких предусматривает следующий алгоритм действий: выслушивание спереди в области ключиц с постепенным перемещением вниз, а затем сзади в аналогичной последовательности определение везикулярного и бронхиального дыхания при выслушивании точек над гортанью и трахеей обнаружение дополнительных шумов в дыхательных путях, альвеолах или плевре 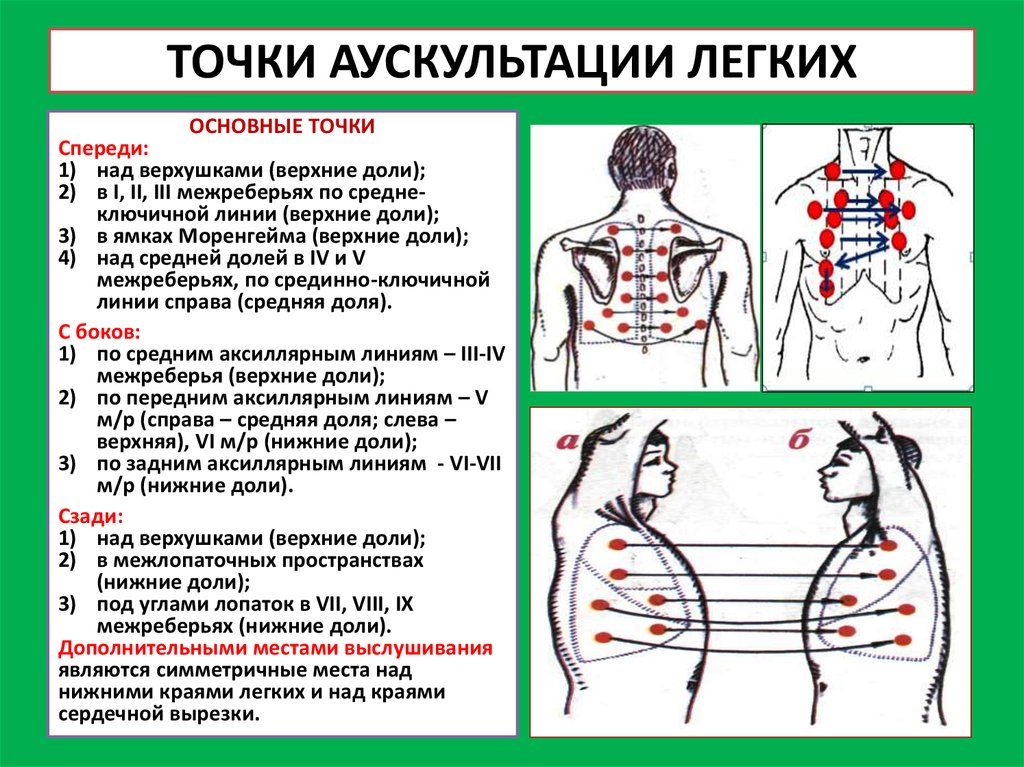 Задача №2 Вызов фельдшера ФАПа к мальчику, 1 год 3 мес. Болен 3-й день. Со слов мамы отмечалось повышение температуры до 37,5ºС, обильные слизистые выделения из носа. Был капризен, плохо кушал. Со вчерашнего вечера появился кашель. Сегодня во время осмотра температура 37,4ºС, малыша беспокоит влажный, но малопродуктивный кашель. Дыхание шумное, свистящее, выдох удлинен. Отмечается раздувание крыльев носа и втяжение межреберных промежутков при дыхании. Перкуторно – над легкими коробочный звук, при аускультации – дыхание жесткое, выслушиваются свистящие сухие и разнокалиберные влажные хрипы. Частота дыхания 35 в 1 мин., пульс 120 уд. в 1 мин. Со стороны других внутренних органов и систем – без особенностей. Порядок выполнения к задаче №2: 1. Составьте план комплексного диагностического исследования здоровья ребенка с учетом данного заболевания (ПК 1.5) Острый обструктивный бронхит. 1. развивалось на фоне ОРВИ. Ведущим в клинике является обструктивный синдром: кашель, одышка экспираторного типа. Перкуторные и аускультативные изменения в легких характерны для бронхита. Все это позволяет поставить диагноз: острый обструктивный бронхит. 2. должен быть госпитализирован в детское отделение ЦРБ. 1.Сбор анамнеза жизни, заболевания Объективное исследование: перкуссия,аускультация легких Лабораторное: ОАК, ОАМ, анализ мокроты: микроскопическое исследование, бакпосев мокроты, исследование на КУБ, ПЦР-анализ Инструментальное: рентгенография легких,бронхоскопия,бронхография Консультация у педиатара 2.Оформите направление ребенку в рентгенкабинет на рентгенографию легких (ПК 1.7.)  Задача №3 Поступил вызов к роженице 32 лет. Фельдшер скорой помощи обнаружил, что у женщины произошли роды, родился плод мужского пола, соседка отделила новорожденного от матери. Из анамнеза и обменной карты фельдшер выяснил, что беременность пятая, роды вторые. Три предыдущие беременности закончились медицинскими абортами. Схватки начались 2 часа назад, быстро присоединились потуги, и роженица осталась рожать дома. Объективно: состояние роженицы удовлетворительное, АД 110\70, 115\75 мм рт ст. Пульс 80 уд мин. Из половой щели свисает пуповина, фельдшер предложил роженице потужиться, после чего выделился послед, был проведен наружный массаж матки. На носилках, в машине с сиреной, родильницу повезли в родильный дом. По дороге у родильницы возникло массивное маточное кровотечение. Матка при пальпации мягкая, дно ее находится на три поперечных пальца выше пупка. АД 80\50, пульс 100 уд./мин., кожные покровы бледные, появились: головокружение, слабость, шум в ушах. Порядок выполнения к задаче №3: 1. Определите диагностику беременности и тактику фельдшера в данной ситуации, назовите ошибки, допущенные фельдшером (ПК 1.4.) 1. Сомнительные признаки беременности(Субъективные ощущения беременной) · перемены в аппетите · изменение обонятельных ощущений · учащение мочеиспускания; Вероятные признаки беременности: · прекращение менструации; · изменение величины, формы и консистенции матки; · лабораторные исследования (определение хорионического гормона в моче и крови). Достоверные признаки беременности: · определение (пальпация) частей плода. Во второй половине беременности при пальпации живота обнаруживают головку, спинку и мелкие части (конечности) плода; · ясно слышимые сердечные тоны плода. При простой аускультации (акушерским стетоскопом) сердцебиение плода можно услышать после 18–20 нед; · движения плода, ощущаемые врачом при обследовании беременной. Диагноз беременности является точным даже при наличии только одного достоверного признака. В данной ситуации фельдшер должен ускорить госпитализацию: -машина должна быть с включенной сиреной; -сообщить по рации в акушерский стационар о прибытии родильницы с маточным кровотечением; -провести наружный массаж матки; -применить методы временной остановки кровотечения: -прижатие аорты кулаком или валиком; -метод Гентера - опустить головной конец носилок, нижний сегмент матки захватывают левой рукой (большой палец с одной стороны, четыре пальца с другой ) и прижимают к поясничным позвонкам, при этом правой рукой оттягивают матку кверху одновременно массируя ее. Ошибки: При ведении последового и раннего послеродового периода фельдшером скорой помощи были допущены ошибки. Учитывая oтягoщенный акушерский анамнез, данная родильница является угрожаемой по кровотечению, поэтому после выделения последа необходимо было внутривенно ввести сокращающие матку средства окситоцин 5 ЕД или метилэргометрин 0,2%- 1,0 в 5% растворе глюкозы или физрастворе, опорожнить мочевой пузырь, на дно матки положить холод и груз. 2. Продемонстрируйте на фантоме ручное обследование полости матки (ПК 1.2.) Показания: 1) дефект плаценты или плодных оболочек; 2) контроль целости матки после оперативных вмешательств, длительных родов; 3) гипотоническое и атоническое кровотечение; 4) роды у женщин с рубцом на матке. Оснащение рабочего места: 1) иодин (1% раствор иодоната);2) ватные шарики; 3) корнцанг; 4) 2 стерильные пеленки; 5) лоток; 6) стерильные перчатки; 7) катетер; 8) фантом; 9) бланк согласия на медицинское вмешательство, 10) наркозный аппарат, 11) пропафол 20 мг, 12) стерильные шприцы. Подготовительный этап выполнения манипуляции. 1. Убрать ножной конец кровати Рахманова. 2. Произвести катетеризацию мочевого пузыря. 3. Одну стерильную пеленку положить под роженицу, вторую – на ее живот. 4. Наружные половые органы, внутренние поверхности бедер, промежность и анальную область обработать иодином (1% раствором иодоната). 5. Операции проводятся под внутривенным наркозом на фоне ингаляции закиси азота с кислородом в соотношении 1: 1. 6. Надеть передник, обработать руки, надеть стерильную маску, халат, перчатки. Основной этап выполнения манипуляции. 7. Левой рукой раздвигают половые губы, а правую руку, сложенную в виде конуса, вводят во влагалище, а затем в полость матки. 8. Левую руку помещают на переднюю брюшную стенку и стенку матки снаружи. 9. Правой рукой, расположенной в матке, проводят контроль стенок, плацентарной площадки, маточных углов. При обнаружении долек, обрывков плаценты, оболочек, их удаляют рукой 10. При выявлении дефектов стенок матки руку выводят из полости матки и производят чревосечение, ушивание разрыва или удаление матки (врач). 11.Снять перчатки, погрузить в емкость с дезинфицирующим средством. 12.Положить пузырь со льдом на низ живота. 13.Проводить динамическое наблюдение за состоянием родильницы (контроль артериального давления, пульса, окраски кожных покровов, состояния матки, выделений из половых путей). 14.По назначению врача начать антибактериальную терапию и ввести утеротонические средства ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 20 Задача №1 Больной К, 30 лет, обратился к проктологу с жалобами на боли в области заднего прохода, примесь крови алого цвета при дефекации, наличие болезненных “шишек” в области ануса. При осмотре больного на кресле визуально определяются на 3, 7, 11 часах по циферблату резко отечные, синюшно-багрового цвета наружные геморроидальные узлы. Диагностирован острый тромбофлебит наружных геморроидальных узлов. Выполнено пальцевое исследование прямой кишки - исследование резко болезненно, соответственно наружным имеются также тромбированные внутренние узлы. С целью исключения других источников кровотечения выполнена ректороманоскопия: слизистая розовая, блестящая, сосудистый рисунок отчетливый, органической патологии не найдено. Порядок выполнения к задаче №1: 1. Сформулируйте и обоснуйте предположительный диагноз, расскажите о дополнительных симптомах, необходимых для уточнения диагноза и методике их выявления (ПК 1.3.) Острый геморрой — или аноректальный тромбоз, тромбирование внутренних и внешних геморроидальных узлов. Процесс сопровождается сильными болевыми ощущениями, так как узлы снабжены большим количеством рецепторов. Острую форму геморроя, в свою очередь, подразделяют на три стадии тромбоза: Воспалённые узлы приобретают нездоровую синюшность, при пальпации наблюдается болезненность; Воспаление захватывает ткани, прилегающие к поражённым геморроидальным узлам; Некротическое видоизменение — поражённые узлы чернеют. Хронический геморрой — это воспаление узлов, для которого характерна слабая выраженность болевого синдрома. Это создает ложное ощущение «незначительности» возникшей проблемы. В течение хронического геморроя выделяют четыре стадии: Пациент ощущает лишь слабовыраженный дискомфорт, воспаление внутренних узлов выявляется только при обследовании; Наблюдается периодическое выпадение воспалённых узлов, которые пациент без особых усилий вправляет самостоятельно; Для вправления выпавших узлов требуется ручная помощь; Вправление узлов невозможно. 2. Составьте план диагностических мероприятий в стационаре(ПК 1.1.) Диагностика геморроя является клинической процедурой. В медицине найдется немного заболеваний, при которых амбулаторно-клинический этап диагностики попрежнему занимал бы такое значительное место. Диагностика геморроя в амбулаторных условиях зачастую затруднена, что связано с большим потоком пациентов и ограниченным временем, имеющимся у врача поликлиники, для сбора анамнеза и осмотра. В реальной клинической практике геморрой достаточно часто сочетается с другими заболеваниями желудочно-кишечного тракта (ЖКТ), особенно часто с синдромом раздраженной толстой кишки. Поэтому при обследовании пациента с заболеваниями ЖКТ необходимо придерживаться четкого алгоритма последовательности осмотра, анализа жалоб, сбора анамнеза, проведения специальных инструментальных и лабораторных тестов. При подозрении на геморрой необходимо клиническое обследование, включающее осмотр пациента и пальцевое исследование анального канала. При стихании острых явлений проводится ректороманоскопия и при необходимости - колоноскопия. Задача №2 Вы – фельдшер ДДУ, оформляете мальчика 7 лет в школу. В течение прошедшего года ребенок перенес ветряную оспу. Прошел осмотр по скрининг-программе – патологии не выявлено, полость рта санирована. Жалоб со стороны родителей на ребенка нет. Сон и аппетит не нарушен. Состояние удовлетворительное. Кожные покровы и видимые слизистые чистые. ЧДД – 20 в мин., пульс 90 в мин., АД 100/65 мм.рт.ст. Стул и мочеиспускание в норме. В настоящее время масса тела 22,5 кг, рост 122 см., окружность груди 60 см. Порядок выполнения к задаче №2: 1. Составьте план комплексного диагностического исследования здоровья ребенка, оцените функциональное состояние и степень резистентности организма (ПК 1.5) 1. Оценку физического развития проводить по центильным или сигмальным таблицам. 2. Число дыхательных движений, частота сердечных сокращений и АД соответствуют норме, отклонений в поведении нет, при проведении скрининг-программы патологии не выявлено, поэтому функциональное состояние хорошее, степень резистентности средняя (одно острое заболевание за год). 3. Учитывая данные анамнеза, оценку физического, нервно-псхического развития, степень резистентности, функциональное состояние органов и систем, отсутствие хронических заболеваний у ребенка, можно отнести его к 1 группе здоровья. Ребенок по всем критериям здоров. 4. Техника проведения антропометрических измерений детям старшего возраста согласно алгоритму выполнения манипуляции. 2. Продемонстрируйте технику проведения антропометрических измерений детям старшего возраста (ПК 1.2.) Измерение роста детей старшего возраста. Измерение производят ростомером, который представляет собой деревянную доску длиной 2 м 10 см, шириной 8 - 10 см и толщиной 50х75 см. На вертикальной доске нанесены 2 шкалы деления (в см): одна (справа) для роста стоя, другая (слева) для измерения длины тела сидя. По ней скользит планка длиной 20 см. На уровне 40 см от пола к вертикальной доске прикреплена откидная скамейка для измерения роста сидя. Техника измерения: ребенок стоит на площадке ростомера спиной к вертикальной стойке в естественном выпрямленном положении, касаясь вертикальной стойки пятками, ягодицами, межлопаточной областью и затылком, руки опущены вдоль тела, пятки вместе, носки врозь. Голову он устанавливает в положении, при котором наружный край глазницы и верхний край козелка уха находятся на одной линии. Необходимо помнить, что между ростом в утренние и вечерние часы существует разница иногда до 1-2 см.
Задача №3 На ФАП к фельдшеру обратилась беременная 32 лет. Срок беременности 36 недель. Жалобы: на боль в области рубца на матке после операции кесарево сечение, проведенной 2 года назад. Анамнез: данная беременность третья, первая закончилась искусственным абортом, вторая - родами, родоразрешение - путем операции кесарево сечение, в связи с центральным предлежанием плаценты. Данная беременность протекала без осложнений, состоит на учете, консультировалась у врача в ЦРБ, последняя консультация состоялась месяц назад. Объективно: состояние удовлетворительное, кожа и слизистые нормальной окраски АД -120/80, 120/75 мм.рт.ст. пульс 80 ударов в минуту. Окружность живота 80 см, высота дна матки 36см. Положение плода продольное, предлежит головка, сердцебиение плода 130 уд./мин. Пальпация матки болезненна, по ходу послеоперационного рубца определяется истончение и локальная болезненность, матка в повышенном тонусе, из влагалища незначительные кровянистые выделения. Порядок выполнения к задаче №3: 1. Определите диагностику беременности и тактику фельдшера в данной ситуации (ПК 1.4.) 1. Приоритетные проблемы: боль в области послеоперационного рубца, беспокойство за исход родов, Потенциальные проблемы: расползание рубца, гистопатический разрыв матки, кровотечение, геморрагический шок, гипоксия и гибель плода. 2. Диагноз: беременность 36 недель, отягощенный акушерский анамнез. Начавшийся гистопатический разрыв матки. Беременность установлена на основании обменной карты и обследования: окружность живота 90 см, высота дна матки-36 см, предполагаемая масса плода (ОЖхВДМ) 3240,0 г, что соответствует сроку 36 недель. О начавшемся гистопатическом разрыве свидетельствуют симптомы, присутствующие у данной беременной: боль при пальпации матки, болезненность и истончение послеоперационного рубца на матке, повышение тонуса матки, незначительные кровянистые выделения из половых путей. Все эти симптомы говорят о несостоятельности рубца, расползании стенки матки в области рубца на матке после операции кесарево сечение. 3. В соответствии с возникшим осложнением состояние больной оценивается как среднетяжелое. 4. Данной беременной необходима срочная госпитализация в акушерский стационар для проведения оперативного родоразрешения. Алгоритм действий фельдшера: уложить беременную, ввести спазмолитики и токолитики для снятия тонуса матки, вызвать сан. авиацию, если это невозможно госпитализировать на носилках в машине скорой помощи, сообщить по рации в акушерский стационар о предстоящей операции. Показание – нарушение отделения плаценты. 2. Оформите направление в лабораторию для исследования крови на АФП (ПК 1.7.)  Билет №21 Задача №1 Больной 36 лет, на протяжении 7 лет страдает язвенной болезнью 12-перстной кишки. Последние 2 года язвенная болезнь приняла непрерывно рецидивирующее течение. Два месяца назад у больного появилось чувство тяжести после приема пищи, отрыжка тухлым, тошнота. В течение последнего месяца присоединилась обильная рвота пищей съеденной накануне, похудел на 8 кг. При осмотре больной пониженного питания, живот ассиметричен за счет выбухания в левом подреберье и мезогастральной области, здесь же при раздражении передней брюшной стенки выражена видимая на глаз перистальтика. Порядок выполнения к задаче №1: 1. Сформулируйте и обоснуйте предположительный диагноз, назовите необходимые дополнительные исследования (ПК 1.3.) 2. Продемонстрируйте технику пальпации живота (ПК 1.2.) Ответ: Предварительный диагноз: раковая болезнь 12-перстной кишки. Обоснование: на протяжении 7 лет страдает язвенной болезнью 12-перстной кишки, последние 2 года болезнь приняла непрерывное рецидивирующее течение, обильная рвота съеденной пищей накануне, похудел на 8 кг. Необходимые дополнительные исследования: УЗИ желудка и 12-перстной кишки, эндоскопическое и рентгенологическое исследование, дуоденоскопия. Техника пальпации живота: При пальпации живота следует соблюдать определенные правила. Больной должен лежать на спине на жесткой постели с невысокой подушкой, ноги и руки его должны быть вытянуты, живот обнажен. Дышать он должен ровно и спокойно, лучше через рот. Исследующий садится с правой стороны от больного, лицом к нему, на одном уровне с постелью. Руки его должны быть теплыми и сухими, ногти коротко отстрижены. Поверхность пальпации выявляется степень напряжения (судят по сопротивлению) брюшной стенки и ее болезненности. В норме она должна быть мягкой, податливой, безболезненной. Начинают пальпацию с левой паховой области, постепенно продвигаясь по расположению толстой кишки до правой паховой области. Затем пальпацию продолжают по средней линии живота от лона вверх, пальпируют области пупка, эпигастрии до мечевидного отростка. Далее пальпируют правое и левое подреберья (печень и селезенку). Задача №2 У ребенка, 15 дней, на фоне стафилодермии появилась внезапно высокая температура 38,9ºС, серовато-цианотичный цвет кожи, пульс слабого наполнения и напряжения, вздутие живота. Дыхание частое, с трепетанием крыльев носа. При исследовании легких патологии не выявлено. На 5 день болезни над легкими появилось четкое укорочение перкуторного звука диффузно над всей поверхностью, хрипы влажные, мелкопузырчатые. На рентгенограмме имеется справа инфильтрат в средней доле легкого и конструируется пристеночная плевра. Лейкоцитоз в крови 12000 в мл, СОЭ 22 мл/ч. Порядок выполнения к задаче №2: 1. Составьте план комплексного диагностического исследования здоровья ребенка с учетом данного заболевания (ПК 1.5) 2. Оформите направление на исследование крови на стерильность в бактериологическую лабораторию (ПК 1.7.) Ответ: Предварительный диагноз: пневмония. Обоснование: 15 дней держится высокая температура тела, которая возникла на фоне стафилодермии, серовато-цианотичный цвет кожи, четкое укорочение перкуторного звука диффузно над всей поверхностью легких, наличие хрипов, на рентгене виден инфильтрат в средней доле легкого, лейкоцитоз в крови. План комплексного диагностического исследования: Общий анализ крови, мочи, микроскопический анализ мокроты, рентген легких, томография, УЗИ легких, бронхоскопия Направление на исследование крови на стерильность: № Страхового полиса 00030167 серия 401 Отделение инфекционное палата 102 Направление в бактериологическую лабораторию Ф.И.О. Петров Николай Иванович Возраст 15 лет Вид исследования кровь на стерильность Адрес Перелета 17-37 Диагноз язвенная болезнь 12-перстной кишки ФИ.О. врача Семенов П.И. Подпись медсестры Потапова Г.С. Дата 03.09.2021 Задача №3 На ФАП к фельдшеру обратилась беременная 25 лет, срок беременности 37-38 недель. Жалобы: на кровотечение из половых путей, которое появилось во время акта дефекации среди полного здоровья два часа назад. Анамнез: беременность третья, две первые закончились медицинскими абортами. Объективно: общее состояние удовлетворительное, АД 110\70 и 110\75 мм. рт. ст. Пульс 75 ударов минуту. При пальпации матка овоидной формы, невозбуждена, безболезненна. Положение плода продольное, предлежит головка, высоко над входом в малый таз. При аускультации - сердцебиение плода 130 ударов в минуту, ритмичное. Над симфизом выслушивается шум со стороны сосудов матки. Из половых путей выделяется алая, жидкая кровь. Порядок выполнения к задаче №3: 1. Определите диагностику беременности и тактику фельдшера в данной ситуации (ПК 1.4.) 2. Составьте план обследования беременной с данной патологией и продемонстрируйте на фантоме влагалищное исследование (ПК 1.1.) Ответ: Предварительный диагноз: беременность 37-38 недель, предлежание плаценты. Обоснование: кровотечение, возникшее на поздних сроках беременности, на фоне полного здоровья, без болей. Диагностика: общий анализ крови, коагулограмма, анализ на резус-антител, биохимический анализ крови Тактика фельдшера: немедленная госпитализация в родильное отделение, контроль за АД и кровянистыми выделениями из половых путей, проведение профилактики гипоксии плода и кровотечений. План обследования: УЗИ, амниоскопия, влагалищное исследование Влагалищное исследование: Подготовить: фантом, перчатки, инструменты, раствор фурацилина, лоток, ватные шарики Влагалищное исследование проводится при развёрнутой операционной, обработав руки, надевают стерильные перчатки, обрабатывают наружные половые органы раствором фурацилина. Указательными и большими пальцами левой руки разводят малые половые губы, два пальца правой руки указательный и средний вводят во влагалище. Оценивают состояние влагалища, шейки матки, степень ее раскрытие, целостность плодного пузыря, предлежащую часть. Измеряют диагональную конъюгату. После осмотра проводят санацию влагалища фурацилином. Билет №22 Задача №1 В ЛПУ обратился пострадавший с жалобами на головную боль, тошноту, шум в ушах. Со слов сопровождающего пациент упал со стремянки, ударился головой о пол, была потеря сознания в течении нескольких минут. Сам пострадавший обстоятельства травмы не помнит. Объективно: общее состояние удовлетворительное, бледность, пульс 90 ударов в минуту, ритмичный, АД 120/80 мм ртутного столба. Дыхание поверхностное 24 в минуту, температура тела 36.8 С. Из носовых ходов выделяются капли ликвора розового цвета. Порядок выполнения к задаче №1: 1. Сформулируйте и обоснуйте предположенный диагноз, расскажите о дополнительных физикальных методах обследования, необходимых для уточнения диагноза и методике их проведения (ПК 1.3.) 2. Составьте план диагностического обследования, наложите необходимую повязку применительно к данной ситуации на фантоме (ПК 1.1.) Ответ: Предположительный диагноз: черепно-мозговая травма, перелом основания черепа, предположительно в области передней черепно-мозговой ямки. Обоснование: головная боль, тошнота, шум в ушах, упал со стремянки и ударился головой об пол, была потеря сознания, из носовых ходов выделяется капли ликвора розового цвета. Дополнительные физикальные методы исследования: Методика исследования функций глазодвигательных и лицевого нерва: пациента просят, не двигая головой, посмотреть вверх, вниз и в стороны, затем на палец исследующего, расположенный на расстоянии 30 см от лица, соответственно его средней линии. Затем палец постепенно приближается к носу, отмечается как сходятся глазные яблоки. Функцию нижних ветвей лицевого нерва определяют при помощи следующих тестов: оскаливание зубов, надувание щек, свист и задувание свечей. Диагностика: рентген черепа в 2-х проекциях, УЗИ брюшной полости, электрокардиограмма, осмотр нейрохирургом, хирургом, травматологом, КТ головного мозга В данной ситуации проводят тампонаду носовых ходов: Установить контакт с пациентом: поздороваться, представиться, объяснить свою роль Попросить пациента представиться Сверить Ф.И.О. пациента с медицинской документацией Сообщить о назначении врача Объяснить ход и цель процедуры Убедиться в наличии у пациента добровольного информированного согласия Усадить пациента слегка наклонив его голову вперед, при невозможности- уложить на бок или живот Дать ему в руки лоток для сбора крови/ликвора или поставить на клеенку у лица пациента Обработать руки гигиеническим способом, надеть перчатки Очистить полость носа от сгустков крови/ликвора, попросить пациента сплевывать в лоток затекшую в рот кровь/ликвор Смазать слизистую оболочку носа лидокаином Смочить длинную турунду 3% раствором перекиси водорода. Ухватить корнцангом конец турунды, отступив на 4 см Ввести турунду в полость носа до заднего отдела Уложить турунду в виде гармошки в полости носа и оставить там на 24-48 часов Наложить пращевидную повязку на нос Засыпать кровь/ликвор в лотке сухой хлорной известью на 1 час Снять перчатки, поместить в отходы класса «Б», обработать руки гигиеническим способом Уточнить самочувствие пациента Сделать запись в медицинскую документацию Задача №2 Фельдшера ФАП вызвали к заболевшему ребенку 8 месяцев. Болен 2-ой день. Беспокоит сухой кашель, обильные выделения из носа слизистого характера. Температура вчера днем 37,8º С, вечером – 38,8º С. При осмотре: температура – 39,2º С. Вялый, капризный. Кожа сухая, розовая, горячая на ощупь, на щеках – яркий румянец. Частота дыхания – 40 в мин., пульс – 150 уд. /мин. По органам: яркая гиперемия в зеве, жесткое дыхание, тоны сердца приглушены. Порядок выполнения к задаче №2: 1. Составьте план комплексного диагностического исследования здоровья ребенка с учетом данного заболевания (ПК 1.5) 2. Продемонстрируйте на фантоме технику взятия мазка из зева на BL (ПК 1.2.) Ответ: Предварительный диагноз: острое респираторное заболевание. Обоснование: сухой кашель, обильные выделения и носа слизистого характера, высокая температура тела, горячая на ощупь кожа, яркая гиперемия в зеве, жесткое дыхание. Диагностика: общий и биохимический анализ крови, общий анализ мочи, серологический метод диагностики, электрокардиография, рентген грудной клетки, УЗИ органов брюшной полости Техника взятия мазка из зева на BL: Подготовка к процедуре: Подготовить необходимое оснащение Выписать направление в лабораторию Стеклографом промаркировать пробирки «Н», «З», № совпадающий с номером на бланке направления Усадить ребенка лицом к источнику света Выполнение процедуры: Установить контакт с пациентом (родителями): поздороваться, представиться, объяснить свою роль Уточнить Ф.И.О. пациента Сверить Ф.И.О. пациента с медицинской документацией Сообщить о назначении врача Объяснить ход и цель процедуры Убедиться в наличии у пациента (родителей) добровольного информированного согласия Усадить ребенка лицом к источнику света Обработать руки гигиеническим способом, надеть перчатки Взять в левую руку пробирку маркированную знаком «Н» Извлечь ватный тампон из пробирки, не касаясь краев пробирки, взяв его правой рукой за пробирку, в которую он вмонтирован Большим пальцем левой руки приподнять кончик носа пациента Осторожно ввести тампон вращательными движениями в один носовой ход, затем в другой, плотно прикасаясь к их стенкам Собрав материал, поместить тампон в пробирку, не касаясь ее краев Пробирку поместить в штатив, находящийся по правую руку Взять одновременно в левую руку шпатель как писчее перо и пробирку, маркированную знаком «З» Помочь ребенку открыть рот и шпателем нажать на корень языка Извлечь ватный тампон из пробирки, взяв его правой рукой за пробирку, в которую он вмонтирован Осторожно не касаясь языка и щек, ввести тампон в полость рта Снять тампоном слизь с небных дужек и миндалин в следующей последовательности: дужка-миндалина-язычок-дужка-миндалина Извлечь тампон из ротовой полости и поместить в пробирку, не касаясь ее краев Пробирку поместить в штатив, предназначенный для пробирок с забранным материалом Снять перчатки, поместить в отходы класса «Б», обработать руки гигиеническим способом Отправить материал в бактериологическую лабораторию, не позднее 3 часов после забора материала Задача №3 К фельдшеру ФАПа обратилась беременная С., 24 года, с жалобами на тянущие боли внизу живота, в области поясницы. Появились 2 дня назад, после физической нагрузки. В анамнезе: менструальная функция без особенностей. Последняя менструация 4 месяца назад. Данная беременность 1-я, желанная. Соматически здорова. Гинекологические заболевания отрицает. Работает поваром. Объективно: кожные покровы обычной окраски. Пульс 76 в мин., ритмичный. АД - 110/70, 115/70 мм рт.ст., со стороны внутренних органов без особенностей. Матка легко возбудима, безболезненна, дно на 1 поперечный палец ниже середины расстояния между пупком и лобком. Осмотр в зеркалах: Влагалище цианотично. Шейка коническая, чистая, наружный зев закрыт. Влагалищное исследование: влагалище узкое, шейка матки сформирована, зев закрыт. Тело матки увеличено до 15-16 недель, матка возбудима. Выделения слизистые. Порядок выполнения к задаче №3: |


