Алгоритм основных методов обследования хирургического стоматологического пациента:
Проведите опрос:
Проведите обследование челюстно-лицевой области:
определите общее состояние пациента;
проведите внешний осмотр;
проведите пальпаторно исследование мягких тканей и костей лицевого скелета;
оцените состояние мускулатуры;
оцените чувствительную, болевую, тактильную чувствительность ветвей тройничного нерва.
Проведите осмотр полости рта:
оцените степень открывания рта;
осмотрите преддверие рта и выводные протоки слюнных желез;
запишите зубную формулу;
оцените состояние зубов и периодонта;
осмотрите слизистую щек и языка, подъязычной области и нёба.
Проведите пальпацию органов и тканей полости рта:
переходной складки преддверия полости рта;
альвеолярного отростка;
ретромолярной области;
подъязычной области;
языка.
Проведите анализ данных основных методов обследования.
Практическое занятие № 3
Тема 3.«Виды дефектов и деформаций альвеолярной части челюстей. Показания и противопоказания к применению дентальных имплантатов. Причины убыли костной ткани в области отсутствующих зубов и их последствия»
Контрольные вопросы
1. Виды дефектов и деформаций альвеолярной части челюстей.
2. Общие противопоказания для дентальной имплантации.
3.Местные противопоказания для дентальной имплантации.
4.Последствия убыли костной ткани в области отсутствующих зубов
2.План занятия и деятельность студента
План занятия
|
Деятельность студента
|
Тестовый контроль исходных знаний
студентов
|
Выполнение письменного тестирования по теме
Ум.1,2, 3, 4,5, 7, 9, 11, 12, 14, 17, 19
Зн. 1,3, 4,5,7, 9, 10, 16, 17, 22
|
Теоретическая часть занятия
Опрос студентов по теме
Коррекция знаний студентов, необходимых для
выполнения практической работы.
|
Ответы на вопросы устно
Ум. 1,2, 3, 4,5, 7, 9, 11, 12, 14, 17, 19
|
Практическая часть занятия
|
|
Решение ситуационных задач с обсуждением в группе (клинический разбор)
|
Студенты выделяют критерии
заболеваний, составляют программу
обследования, составляют план лечения
ПК-1
А/01.7
Т.Д. 3, 4, 8, 9, 13, 14, 16,
Зн. 3, 4, 9, 10, 16, 17, 22
Ум. 2, 3, 4, 7, 9, 11, 12, 14, 17, 19
|
Работа студентов с пациентами в хирургическом кабинете стоматологическогоотделения. Работа с амбулаторной картой курируемого пациента. Оформление амбулаторной карты-симуляция.
|
Клинический разбор пациентов
|
Решение, проверка и обсуждение ситуационных задач
|
Подведение итогов занятия, оценивание знаний и работу каждого студента по 5-балльной системе.
|
|
Информационные и справочные материалы.
Имплантаты могут использоваться для замещения различных дефектов зубных рядов. При этом не только форма, конструкция имплантата и методика его установки, но даже размеры определяются в зависимости от вида адентии. Несмотря на многообразие вариантов дефектов зубных рядов, первостепенное значение при выборе имплантатов, методики их применения и способа протезирования имеют 4 вида дефектов: одиночные, включённые двух и более зубов, концевые и полная адентия.
Классификация костных дефектов после удаления корня зуба
В настоящем исследовании при клинической оценке дефекта альвеолярного отростка после удаления корня зуба, мы взяли за основу, классификацию, предложенную NicholasCaplanis, в 2009 году. Классификация была усовершенствована, а именно, этап изготовления хирургического шаблона для проведения измерений топографии и размеров костного дефекта после удаления корня зуба. Эта классификация костного дефекта после удаления (КДПУ) позволяет провести качественную клиническую оценку дефекта сразу после удаления корня зуба и определиться с рекомендациями в плане ортопедической реабилитации с применением дентальной имплантации. Она позволяет клиницисту составить самый оптимальный вариант плана лечения в каждом конкретном клиническом случае.
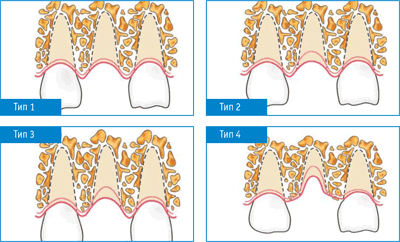
Новейшая классификация дефекта после удаления корня зуба представлена в Таблице 1 и проиллюстрирована на (рис. 2).
Таблица1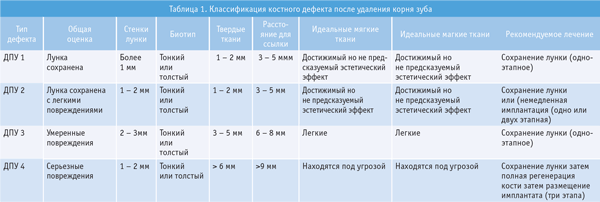
|
|
Рисунок 2.
В классификации имеется описание состояния твердых, а так же мягких тканей непосредственно после удаления, т.е до того, как начинается процесс заживления лунки, это может оказать содействие в определении основных принципов лечения с целью достижения надежной остеоинтеграции имплантата и обеспечения хорошего эстетического результата. Данная классификация используется, только в тех клинических случаях, когда принято окончательное решение о необходимости проведения операции по удалению зуба или корня зуба и нужна объективная клиническая оценка дефекта костной ткани альвеолярного отростка.
В классификации различаются 4 типа дефектов (ДПУ).
ПЕРВЫЙ ТИП – ДПУ 1. Первый тип костного дефекта характеризуется как чистая лунка удаленного однокорневого зуба с неповрежденными стенками, с толстым периодонтом у соматически здорового пациента. Такой дефект позволяет использовать предсказуемую, атравматическую хирургическую технологию непосредственного внедрения имплантата. Это уникальная технология, не занимающая много времени по сравнению с рутинной процедурой удаления корня зуба. Эта технология предусматривает использование микрохирургического инструментария, как например, периотомы и другие устройства. Особое внимание следует обратить на сохранение, как твердых, так и мягких тканей во время удаления корня.
При первом типе, имеются не поврежденными четыре костные стенки, в том числе, вестибулярная и оральная кортикальные пластинки толщиной более 1 мм.
Используя штампованный хирургический шаблон, накладывая его на зубной ряд, производим измерения размеров дефекта. Ориентируясь на внутри ротовой край будущей реставрации, смотрим, чтобы край десны был на этом же уровне или выше, а гребень альвеолярного отростка находился не более 3 мм.ниже.
ВТОРОЙ ТИП – ДПУ 2. Ко второму типу относится любая лунка удаленного корня с незначительным разрушением гребня альвеолярного отростка и потерей костной ткани перегородок не более 2мм. Как правило, отмечается тонкий периодонт, толщина щечной кортикальной пластинки менее 1 мм или могут быть различные сочетания у соматически здорового пациента. Возможно разрушение только одной костной стенки лунки. При втором типе могут быть окончатые дефекты вестибулярной кортикальной пластинки, которые не ставят под угрозу целостность гребня альвеолярного отростка. Другой пример для второго типа – когда имеется идеально чистая лунка удаленного корня, как при первом типе, но отмечается тонкий периодонт, вместо толстого. Другой разновидностью второго типа дефектов может быть лунка однокорневого премоляра, где расстояние между предполагаемым краем реставрации на шаблоне и гребнем альвеолярного отростка больше 3 мм., но не более 5 мм. Все лунки многокорневых зубов, с присутствием любых из выше перечисленных признаков относятся ко второму типу дефектов.
ТРЕТИЙ ТИП – ДПУ 3. Третий тип дефекта костной ткани после удаления корня зуба, встречается довольно часто. При этом типе определяется умеренный компромисс всех окружающих тканей у соматически здорового пациента. При этом типе отмечается вертикальная или трансверзальная отеля как костной так и мягких тканей от 3 до 5 мм; разрушение одной или двух костных стенок лунки; присутствие тонкого или толстого периодонта либо все возможные комбинации дефектов тканей.
При наложении хирургического шаблона, в качестве ориентира, определяется пришеечный край будущей реставрации, край десны должен располагаться на 3 – 5 мм в сторону от пришеечного края и на 6 – 8 мм от края гребня альвеолярного отростка.
Этот вид дефекта не позволяет произвести непосредственное внедрение имплантата, сохраняя больший риск утраты имплантата, не позволяет установить имплантат в правильном положении, поскольку возможна неадекватная первичная стабилизация имплантата, что в конечном результате сократит уровень хорошего контакта между имплантатом и костной стенкой ложа. Любая лунка удаленного корня с разрушенной вестибулярной или оральной кортикальной пластинкой – относится к третьему типу дефектов.
ЧЕТВЕРТЫЙ ТИП – ДПУ 4. Этот тип дефектов характеризуется наличием разрушения более 5 мм.вертикальной или трансверзальной костной ткани, а также травмированными мягкими тканями, у соматически здорового пациента
периодонтальный биотип в этих ситуациях может быть толстым или тонким. Непосредственное внедрение имплантата в этих ситуациях невозможно без риска надежной стабильности имплантата. Чаще всего четвертый тип дефекта встречается в тех случаях после удаления корня, где в анамнезе отмечается заболевание тканей пародонта, ведущее к значительному уменьшению объему, альвеолярного отростка с разрушением вестибулярной или оральной костных стенок. Другим примером такого дефекта может быть лунка удаленного многокорневого зуба, где потеря костной ткани в межперегородочной зоне составляет более 5 мм.
|
|
Классификация степени атрофии альвеолярной костной ткани.
Главным принципом разделения является соответствие атрофических изменений определенному, подходящему для данной ситуации варианту стратегии дентальной имплантации.
I степень атрофии – незначительная. К этой степени относятся все варианты практически полного сохранения объема альвеолярных отростков челюстей, максимально близкого к его интактному состоянию. Такие клинические ситуации возможны только при непосредственной и ранней дентальной имплантации либо при подготовленном отсроченном методе, когда одномоментно с удалением зуба выполняется пластика его альвеолы. Только незначительная костная атрофия или ее отсутствие допустимы при зубном протезировании с опорой на имплантаты во фронтальных отделах челюстей, особенно верхней, для обеспечения должного косметического результата лечения. Типичное клиническое решение при незначительной степени костной атрофии заключается в установке винтовых дентальных имплантатов оптимального размера. Для моляров верхней и нижней челюстей безусловная степень гарантии обеспечивается соотношением диаметра и длины не меньше, чем следующие варианты: 4,0 – 14 мм и 4,9 – 12 мм. Для центральных верхних резцов, а также клыков и премоляров обеих челюстей оптимальные параметры составляют 3,75 – 14 и 4,0 – 12 мм. Нижними пределами наиболее приемлемых размеров имплантатов для верхнего бокового и обоих нижних резцов являются 3,25 – 14 и 3,75 – 12 мм.
II степень атрофии – умеренная. Эта градация означает такие размеры альвеолярного отростка челюсти, которые позволяют установить винтовой дентальный имплантат, способный обеспечить высокую степень гарантии его долговременного и эффективного функционирования, однако при этом размерные параметры имплантата не совпадают с оптимальными вариантами и поэтому в ряде наблюдений дают осложнения, связанные с биомеханической перегрузкой костной ткани. Диапазон конкретного проявления названных осложнений может колебаться от незначительной краевой костной резорбции, легко купирующейся соответствующими костнопластическими вмешательствами, до дезинтеграции имплантата. Принципиально важно, что количество этих осложнений не превышает определенного допустимого предела – не более 7-10% через 5-10 лет. К умеренной степени атрофии относятся все клинические ситуации, когда существует возможность установить разборный винтовой имплантат хотя бы минимального диаметра (3,25 мм) и минимальной длины (8-10 мм). Уровень гарантии и степень долговременности прогноза может увеличиваться по мере приближения к наиболее желательным размерным параметрам имплантата для конкретного вида восстанавливаемых зубов.
III степень атрофии – выраженная. К данной группе принадлежат такие варианты убыли объема костной ткани, когда отсутствует возможность установить обычный винтовой имплантат, но есть условия для введения и успешного функционирования специального варианта асимметричного дентального имплантата, имеющего особую структуру поверхности со сквозной пористостью, внутрь которой прорастает костная ткань, обеспечивая трехмерное взаимопроникающее сцепление имплантата и окружающей кости. Вследствие таких характеристик процесса остеоинтеграции поверхностно-пористые имплантаты обладают уникальными биомеханическими свойствами, которые совершенно отличаются от картин напряженно-деформированного состояния кости, возникающего при нагрузке винтовых имплантатов с каким бы то ни было типом их поверхности. Дентальные имплантаты с пористой поверхностью демонстрируют высокую клиническую эффективность не только при длине 9 мм, но и 7 мм и даже 5 мм. При этом их диаметр может быть от 3,5 до 5,0 мм, что почти всегда обнаруживается на уровне основания альвеолярного отростка верхней челюсти или на границе альвеолярной части и тела нижней челюсти.
IV степень атрофии – грубая. При данной степени атрофических изменений утрачивается возможность установить какой-либо дентальный имплантат без предварительного наращивания костной ткани челюсти, выполняемого как самостоятельное предимплантационное вмешательство в виде, например, открытого синуслифтинга методом бокового окна или аугментации аутогенными костными блоками.
|
Показания и противопоказания к зубной имплантации
Показанием к имплантации является невозможность создать функциональный и эстетический эффект зубочелюстной системы традиционными методами ортопедического лечения. Показания определяются также общим состоянием организма, в том числе полости рта — зубов и слизистой оболочки. Для этого перед имплантацией проводят обследование пациента, оценивая функциональное состояние организма с учетом возраста и сохранности систем жизнеобеспечения.
В имплантологии разработаны общемедицинские показания к зубной имплантации и методы подготовки пациентов с учетом сопутствующих заболеваний [Misch С, 1993]. Вместе с тем приводятся достаточно широкие показания к имплантации, что не всегда оправдано. Т. Г. Робустовой (1987, 1996) установлены показания к имплантации с учетом сопутствующих болезней.
Методом контроля обследования общими специалистами и стоматологами служат иммунологические исследования, в том числе иммунограмма. Именно с точки зрения состояния иммунной системы оценивают определенные группы общих заболеваний, при которых происходят нарушения или дефекты иммунитета и определяются показания и противопоказания к имплантации, а в отдельных случаях подготовка к ней.
Абсолютным противопоказанием к имплантации являются заболевания, вызывающие аллергический, аутоиммунный, иммунопролиферативный синдромы, и наследственные нарушения функций иммунной системы. Инфекционный синдром также служит противопоказанием к имплантации, но с учетом особенностей заболевания, после санации инфекционного очага или очагов и предымплантационной подготовки операция может быть разрешена. Особое внимание уделяют санации одонтогенных очагов и ЛОР-органов. Не рекомендуется производить имплантацию пациентам, употребляющим наркотики, алкоголь, и злостным курильщикам. Особого внимания требуют пациенты с системными и возрастными заболеваниями костей, женщины в предклимактерическом и климактерическом периодах, когда наблюдается остеопороз костей, в том числе челюстей. Важно изучить психическое состояние больного, его мотивацию на имплантацию, а также возможность хорошей адаптации к хирургическому и ортопедическому этапам лечения.
Т. Г. Робустова и А. И. Матвеева (1992, 1996) разработали и утвердили медико-юридические документы, которые должны оформляться перед хирургическим этапом зубной имплантации и последующим протезированием.
Лечащий врач должен знать основные законы Российской Федерации, относящиеся к правам пациента, и строго выполнять их. Пациента обязательно информируют о положительных и отрицательных сторонах имплантации, сообщают ему об альтернативных методах лечения. Имплантацию производят после получения от пациента письменного подтверждения о согласии. В этом документе, который является договором между пациентом и врачом, указываются хирургические и ортопедические этапы лечения, их сроки и особенности для данного пациента, фамилии врачей, ответственных за хирургический и ортопедический этапы лечения. В документе также рассматриваются экономические вопросы, связанные с лечением. Пациент должен быть поставлен в известность о возможных побочных явлениях и осложнениях на всех этапах лечения. |
 Скачать 5.62 Mb.
Скачать 5.62 Mb.

