Цитологическое исследование слюны
 Скачать 45.73 Mb. Скачать 45.73 Mb.
|
|
(^ Подъязычный нерв Подъязычный нерв (двенадцатая пара) иннервирует только мышцы языка (как собствен ные так и вплетающиеся в нею скелетные мышцы) mw^ow^sct чееть s^fw нерва проходит между внутренней сонной артерией и внутренней яремной веной, а затем нерв пересекает ход наружной сонной артерии находясь обычно между ней и шейной частью лицевой вены, а восходящая часть дуги направляется к челюстно-подъязычной мышце Между задним краем челюстно- подъязычной, шуто- подъязычной мышцами задним брюшком двухбрюшной мышцы и подъязычным нервом находится треугольник Пирогова, в котором можно найти язычную артерию Зайдя на верхнюю поверхность челюстно- подъязычной мышцы подъязычный нерв входит в язык где иннервирует все мышцы половины языка 2.5. ИНФИЛЬТРАЦИОННОЕ ОБЕЗБОЛИВАНИЕ Принято различать прямую и непрямую инфильтрационную анесюзию При прямом ин-фильтрационном обезболивании анестезия наступает непосредственно в тканях куда было инъецировано обезболивающее вещество При непрямом - в результате диффузии анестетика в окружающие ткани вокруг операционного поля Различают внеротовои и внутриротовои способы проведения инфильтрационной анестезии которая является основным методом местного обезболивания мягких тканей Проводя анестезию врач находится справа от больного Пальцами свободной руки шпателем или зеркалом врач отводит губу и обнажае1 переходную складку слизистой оболочки альвеолярного отростка челюсти Направляет шлу под углом 45° к переходной складке (срез иглы обращен к косги) до надкостницы или под нее Слизистая оболочка переходной складки имее! подслизис-1ыи слои поэтому введение анестетика не сопровождаегся выраженной оолью чю наблю дается при его введении под слизистую оболочку альвеолярною отростка 1де подслизистыи < лои отсутствуем Компактная пластинка альвеолярною отростка верхней челюсти тонкая не плотная так как имеет большое количество мелких отверстии через которые проходят нервы кровеносные и лимфатические сосуды Все это создает благоприятные условия'•для диффузии анестетика в губчатое вещество кости и этим значительно повышает эффект инфипьтрационного обезболивания на верхней челюсти Компактная пластинка альвеолярного отростка нижней челюсти несколько плотнее и толще чем на верхней Количество же отверстии на ней намного меньше и находятся они чаще в области резцов и клыков реже премоляров Поэтому инфильтрацион-ная анестезия на нижней челюсти менее эффективная и используется значительно реже Обезболивающие вещества для местной анестезии можно вводить поднадкостнично Для ее проведения используют короткую (до 30 mm) и тонкую иглу Вкол последней осу щесгвляется в месге перехода неподвижной слизистой оболочки десны в подвижную Срр? w лы обращен к кости Под (.лизис, тую оЬолочку вводят ди U Ь мл анестрп/жа .i чор(-ч некслорос время (20-30 сек) прокалываю! надкостницу продвигая иглу под углом 45 по направлению к верхушке корня чубсз Для введения под надкостницу пЬрзсюлипающего рс1Пвор^ требуется на жимсэть на поршень шприца намного гипьнре чем при обычной анестезии Вводят до 2 мл внр стетика Показанием для проведения поднадкостничнои анегтезии являются вмешатрльства неэ пульпе зуба Раствор анестетика можно вводить непосредственно в губчатую кость альвеолярного отростка между корнями зубов (Конобевцев О Ф и др 1979 Егоров П М 1985 и др ) Для этою под аппликационной или инфильтрвщионнои анестезией трепаном или тонким шаровидным бо ром прокалывают мягкие гкежи у основания межзубною сосочка до |убчаюго вещества ko( ги По сформированному каналу вводит ищу соошегсгвующего диамрфа в ыюнгиозное аещес гво кости и медленно впрыскивают до 1 Ь мл 2% обезболивающего paciBOpa Анестетик не должен изливаться из канала в кости чтобы происходило! ею диффузия в костномозговое пространство и тогда обезболивающий эффект будет достигнут Внутрикостнан анестезия не получила широкого распространения из-за трудоемкости мегодики Инфильтрационное обезболивание получило наибольшее распространение в клинике для анестезии мягких тканей лица и шеи Послойное введение анестетика начинают с кожи i оздавая лимонную корочку повгорные вколы иглы проводят через инфильтрированные ане стетиком участки кожи Дальнейшую послойную инфильтрацию мягких тканей проводят по ес-7ественным межфасцеальным пространствам Достоинства инфильтрационной анестезии следующие • 1) обезболивающий эффект наступает быстрее, чем при проводниковой 80 2 5 Инфильтрационное обезболивание • 2) используются низкие концентрации анестетиков, что дает возможность использовать большее количество препарата (более безопасно для больного), • 3) возможность проведения операции в течение нескольких часов (после повторного введения обезболивающих растворов),, • 4) обезболивающий эффект наблюдается ме только в зоне иннервации одного нерва (тройничного), но и чувствительных волокон соседних нервов, • 5) при операциях на мягких тканях обезболивающий раствор частично удаляется в процессе послойного рассечения тканей, т е удаляется из организма 2.6. ПРОВОДНИКОВОЕ ОБЕЗБОЛИВАНИЕ Для проведения периферической проводниковой анестезии используют следующие анатомические образования на чедюстш 1) подглазничное отверстие (Подглазничная анестезия); 2) верхние задние альвеолярные отверсткгя<(губеральнв» анестезия), 3) большое небное отверстие (небная анестезия), 4) резцовое отверстие (резцовая анестезия); 5) нижиечепюстное отверстие (кдандибулярная анестезия), 6) подбородачжге' отверстие (ментальная анестезия). Для проведения центрального проводникового обезболивания исгпальзуются 1) крылонебна» ямка (анестезия ствола верхнечедкиетжюто нерва), 2) овальное отверстие, находящееся в подвисочной ямке (анестезия ствола нижнече-пюстнота нерва)! 2.6.1. Периферическое проводниковое обезболивание ® Инфраорбитальная анестезия При проведении этой анестезии блокируются периферические ветви подглазничного нерва в одноименном канапе тепа верхней челюсти Передние и средние верхние альвеолярные нервы образуют большую часть верхнего зубного сплетения, от которого отходят веточки к зубам, десне, надкостнице и кости Периферическая часть подглазничного нерва, выступающая из подглазничного отверстия, на передней поверхности верхней челюсти разветвляется в виде "малой гусиной лапки" и иннервирует нижнее веко, крыло и боковую поверхность спинки носа, верхнюю губу, слизистую оболочки альвеолярного отростка и часть щеки. Целевым пунктом при проведении инфраорбитальной анестезии является подглазничное отверстие, которое находится по середине нижнеглазничного края и отступа от верхней его границы на 4-8 мм или расстояние от альвеолярного края до подглазничного отверстия приблизительно равно 3,5 см (по данным С. К Вайсблата, 1962) Местонахождение данного отверстия определяется по линии, проведенной, через второй премоляр и подбородочное отверстие, или по линии, проведенной через зрачок глаза, смотрящего строго вперед У детей эти расстояния изменяются, так как размеры верхней челюсти меньше, чем у взрослого Направление канала - вверх кзади и кнаружи Инфраорбитальная анестезия проводится как внеротовым, так и внутриротовым способом Внеротовой метод. При проведении анестезии с правой стороны указательный палец укладываем на наружный участок нижнеглазничного края чтобы кончик этого пальца доходил до середины этого края Большой палец находится на щеке в таком положении, чтобы он натягивал мягкие ткани и фиксировал место укола, которое расположено медиальнее и ниже проекции подглазничного отверстия (рис 26 1-а) Анестезия проводится внутриканально Чтобы войти иглой в канал шприц нужно направлять вверх, кзади и кнаружи Иглу погружают до кости, в области подглазничного отверстия выпускают до 0,5 мл анестетика, находят вход в канал и продвигают иглу в канале медленно на глубину до 1 см, вводят еще до 1 мл анестетика Продвигая иглу в канале нужно предвпускать анестетик по ходу инъекционной иглы Наш многолетний опыт свидетельствует о том, что создание депо анестетика у подглазничного отверстия обеспечивает достаточное обезболивание резцов, клыков и премоляров При проведении обезболивания с левой стороны указательный палец кладем на медиальную половину нижнеглазничного края Большой палец на боковую поверхность крыла носа Указательный палец указывает на место расположения отверстия, а большой - место укола Продвижение иглы аналогично ранее описанному способу '(рис 2 6.1-6). 81 2 ОБЕЗБОЛИВАНИЕ В ЧЕЛЮСТНО-ЛИЦЕВОИ ХИРУРГИИ И ХИРУРГИЧЕСКОЙ СТОМАТОЛ01 ИИ 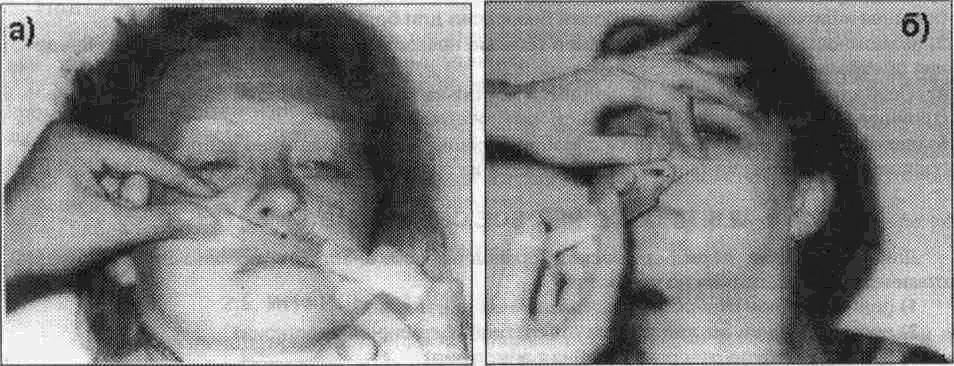 Рис. 2.6.1. Проведение внеротовой инфраорбитальной анестезии: а) справа; б) слева Внутриротовой метод. Средний палец левой руки находится на коже лица в проекции подглазничного отверстия, указательным и большим пальцами этой руки оттягивается верхняя губа вверх и несколько вперед Вкол иглы осуществляется в переходную складку на уровне между корней верхнего центрального и бокового резцов Иглу продвигают вверх кзади и кнаружи по направлению к подглазничному каналу предвпуская по ходу иглы раствор анестетика (рис 2 6 2-а б) 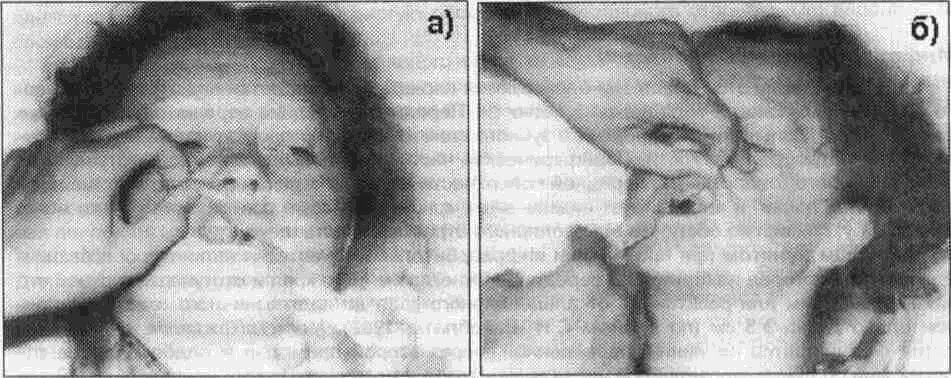 Рис. 2.6.2. Проведение внутриротовой инфраорбитальной анестезии а) справа, б) слева При помощи этого метода анестезии попасть в подглазничный канал не представляется возможным и обезболивание наступает в результате диффузии анестетика Поэтому место вкола иглы при внутриротовом методе может несколько изменяться т е находиться на уровне клыка или премоляров Зона обезболивания - это верхние резцы клыки и премоляры альвеолярный отросток и слизистая оболочка его с вестибулярной стороны в области данных зубов, передняя поверхность верхнечелюстнои кости и мягкие ткани подглазничной области (включая нижнее веко, боковую поверхность и крыло носа) Необходимо отметить что обезболивание в зоне первого верхнего резца и второго малого коренного зуба недостаточно эффективно при проведении инфраорбитальной анестезии в связи с наличием анастамозов с противоположной стороны и с задними верхними альвеолярными нервами Осложнения Возможно ранение иглой сосудов, находящихся по ходу продвижения иглы Это может повлечь образование гематомы Наполнение последней происходит до уравновешивания давления в сосуде и окружающих мягких тканях Размеры гематомы зависят от диаметра и типа поврежденного сосуда (артерия или вена), эластичности и структуры тканей где произошло кровоизлияние (межмышечные подкожные и другие клетчаточные пространства) от состояния свертывающей системы крови и уровня артериального давления 82 z b 11роводниковое ооезйоливсжие При травме иглой ствола нерва развивается посттравматический неврит Если конец mi лы через подглазничный канал попадает в глазницу то возникает диплопия (блокада нерва) а при грубом продвижении иглы может быть поражено глазное яблоко Попадание анестетика в глазницу через нижнеглазничный край вызывает отечность нижнего века При попадании обезболивающего раствора в глазницу возникает анестезия мышечных нервов глаза и развивается диплопия (см ранее) Может появляться ишемия ограниченно го участка кожи ® Туберальная анестезия На задней поверхности верхнечелюстнои кости в области бугра верхней челюсти имеются несколько отверстии через которые выходят задние верхние альвеолярные нервы принимающие участие в образовании верхнего зубного сплетения Эти ветви иннервируют альвео лярныи отросток и находящиеся в нем моляры наружную слизистую оболочку этого отростка и верхнечелюстнои пазухи Чтобы определить место выхода задних верхних альвеолярных ветвей необходимо знать что оно находится на расстоянии 2-2 5 см от щечной стенки пунки верхнего зуба мудрог ти (по данным С Н Ваисблата) или на 1 5-2 0 см позади скуло- альвеолярного гребня (М Ф Да-ценко и М В Фетисов) Внеротовои метод. При проведении анестезии справа необходимо голову больного по вернуть влево а при обезболивании с левой стороны - вправо Шприц всегда держат в правой руке а операционное поле ощупывают левой рукой Месю укола обрабатывается общеприня тыми методами 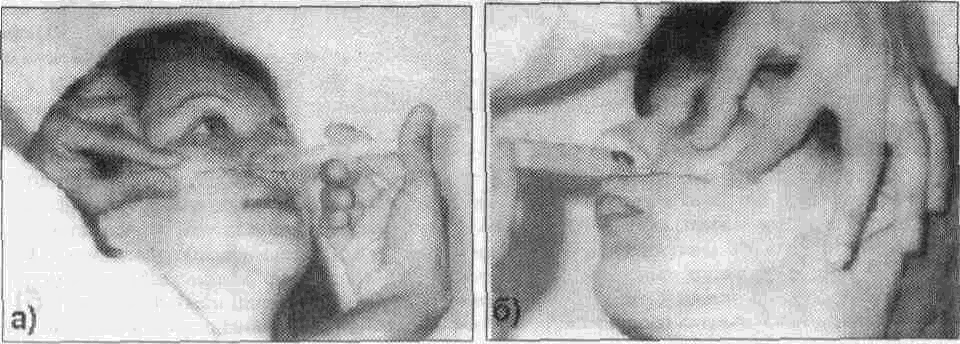 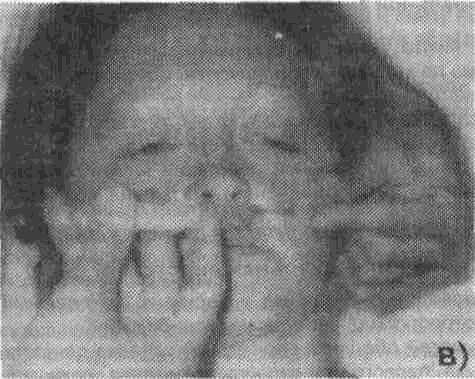 Рис. 2.6.3. Проведение внеротовои туберальнои анестезии: а) справа. б) слева (вид сбоку). в) слева (вид прямо). Справа указательный палец левой руки прощупывает переднюю поверхность скуло альвеолярного гребня а большой находится в области угла который образован нижним краем скуловой кости и задней поверхностью скуло- альвеолярного гребня Этими же пальцами растягивают кожу и прижимают мягкие ткани к верхней челюсти позади гребня Вкол иглы проводим с задней поверхности скуло-.альвеолярного гребня и продвигаем иглу до кости выпускаем немного анестетика и направляем иглу вдоль поверхности верхней челюсти вверх, во внутрь и назад на глубину 2-2,5 см выпускаем анестетик (рис 2 6 3-а) С левой стороны большой палец левой руки укладываем на переднюю поверхность скуло- альвеолярного гребня а указательный - в ранее названный "угол" Вкол иглы проводим с задней поверхности скуло- альвеолярного гребня Дальнейшее выполнение анестезии ничем не отличается от таковой с правой стороны (рис 2 6 З-б) При блокировании задних верхних альвеолярных нервов по способу П М Егорова (1985) врач располагается справа от больного 83 _______2 ОБЕЗБОЛИВАНИЕ В ЧЕЛЮСТНО ЛИЦЕВОЙ ХИРУРГИИ И ХИРУРГИЧЕСКОЙ СТОМАТОЛОГИИ Для определения индивидуальной глубины расположения этих нервов у бугра верхней челюсти автор рекомендует использовать два метода 1) линейкой измеряют расстояние от нижненаружного угла глазницы до передненижнего угла скуловой кости 2) устанавливают ногтевую фалангу указательного пальца левой руки в нижненаружном углу глазницы а большой палец той же руки в области передненижнего угла скуловой кости это расстояние отмечают пальцем на игле шприца Вкол иглы делают под передненижний угол скуловой кости и продвигают ее под скуловую кость по прямой линии под углом 90° к франфуртской горизонтали и 45° к срединной сагиттальной плоскости (т е вверх во внутрь w назад) Игла продвигается через кожу жировой комок Биша к бугру верхней челюсти Через 5-10 минут после введения анестетика наступает обезболивание зоны иннервации верхних альвеолярных нервов Внутриротовай метод. Рот больного полуоткрыт Щеку оттягивают шпателем тупым крючком или стоматологическим зеркалом Вкол иглы делают несколько ниже переходной складки (место перехода слизистой оболочки альвеолярного отростка в слизистую щеки) над вторым моляром или позади скуло- альвеолярного гребня если данный моляр отсутствует Продвигаем иглу до кости и направляем по поверхности верхней челюсти вверх назад и во внутрь не отрываясь от кости Если по ходу иглы встречаются препятствия го преодолевают их путем легкого поворота иглы (рис 2 6 4-а б) 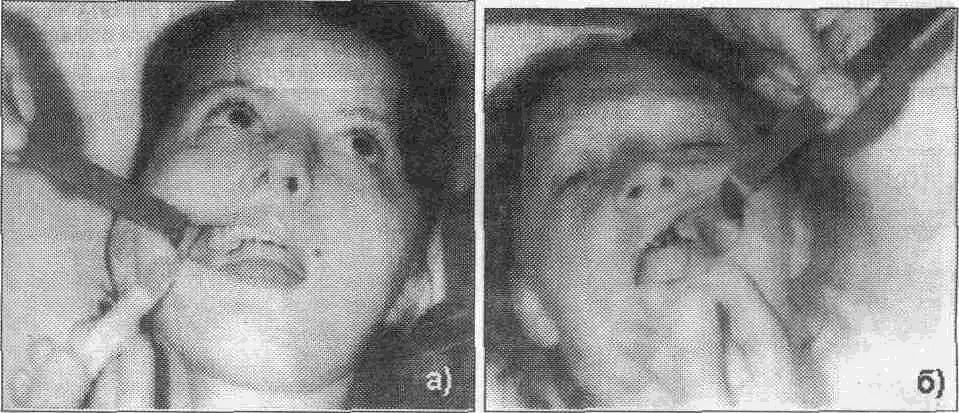 Рис. 2.6.4. Проведение внутриротовой туберальной анестезии: а) справа, б) слева Продвигаем иглу на глубину до 2,5 см от места укола, выпускаем анестетик Для того чтобы избежать повреждения сосудов необходимо по ходу иглы предвпускать обезболивающий раствор, что позволяет гидравлическим путем сместить сосуды Зона обезболивания - распространяется на верхние моляры и соответствующий участок слизистой оболочки альвеолярного отростка со стороны преддверия полости рта Осложнения Ранение сосудов при проведении туберальной анестезии внутриротовым способом является нередким осложнением Анемизация (побледнение) кожи лица возникает при использовании сосудосуживающих средств ® Обезболивание верхнего зубного сплетения ( плексуальная анестезия) Верхнее зубное сплетение образовано передними, средними и задними луночковыми нервами и расположено в толще альвеолярного отростка над верхушками корней зубов Вкол иглы делают в подвижную часть слизистой оболочки переходной складки до кости над проекцией верхушки бокового резца или клыка первого или второго премоляра, реже моляров (рис 265) При обезболивании верхнего зубного сплетения анестетик необходимо выпускать из шприца медленно под минимальным давлением Это предохраняет от разрыва подлежащих тканей который сопровождается постинъекционными болями Проводить плексуальную анестезию для удаления резцов предложили В И Лукьяненко и соавт , клыка - Fischer, первого премоляра - В Ф Войно-Ясенецкии, второго премоляра - Feige 84 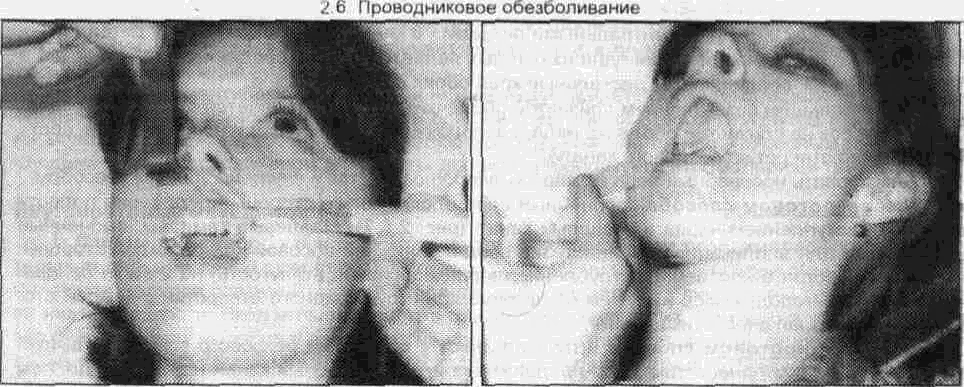 Рис. 2.6.5. Проведение плексуальной анестезии для удаления резцов. Рис. 2.6.6. Проведение палатянальном анестезии справа. в) Палатннальная анестезия Большой небный нерв являющийся ветвью крыпонебного гашглия вымодит через большое небное отверстие где от него отходят конечные ветви к стптзистои абшютке тве1адого и мягкого неба альвеолярного отростка с небной стороны Местонахождение большого небного отверстия можно определить несколькими путями • 1 С Н Вайс&пат предлагал для определения места нахождения этого отверстия использовать то что омо располагается медиальнее середины лунки> крайнего, в данное время верхнего моляра • 2 Большое небное отверстие находится на расстоянии около 5 мм кпереди от задаего края твердого неба • 3 При отсутствии ранее указанных зубов можно использовать в качестве ориентировочного пункта гранмцу между твердым (цвет - бледный) и мягким небом (темно- красного цвета) • 4 Смазывают область слизистой оболочки над небным отверсгием 3% спиртовым раствором иода Местонахождение устья канала окрашивается в темно- коричневый цвет При выполнении палатинальной анестезии больной сидит в кресле с приподнятой головой которая фиксирована на подголовнике Рот больного широко открыт Определяют место нахождения большого небного отверстия и на расстоянии до 10 мм кпереди от него делают укол Продвигают иглу спереди назад и снизу вверх до кости Вводить иглу в костный канал нет необходимости, т к введение анестетика вблизи небного отверстия дает обезболивающий эффект (рис 266) Зона обезболивания ограничена спереди линией которая соединяет клыки, сзади задний край твердого неба снаружи гребень альвеолярного отростка изнутри - срединный небный шов Отмечается обезболивание мягкого неба Осложнения Повреждение сосудов которое приводит к кровотечению из места укола (остановить его можно путем прижатия марлевого тампона или инфильтрацией анестетиком кровоточащего места) или образованию гематомы Может наблюдаться парез мягкого неба Для ликвидации неприятных ощущении и предупреждения рвоты больному предлагают несколько глубоких вдохов свежего воздуха или дают выпить немного воды Побледнение (ишемия) участка слизистой оболочки встречается при добавлении сосудосуживающих средств или сдавлении небных сосудов анестезирующим раствором При ошибочном введении других жидкостей (спирт, гипертонический раствор и др ) в месте инъекции может возникнуть некроз мягких тканей ® Резцовая анестезия Носонебный нерв, являющийся ветвью крылонебного узла (ганглия) выходит через резцовое отверстие и иннервирует слизистую оболочку переднего отдела твердого неба в пределах фронтальных зубов Местонахождение резцового отверстия • 1 По данным С Н Вайсблата (1961) расстояние резцового отверстия от места соприкосновения верхних центральных резцов у взрослых и детей равно около 10 мм, а от альвеоляр- |
