Паховые грыжи Н. И. Кукуджанов. I развитие паховой области
 Скачать 33.08 Mb. Скачать 33.08 Mb.
|
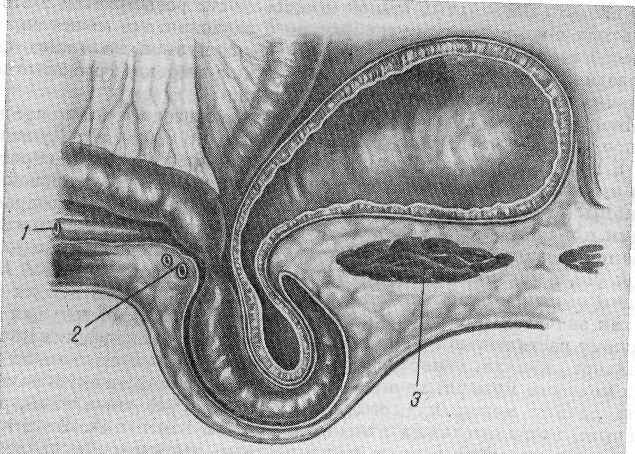
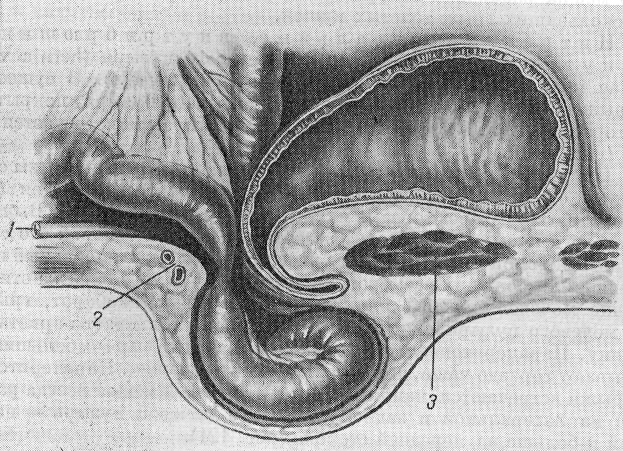
часть мочевого пузыря, первично образованная, стягивает париетальнуюямая п?ховая грыжа с правосторонней скользящей парапе-ритонеалънои грыжей мочевого пузыря. Обозначения те же, что на рис 120. |
| Формы грыж мочевого пузыря | По Н. М. Степанову | По Brunner | По Eggen-berger | Всего |
| Экстраперитонеальные | 24 | 18 | 25 | 67 |
| П арапе ритонеальные Интраперитонеальные | 54 3 | 157 5 | 84 1 | 295 9 |
| Всего ... | 81 | 180 | НО | 371 |
Eggenberger на основании 84 описанных случаев, собранных им в литературе, делит параперитонеальные грыжи мочевого пузыря на две подгруппы: а) обычная параперитонеальная скользящая косая паховая гры-
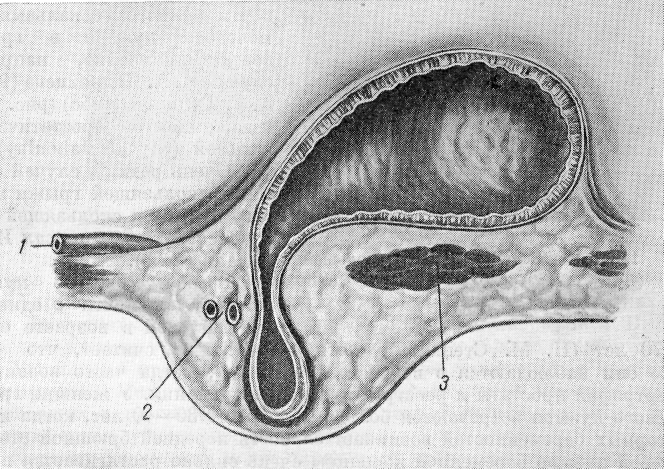
Рис. 122. Прямая паховая грыжа с правосторонней скользящей экстрапери-тонеалъной грыжей мочевого пузыря. Вид сверху (по Kirschner).Обозначения
те же, что на рис. 120.
жа мочевого пузыря, образующаяся вместе с грыжевым мешком из наружной паховой ямки, т. е. выходящая из одних грыжевых ворот; б) простая косая паховая грыжа, образующаяся из наружной паховой ямки, и скользящая прямая паховая грыжа мочевого пузыря, выходящая из средней паховой ямки, т. е. грыжи появляются из двух грыжевых ворот (их было 11). А. П. Крымов относит последние к экстраперитонеальным скользящим грыжам мочевого пузыря, точнее они должны быть отнесены к ком-
295
бинированным формам (обычная косая паховая грыжа и экстраперито-неальная скользящая прямая грыжа мочевого пузыря), так как они идут-из разных паховых ямок. Эти формы очень редки.
А. П. Крымов, приводя данные Imbert о грыжах мочевого пузыря (10 экстраперитонеальных, 26 параперитонеалъных, 4 интраперитонеаль-ных) и Lotheissen (69 экстраперитонеальных, 24 параперитонеальных, 6 интраперитонеальных), отмечает, что разногласия в числовых данных
о
 бъясняются тем, что в большинстве экстраперитонеальных грыж мочевого пузыря в действительности имеется большей или меньшей величины грыжевой мешок, и, если его не принять во внимание, можно впасть в ошибку; данные Imbert нужно считать более правильными, так как параперитонеальных грыж всегда больше.
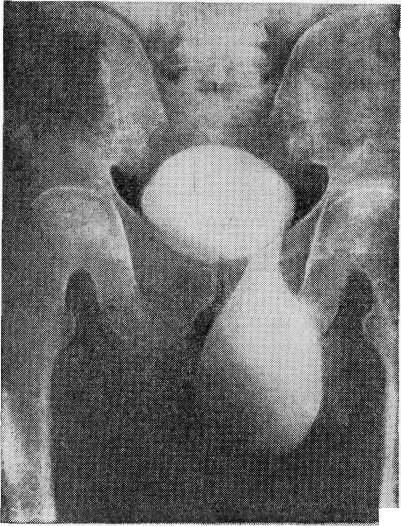
бъясняются тем, что в большинстве экстраперитонеальных грыж мочевого пузыря в действительности имеется большей или меньшей величины грыжевой мешок, и, если его не принять во внимание, можно впасть в ошибку; данные Imbert нужно считать более правильными, так как параперитонеальных грыж всегда больше.Степень выпячивания мочевого пузыря может быть различной, иногда доходящей до больших размеров. Описаны случаи почти полного соскальзывания мочевого пузыря в грыжевое выпячивание, например случай Н. А. Кудрявцева (1956), А. Г. Гулиной (1958) (рис. 123), и даже вместе с простатической железой (случай Jaboulay).
,»„•
Рис. 123. Рентгеноцистограмма большой
скользящей грыжи мочевого пузыря (по
А. Г. Гулиной).
Очень редкий случай сочетания скользящей грыжи мочевого пузыря и скользящей грыжи слепой кишки описал И. И. Коваль (1958).
Грыжи мочевого пузыря встречаются почти с одинаковой частотой в возрасте от 20
до 70 лет (Н. М. Степанов), хотя Eggenberger считает, что чаще всего они наблюдаются в возрасте 50—60 лет, когда часто возникают гипертрофия простаты и расстройства мочеиспускания. У женщин грыжи мочевого пузыря встречаются больше в возрасте 30—40 лет, когда после повторных беременностей возникает слабость передней брюшной стенки. Мочевой пузырь беременной женщины очень сильно растягивается в стороны по передней стенке таза, способствуя возникновению паховых и чаще бедренных грыж мочевого пузыря.
Скользящие грыжи мочевого пузыря больше встречаются при прямых, чем при косых паховых грыжах, так как пузырь располагается ближе к средней ямке. Соотношение прямых и косых грыж мочевого пузыря составляет 1 : 3, что по сравнению с частотой обычных прямых и косых грыж (1 : 10) надо считать большим. По Eggenberger, из всех паховых грыж мочевого пузыря приходилось: на косые — 53% , на прямые — 17% (всего 70%), остальные (30%) — на бедренные и другие виды грыж.
Скользящими паховыми грыжами мочевого пузыря гораздо чаще страдают мужчины. По данным Imbert, на 48 мужчин приходилось 5 женщин, по Alessandri — соответственно 115 и 29, по Н. М. Степанову —91
296
и 4, что почти соответствует соотношению обычных паховых грыж у мужчин и женщин.
Что касается стороны расположения, то они почти равномерно встречаются с обеих сторон, нередки и двусторонние. Так, например, по Ales-sandri, было 79 правосторонних и 73 левосторонних, по Н. М. Степанову — 46 правосторонних, 33 левосторонних и 16 двусторонних.
Скользящие грыжи мочевого пузыря вследствие длительного застоя мочи могут осложняться инфекцией и циститами, иногда даже с образованием камня в выпавшей части мочевого пузыря (рис. 124). Шесть таких
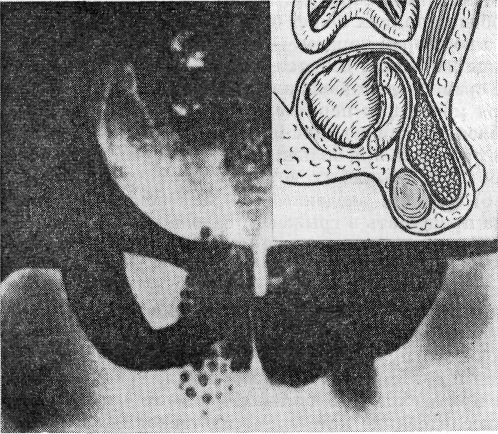
Рис. 124. Рентгенограмма скользящей грыжи мочевого пузыря, наполненного камнями (по Privitera).
случаев с наличием камня в выпавшей части мочевого пузыря было описано Vardier; это так называемые паховые камни старых французских авторов. Двенадцать случаев, по литературным данным, привел Brunner. Иногда эти камни в грыжевом выпячивании могут хорошо прощупываться.
Ущемления при грыжах мочевого пузыря бывают чаще комбинированные, когда они происходят при сочетании грыж мочевого пузыря и попавших в грыжевой мешок петель тонкой кишки, сальника и др.; изолированные ущемления очень редки.
Картину ущемлений могут напоминать временные закупорки небольшого отверстия, соединяющего мочевой пузырь с его грыжевой выпавшей частью, слизистой пробкой или камнем и сопровождающихся болями, тошнотой, рвотой и другими симптомами, которые обычно быстро проходят (А. П. Крымов).
Симптоматология грыж мочевого пузыря хотя многообразна, но довольно часто мало выражена, особенно при небольших грыжах, и поэтому процент грыж, распознаваемых до операции, невелик. Небольшие грыжи мочевого пузыря диагностируются редко, распознаются сравнительно большие грыжи.
Симптомы могут быть следующие: 1) в некоторых случаях — частые жалобы на расстройство мочеиспускания, иногда с задержкой мочи, иногда с учащенным мочеиспусканием и другими дизурическими явлениями;
297:
2) большие грыжи мочевого пузыря сопровождаются наличием грыжевого выпячивания в области паховой складки, а иногда спускающегося в мошонку или большие губы; в редких случаях грыжи могут достигать очень больших размеров; в этих случаях грыжевое выпячивание уменьшается при давлении рукой, особенно в лежащем положении, и быстро увеличивается вновь в положении стоя и при натуживании; 3) важным признаком при сравнительно больших грыжах мочевого пузыря является мочеиспускание в два приема, сначала больной опорожняет пузырь, а потом при надавливании на грыжевое выпячивание или при поднимании его появляется новый позыв, и больной начинает снова мочиться; это же может произойти и без надавливания, только при соответствующем изменении положения; моча в обеих порциях может быть прозрачной, но может быть вначале прозрачной, а во второй порции — мутной, если грыжевой отдел мочевого пузыря инфицирован или имеется частый застой мочи; 4) если грыжевое выпячивание сравнительно больших размеров, то переполнение грыжевого отдела пузыря мочой при перкуссии может дать тупой звук, а при пальпации — зыбление; если же мочи мало, может быть ощущение пастозности; 5) в некоторых случаях при больших грыжах мочевой пузырь может фиксироваться в области грыжевых ворот, и полной вправимости достигнуть не удается; 6) катетер, введенный в грыжевой отдел мочевого пузыря, можно иногда прощупать в грыжевом выпячивании, а наполнение мочевого пузыря жидкостью через катетер может дать увеличение грыжи; 7) при цистоскопии можно констатировать асимметрию мочевого пузыря, наличие выраженного кармана или наличие темного щелевидного отверстия в сторону грыжевого выпячивания; 8) рентгеноцистография с контрастированием мочевого пузыря может дать в большинстве случаев ясную карти-лу грыжи мочевого пузыря, выявить ее форму, размеры (см. рис. 123), наличие камня и др. (см. рис. 124). Последние три симптома могут наблюдаться даже при небольших грыжах мочевого пузыря. И. А. Завьялов считал, что исследование катетером, цистоскопия, введение контрастной жидкости в мочевой пузырь с рентгенографией дают убедительный ответ только при положительных результатах исследования.
Дифференцировать грыжи мочевого пузыря приходится с обычными паховыми грыжами, сообщающимся гидроцеле с широкой шейкой, ред-
Таблица 12
Дооперационное распознавание скользящих грыж мочевого пузыря
| | | Число | |
| | Число | грыж , | |
| | всех | диагно- | |
| Автор | грыж | стиро- | Процент |
| | мочевого | ванных | |
| | пузыря | до опе- | |
| | | рации | |
| Eggenberger | НО | 18 | 16,4 |
| Watson | 347 | 25 | 7,2 |
| В runner | 139 | 18 | 13,0 |
| В. Р. Брайцев | 30 | 3 | 10,0 |
| Alessandri | 223 | 18 | 8,0 |
| Hermes (no | 58 | 3 | 5,2 |
| В. Р. Брайцеву) | | | |
| Н. М. Степанов | 104 | 3 | 2,8 |
| В. И. Фарберман | 190 | 8 | 4,2 |
| Всего ... | 1 201 | 96 | 7,9 |
298
ко — с натечными абсцессами, а у женщин — со скользящими грыжами внутренних половых органов.
Процент распознавания грыж мочевого пузыря невелик и не превышает в среднем 7—10% (максимум 16,4%, минимум 2,8%).
Приведем несколько дополненную нами таблицу А. В. Гижицкого, в которой дается процент распознанных скользящих грыж мочевого пузыря по данным различных авторов (табл. 12).
Такой небольшой процент распознанных грыж мочевого пузыря скорее объясняется, с одной стороны, недостаточно и плохо собранным анамнезом, иногда неполным обследованием больного, с другой — в ряде случаев отсутствием выраженных симптомов, особенно при сравнительно небольших грыжах мочевого пузыря.
В большинстве случаев грыжи мочевого пузыря распознаются во время операции, а иногда только после случайного ранения и вскрытия пузыря, в некоторых случаях даже после операции через разные сроки после незамеченного его ранения.
По данным Finsterer (1912), на 48 грыж мочевого пузыря в 25 произошло повреждение его, причем только в 17 случаях ранение было замечено во время операции; в 3 случаях из 8 нераспознанных наступил смертельный исход. По данным Н. М. Степанова (1927), на 105 паховых и 11 бедренных грыж мочевого пузыря у отечественных авторов ранение пузыря произошло в 39 случаях с 5 смертельными исходами (13%), образование мочевого свища отмечалось в 23%. По данным, собранным А. М. Гас-паряном (1928), на 213 случаев ранения мочевого пузыря во время операции в 60 наступил смертельный исход (28%). По сводным данным В. И. Фарбермана (1930), где указано соотношение, на 9197 оперированных скользящих паховых и бедренных грыж ранение мочевого пузыря отмечалось в 43 случаях (0,46%) или 1 ранение на 213 грыжесечений. По М. В. Дунье, повреждения мочевого пузыря отмечены в 0,4%. По Е. В. Власовой, из 15 грыж мочевого пузыря 5 были ошибочно вскрыты; по М. И. Лотоцкому, из 50 операций мочевой пузырь был вскрыт в 6 случаях, из которых 3 были распознаны во время операции и 3 — в течение 8 часов после операции. По А. И. Барышникову (1961), на 3296 оперированных грыж было 12 ранений (0,36%). На 182 ранения мочевого пузыря, по данным В. И. Фарбермана, точно указавшего исход, отмечено 30 смертных случаев (16,5%), причем на 125 ранений, распознанных сейчас же во время операции, приходится 16 случаев смерти (12,8%), а на 57 ранений, распознанных в разные сроки после операций, 14 смертельных исходов (24,5% .) По статистике В. И. Фарбермана, из общего числа 190 ранений мочевого пузыря 130 были распознаны во время операций, а 60 — только после операции, из них в день операции — 18 случаев, через 1 день — 9, через 2 дня —5, остальные 24 — в более поздние сроки после операции; повреждение не было распознано и обнаружено только на вскрытии в 4 случаях.
Из всех приведенных данных можно сделать вывод, что незнание хирургической анатомии истинных и операционных грыж мочевого пузыря и пренебрежение основным требованием, предъявляемым к хирургу,— четко и осторожно разобраться в слоях и тканях при операции,—• могут привести к тяжелым осложнениям и даже стоить жизни больному. Более того, по данным В. И. Фарбермана, у многих хирургов ранение скользящих грыж мочевого пузыря во время операции, к сожалению, не ограничивается одним случаем. Из опубликованных данных установлено, что 14 хирургов ранили мочевой пузырь по 2 раза, а 11 хирургов — по 3 раза.
Многолетние наблюдения убеждают, что некоторые хирурги грубо нарушают одно из основных правил грыжесечения — тщательное выделение шейки мешка и надежную подготовку места для высокого прошивания и перевязки ее.
При выделении грыжевого мешка косой паховой грыжи из элементов семенного канатика в некоторых случаях, когда отделяют шейку и подтягивают мешок, с медиальной стороны ощущается утолщение. Ввиду тесного предлежания мочевой пузырь плохо заметен и не сразу определяется, так как спереди в пределах, где нет серозного слоя, он покрыт тонким
299
слоем рыхлой соединительнотканной клетчатки, которая образует для него своего рода предпузырную оболочку. При косых грыжах, когда глубокое отверстие пахового канала растянуто и широко, даже сравнительно небольшие истинные скользящие грыжи мочевого пузыря при внимательном осмотре определяются без подтягивания грыжевого мешка, а «искусственные, операционные», грыжи мочевого пузыря обнаруживаются при значительном подтягивании мешка. Так как глубже расположенная тонкая предпузырная клетчатка иногда по своему цвету, когда она несколько плотнее, походит на брюшину и очень тесно прилежит к грыжевому
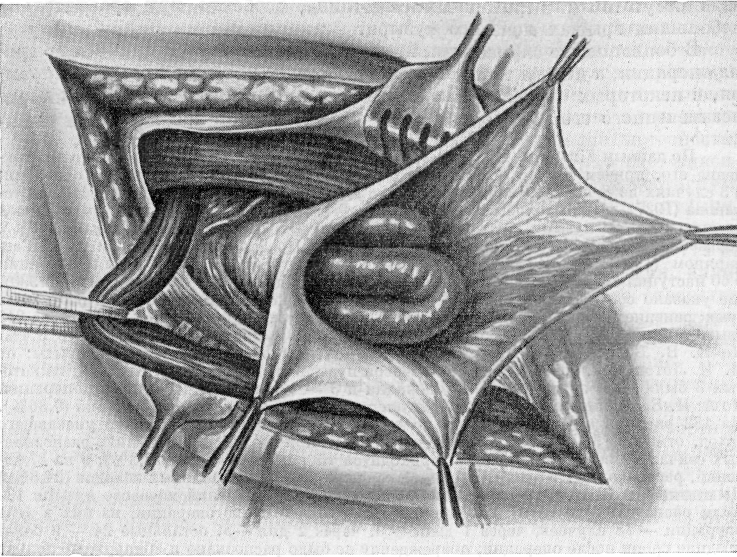
Рис. 125. «Искусственная, или операционная», грыжа мочевого пузыря (по Kirschner).
мешку с медиальной стороны, ее можно принять за продолжение грыжевого мешка. Не разобравшись в этих случаях, не отделив от шейки клетчатку, можно не увидеть мочевого пузыря, поранить или прошить вместе с грыжевым мешком подтянутый край пузыря. Чтобы этого не произошло, необходимо в рассеченный мешок ввести указательный палец в медиальную сторону и между двумя пальцами ощупать пузырь; тогда становится совершенно очевидным наличие плотного образования, т. е. стенки мочевого пузыря, покрытой предпузырной клетчаткой. Увидеть мочевой пузырь изнутри грыжевого мешка гораздо труднее, так как только в некоторых случаях при подтягивании брюшины слегка вырисовываются его контуры (рис. 125).
Предпузырная клетчатка бывает выражена и спаяна с шейкой грыжевого мешка в различной степени. В тех случаях, когда она бывает плотнее и интимно предлежит или спаяна с грыжевым мешком косой грыжи, лучше осторожно отделить ее ножницами у самого мешка под контролем пальца. После этого, отодвинув .клетчатку, удается видеть небольшие комочки предпузырного нежного жира светлого лимонно-желтого цвета,
300
а глубже — вены мочевого пузыря и пузырь с несколько сетеобразной исчерченностыо мышечного слоя. При потягивании за грыжевой мешок у больного появляется позыв на мочеиспускание. В тех случаях, когда предпузырная клетчатка более рыхлая и слабо спаяна с шейкой грыжевого мешка, она легче отходит при тупом отделении, и пузырь сразу обнажается. При прямых паховых грыжах мочевого пузыря удается видеть пузырь чаще и только после рассечения поперечной фасции, подсерозной оболочки и предпузырной клетчатки, которая также должна быть хорошо отделена от грыжевого мешка, покрытого преперитонеальным жиром.
Там, где париетальная брюшина переходит в висцеральную, покрывающую мочевой пузырь, при необходимости высокого выделения мешка отделение брюшины от мышечного слоя пузыря вначале происходит с некоторым трудом, но далее, хотя брюшина несколько истончается, она отходит в большинстве случаев значительно легче.
При значительных размерах параперитонеальных скользящих грыж, особенно с небольшим брюшинным мешком, и при экстраперитонеаль-ных грыжах без мешка грыжевая часть мочевого пузыря с самого начала при выделении из элементов семенного канатика может быть принята за грыжевой мешок и ошибочно вскрыта. При более внимательном осмотре удается определить, что это более плотное образование. Даже в случае атонии и истончения пузыря при ощупывании между двумя пальцами, кроме плотности, устанавливаются некоторая пастозность и затрудненное скольжение стенок пузыря, брюшина гораздо тоньше и скольжение между пальцами свободное.
Поэтому при малейшем подозрении нельзя, не разобравшись полностью в характере грыжевого выпячивания, вскрывать его и прошивать мешок, пока не будет установлено взаимоотношение грыжевого мешка и пузыря и не будет хорошо выделена на пальце шейка мешка.
Как видно, распознать грыжи мочевого пузыря и избежать грубых ошибок не так уж трудно, если о них помнить, приступая к грыжесечению. Несмотря на это, В. И. Фарберман приводит данные из литературы: различные авторы во время операции распознавали грыжи мочевого пузыря от 22,5 до 60%, в среднем в 40%, т. е. больше чем в половине случаев грыжи мочевого пузыря не были распознаны и во многих случаях мочевой пузырь был поврежден.
Интраперитонеальные грыжи мочевого пузыря распознаются во время операции гораздо проще, так как по выделении и вскрытии грыжевого мешка грыжевой отдел мочевого пузыря, весь покрытый брюшиной, обнаруживается внутри мешка.
Повреждения мочевого пузыря при грыжесечении могут быть полные и частичные. При полном повреждении: 1) обычно в рану попадает моча, особенно если больного заставить натужиться; 2) палец, введенный в эту рану, легко проходит в глубь мочевого пузыря книзу и не попадает в брюшную полость; 3) если через вскрытый грыжевой мешок ввести палец другой руки, то устанавливается отсутствие сообщения с поврежденным мочевым пузырем. При частичных повреждениях могут быть ранены только серозный или серозный и мышечный слои пузыря в виде надрезов или надрывов при грубых манипуляциях, или же край стенки пузыря может быть прошит субмукозно при неполном выделении шейки грыжевого мешка. Оставшись незамеченными, эти повреждения в последующем, при жалобах больных на частые мочеиспускания и иногда гематурию, обнаруживаются при цистоскопии. В некоторых случаях может наблюдаться в последующем отхождение шелковых лигатур в мочевой пузырь.
Когда до операции удается распознать грыжу мочевого пузыря, больного можно лучше подготовить к операции, особенно при значительных
301
и больших размерах грыжи, и заранее выработать план вмешательства. При цистоскопии надо уточнить расположение мочеточниковых отверстий. Расположение отверстия вблизи или в самой грыжевой части пузыря может намного осложнить вмешательство при показаниях к резекции пузыря и обусловить даже в редких случаях необходимость в ходе операции произвести пересадку мочеточника.
Очень важно определить при цистоскопии наличие цистита, камней или в редких случаях опухоли и других изменений. При хроническом цистите должны быть проведены предварительное медикаментозное лечение и промывания пузыря. Рентгенография позволяет уточнить положение, форму и размеры грыжевого отдела пузыря.
При оперативных вмешательствах по поводу параперитонеальных грыж мочевого пузыря отделение брюшины от мочевого пузыря в необходимых случаях более целесообразно, иначе, если резецировать только небольшую часть грыжевого мешка, не удается после перевязки шейки освободить и хорошо погрузить грыжевой отдел мочевого пузыря, так как подтянутая брюшина удерживает его. Однако некоторые хирурги в таких случаях воздерживаются от отделения брюшины. Так, например, Kirschner рекомендует резецировать и зашивать брюшинный мешок без отделения от мочевого пузыря, Patel даже советует, если грыжевой мешок сравнительно небольшой, все вправить и наложить сверху швы на мешок.
Чем в сущности объяснить недооценку того факта, что оставление грыжевого мешка или части его является предрасполагающим моментом к рецидиву грыжи? Очевидно, это результат боязни при отделении брюшины ранения мочевого пузыря, а иногда нежелания затягивать операцию. Поэтому даются советы частично резецировать грыжевой мешок или полностью втолкнуть вглубь и наложить узловые швы или кисетный шов, чтобы удержать грыжевое выпячивание хотя бы на первое время. Нужно прямо сказать, что при оставлении грыжевого мешка или части его больной встает после операции с предуготовленным грыжевым мешком и с большими шансами на рецидив. При нежелании или трудности отделения брюшины от мочевого пузыря можно прибегнуть к способу Вальтона с оставлением части брюшины на грыжевом отделе мочевого пузыря, чтс-дает возможность полностью удалить грыжевой мешок.
Что касается грыжевой части мочевого пузыря, то большинство хирургов (Раррасепа, 1923; Б. Н. Хольцов, Я. Д. Михельсон, 1927, и др.) рекомендует погрузить грыжевую часть в глубь пузыря с наложением поверх ряда узловых или кисетных швов на пузырь и окружающие ткани. В редких случаях, если грыжевая часть пузыря напоминает собой уже дивертикул оподобное образование с атрофией стенок, с узкой шейкой, а также при истинных дивертикулах, приходится делать резекцию.
Оперативные вмешательства при скользящих грыжах мочевого пузыря могут протекать различно.
При обнаружении параперитонеальной грыжи мочевого пузыря с широкой шейкой (рис. 126), если стенки пузыря хорошо сохранились, а выпячивание мочевого пузыря достаточно большое, необходимо достаточно высоко удалить грыжевой мешок, отделив его от этой части пузыря. Затем резецируют грыжевой мешок при широкой шейке с наложением линейного шва, чтобы мочевой пузырь значительно не подтягивался кнаружи. Если после вправления грыжевой части в пузырь она плохо удерживается, накладывают на поверхностные слои пузыря и окружающие соединительнотканные слои поэтажно 2—3 ряда кисетных и узловых швов. Если же выпячивание стенок пузыря сравнительно небольших размеров, то после достаточно высокого выделения и удаления грыжевого мешка его просто» отодвигают в глубь пузыря и оно постепенно сокращается.
302
Способ Вальтона (1923). Если брюшина отделяется от мочевого пузыря с трудом, Вальтон предложил после выделения грыжевого мешка с грыжевой частью мочевого пузыря, вскрыв мешок, рассечь его по задней поверхности и дальше по обоим краям выпячивающегося мочевого пузыря до основания мешка (рис. 127, А). Мешок оттягивают кверху и кнаружи, а мочевой пузырь книзу (рис. 127, Б). Грыжевая часть мочевого пузыря вместе с частью брюшины остается вне грыжевого мешка брюшины, который перевязывается и удаляется полностью. Мочевой пузырь легко
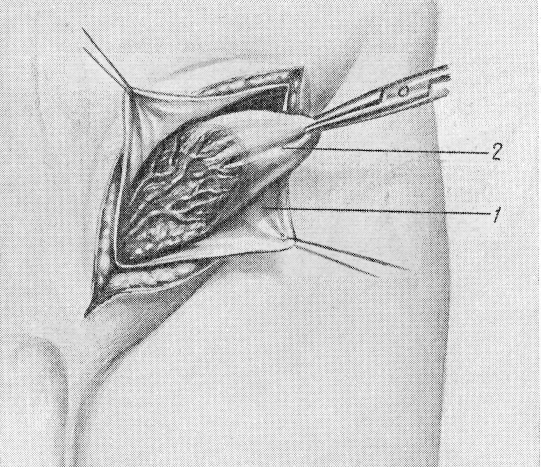
Рис. 126. Параперитонеальная грыжа мочевого пузыря (1) с медиальной стороны грыжевого мешка (2) во время грыжесечения (по lason).
погружается на свое место. Если имеется необходимость, накладывают на окружающие ткани 2—3 кисетных шва, чтобы пузырь удержать на месте.
М. И. Лотоцкий (1965), как и при скользящих грыжах толстых кишок, предлагает накладывать на грыжевой мешок внутренний кисетный шов на 0,5 см выше стенки мочевого пузыря. Завязав кисетный шов и перевязав мешок, излишки удаляют. Высоко и полностью удалить мешок при этом не удается.
Если установлена до операции необходимость резекции мочевого пузыря, оперативное вмешательство целесообразнее начать из срединного надлобкового разреза с отделением брюшины от верхней и боковой стенки мочевого пузыря, где она отходит легче, чем в других отделах (случаи Б. Н. Хольцова, А. П. Фрумкина и др.). Брюшину отделяют до самой шейки грыжевой части мочевого пузыря. В случае необходимости вскрывают мочевой пузырь для точного обследования шейки грыжевой части и устья мочеточника во избежание ранения его. Продольно или поперечно, смотря по необходимости, снаружи через все слои пересекают в пределах шейки грыжевую часть пузыря, закрыв зажимом периферический отдел выпячивания. Зашивают рану мочевого пузыря наглухо без захватывания
303
•слизистой пузыря двухэтажными узловыми кетгутовыми швами. Некоторые предпочитают для большей надежности накладывать второй ряд узловых швов шелком. Некоторые авторы рекомендуют накладывать трехрядный шов, особенно в тех местах, где нет серозы, так как рана мочевого лузыря в этих местах заживает хуже (Раррасепа) (рис. 128).
Затем, освежив операционное поле, руки и сменив инструменты, проводят в паховой области широкий обычный разрез, в случае необходимости с переходом на мошонку, выделяют из окружающих тканей отсеченную
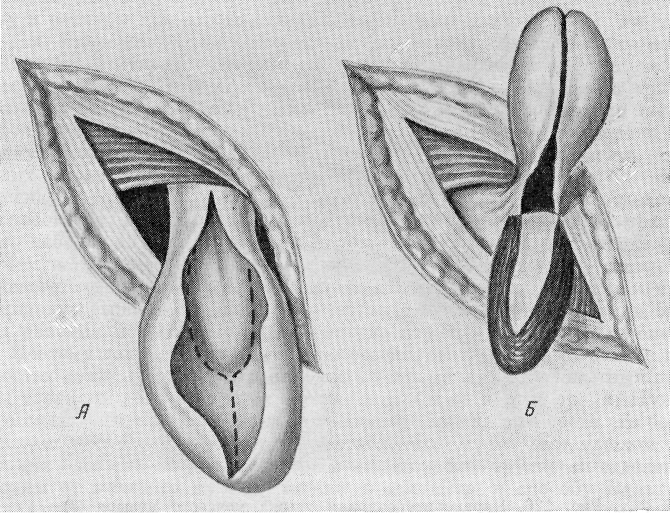
Рис. 127. Способ Вальтона при скользящих грыжах мочевого пузыря (объяснение в тексте).