эпидка. История эпидемиологии. Вклад отечественных ученых в развитие науки
 Скачать 3.3 Mb. Скачать 3.3 Mb.
|
98. Бруцеллёз. Характеристика эпидемического процесса. Профилактические и противоэпидемические мероприятия.Бруцеллез - зоонозное инфекционно-аллергическое заболевание, склонное к хронизации, протекающее с преимущественным поражением опорнодвигательного аппарата, сердечно-сосудистой, нервной и половой систем. Краткие исторические сведения Заболевание известно более 2000 лет, но его научное изучение началось лишь в середине XIX в., когда бруцеллез был выделен из группы различных лихорадок в отдельную нозологическую форму под названием средиземноморская или мальтийская лихорадка (Дж. Марстон, 1859). Возбудитель бруцеллеза впервые обнаружил Д. Брюс (1886), давший бактерии название Micrococcus melitensis. Позднее Банг и В. Стриболд выделили сходные микроорганизмы (B. abortus) при инфекционных абортах у коров (1897), а Дж. Траум - у свиней (B. suis, 1914). В 1920 г. бактерии объединены в один род, названный в честь Д. Брюса, Brucella, а вызываемое ими заболевание получило название бруцеллез. В 50-60-х годах ХХ столетия были выделены бруцеллы B. neotomae (1957), B. ovis и B. canis (1970). С 1994 г. известен новый вид бруцелл, вы-деляемых у морских млекопитающих, - Br. maris с подвидами Br. pinnipediae и Br. cetaceae, описаны несколько случаев бруцеллеза у человека, вызванного Br. maris. Основоположники серологических исследований при бруцеллезе - А. Райт и Д. Семпл (1897). РА Райта в дальнейшем приобрела большое значение в лабораторной диагностике заболевания. Большой вклад в изучение клинической картины, эпидемиологии бруцеллеза и в разработку методов лечения заболевания внесли русские ученые А.А. Крамник, Е.И. Марциновский, А.Ф. Билибин, Г.П. Руднев, Н.Д. Беклемишев, П.А. Вершилова, И.С. Безденежных и др. Этиология Возбудители бруцеллеза - бактерии рода Brucella. По современной классификации микроорганизмы, патогенные для человека, отнесены к виду Br. melitensis, в него также включены Br. abortus, Br. suis и Br. canis, ранее считавшиеся самостоятельными видами. Наиболее часто поражения у человека вызывает B. melitensis, представленная 3 биоварами (основные хозяева - овцы и козы). Несколько реже - B. abortus, включающая 9 биоваров (основной хозяин - крупный рогатый скот), и B. suis (4 биовара, основные хозяева - свиньи, зайцы, северные олени). В редких случаях поражения у человека вызывает B. canis (основной хозяин - собаки). Br. ovis и Br. neotomae для человека не патогенны. Определение видов и биоваров бруцелл на конкретных территориях и в очагах инфекции имеет важное эпидемиологическое и эпизоотологическое значение с точки зрения классификации очагов, оценки степени напряженности эпидемического и эпизоотологического процессов, установления фактов миграции бруцелл с одного вида животных на другой, выявления путей распространения возбудителя, выбора тактики лечения и др. Бруцеллы представляют собой аэробные и микроаэрофильные мелкие, неподвижные, грамотрицательные микроорганизмы, не образующие спор и капсул. Бактерии отличаются выраженным полиморфизмом: в одном препарате наблюдают кокки и удлиненные палочки. B. melitensis чаще представлены кокковидными формами, B. abortus и B. Suis - палочками с закругленными концами. Растут медленно на питательных средах с добавлением сыворотки или крови, первичное выделение возбудителя может потребовать инкубации до 4 нед. Бруцеллы обладают высокой инвазивностью и могут проникать через неповрежденные слизистые оболочки, способны к реверсии в S-, R- и L-формы, внутри- и внеклеточному существованию. Основные факторы патогенности бруцелл: - ЛПС-комплекс (эндотоксин); - гемолизины; - аденин и монофосфат гуанина, ингибирующие фагосомальные энзимы и перекисное окисление и обеспечивающие устойчивость бактерий к фагоцитозу. Бактерии достаточно устойчивы во внешней среде: - в воде сохраняются свыше 2 мес; - в сыром мясе - 3 мес; - в засоленном - до 30 дней; - в брынзе - 2 мес; - в шерсти - до 4 мес. Бруцеллы погибают при нагревании до 60 °С через 30 мин, при кипячении - моментально. Чувствительны к действию многих дезинфицирующих средств - 2% раствор карболовой кислоты, 3% раствор креолина и лизола, 0,2-1% раствор хлорной извести и хлорамина убивают их в течение нескольких минут. Эпидемиология Основной источник и резервуар инфекции - овцы, козы, крупный рогатый скот и свиньи. Отмечены случаи заражения людей бруцеллезом от северных оленей. В редких случаях источником заражения могут быть лошади, верблюды, яки и некоторые другие животные, которые выделяют возбудитель с молоком, мочой, калом, околоплодной жидкостью. Наиболее часто человек заражается бруцеллезом от мелкого скота, возбудитель которого (B. melitensis) вызывает большинство тяжелых форм заболевания. Довольно часто человек заражается B. аbortus от крупного рогатого скота, однако клинически выраженную инфекцию регистрируют в единичных случаях. Течение болезни легкое; больной человек не опасен для окружающих. Механизм передачи возбудителя разнообразный, чаще всего фекальнооральный. Возможны контактно-бытовой (при попадании возбудителя на поврежденные кожный покров и слизистые оболочки) и аэрогенный механизмы передачи. Алиментарный путь передачи бруцелл возможен при употреблении продуктов, полученных от зараженных животных. Эпидемическое значение пищевых продуктов и сырья животного происхождения определяют массивность обсеменения, вид возбудителя, длительность его сохранения. Наибольшую опасность представляют сырые молочные продукты (молоко, брынза, сыр, кумыс и др.), мясо и сырье (шерсть, каракулевые смушки и кожа) от коз и овец, больных бруцеллезом. Мясо представляет значительно меньшую эпидемиологическую опасность, так как оно употребляется после термической обработки. Однако в ряде случаев при недостаточной термической обработке (национальные особенности приготовления пищи - строганина, шашлык с кровью, сырой фарш и др.) мясо и мясные продукты могут стать причиной заражения бруцеллезом. Больные животные загрязняют бруцеллами почву, подстилку, корм, воду, становящиеся в свою очередь факторами, обусловливающими заражение человека. Зарегистрированы случаи заражения человека при уборке навоза. Аспирационный путь заражения возможен при ингалировании воздушно-пылевой смеси, содержащей инфицированные фрагменты шерсти, навоза, земли. Этот путь инфицирования возможен при стрижке, сортировке шерсти, вычесывании пуха (разработка, вязание и пр.), а также при уборке помещений и территорий, где содержат животных или обрабатывают сырье от них. При этом бруцеллы могут также проникать через слизистую оболочку конъюнктивы глаз. Возможны случаи лабораторного аэрогенного заражения при работе с культурами бактерий. Известны случаи заражения людей через воду, однако эпидемиологическое значение этого пути передачи невелико. Возможны внутриутробное инфицирование плода и заражение детей при кормлении грудным молоком. Естественная восприимчивость людей Естественная восприимчивость людей высокая. Инфицирующая доза составляет всего от 10 до 100 микробных тел. Постинфекционный иммунитет длится обычно 6-9 мес. Повторные заболевания наблюдают в 2-7% случаев. Основные эпидемиологические признаки Бруцеллез - это убиквитарная инфекция, очаги болезни выявлены на всех континентах. При этом для нее характерен выраженный профессиональный характер заболеваемости. Заболевание наиболее распространено в сельской местности среди работников животноводства. Заболеваемость людей тесно связана с эпизоотиями среди крупного рогатого скота, овец и коз. Значительное место в отдельных случаях занимает возможность миграции бруцелл от биологически адаптированного хозяина к другим животным. Миграции способствуют чаще всего совместное содержание или совместный выпас разных видов живот- ных. Наибольшую опасность представляют миграции B. melitensis на крупный рогатый скот. Заболевают в основном люди, работающие с животными: - чабаны; - пастухи; - доярки; - ветеринарные и зоотехнические работники; - сотрудники бактериологических лабораторий; - рабочие мясокомбинатов, боен, шерстеперерабатывающих фабрик. Заражение контактным путем носит профессиональный характер, особенно часто происходит при попадании на кожу околоплодной жидкости (помощь при отелах, ягнении, при уходе за новорожденными телятами, ягнятами). Заражение может произойти при переработке мясного сырья, кожи, шерсти животных, больных бруцеллезом. В таких случаях проникновение бруцелл в организм человека происходит через кожный покров, слизистые оболочки глаза, носа, ротовой полости. При лабораторном обследовании животноводов выявляют 1,5-2% лиц, имеющих АТ к возбудителям бруцеллеза. В России ежегодно регистрируют 400-550 впервые выявленных случаев заболевания. В 2007 г. в 32 субъектах РФ зарегистрировано 296 случаев заболеваний людей бруцеллезом (показатель на 100 000 населения 0,21), что на 29,9% ниже, чем в 2006 г., в том числе у детей до 17 лет - 21 случай (показатель - 0,08), что на 39,4% ниже 2006 г. Распространенность бруцеллеза неодинакова по регионам, заболевание регистрируют в основном в животноводческих районах. Высокие цифры заболеваемости отмечены в Республиках Тыва, Калмыкия, Карачаево-Черкесия, Дагестан, в Ставропольском крае, Саратовской и Волгоградской областях. Эпизоотии и высокий уровень заболеваемости бруцеллезом сохраняются в странах СНГ, главным образом в Казахстане и среднеазиатских странах, из которых возможно поступление в Россию инфицированного сырья. Сезонность в заболеваемости людей бруцеллезом обусловлена хозяйственной деятельностью человека и, в частности, процессом обслуживания сельскохозяйственных животных. Особого внимания заслуживает время отелов, окотов и абортов, уход за животными в послеродовый период, а также время купки и стрижки овец. Максимальное число заболеваний бруцеллезом козье-овечьего типа приходится на весенне-летний период. При заражении бруцеллезом от крупного рогатого скота сезонность выражена слабее, что объясняется длительным периодом лактации и заражением в основном через молоко и молочные продукты. Патогенез Бруцеллы проникают в организм человека через неповрежденные слизистые оболочки (включая конъюнктиву) или поврежденный кожный покров, не оставляя никаких изменений в области входных ворот (рис. 4-1). Лимфогенная фаза (фаза первичной латенции) соответствует по времени инкубационному периоду. При незавершенном фагоцитозе возбудители заносятся макрофагами по лимфатическим сосудам в регионарные лимфатические узлы и размножаются в них. Продолжительность этого процесса может быть различной и зависит от соотношения активности возбудителей (инфицирующей дозы) и защитных сил организма. При длительном сохранении бруцелл в 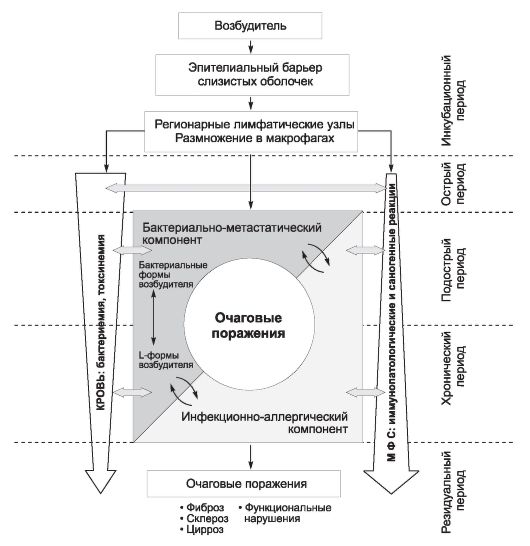 Рис. 4-1. Патогенез бруцеллеза лимфатических узлах происходит иммунологическая перестройка и сенсибилизация организма, начинается выработка сывороточных АТ, но клинические проявления еще не развиваются. Вслед за лимфогенной наступает гематогенная фаза (фаза гематогенного заноса), клинически соответствующая периоду острого бруцеллеза. Развиваются бактериемия и эндотоксинемия, возбудители заносятся в следующие органы: - печень; - селезенку; - костный мозг; - лимфатические узлы; - почки; - легкие. В патологический процесс могут быть вовлечены практически любые органы или системы организма. ЛПС-комплекс (эндотоксин) бруцелл и выработка медиаторов воспаления обусловливают развитие клинической симптоматики острого бруцеллеза: - токсических и токсико-аллергических реакций; - функциональных нарушений нервной системы (преимущественно вегетативной). Фаза полиочаговых локализаций соответствует клиническому периоду подострого бруцеллеза. Макрофаги с паразитирующими в них бруцеллами, попавшие в различные органы при гематогенной диссеминации, фиксируются в них. Эти процессы, направленные на уменьшение интенсивности бактериемии, локализацию и фиксацию возбудителей, приводят к развитию в органах продуктивно-воспалительных изменений очагового характера в виде специфических бруцеллезных гранулем. Формирование гранулем клинически проявляется в виде воспалительных реакций со стороны опорно-двигательной, нервной, урогенитальной и других систем. Гранулемы, представляющие собой вторичные полиорганные очаги инфекции, служат постоянным источником повторных волн бактериемии и токсинемии с формированием метастатических органных воспалительных очагов. В связи с нарастающей сенсибилизацией организма развиваются реакции ГЗТ, а иногда и гиперчувствительности немедленного типа (ГНТ). Активизируется гуморальный и нестерильный клеточный иммунитет. В части случаев (8-10%) очаговые поражения формируются рано, на 2-4-й неделе от начала заболевания, т.е. во время периода острого бруцеллеза. Фаза экзоочаговых обсеменений и реактивно-аллергических изменений соответствует периоду хронического бруцеллеза. Заболевание склонно к длительному течению и хронизации. В основе хронического бруцеллеза лежит длительное сохранение возбудителей в метастатических очагах с эпизодами повторной диссеминации и развитием реактивно-аллергических изменений. Возможно формирование новых воспалительных очагов, связанное в первую очередь с аутоиммунными механизмами. Вместе с тем нарастает активность гуморального иммунитета, продукции активизированных мононуклеарных фагоцитов, фагоцитоз становится завершенным. Ослабевает патогенетическое значение бактериемии и эндотоксинемии, активности воспалительно-аллергических органных очаговых реакций. Бруцеллезные гранулемы рассасываются, частично нагнаиваются, значительно реже подвергаются фиброзированию и склерозированию с возможным развитием необратимых органических изменений. Более типично развитие функциональных нарушений в различных органах вследствие реактивного воспаления. Фаза резидуального метаморфоза (фаза исхода и остаточных признаков). Сформировавшиеся при бруцеллезе нарушения функционального, а иногда и необратимого органического характера с развитием стойких рубцовых изменений сохраняются в периоде реконвалесценции и даже после полной санации организма. Функциональные нарушения отличаются скудностью или полным отсутствием объективной симптоматики при обилии субъективных жалоб. Патоморфологические изменения при бруцеллезе разнообразны. Могут быть выявлены гиперемия слизистой оболочки кишечника, воспаление пейеровых бляшек, очаги некроза в печени, абсцессы печени и селезенки, воспаление желчного пузыря, поджелудочной железы, кишечника. Клиническая картина Современная клиническая классификация бруцеллеза основана на принципах, заложенных Г.П. Рудневым в 50-х годах прошлого столетия. • Острый бруцеллез (длится условно до 1-1,5 мес). • Подострый бруцеллез с очаговыми поражениями (от 1-1,5 до 4 мес). ◊ Стадии болезни: - повторная генерализация инфекции; - без повторной генерализации инфекции. • Хронический бруцеллез (длится свыше 4 мес). ◊ Формы хронического бруцеллеза: - костно-суставная, или локомоторная (поражение суставов, костей, мягкого скелета); - нервная, или нейробруцеллез (поражение периферической нервной системы, ЦНС, психоневроз); - урогенитальная (у мужчин - орхиты, эпидидимиты; у женщин - оофориты, сальпингиты, эндометрит, дисменорея; у беременных - аборты, преждевременные роды); - висцеральная (сердечно-сосудистая, легочная, гепатолиенальная); - комбинированная. • Резидуальный бруцеллез (клиника последствий бруцеллеза). ◊ Функциональные нарушения различных органов и систем. ◊ Необратимые поражения локомоторного аппарата и внутренних органов. Инкубационный период заболевания равен от 1-4 нед до 2-3 мес. Клинические проявления заболевания и их выраженность отличаются большим полиморфизмом. Острый бруцеллез Острый бруцеллез в клинически выраженных случаях проявляется как генерализованная инфекция с общетоксическими и аллергическими признаками. Развитие заболевания может быть быстрым, постепенным или стертым. При быстром развитии бруцеллез проявляется подъемом температуры тела до высоких цифр (39 °С и выше) в течение первых 1-2 дней заболевания. Лихорадку ремиттирующего, волнообразного или интермиттирующего характера сопровождает выраженный озноб, завершающийся профузным потоотделением. Лихорадочная реакция обычно продолжается несколько дней, но может удлиняться до 3-4 нед, принимая волнообразный характер. Вместе с тем в большинстве случаев самочувствие больных вследствие умеренной интоксикации остается относительно удовлетворительным даже на фоне высокой температуры тела и достаточно существенных объективных изменений. Эта клиническая особенность, свойственная бруцеллезу, часто бывает причиной затруднений при проведении дифференциальной диагностики заболевания. Больные жалуются на головную боль, эмоциональную неустойчивость, раздражительность, нарушения сна. Могут быть боли в мышцах и суставах (около 20% случаев), диспепсические симптомы: - снижение аппетита; - тошнота; - рвота; - боли в животе; - понос или запор. При осмотре на высоте лихорадки отмечают гиперемию лица и шеи, бледность кожи туловища и конечностей. В 10-15% случаев возникают быстро проходящая экзантема макулопапулезного, скарлатиноподобного или петехиального характера, кожные капилляриты. Периферические лимфатические узлы, особенно шейные и подмышечные, незначительно увеличиваются в размерах, могут быть несколько болезненными при пальпации. Микрополиаденопатию, которая считалась ранним клиническим признаком бруцеллеза, в последнее время встречают нечасто (не более чем в 20-25% случаев). Иногда в подкожной клетчатке, но чаще в области мышц и сухожилий можно пальпировать болезненные плотные узелки или узлы размером от горошины до мелкого куриного яйца - фиброзиты и целлюлиты, хотя их появление у пациентов более характерно для следующей, подострой формы бруцеллеза. Печень и селезенка увеличиваются к концу 1-й недели заболевания, становятся чувствительными при пальпации. Постепенное начало болезни отмечают более чем в половине случаев, чаще у пожилых лиц. На протяжении различного времени (от нескольких суток до нескольких недель) больные жалуются на недомогание, разбитость, нарушения сна, снижение работоспособности, боли в суставах, различных группах мышц и пояснице. При обследовании отмечают субфебрилитет, иногда - увеличение периферических лимфатических узлов по типу микрополиаденопатии. В дальнейшем нарастают признаки интоксикации, температура тела становится высокой, появляются ознобы и проливные поты, особенно в ночное время, увеличиваются в размерах печень и селезенка. Стертое течение острого бруцеллеза не вызывает жалоб со стороны больного. Объективная симптоматика скудная, лишь у некоторых пациентов обнаруживают микрополиаденопатию, увеличение печени и селезенки, функциональные расстройства нервной системы. В таких случаях заболевание может оставаться нераспознанным на этапах острого и подострого бруцеллеза и правильный диагноз ставится иногда уже при хроническом процессе (первичнохронический бруцеллез) на основе полного комплекса данных эпиданамнеза, клинического и лабораторного обследования. Степень тяжести бруцеллеза во многом зависит от вида возбудителя (его вирулентности). Обычно заболевания, вызванные B. abortus, протекают легче, чем поражения, обусловленные B. melitensis. Подострый бруцеллез Подострый бруцеллез начинается с момента появления первых клинических признаков очаговых воспалительных поражений опорно-двигательного аппарата, половой сферы, периферической нервной системы или других органов и систем, что в 10-15% случаев может наблюдаться рано, уже на 2-3-й неделе болезни. Для подострого бруцеллеза характерны чередование лихорадочных периодов с периодами апирексии, очаговые воспалительные реакции со стороны различных органов и систем, а также аллергические проявления (экзантемы, дерматиты, поверхностные кожные васкулиты и др.). Эпизоды лихорадки продолжаются несколько дней, сменяясь более длительными ремиссиями. Во время лихорадки температурная кривая приобретает неправильный характер, уровень температуры подвержен значительным колебаниям даже в течение суток. Больные предъявляют многочисленные жалобы, так же как и в остром периоде болезни. Беспокоят диффузные боли в мышцах, костях и суставах, парестезии, угнетенное настроение. Ухудшаются сон и аппетит, развивается мышечная слабость, появляются сухость во рту, жажда, запоры. При осмотре больных могут обратить на себя внимание проявления аллергических реакций: - экзантемы; - дерматиты; - поверхностные кожные капилляриты. Довольно часто выявляют фиброзиты и целлюлиты. Со стороны сердечнососудистой системы отмечают относительную брадикардию на высоте лихорадки и небольшую тахикардию в периоды нормальной температуры тела, приглушенность тонов сердца. В тяжелых случаях могут быть обнаружены признаки инфекционно-аллергического миокардита, эндокардита и перикардита. Патологию органов дыхания выявляют редко (катаральные ангины, фарингиты, бронхиты, бронхопневмонии). Изменения органов пищеварения носят функциональный характер, что отражается в жалобах больных. В тяжелых случаях возможно развитие менингизма и вялотекущего серозного менингита. На фоне общетоксических признаков или без таковых (подострый бруцеллез с повторной генерализацией или без повторной генерализации инфекции) развивается разнообразная очаговая воспалительная симптоматика. В первую очередь наблюдают поражения опорно-двигательного аппарата: - артриты и полиартриты; - синовиты; - бурситы; - тендовагиниты и т.д. Типичны поражения половой сферы - у мужчин орхиты и эпидидимиты, у женщин расстройства менструального цикла, эндометриты, самопроизвольные аборты. Поражения нервной системы могут проявиться в виде невритов, плекситов, ишиорадикулитов. Хронический бруцеллез Хронический бруцеллез развивается обычно после 4 мес от начала заболевания. Для него характерны: - рецидивирующее течение со слабой или умеренной интоксикацией, преимущественно субфебрильной температурой во время обострений; - длительные (до 2-3 мес) ремиссии; - ухудшение состояния, вариабельность клинических проявлений при возникновении новых очаговых поражений реактивно-воспалительного характера. В клинической картине хронического бруцеллеза наиболее часто проявляются комплексные очаговые поражения со стороны различных органов и систем с доминированием той или иной органной патологии (см. клиническую классификацию бруцеллеза). Изменения опорно-двигательного аппарата проявляются развитием рецидивирующих, длительно протекающих артритов с частым вовлечением околосуставной клетчатки (периартриты), бурситов, тендовагинитов, периоститов, пери- хондритов. Типичны фиброзиты и целлюлиты в пояснично-крестцовой области и над локтевыми суставами. Поражения различных отделов позвоночника сопровождаются сильными болями, ограничением движений, деформациями, деструктивными изменениями. Поражения нервной системы выражаются в виде радикулитов, плекситов, межреберной невралгии, невритов слухового и зрительного нервов, расстройств чувствительности. В редких случаях возможно развитие менингоэнцефалита, диэнцефального синдрома. С изменениями со стороны вегетативной нервной системы связаны гипергидроз, признаки вегетативно-сосудистой дистонии. Часто формируются неврозы и реактивные состояния (трудный характер больных). Урогенитальная патология проявляется орхитами и эпидидимитами у мужчин, оофоритами, сальпингитами, эндометритами и нарушениями менструального цикла у женщин. Характерны невынашиваемость беременности, дисменорея, бесплодие. Хронический активный бруцеллез может длиться до 2-3 лет, а при повторном инфицировании - и значительно дольше. Его переход в хроническую неактивную форму характеризуется отсутствием образования свежих очагов и интоксикации, преобладанием функциональных нарушений, длительным сохранением сывороточных АТ и положительной кожно-аллергической пробы Бюрне. Последствия бруцеллеза (резидуальный бруцеллез) Последствия перенесенного заболевания (резидуальный бруцеллез) сохраняются при отсутствии возбудителя в организме человека. В основном характерны нарушения функционального характера вследствие иммуноаллергической перестройки и расстройств вегетативной нервной системы: - головная боль; - слабость; - плохой сон; - снижение работоспособности; - потливость; - раздражительность; - изменения нервно-психической сферы; - артралгии; - иногда субфебрилитет вегетативного генеза. Вместе с тем тяжелые последствия бруцеллеза могут быть связаны с развитием необратимых фиброзно-рубцовых изменений с вовлечением нервных стволов, сплетений, корешков, что провоцирует появление разнообразных неврологических симптомов. Органические изменения опорно-двигательного аппарата, иногда развивающиеся у перенесших бруцеллез (деформации суставов, анкилозы, контрактуры, атрофия мышц, спондилез), в ряде случаев требуют хирургического лечения и определения группы инвалидности. Иммунологические реакции отрицательные или проявляются в низких титрах. Течение заболевания на современном этапе отличает ряд особенностей: - лихорадочная реакция чаще ограничивается субфебрилитетом; - поражения опорно-двигательного аппарата проявляются в первую очередь болевыми реакциями, реже - очаговыми воспалительными процессами; - лимфаденопатия и увеличение селезенки развиваются не более чем в 25% случаев; - очаговые поражения в 12-15% случаев развиваются рано, уже на 2-3-й неделе болезни; - органические поражения ЦНС наблюдают редко; - поражения висцеральных органов при хроническом бруцеллезе преимущественно проявляются нарушениями со стороны сердечно-сосудистой системы; - резидуальный бруцеллез протекает в основном с функциональными, а не с органическими нарушениями. Дифференциальная диагностика Острый бруцеллез дифференцируют от заболеваний, сопровождающихся длительной лихорадкой (тифопаратифозные заболевания, малярия, туберкулез, неспецифические системные заболевания, ВИЧ-инфекция, сепсис, лимфогрануломатоз и др.). При остром бруцеллезе отмечают неправильный характер температурной кривой, появление микрополиаденопатии, ознобов, потливости, увеличение размеров печени и селезенки. В ряде случаев в этот период болезни обнаруживают фиброзиты и целлюлиты. Характерна выраженность клинических симптомов (особенно высокой температуры тела) при достаточно удовлетворительном самочувствии. При подостром и хроническом бруцеллезе необходимо исключить ревматизм и ревматоидный артрит, туберкулезные очаговые поражения, сифилитические и гонорейные артриты. При этих формах бруцеллеза периоды повышенной температуры тела сменяют эпизоды апирексии, жалобы больных многочисленны и разнообразны (боли в суставах, мышцах, костях, парестезии и др.), характерны очаговые полиорганные проявления и аллергические реакции, фиброзиты и целлюлиты. Лабораторная диагностика Изменения гемограммы при бруцеллезе: - лейкопения; - относительный лимфоцитоз; - моноцитоз; - тромбоцитопения; - нормальная или умеренно повышенная СОЭ. Изменения ликвора при нейробруцеллезе: - лимфоцитарный плеоцитоз; - повышенное количество белка; - нормальное содержание глюкозы. Бактериологическая диагностика С целью выделения возбудителя возможны посевы крови, пунктатов лимфатических узлов, спинномозговой жидкости, костного мозга. Вместе с тем бактериологические исследования проводят редко из-за длительности и сложности культивирования возбудителя, а также относительно низкой высеваемости. В связи с высокой контагиозностью бруцелл работу с ними можно проводить только в специально оборудованных (режимных) лабораториях. Серологические реакции Широко применяют РА Райта, РСК, РНГА, РИФ, определяющие нарастание титров специфических АТ в парных сыворотках. Минимальный диагностический титр реакций - 1:200. Ценность исследований повышается при клинических признаках бруцеллеза. Реакция Райта наиболее информативна при остром бруцеллезе, при хронической форме заболевания, кроме того, можно выявить неполные АТ в реакции Кумбса. В последнее время с успехом применяют реакцию лизиса бруцелл под воздействием сыворотки крови больного. Иммунологические реакции В последнее время для обнаружения Аг бруцелл в биологических средах (в первую очередь в крови) в практику внедряют реакцию агрегатгемагглютинации, РКА и РЛА с антительными диагностикумами, ИФА. Для получения адекватных результатов рекомендовано одновременное применение 3-4 серологических методов исследования (комплексная серодиагностика). Внутрикожная аллергическая проба Бюрне (см. рис. 27 доп. илл.) с введением бруцеллина (белковый экстракт бульонной культуры бруцелл) проводится не ранее 20-25 дней от начала болезни, учитывая время, необходимое для нарастания специфической сенсибилизации организма к Аг бруцелл. Результат оценивается через 24 и повторно через 48 ч после постановки пробы: - реакция считается положительной при диаметре отека более 3 см; - развитие гиперемии и болезненность в месте введения бруцеллина при этом не обязательны. Положительную пробу Бюрне наблюдают при всех формах бруцеллеза, включая латентное течение инфекционного процесса, она годами сохраняется после реконвалесценции. Проба может быть положительной также у лиц, привитых живой противобруцеллезной вакциной, и у сотрудников лабораторий, длительно контактировавших с Аг бруцелл. При введении бруцеллина происходит дополнительная сенсибилизация организма и может возникнуть выраженная местная реакция (некроз). Во избежание этих осложнений в практику внедряют реакции повреждения нейтрофилов и лейкоцитолиза. Их ставят с кровью больного в пробирке без введения аллергена в организм. Осложнения и исходы Тяжелым, но не частым (менее чем в 2% случаев) осложнением бруцеллеза считают развитие вторичного эндокардита. В большинстве случаев, при адекватном и своевременном лечении, бруцеллез заканчивается полным выздоровлением, критерием которого является стойкое отсутствие основных клинических проявлений бруцеллеза в течение последних 2 лет. Вместе с тем хронический бруцеллез может продолжаться годами с обострениями, ремиссиями и рецидивами. При отсутствии лечения летальность может достигать 3%. Лечение Режим амбулаторный в легких и стационарный в тяжелых случаях заболевания. Этиотропное лечение эффективно при остром бруцеллезе. Меньший эффект наблюдают при активации процесса у больных подострыми и хроническими формами. Особенности этиотропного лечения при бруцеллезе: - оптимальным считают одновременное назначение двух антибактериальных препаратов, один из которых хотя бы частично проникает через клеточную мембрану; - длительное курсовое лечение; - при рецидивах заболевания целесообразно назначение повторных курсов со сменой препаратов; - при подостром и хроническом бруцеллезе этиотропное лечение проводят в стадиях повторной генерализации. Применяют одно из следующих сочетаний с учетом противопоказаний (дети до 15 лет, беременность, лактация, эпилепсия). • Рифампицин (по 600-900 мг в сутки) и доксициклин (по 200 мг в сутки) внутрь непрерывным курсом, длительность не менее 6 нед. При рецидивах курс лечения повторяют. • Доксициклин (по 100 мг 2 раза в сутки) курсом на 3-6 нед и стрептомицин (по 1 г внутримышечно 2 раза в сутки) в течение 2 нед. Это сочетание эффективнее предыдущего, особенно при спондилите, но применяемые препараты проявляют высокую токсичность. Вместо стрептомицина можно использовать гентамицин по 5 мг/кг в сутки. • Офлоксацин (по 200-300 мг 2 раза в сутки) внутрь и рифампицин в вышеуказанных дозах. Вместо стрептомицина можно использовать гентамицин по 5 мг/кг в сутки. Детям до 8 лет можно назначить комбинацию рифампицина и бактрима в возрастных дозах, беременным предпочтительна монотерапия рифампицином. При тяжелых спондилитах обычно рекомендуют схемы: - доксициклин, рифампицин и гентамицин в течение первых 2-3 нед; - затем до 6 нед - рифампицин с доксициклином. Длительность применения препаратов объясняет целесообразность контроля над их приемом больными. В комплексном лечении бруцеллеза назначают дезинтоксикационные средства по общим принципам их применения, АТФ, метионин, мягкие иммуностимуляторы (дибазол, пентоксил, тималин и др.) под контролем иммунного статуса пациента. Широко используют противовоспалительные средства - нестероидные противовоспалительные препараты (индометацин, бруфен и др.). При болях (невриты, невралгии, боли вегетативного характера) проводят симптоматическое лечение в виде новокаиновых блокад 1% раствором новокаина, внутривенные введения 0,25% раствора новокаина в возрастающих дозах. Применение глюкокортикоидов следует проводить с большой осторожностью при поражениях ЦНС (менингит, менингоэнцефалит), а также при выраженных воспалительных изменениях (орхиты, невриты и др.). В период стойкой ремиссии при хронической форме бруцеллеза и на стадии остаточных признаков назначают лечебную физкультуру, физиотерапевтическое и санаторно-курортное лечение (УВЧ, кварц, парафиновые аппликации, родоновые ванны). Выписку из стационара проводят при полном клиническом выздоровлении или при достижении стойкой ремиссии. После выписки пациенты находятся на диспансерном наблюдении в течение 2 лет, каждые 5-6 мес проводят их комплексное клинико-лабораторное обследование, при необходимости - повторную госпитализацию. Эпидемиологический надзор Основан на результатах оценки эпизоотической и эпидемической обстановки. В связи с этим в организации и проведении противобруцеллезных мероприятий важную роль играют своевременный обмен информацией и совместная деятельность ветеринарной и санитарно-эпидемиологической служб по выявлению заболеваний среди животных и людей и оценке факторов риска их возникновения. Профилактические мероприятия Профилактика и борьба с бруцеллезом основаны на проведении комплекса ветеринарно-санитарных и медико-санитарных мероприятий, направленных на снижение и ликвидацию заболеваемости бруцеллезом сельскохозяйственных животных. Владельцы животных, руководители хозяйств независимо от форм собственности, фермеры, арендаторы и др. в соответствии с Законом РФ «О ветеринарии» обязаны обеспечивать проведение ограничительных, организационнохозяйственных, специальных и санитарных мероприятий по предупреждению заболевания животных бруцеллезом, а также по ликвидации очага инфекции в случае его возникновения с выделением необходимых материально-технических и финансовых средств. Поголовье животных в неблагополучных зонах необходимо систематически обследовать на бруцеллез с помощью серологических и аллергологических тестов для своевременного выявления и ликвидации больных животных. В качестве вспомогательной меры в эндемичных по бруцеллезу регионах проводят активную иммунопрофилактику бруцеллеза животных введением живой вакцины. Прививкам подлежат постоянные и временные работники животноводства, а также работники мясокомбинатов. Большое значение имеют обезвреживание сырья и продуктов животноводства, кипячение и пастеризация молока и молочных продуктов, другие мероприятия. Особого внимания требуют помещения, где содержится скот. После вывоза навоза или удаления абортированных плодов и последа помещение следует обеззаразить 20% раствором хлорной извести, 2% раствором формальдегида или 5% раствором мыльно-креозоловой смеси. К работе по уходу за животными не допускают подростков, беременных и лиц, страдающих хроническими заболеваниями. Все лица, допущенные к работе с животными, должны быть обеспечены спецодеждой, также необходимо умение пользоваться дезинфицирующими средствами. Большое значение имеет неукоснительное соблюдение правил личной гигиены. При этом проводят систематическое профилактическое обследование персонала, занятого работой с животными (не реже 1 раза в год). Важную роль играет разъяснительная работа об опасности употребления в пищу сырого молока и невыдержанных сыров и брынзы, использования шерсти животных из неблагополучных по бруцеллезу хозяйств. Работникам животноводства (а по показаниям - населению неблагополучных районов) вводят бруцеллезную сухую живую вакцину (накожно в объеме 2 капель или подкожно - 5 мл). Ревакцинацию проводят в половинной дозе через 10-12 мес. Мероприятия в эпидемическом очаге Госпитализацию больных осуществляют только по клиническим показаниям, так как больной человек эпидемиологической опасности не представляет. Диспансерное наблюдение за переболевшим проводят в течение 2 лет после клинического выздоровления. Лица, соприкасавшиеся с больными животными, подлежат клинико-лабораторному обследованию, которое повторяют через 3 мес. В качестве экстренной профилактики назначают внутрь в течение 10 дней рифампицин (по 0,3 г 2 раза в день), доксициклин (по 0,2 г 1 раз в день), тетрациклин (по 0,5 г 3 раза в день). |
