эпидка. История эпидемиологии. Вклад отечественных ученых в развитие науки
 Скачать 3.3 Mb. Скачать 3.3 Mb.
|
100. Боррелиоз. Эпидемиология и профилактика.Иксодовые клещевые боррелиозы (системный клещевой боррелиоз, болезнь Лайма, лаймоборрелиоз, лаймский артрит) - природно-очаговые трансмиссивные полиэтиологические заболевания с преимущественным поражением кожи, нервной системы, сердечно-сосудистой системы и опорно-двигательного аппарата, склонные к хронизации. Краткие исторические сведения В XIX-ХХ вв. описаны отдельные клинические синдромы - хронический атрофический дерматит, мигрирующая эритема, менингиты, менингоэнцефалиты - и высказано предположение об их связи с укусами инфицированных клещей. Начало изучения заболевания как отдельной нозологической формы, связанной с укусами иксодовых клещей, было положено A. Стиром (1975), описавшим новую форму артрита в сочетании с мигрирующей эритемой у жителей городка Лайм (Коннектикут, США). Заболевание получило название лаймской болезни. В 1982 г. У. Бургдорфер выделил возбудитель и доказал его спирохетозную природу. В 1984 г. бактерии получили название Borrelia burgdorferi. В настоящее время лаймоборрелиоз включает целую группу заболеваний с разнообразным спектром клинических проявлений, вызванных различными видами боррелий. Э.И. Коренберг (1996) предложил объединить их под общим названием «иксодовые клещевые боррелиозы». Этиология Возбудители - грамотрицательные анаэробные подвижные спиралевидные бактерии семейства Spirochaetaceae рода Borrelia. Спирали имеют 3-10 неправильных крупных завитков. В настоящее время установлено, что лаймоборрелиоз могут вызывать В. burgdorferi (самая крупная из боррелий, способна активно передвигаться с помощью жгутиков), B. garinii и B. afzelii. В РФ выделяют все 3 вида. Различают 3 группы Аг боррелий: - поверхностные (OspA, OspB, OspD, OspE и OspF); - жгутиковый; - цитоплазматический. Генетический материал боррелий находится не только в хромосоме, но и во множестве циркулярных и линейных плазмид. Набор плазмид, который в значительной мере определяет антигенную структуру возбудителя, подвержен постоянным количественным и качественным изменениям. Факторы патогенности бактерий: - соматический термостабильный липополисахаридоподобный Аг; - жгутиковый Аг; - белки наружной мембраны; - порины; - декоринсвязывающие белки, обеспечивающие адгезию возбудителя к клеткам хозяина. Патогенные для человека боррелии - облигатные внутриклеточные паразиты - in vitro отличаются медленным ростом на специальных селективных средах, обогащенных аминокислотами, витаминами, альбумином бычьей и кроличьей плазмы и другими веществами, при температурном оптимуме 30-34 °С. Легко окрашиваются анилиновыми красителями, что отличает их от других родов спирохет. Боррелии хорошо сохраняются при низких температурах, чувствительны к формалину, фенолу, этиловому спирту и другим дезинфектантам, а также к УФ-излучению. Эпидемиология Резервуар и источник инфекции - многие виды диких и домашних позвоночных животных и птиц (главным образом различные виды диких грызунов, белохвостые олени, лоси и др.). В природных очагах возбудители циркулируют между клещами и дикими животными. Прокормителями клещей выступают более 200 видов диких животных. Поскольку заражение восприимчивых животных происходит не одновременно, в течение всего сезонного периода активности клещей, они играют наряду с переносчиками, существенную роль как резервуар инфекции в природе. Зараженный человек не является источником инфекции для человека. Механизм передачи - чаще всего трансмиссивный, путь передачи - через укусы клеща, с его слюной. Основное эпидемиологическое значение имеют клещи Ixodes ricinus, I. persulcatus. Спонтанная инфицированность клещей боррелиями в природных очагах может достигать 70% и более. Общность переносчиков для клещевого боррелиоза, клещевого энцефалита и эрлихиоза нередко обусловливает возникновение случаев смешанной инфекции. У человека клещ присасывается чаще всего в области шеи, груди, подмышечных впадин, паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей частым местом прикрепления клеща бывает волосистая часть головы. Прикрепление и присасывание клеща к телу в большинстве случаев остается незамеченными, так как в состав его слюны входят анестезирующие, сосудорасширяющие и антикоагулирующие вещества. Процесс насыщения кровью самок иксодовых клещей может продолжаться 6-8 дней. В начале питания клещ может передавать боррелии только после попадания бактерий в слюнные железы, т.е. при генерализованной инфекции клеща. Если боррелии находятся только в кишечнике, то они передаются во 2-й фазе питания (позднее 1-2-х суток присасывания). Поэтому раннее удаление клещей предотвращает в ряде случаев инфицирование человека. Возможна передача боррелий через фекалии клеща после их попадания на кожу и последующего втирания при расчесах. Другим возможным путем передачи возбудителей от животного к человеку может быть алиментарный путь, реализующийся при употреблении в пищу сырого молока (преимущественно козьего) или молочных продуктов без термической обработки. Доказанным фактом является возможность инфицирования плода трансплацентарно при боррелиозе беременных. Естественная восприимчивость людей Естественная восприимчивость людей высокая. Постинфекционный иммунитет нестерильный, видоспецифический, через несколько лет после выздоровления возможно повторное заражение. Возбудитель способен длительно циркулировать в организме. Основные эпидемиологические признаки Лаймскую болезнь относят к числу наиболее распространенных клещевых инфекций. Природные очаги болезни сходны с клещевым энцефалитом и приурочены главным образом к лесным ландшафтам умеренного климатического пояса, что связано с ареалом клещей - основных переносчиков возбудителя. В РФ клещевой боррелиоз имеет широкое распространение, но судить об уровне заболеваемости можно лишь предположительно. Ежегодно более чем в 60 субъектах Федерации регистрируют 7 000-9 000 заболеваний людей. Наиболее неблагополучные районы по заболеваемости клещевым боррелиозом: - Усть-Ордынский Бурятский автономный округ - показатель на 100 000 населения - 57,52 (77 случаев); - Кировская область - 48,5 (696 случаев); - Томская область - 32,12 (332 случая); - Свердловская область - 15,98 (704 случая); - Пермский край - 17,37 (433 случая). В 2007 г. зарегистрировано 7247 случаев, показатель на 100 000 населения - 5,09, в том числе среди детей до 17 лет - 767 случаев и 2,79 соответственно. Несмотря на некоторое снижение заболеваемости в 2007 г. по сравнению с 2006 г. - на 2,4%, в том числе среди детей до 17 лет - 6,3%, уровень ее остается высоким. В возрастной структуре заболевших дети составляют 6,8%. Наиболее пораженными оказались дети от 3 до 6 лет, среди которых зарегистрировано 246 случаев заболевших, показатель на 100 000 детей этого возраста - 4,66. В основном болеют городские жители - 79%, заражение происходит чаще всего во время посещения леса, лесопарков, на садово-огородных участках. Весенне-летняя сезонность обусловлена периодом активности клещей (с апреля по октябрь). Среди заболевших преобладают лица активного возраста. Исключительная стойкость, цикличность и активность природных очагов клещевых инфекций обусловливает уровень заболеваемости, а отсутствие специфической профилактики при клещевом боррелиозе в значительной степени осложняет эпидситуацию. Патогенез До настоящего времени остается окончательно не изученным. Боррелии проникают в организм человека при укусе инфицированного клеща с его слюной, обладающей разнообразными специфическими свойствами: - обезболивающим; - противовоспалительным; - сосудорасширяющим; - гемолитическим; - нейропаралитическим. В месте входных ворот уже в инкубационном периоде заболевания происходит внедрение возбудителей и их накопление в макрофагах, лимфоцитах, эндотелиальных клетках. Внутриклеточная интервенция возбудителей облегчается за счет воздействия на клеточные мембраны ферментных систем макроорганизма, активированных под влиянием поверхностных белков боррелий (OspA, OspC). По общепринятым представлениям, в развитии заболевания условно могут быть выделены 3 последовательные стадии: - локализованной; - диссеминированной (генерализованной); - персистирующей (хронической) инфекции. Условность такого подразделения объясняется тем, что не всегда достаточно четко можно проследить чередование указанных стадий, тем более что в отдельных случаях возможно даже развитие латентной инфекции. В стадии локализованной инфекции боррелии остаются в месте входных ворот, где развиваются воспалительно-аллергические изменения кожи, клинически проявляющиеся в виде мигрирующей эритемы. Эритему часто сопровождает регионарный лимфаденит. В половине случаев заболевания уже на этой стадии возникают умеренная бактериемия, сопутствующие проявления интоксикации. В части случаев при инфицировании боррелиями мигрирующая эритема не развивается, особенностью такой формы заболевания бывает достаточно быстрое гематогенное, лимфогенное и, возможно, периневральное диссеминирование возбудителя. При диссеминировании боррелии, как внутриклеточные паразиты, поражают клетки СМФ (в том числе макрофаги и лимфоциты), эндотелиальные клетки. Бактерии способны распространяться в тканях, проникая через эндотелий сосудов и гематоэнцефалический барьер. Вследствие этих процессов развиваются полиорганные поражения, включая различные отделы нервной системы. Внутриклеточная локализация возбудителя препятствует завершенности фагоцитоза и быстрой элиминации бактерий при формировании гуморальных иммунных реакций. Под воздействием микробных продуктов (в том числе и ЛПС-комплекса) происходит выработка различных медиаторов воспаления (ИЛ-1, α-ИФН) и других биологически активных веществ, участвующих в развитии органных воспалительных и дистрофических процессов с иммуноаллергическим компонентом и первоочередным поражением соединительной ткани. Поражение эндотелиальных клеток сопровождается десквамацией эндотелия, развитием продуктивного васкулита и микроциркуляторных нарушений, отягощающих клиническую картину заболевания. Нарушения гемостаза возникают уже в ранний период болезни и сохраняются длительно, даже в течение года после ее начала. Хроническое течение болезни с поздними рецидивами обусловлено способностью возбудителей к длительной внутриклеточной персистенции в организме (более 10 лет). Механизмы этого состояния окончательно не выяснены, однако могут быть связаны с тропизмом возбудителей к фибробластам, нервной системе, тканям суставов, выраженной изменчивостью поверхностных Аг боррелий, нарушениями различных звеньев иммунной системы. Выявлены повышенная супрессорная активность Т-клеток в первой стадии болезни, снижение активности фагоцитоза, сохраняющееся у части пациентов даже в период реконвалесценции. Слабое антигенное раздражение при медленной репликации боррелий в инфицированном организме приводит к замедленной выработке IgM-АТ и IgG-АТ (максимальное накопление IgM-АТ происходит только через 1-1,5 мес, а IgG-АТ через 1,5-3 мес от начала болезни). Протеины бактерий ингибируют продукцию лимфоцитами медиаторов воспаления и систему комплемента макроорганизма, усиливают выработку противовоспалительных цитокинов. Перечисленные разнообразные патогенетические особенности способствуют уклонению возбудителей от иммунного надзора. Важным патогенетическим звеном может быть формирование аутоиммунных реакций с накоплением специфических иммунных комплексов в коже, суставах и внутренних органах. Вместе с тем известно, что инфекционный процесс при боррелиозах может спонтанно завершиться выздоровлением и санацией организма на любой стадии развития заболевания. Постинфекционный иммунитет нестерильный, видоспецифический; возможно повторное заражение. Клиническая картина Единая клиническая классификация боррелиозов отсутствует. В табл. 4-8 приведена клиническая классификация, отражающая периоды, формы и варианты течения заболеваний с учетом превалирования органной патологии. Таблица 4-8. Клиническая классификация иксодовых клещевых боррелиозов 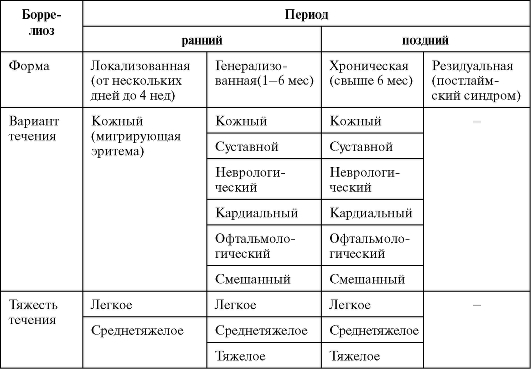 Инкубационный период Варьирует от 5 до 45 дней, составляя в среднем 2-3 нед. Клинически течение боррелиоза разделяют на 3 периода: - ранний; - поздний; - резидуальный. Кожный вариант локализованной формы ИКБ проявляется развитием мигрирующей эритемы - основного и зачастую единственного патогномоничного признака раннего периода заболевания (см. рис. 33 и 34 доп. илл.). Сначала в месте укуса клеща возникает пятно или папула. Пятно представляет собой участок гомогенной гиперемии овальной или округлой формы, в течение нескольких дней расширяющийся во все стороны до 15-20 см и более в диаметре. Цвет эритемы варьирует от бледно-розового до насыщеннокрасного, края становятся четкими, приподнятыми над уровнем здоровой кожи. У части больных в центре пятна эритема постепенно бледнеет, превращается в кольцевидную, приобретает цианотичный оттенок. В редких атипичных случаях на фоне эритемы возникают мелкие папулы или везикулы с возможной последующей трансформацией в язвочки. В 10-30% случаев эритема сопровождается развитием регионарного лимфаденита. 0бщее состояние и самочувствие пациентов изменяются незначительно. Иногда развитие эритемы сопровождается неприятными ощущениями в области пятна, зудом, легкой болезненностью. Нередко (до 50% случаев) возникают повышение температуры (обычно субфебрилитет), недомогание, головная боль, миалгии. При лечении антибиотиками эритема сохраняется несколько дней, без лечения - до 1 мес и более, а затем постепенно исчезает, оставляя слабую пигментацию и шелушение. Исчезновение эритемы далеко не всегда свиде- тельствует о выздоровлении, через некоторое время возможно появление признаков генерализации инфекционного процесса. Генерализованная форма иксодового клещевого боррелиоза развивается у 10-15% больных приблизительно через 1 мес от начала болезни, как правило, при отсутствии полноценного антибактериального лечения. Выражены общетоксические признаки: - лихорадка неправильного типа; - миалгии и артралгии; - головная боль; - слабость. Характерен полиморфизм клинических проявлений, отражающих поражения различных органов и систем. В соответствии с преобладающей органной симптоматикой выделяют клинические варианты течения генерализованной формы: - кожный; - неврологический; - суставной; - кардиальный; - офтальмологический; - смешанный. Поражения кожи могут проявляться в виде вторичных элементов кольцевидной эритемы, удаленных от места входных ворот инфекции, капилляритов, уртикарной сыпи, в редких случаях - доброкачественной лимфоцитомы в виде узелков темно-вишневого цвета, похожих на аналогичные элементы при саркоме Капоши (см. рис. 23 доп. илл.). Особое внимание привлекают возникающие неврологические нарушения с поражениями различного уровня как ЦНС, так и периферической нервной системы. Можно наблюдать вялотекущий энцефалит с поражением полушарий и ствола головного мозга, различные моно- и полинейропатии, поражения черепных нервов (более часто - неврит лицевого нерва). В редких случаях развиваются серозный менингит, энцефаломиелит с сегментарными радикулоневритическими расстройствами. Может возникнуть лимфоцитарный менингорадикулоневрит, проявляющийся болями в месте укуса клеща, интенсивными корешковыми болями с нарушениями чувствительной и двигательной функций корешков спинальных нервов шейного и грудного отделов спинного мозга и серозным менингитом. Неврологические нарушения сохраняются от нескольких недель до нескольких месяцев. Суставной вариант проявляется артралгиями с летучими болями в суставах или артритами, тендовагинитами, миозитами. Поражения сердечно-сосудистой системы развиваются не более чем в 10% случаев и в раннем периоде болезни могут проявляться кардиалгиями, сердцебиениями, артериальной гипертензией. Отмечены нарушения проводимости вплоть до полной атриовентрикулярной блокады. В редких случаях выявляют признаки миокардита или перикардита. Офтальмологический вариант как доминирующий в клинической картине генерализованной формы иксодового клещевого боррелиоза встречается крайне редко и проявляется симптоматикой поражений различных отделов глаз: - конъюнктивитов; - иритов; - хориоидитов и др. Кроме того, в различных случаях при этой форме боррелиозов отмечены лимфаденопатия, безжелтушные нетяжелые гепатиты, ангины и бронхиты, орхиты, почечная патология (микрогематурия и протеинурия). Генерализованная форма раннего периода иксодового клещевого боррелиоза нередко (в 20-30% случаев) может развиться и без предшествующей эритемы (безэритемная, первично-генерализованная форма). Хроническая форма иксодового клещевого боррелиоза относится к позднему периоду заболевания. Клинические проявления формируются через 1-3 мес после первых двух форм, а у некоторых больных через 6-12 мес и более, считая от начала болезни. Больные предъявляют разнообразные жалобы на слабость, повышенную утомляемость, снижение работоспособности, головную боль. Отмечают повышенную возбудимость или депрессию, нарушения сна, миалгии. Более чем у 1/3 больных возникают нарушения со стороны опорнодвигательного аппарата. Поражения суставов развиваются по 3 вариантам: - мигрирующие артралгии различной выраженности без объективных признаков воспаления; - доброкачественные рецидивирующие артриты с гиперемией, отечностью суставов и резким ограничением движений в них из-за болей; - хронические прогрессирующие артриты с глубокими изменениями структуры суставов. Хронические артриты развиваются нечасто (около 10% больных), сопровождаются поражением периартикулярных тканей. Течение болезни становится длительным, рецидивирующим. Кроме суставных проявлений, в поздний период лаймоборрелиоза могут отмечать кожные поражения в виде хронического атрофического акродерматита с истончением эпидермиса кожи кистей и стоп, приобретающей вид папиросной бумаги. Возможны очаговые склеродермоподобные изменения кожи, вовлечение нервной системы (хронический энцефаломиелит, парапарезы, множественный мононеврит, расстройства памяти и др.), приобретающие многолетнее течение. Описаны случаи развития дилатационной кардиомиопатии, кератита. Хронический процесс чаще развивается у больных, перенесших безэритемную форму в раннем периоде иксодового клещевого боррелиоза. Прогноз благоприятный, несмотря на длительное течение заболевания. Однако в ряде случаев могут возникать необратимые неврологические и суставные поражения, отягощающие прогноз (резидуальные проявления). Дифференциальная диагностика В 1-й фазе заболевание следует отличать от лихорадочных состояний, сопровождающихся экзантемой. Клинический диагноз локализованной формы иксодового клещевого боррелиоза может быть установлен при обнаружении первичного аффекта в месте укуса клеща, а затем характерных признаков мигрирующей кольцевидной эритемы - основного патогномоничного проявления боррелиоза. На более поздних стадиях боррелиоз дифференцируют от серозных менингитов различной этиологии, клещевого энцефалита и других заболеваний нервной системы, а также от поражений суставов различной этиологии, протекающих в сочетании с разнообразной кардиальной патологией. Лабораторная диагностика В гемограмме отмечают лейкоцитоз, повышение СОЭ. Специфическая лабораторная диагностика может дать ориентировочный результат при выявлении боррелий в биоптатах кожи, а также в крови, спинномозговой жидкости после импрегнации препаратов серебром, а также в клещах, снятых с пациента. Выделение культуры возбудителя при посевах исследуемого материала на сложные жидкие питательные среды в широкой клинической практике не проводят. Применяют серологические методы: - РНИФ; - ИФА; - РНГА. Реакции ставят в парных сыворотках с интервалом 20-30 дней. Высокие титры АТ (1:80 и выше) появляются поздно, через несколько месяцев от начала болезни. Длительное сохранение высоких титров IgG свидетельствует о продолжающемся инфекционном процессе и развитии хронических форм заболевания. Сходство антигенной структуры боррелий со спирохетами других родов может стать причиной получения ложноположительных результатов серодиагностики. Лечение Пациенты с мигрирующей эритемой могут лечиться амбулаторно, в случаях генерализованного и хронического боррелиоза показана госпитализация в инфекционные отделения. Этиотропное лечение проводят при всех формах и вариантах заболевания (при хронической форме - только в периоде обострения). При мигрирующей эритеме препаратом выбора считают доксициклин по 100 мг 2 раза в сутки. Альтернативные средства: - цефуроксим по 0,5 г 2 раза в сутки; - ампициллин, амоксициллин по 1,5-2 г в сутки; - азитромицин. Препараты назначают перорально курсом не менее 14-21 дня. При генерализованной и хронической формах, особенно в случаях поражения ЦНС и проводящей системы сердца, предпочтительно парентеральное введение препаратов: - цефтриаксона или цефатоксима (клафорана) внутривенно по 2 г 1 раз в сутки; - бензилпенициллина внутримышечно по 2-4 млн ЕД в сутки (при менингите 16-24 млн ЕД в сутки). Курс лечения составляет в среднем 2-4 нед. Широко применяют нестероидные противовоспалительные препараты, десенсибилизирующие, общеукрепляющие средства, витамины, физиотерапевтические процедуры. Эпидемиологический надзор Общие принципы остаются слабо разработанными, так как медленное внедрение методов лабораторной диагностики клещевого боррелиоза не позволяет оценить истинное состояние заболеваемости и обеспечить эффективный надзор за этой инфекцией. Сходство эпидемиологии иксодовых клещевых боррелиозов и клещевого энцефалита определяет единые цели, методы и объекты эпидемиологического надзора при этих болезнях. Профилактические мероприятия Меры иммунопрофилактики не разработаны. Большое значение имеет личная профилактика, направленная на предупреждение присасывания клещей: - ношение защитной одежды; - применение репеллентов и др. Исключительно большое значение имеют само- и взаимоосмотры. Их проводят для обнаружения клещей на поверхности одежды и ее складках, а также на открытых поверхностях тела, не снимая одежды через каждые 2 ч нахождения в очаге. Мероприятия в эпидемическом очаге Аналогичны таковым при клещевом энцефалите. Госпитализацию больных проводят по клиническим показаниям. Карантин не вводят. Разобщение контактных лиц и дезинфекцию не проводят. Экстренную профилактику антибиотиками осуществляют строго индивидуально в доказанных случаях присасывания инфицированных клещей. Для экстренной профилактики в России применяют антибиотики различных групп: - пенициллины; - тетрациклины; - макролиды (проявляют эффективность и при лечении манифестных форм болезни). Антибактериальное лечение в инкубационный период в ранние сроки (до 5 сут после присасывания клеща) позволяет практически у всех пациентов оборвать инфекционный процесс. |
