3. Синдром поражения кожи и слизистых оболочек (10-20%):
петехии – вследствие микроэмболии сосудов (чаще на конъюнктиве (пятна Лукина-Либмана), слизистой щеки, мягкого неба, коже дистальных отделов конечностей), группами, бледнеют в течение 2-3 дней и исчезают.
линейные геморрагии – также вследствие микроэмболии сосудов (под ногтевой пластинкой, не доходя до ее конца, длиной 1-2 мм, группами, исчезают через 2-3 дня).
узелки Ослера – продуктивное воспаление мягких тканей вокруг эмбола в сосуде (подкожные болезненные узелки в области подушечек пальцев, реже – thenar, hypothenar, длиной 2-3 мм, исчезают через неделю).
пятна Дженуэя – на подушечках пальцев в виде макулярной сыпи, безболезненны, быстро проходят.
из-за применения антибиотиков симптомы этой группы встречаются редко.
4. Тромбоэмболический синдром (35-40% и более):
Эмболии сосудов головного мозга (50%), что приводит к инфарктам мозга (это может быть первым симптомом ИЭ, особенно у пожилых, у 4-14% ИЭ начинается с инфаркта мозга), почек (может быть транзиторная гематурия), селезенки, печени, брыжейки, сетчатки. Болевой синдром не выражен.
5. Синдром аутоиммунной патологии:
гломерулонефрит (как правило, с изолированным мочевым синдромом, протеинурия не очень высокая, эритроцитурия, цилиндрурия, транзиторные нарушения выделительной функции почек);
миокардит;
перикардит (экссудативный);
артрит с синовиитами крупных суставов.
ДИАГНОСТИКА
Лабораторные методы исследования:
Общий анализ крови:
лейкоцитоз с нейтрофилией, гиперлейкоцитоз характерны для высоковирулентных штаммов, при внесердечных и внутрисердечных абсцессах;
токсическая зернистость нейтрофилов;
анемия токсического генеза, нормоцитарная, нормо- или гипохромная;
повышение СОЭ – может длительно сохраняться после эрадикации инфекции.
Биохимический анализ крови – повышены острофазовые белки – СРБ, серомукоид, церулоплазмин, гаптоглобин; диспротеинемия, общий белок не изменен.
Общий анализ мочи – изменен при ГН, ТЭ, токсическом действии ЛС (интерстициальный нефрит).
Иммунологический анализ крови – повышены ЦИК, IgG, IgM, снижена общая гемолитическая активность комплемента, положительный ревматоидный фактор (у 60-70%), невысокие титры.
Посев крови – (не менее 3 исследований, max – 6), для каждого анализа – отдельная венепункция Забор крови производить либо до назначения антибиотиков (если позволяет состояние пациента), либо после временной их отмены на сутки (лучше на 2-3), чтобы не было заведомо отрицательного результата. Если отменить антибиотики сложно, то сделать это хотя бы на 3-4 часа с забором крови 1 раз в час (3 гемокультуры). За 1 раз нужно брать не менее 5 мл крови, а лучше – 10-15 мл. При каждом заборе посев необходимо производить на 2 среды – для аэробов и анаэробов. Ложноотрицательный результат может быть связан с 1) предшествующей антибактериальной терапией, 2) интермиттирующей бактериемией (редко), тогда кровь нужно брать многократно в разное время суток, 3) микроорганизмом, который растет на особых средах либо длительно культивируется (7-20 суток), в то время как посевы мы обычно оцениваем через 4-5 суток.
Инструментальные методы:
ЭКГ – в диагностике ИЭ не имеет большого значения. В основном, помогает выявить аритмии, блокады, перегрузку различных отделов сердца.
рентгенография органов грудной клетки в диагностике ИЭ также не имеет большого значения. Позволяет выявить, в основном, признаки сердечной недостаточности, застойные явления в легких, но можем диагностировать ТЭЛА (правые отделы сердца), инфильтраты в легких (иногда они распадаются).
катетеризация сердца – утеряла свое значение, можно применять для оценки объема предстоящей операции.
ЭХО-КГ (трансторакальная) – во всех 3 режимах (М, Б, Доплер). Помогает обнаруживать вегетации – внутрисердечные образования, которые на ножке прикрепляются, как правило, к верхушке клапана, имеющие различные размеры, производящие самостоятельные вращательные движения (помимо совместных движений со створками). Наименьший размер вегетаций, который можно обнаружить этим методом – 2 мм. Еще лучше – чреспищеводная ЭХО-КГ. На ней также лучше видны протезы и правые отделы сердца. ЭХО-КГ позволяет увидеть параклапанную недостаточность (при протезах), внутрисердечные абсцессы. Непрямые признаки: очаговые утолщения и уплотнения створок клапанов, пролабирование клапанов, внутрисердечные тромбы. Мешает кальциноз клапанов. Отсутствие вегетаций не исключает ИЭ (особенно в первые 4-6 недель)! И наоборот – могут быть вегетации при абактериальном эндокардите Либмана-Сакса, а папиллярная фибробластома также напоминает вегетации.
ангиография.
Диагностические критерии DUKE UNIVERSITY:
I. Патоморфологические критерии:
А. Обнаружение микроорганизмов при бактериальном или гистологическом исследовании вегетаций, их фрагментов в материале, полученном при эмболэктомии, или содержимого внутрисердечного абсцесса. Л и б о
Б. Характерные патологоанатомические данные: наличие вегетаций или внутрисердечных абсцессов с гистологическими признаками активного эндокардита.
II. Клинические критерии:
А. 2 больших критерия л и б о
Б. 1 большой и 3 малых л и б о
В. 5 малых критериев
Большие критерии:
положительные результаты посева крови (с характерными микроорганизмами);
характерные ЭХО-КГ признаки ИЭ:
признаки вегетаций л и б о
признаки внутрисердечного абсцесса л и б о
появление потока регургитации крови через клапан (т.е. его недостаточность)
Малые критерии:
предрасположенность к ИЭ (ВПС, наличие чужеродного материала и др.);
лихорадка (> 38С);
характерное поражение сосудов: эмболии, септические инфаркты легких, микотические аневризмы, внутричерепные кровотечения и т.д.;
иммунные феномены: ГН, обнаружение ревматоидного фактора в сыворотке крови, ложноположительная RW (синтез антикардиолипиновых антител);
ЭХО-КГ признаки «вероятного» ИЭ;
данные микробиологического исследования: положительный результат посева крови с выделением возбудителя, способного вызвать ИЭ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
С чем проводится:
симптом лихорадки неясного генеза;
сепсис, ОРЛ;
системные болезни соединительной ткани (например, СКВ);
системные васкулиты;
лимфогранулематоз;
миксома левого предсердия (необходима ЭХО-КГ);
различные инфекции и т.д.
ЛЕЧЕНИЕ
I. Медикаментозная терапия:
антибиотикотерапия;
противовоспалительная терапия;
симптоматическая терапия;
II. Хирургическое лечение.
Медикаментозная терапия:
основополагающее направление – антибактериальная терапия.
Основные принципы антибактериальной терапии:
применение антибиотиков с бактерицидным действием;
парентеральное введение (лучше всего в/в) препаратов с соблюдением рекомендуемых интервалов между инъекциями с целью поддержания оптимальной концентрации препарата в крови;
использование комбинаций препаратов, обладающих аддитивным эффектом;
достаточная длительность лечения (зависит от возбудителя, но не менее 4 недель);
назначение антибиотиков с учетом чувствительности к ним возбудителей.
Эмпирическая терапия:
Схема №1:
наиболее вероятный возбудитель – Streptococcus (например, после стоматологических манипуляций):
бензилпенициллин 16-18 млн. ЕД/сут в/в (или ампициллин 2 г в/в через 4 часа) + гентамицина сульфат 1 мг/кг (max 80 мг) в/в через 8 часов.
Схема №2:
если предполагаем, что возбудитель – Staphylococcus:
оксациллина натриевая соль (или ампициллин) 2 г в/в через 4 часа + гентамицина сульфат 1 мг/кг (max 80 мг) в/в через 8 часов.
Схема резерва (№3):
ванкомицин 15 мг/кг (но не более 1 г) в/в каждые 12 часов + гентамицина сульфат 1 мг/кг (max 80 мг) в/в через 8 часов.
Терапия ИЭ стрептококковой этиологии:
либо схема №1, либо №3, либо:
цефалоспорин III поколения (цефтриаксон 2 г в/в 1 раз в сутки) + гентамицина сульфат 1 мг/кг (max 80 мг) в/в через 8 часов.
Применяемая схема должна дать клинический эффект в течении 3-5 суток, в противном случае препараты необходимо заменить.
Терапия ИЭ стафилококковой этиологии:
Эндокардит собственных клапанов
оксациллина натриевая соль (или ампициллин) 2 г в/в через 4 часа (цефазолин 2 г в/в через 8 часов или цефтриаксон 2 г в/в 1 раз в сутки);
ванкомицин 15 мг/кг (но не более 1 г) в/в каждые 12 часов + гентамицина сульфат 1 мг/кг (max 80 мг) в/в через 8 часов;
Эндокардит протезированных клапанов
оксациллина натриевая соль 2 г в/в через 4 часа (цефазолин 2 г в/в через 8 часов или цефтриаксон 2 г в/в 1 раз в сутки) или ванкомицин 15 мг/кг (но не более 1 г) в/в каждые 12 часов + гентамицина сульфат 1 мг/кг (max 80 мг) в/в через 8 часов + рифампицин 300 мг внутрь 3 раза в сутки.
Противовоспалительная терапия
В начальной стадии ИЭ ГКС не применяются, а позже, когда уже включаются иммунные механизмы (не инфекционные), например, при артрите, экссудативном васкулите, – по 1 мг/кг/сут. Назначение НПВС многие считают нецелесообразным.
Применение гепарина дискутабельно: в основном используют как антикомплементный препарат, а также при ГН.
Симптоматическая терапия: лечение сердечной недостаточности (ИАПФ, диуретики и др.), антиаритмики.
Хирургическое лечение:
Показания:
Абсолютные:
выраженная сердечная недостаточность;
неконтролируемая инфекция (безуспешное лечение в течение 10-14 дней);
наличие внутрисердечного абсцесса и/или фистулы;
Относительные:
рецидивирующие эмболии (из-за крупных вегетаций);
наличие гнойного перикардита (необходимо дренировать);
При эндокардите протезированных клапанов:
нарушение функции и/или фиксации протеза.
Профилактика:
все стоматологические манипуляции, способные вызвать травматизацию слизистой;
тонзиллэктомия и аденоидэктомия;
хирургические операции связанные с травматизацией слизистой пищеварительной трубки, мочеполового тракта;
вскрытие и дренирование любых инфицированных тканей;
роды в случае наличия инфекции.
Кому проводить:
больным с протезами клапанов;
больным с ревматическими и неревматическими поражениями сердца;
при ПМК с регургитацией;
при гипертрофический кардиомиопатии с обструкцией.
Рекомендуются:
амоксициллин 2 г внутрь за 1 час до манипуляции и затем через 6 часов после нее;
ампициллин в/м или в/в в дозе 2 г за 30 мин до манипуляции и 1 г через 6 часов после нее;
клиндамицин 600 мг за 1 час до манипуляции;
азитромицин 500 мг за 1 час до манипуляции;
и др.
Лекция №15 (09.04.2004 г.), доц. Курченкова Валентина Ивановна
Мегалобластные и гемолитические анемии
Мегалобластные анемии – результат нарушения синтеза ДНК, когда страдают, прежде всего, быстро обновляющиеся ткани: кроветворная и эпителий ЖКТ. Деление клеток замедляется, цитоплазма созревает нормально, в результате чего клетки становятся крупными, содержание РНК превышает ДНК. На уровне костного мозга появляются мегалобласты – предшественники эритроцитов. Они разрушаются уже в самом костном мозге, а продукция эритроцитов снижается. Таким образом, эритропоэз – неэффективный.
ЭТИОЛОГИЯ
Основные причины мегалобластных анемий – дефицит фолиевой кислоты и витамина В12.
Причины дефицита витамина В12:
1) недостаточное поступление его с пищей;
2) нарушение его всасывания:
недостаток внутреннего фактора Касла (на уровне желудка);
поражение дистальных отделов ileum (там В12 тоже всасывается);
конкурентное поглощение витамина В12 (при дифиллоботриозе);
применение некоторых лекарственных средств (аминосалициловая кислота, неомицин);
3) другие причины:
передозировка закиси азота;
недостаточность транскобаламина II.
Причины дефицита фолиевой кислоты:
1) недостаточное поступление с пищей (особенно у алкоголиков, подростков, грудных детей);
2) период повышенной потребности в фолиевой кислоте:
беременность;
грудной возраст;
больные со злокачественными новообразованиями;
гемолитическая анемия (усиленный эритропоэз вызывает повышение потребности в фолиевой кислоте);
гемодиализ;
3) нарушение всасывания:
всевозможные болезни тонкого кишечника: целиакия, спру;
применение лекарственных средств: барбитураты, фенитоин;
4) нарушения метаболизма фолиевой кислоты:
ее дефицит вследствие применения ингибиторов дигидрофолатредуктазы (метотрексат, триметоприм);
алкоголь;
недостаточность дигидрофолатредуктазы;
5) другие причины:
а) применение лекарственных средств, нарушающих синтез ДНК (онкология):
антиметаболиты – структурные аналоги пуринов;
антиметаболиты – структурные аналоги пиримидинов;
б) наследственные болезни обмена веществ: оротовая ацидурия;
в) мегалобластные анемии неизвестной этиологии:
рефрактерная мегалобластная анемия (диагноз – методом исключения);
острый эритромиелоз.
Фолиевая (птероилглутаминовая) кислота синтезируется растениями и бактериями. Источник для человека – фрукты и овощи (особенно, зеленые). Минимальная суточная потребность – 50 мкг, при беременности она повышается в несколько раз. Всасывание зависит от характера пищи и способа ее приготовления. В пище фолиевая кислота находится в конъюгированной форме в виде полиглютамата, который расщепляется ферментом γ-глютамилгидролазой, находящимся в просвете кишечника. После расщепления фолиевая кислота всасывается в виде моноглютамата в проксимальном отделе тонкой кишки, с помощью переносчика попадает в клетку, где теряет метильную группу (при участии витамина В12), снова превращается в полиглютамат и задерживается в клетках, где используется на ее нужды. Резерв фолиевой кислоты в организме составляет 5-20 мг, половина из которых содержится в печени, поэтому при нарушении всасывания или прекращении поступления дефицит кислоты развивается только через несколько месяцев.
Витамин В12 – кобаламин – по структуре напоминает порфирин, который входит в состав гема, но, в отличие от последнего, В12 не синтезируется в организме, а должен поступать с пищей. Источник этого витамина – продукты животного происхождения (мясо, молоко, яичные желтки). Минимальная суточная доза – 2,5 мкг. В желудке витамин высвобождается из пищи и соединяется с желудочным R-белком (его структура неизвестна). Комплекс [В12+R-белок] поступает затем в 12-перстную кишку, где соединяется с внутренним фактором Касла (который вырабатывается не duodenum, а париетальными клетками желудка). В энтероцитах концевого отдела тонкой кишки этот комплекс расщепляется, В12 связывается с переносчиком – транскобаламином II – и переносится с кровью к тканям, в частности, к костному мозгу и печени. Запас витамина В12 составляет 2 мг в печени + 2 мг в других тканях. Таким образом, дефицит развивается лишь через 3-6 лет.
Метаболизм фолиевой кислоты
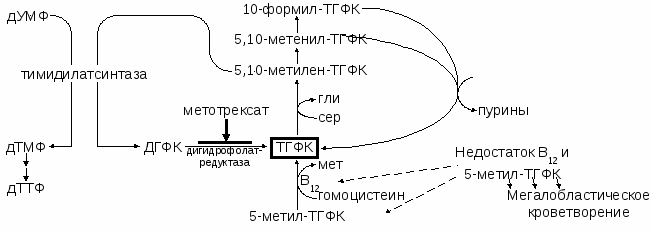
Основная функция фолиевой кислоты – перенос метильной или формильной группы (1С – одноуглеродной) от одного вещества к другому.
Антагонисты фолиевой кислоты: аминоптерин, А-метоптерин.
Гипотеза «фолиевой ловушки» объясняет, почему при дефиците витамина В12 снижается уровень конъюгированной фолиевой кислоты в тканях и почему назначение больших доз фолиевой кислоты приводит к частичной ремиссии (улучшению гематологической картины) при В12-дефицитной анемии (см. схему). Необходимо помнить, что повышенный уровень гомоцистеина в плазме (при сниженной концентрации как В12, так и фолиевой кислоты) – фактор риска тромбозов. При малой активности метионина нарушается синтез холина, а следовательно, и холинфосфолипидов, (компоненты мембран), в т.ч. лецитина и сирингомиелина. В результате страдает нервная система, появляются серьезные неврологические нарушения. Из-за разрушения эритроцитов появляется желтушность (не желтуха), может быть геморрагическая сыпь вследствие тромбоцитопении. По причине атрофии ЖКТ наблюдается диспепсия: мальдигестия, мальабсорбция.
|
 Скачать 1.12 Mb.
Скачать 1.12 Mb.
