Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
|
Хондрома. Это доброкачественная опухоль, характеризующаяся образованием зрелого хряща. Она локализуется преимущественно в переднем отделе верхней челюсти в виде изолированного солитарного узла. Описаны единичные случаи локализации опухоли на нижней челюсти. Различают энхондрому, расположенную центрально в глубине челюсти, и экзондрому — периферическую, периостальную, или кжстакорти-кальную, растущую за пределы челюсти. Клиническая картина хондромы характеризуется медленным ростом. Периферическая форма проявляется в виде бугристого, плотного на 28* 435  Рис. 15.46. Внутриротовая рентгенограмма. Хондрома верхней челюсти. ощупь, безболезненного образования, связанного с подлежащей костью. Границы обычно четкие. Постепенно увеличиваясь, опухоль не только деформирует челюсть, небо, но и лицо: верхняя губа с перегородкой и основанием крыльев носа приподнимается. Энхондрома развивается незаметно в глубине кости, приводит к подвижности и смещению зубов в стороны. Диагностируют ее значительно позже, когда опухоль, разрушив кость, распространяется кнаружи. Слизистая оболочка обычно не изменяется. При длительном существовании отмечена возможность злокачественного превращения хондромы в хондросаркому. Рентгенологически хондрома не всегда имеет четкую характерную картину, что связано с ее неоднородной структурой и наложением на другие костные образования в проекции верхней челюсти. Она определяется в виде очага деструкции со сравнительно четкими границами, в котором сочетаются плотные очаги обызвествления и разрежения (рис. 15.46). При экхондроме границы деструкции распространяются за пределы челюсти, что бывает видно лишь на боковой рентгенограмме. Диагностика не всегда бывает легкой. Локализация хондромы в переднем отделе верхней челюсти типична для данного поражения. Дифференцируют хондрому от остеофибромы, амелобластической фибромы. 436 Макроскопически хондрома имеет вид дольчатого хрящевого образования плотной консистенции, серо-белого цвета, иногда с участками мик-соматоза, некроза и обызвествления. Микроскопически она состоит из гиалинового хряща, в котором неравномерно располагаются хрящевые клетки. Сравнительная бедность клеточными элементами, однородность строения, отсутствие полиморфизма и митозов отличают ее от хондросар-комы. Лечение. Ввиду частых рецидивов необходимо проводить более радикальную операцию — резекцию челюсти в пределах здоровых тканей. Прогноз благоприятный. Своевременное удаление опухоли ведет к выздоровлению, но возможно возникновение функциональных или косметических нарушений. Остеохондрома (костно-хрящевой экзостоз). Это доброкачественное образование, покрытое хрящом, локализуется на суставной головке нижней челюсти. Описывают его под различными названиями: гипертрофия, гиперплазия, остеома суставной головки. Встречается редко, по нашим данным, в 3,4 % случаев костных новообразований. В начальном периоде заболевания возникают хруст или неприятные ощущения в области одного височно-нижнечелюстного сустава. Постепенно (в течение 1—2 лет) развивается и нарастает деформация лица за счет смещения нижней челюсти в непораженную сторону, отмечается выбухание костного характера в области пораженного сустава, не связанное с кожей, безболезненное, ограниченное. Нарушается прикус, становятся затрудненными откусывание и пережевывание пищи. При открывании рта смещение челюсти усугубляется. На рентгенограмме в прямой и боковой проекциях определяют деформацию и увеличение головки нижней челюсти за счет опухоли костного характера. Опухоль неправильной формы, имеет четкие границы, иногда формируется неоартроз с окружающими костными образованиями (суставным бугорком, основанием черепа и др.) (рис. 15.47). Дифференциальную диагностику проводят с ос-теоартрозом, вывихом нижней челюсти, другими опухолями мыщелкового отростка. Макроскопически остеохондрома представляет собой костное разрастание с хрящевым покрытием, интимно спаянное с одной из поверхностей суставной головки нижней челюсти. На распиле имеет губчатое строение. Микроскопически определяются перестройка незрелой костной ткани, широкий слой гиалинового хряща, покрывающего новообразование, активно погружается в кость с формированием ко-стно-хрящевых структур. В глубине поражения удельный вес хряща уменьшается, а кость приоб- ретает упорядоченный зрелый характер. Созревание костной ткани свидетельствует о костно-хря-щевом экзостозе, а не об опухоли. Лечение заключается в резекции головки нижней челюсти вместе с новообразованием. Предпочтительно проведение одномоментной артро-пластики. Прогноз хороший. Однако при операции без ар-тропластики смещается нижняя челюсть и нарушается прикус. Хондросаркома. Это злокачественная опухоль, развивающаяся в глубине кости. Некоторые опухоли возникают первично, другие, называемые вторичными хондросаркомами, являются результатом озлокачествления предшествующих доброкачественных поражений хрящевой природы — хондромы, множественного костно-хрящевого экзостоза. Встречается реже, чем остеосаркома, составляет 7 % первичных злокачественных костных новообразований. Опухоль обычно обнаруживается у лиц в возрасте 30—60 лет, поражает передний отдел верхней челюсти. Редко локализуется в нижней челюсти. Первым проявлением опухоли служит боль в зубах, а затем наблюдаются их подвижность и смещение. При обследовании в этот период можно выявить сглаженность или выбухание переходной складки за счет бугристости кости, плотной консистенции, нередко болезненное. В течение 2—4 мес опухоль увеличивается, при прорыве надкостницы рост хондросаркомы ускоряется, вовлекаются другие зубы, становясь подвижными. Усиливается боль в челюсти. При распространенной опухоли выбухает передний отдел твердого неба, возникает деформация лица. Слизистая оболочка и кожа над опухолью растягиваются, изъязвление наступает при большом размере опухоли. Гематогенное метастазирование в легкие наблюдается реже, чем при остеосаркоме, и в более поздних стадиях. При вторичной хондросаркоме на фоне предшествующей хондромы возникают боли и отмечается быстрое увеличение опухоли. Рентгенологически определяют деструкцию костной ткани в виде очага разрежения с нечеткими границами, на фоне которого обнаруживаются мелкие плотные вкрапления. Хондросаркому дифференцируют от остеосар-комы, гигантоклеточной опухоли (литической формы), оссифицирующейся фибромы, фиброзной дисплазии. Диагноз подтверждают биопсией опухоли. Макроскопически на разрезе опухолевая ткань хрящеподобной консистенции бело-голубого цвета с петрификатами и участками ослизнения. Гистологическая картина хондросаркомы отличается от таковой хондромы наличием более выраженной клеточной и полиморфной структуры и значительного количества пухлых клеток с крупными или двойными ядрами. Митотические клет-  Рис. 15.47. Костно-хрящевой экзостоз суставной головки нижней челюсти. ки встречаются редко. Наличие недифференцированной веретеноклеточной ткани свидетельствует о трансформации хондросаркомы в фибросар-кому. Лечение заключается в резекции челюсти. Опухоль радиорезистентна. Прогноз более благоприятный, чем при остеосаркоме. 15.8.3. Гигантоклеточная опухоль (остеокластами) Остеокластома — доброкачественная опухоль, поражающая различные кости скелета. По мере изучения сущности ее ранее относили к группе фиброзных оститов, затем, ввиду сходства морфологической картины, к местной фиброзной остеодист-рофии. В настоящее время ее считают истинной опухолью. Опухолевый характер подтверждается клиническими и патологоанатомическими проявлениями (поражение солитарное, постоянно увеличивается, дает рецидив, может озлокачествлять-ся и метастазировать, имеет свой злокачественный аналог). Опухоль развивается внутрикостно (в глубине челюсти), и объединение ее некоторыми авторами с гигантоклеточным эпулисом не оправдано, так 437  как эпулис не является истинным новообразованием, а имеет другую клиническую картину, что по микроскопической структуре напоминает не только гигантоклеточную опухоль, но и «коричневую опухоль» гиперпаратиреоидизма. В гигантоклеточной опухоли отмечается своеобразный кровоток: в центре ее образуются кровяные «озера», где замедляется движение крови, эритроциты оседают и распадаются, гемоглобин превращается в гемосидерин, придавая опухоли бурую окраску. Это обусловило ее прежнее название «бурая опухоль». В челюстных костях встречается довольно часто, составляет около 30 % от всех костных новообразований. Отмечается преимущественная локализация в области малых коренных зубов нижней челюсти. Лица женского пола заболевают в 2 раза чаще. Начальные симптомы опухоли протекают незаметно. Затем происходит выбухание участка челю- 438 сти, появляется подвижность зубов в пределах опухоли. Иногда опухоль обнаруживается случайно при рентгенологическом исследовании по поводу других заболеваний. Рост медленный, безболезненный. Увеличиваясь, опухоль вызывает сглаженность переходной складки, ее выбухание, нередко обнаруживается утолщение челюсти в язычную или небную сторону. Постепенно возникает деформация лица. Слизистая оболочка и кожа над опухолью не изменяются, регионарные лимфатические узлы не реагируют. Пальпа-торно определяют плотное образование, гладкое или бугристое, безболезненное, при отсутствии кости — эластичное и даже с участками зыбления. Зубы в границах опухоли становятся подвижными, смещаются. 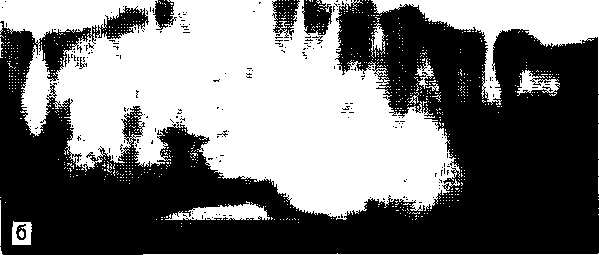 Рис. 15.48. Рентгенограммы нижней челюсти (а,б). Гигантокле-точная опухоль. Рентгенологически различают три разновидности. При кистозной форме наблюдается очаговое разрежение в виде кисты с четкими границами (рис. 15.48, а). Ячеистая форма представлена мелкими полостями, ячейками, разделенными между собой костными перегородками, что напоминает амелобла-стому (рис. 15.48, б). Иногда обнаруживают промежуточную картину между ячеистой и кистозной разновидностями. Для литической формы, которая чаще встречается у детей и лиц молодого возраста, характерен бесструктурный очаг разрежения с разрушением кортикального слоя челюсти. На рентгенограмме она сходна с саркомой. Иногда отмечается рассасывание верхушек корней зубов в зоне опухоли, морфологической верификации проводят Для пункцию новообразования через истонченную или отсутствующую кортикальную пластинку челюсти. Пунктат в игле представляет собой каплю кровянисто-бурой жидкости, не содержащей холестерина. При цитологическом изучении обнаруживается типичный для опухоли клеточный состав. В сомнительном случае проводят открытую биопсию. Макроскопически гигантоклеточная опухоль представлена мягкотканным образованием красно-бурого цвета, обильно кровоточит. Микроскопически характеризуется богато вас-куляризированной тканью, состоящей из веретенообразных или овоидных клеток и многочисленных гигантских клеток типа остеокластов, которые равномерно распределены по опухолевой ткани. Отмечается небольшое количество коллагена. Гигантские клетки имеют столько общего с нормальными остеокластами, что их можно считать опухолевым аналогом этих клеток. юводят то или люсти. овяни-рерина. гея ти-мните- пухоль крас- о вас-юрете-кслен-кото-•й тка-югена. с нор-читать Г Лечение заключается в удалении опухоли в пределах непораженных тканей. При показаниях резекцию сочетают с одномоментной костной пластикой. Прогноз хороший. После полного удаления опухоли наступает выздоровление, но возможны функционально-косметические нарушения. 15.8.4. Костномозговые опухоли Все костномозговые опухоли злокачественные, развиваются из элементов костного мозга. К ним относятся ретикулосаркома, миелома, лимфосар-кома, а также саркома Юинга, которая встречается только у детей. Ретикулосаркома — злокачественная солитар-ная опухоль кости, сходная с саркомой Юинга. Она встречается у лиц зрелого возраста (20—40 лет), составляет примерно 3 % всех костных новообразований челюстей. Клиническая картина характеризуется вполне удовлетворительным общим состоянием больного при наличии довольно большой опухоли. Развиваясь в челюсти, ретикулосаркома вызывает нерезкую боль, которая имеет перемежающийся характер, и деформацию лица вследствие разрушения кости и прорастания опухоли в мягкие ткани. Кожа и слизистая оболочка растягиваются, изъязвление опухоли наступает при ее большом размере. Зубы в границах опухоли становятся подвижными. Иногда, как при саркоме Юинга, могут наблюдаться местные изменения в виде гиперемии, гипертермии, а также повышение температуры тела, лейкоцитоз. Характерным для ретикулосар-комы является метастазирование в регионарные лимфатические узлы, а также гематогенно в кости (позвоночник) и легкие. Рентгенологически определяется деструкция костной ткани в виде множественных очагов разрежения без четких границ, создающих впечатление пятнистости или ноздреватости кости. В начальной стадии деструкция кости располагается под кортикальным слоем, при дальнейшем росте опухоли он разрушается. Часто определяют несоответствие между клиническими и рентгенологическими данными, последние могут быть при наличии выраженной опухоли незначительными. Нередко этот симптом служит диагностическим признаком ретикулосаркомы. Ретикулосаркому дифференцируют от остеомиелита, костной формы актиномикоза, остео-саркомы, саркомы Юинга, гигантоклеточной опухоли. Диагноз должен быть подтвержден морфологическим исследованием пунктата или в неясных случаях биопсией опухоли. Макроскопически ткань опухоли серо-розового цвета с кровоизлияниями, мягкая, располагается в костномозговом пространстве челюсти. При микроскопическом исследовании определяется злокачественная лимфоидная опухоль. Лечение. Ретикулосаркома чувствительна к лучевой и химиотерапии (сарколизину). Применяют комбинацию этих методов терапии с оперативным вмешательством в виде резекции челюсти с окружающими мягкими тканями. Прогноз более благоприятный по сравнению с другими первичными злокачественными костны ми опухолями. • " 15.8.5. Сосудистые опухоли Среди сосудистых опухолей челюстно-лицевых костей различают доброкачественные — геманги-ому, лимфангиому и гломусную опухоль, промежуточные — гемангиоэндотелиому и гемангиопе-рицитому, злокачественную — ангиосаркому. Они встречаются крайне редко, за исключением ге-мангиомы, которая может сочетаться с поражением мягких тканей, кожи лица и слизистой оболочки органов полости рта. Изолированная форма костной гемангиомы встречается редко и не всегда ее удается диагностировать. Клиническим симптомом при этом может служить спонтанное периодическое кровотечение из гипертрофированных десен или наличие кровоточащего образования типа эпулиса на десне. Иногда определяются подвижность 1—2 зубов, чувство тяжести, горячего прилива в челюсть при наклоне головы. У больных с выраженными клиническими симптомами наблюдаются деформация и увеличение челюсти, сосочковые выросты багрово-синюшного цвета на слизистой оболочке. Гемангиома челюсти, клинически не проявляющаяся, представляет опасность при удалении зуба и других оперативных вмешательствах, которые могут привести к обильному кровотечению. В амбулаторных условиях возникшее кровотечение бывает трудно, а иногда и невозможно остановить. Поэтому при подозрении на костную гемангиому перед удалением зуба необходимо производить рентгенографическое исследование. На рентгенограмме при капиллярной гемангиоме наблюдаются увеличение кости за счет вздутия, крупнопетлистая структура; при кавернозной гемангиоме определяются дырчатые дефекты или полости (рис. 15.49). Лечение хирургическое, применяется при ограниченном процессе и заключается в экономной резекции челюсти с последующим протезированием. При обширном костном поражении операция может привести к смертельному кровотечению, поэтому предпочтительно комбинированное лечение в виде предварительной склерозирующей терапии с последующим удалением деформированных участков челюсти. 439 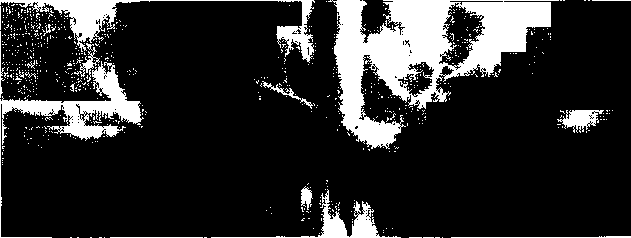 гемангиома Рис. 15.49. Панорамная рентгенограмма. Костная верхней челюсти. 15.8.6. Другие соединительнотканные и прочие опухоли Эта группа включает редко встречающиеся в челюстях новообразования (нейрилеммома, десмо-пластическая фиброма и др.). Последняя наблюдается главным образом у детей. Более часто обнаруживают злокачественную опухоль — фибро-саркому. Фибросаркома встречается приблизительно у 1,3 % больных с костными новообразованиями, преимущественно у лиц среднего возраста. В челюстных костях различают центральную и периферическую (периостальную) формы, но в запущенных случаях разграничить их бывает невозможно. Клинические проявления зависят от локализации и распространенности опухоли. При развитии периферической фибросаркомы на первый план выступает наличие плотноэластической опухоли, растущей кнаружи от кости и тесно с ней спаянной. Опухоль довольно быстро (в течение нескольких месяцев) растет, возникает деформация лица. При поражении верхней челюсти (более частая локализация) сужается глазная щель, приподнимается основание крыла носа, сглаживается носогубная складка. Поражение нижней челюсти ведет к выбуханию щеки и поднижнечелюстной области соответствующей стороны. Центральная фибросаркома, развиваясь в глубине челюсти, выявляется в более поздних стадиях, когда опухоль выходит за пределы челюсти. Зубы в границах опухоли становятся подвижными, смещаются растущей опухолевой тканью. Слизистая оболочка над ней бледная, растянутая, изъязвляется лишь в поздних стадиях болезни. Болевые ощущения при фибросаркоме неинтенсивные. Опухоль метаста-зирует'гематогенным путем в основном в легкие. Центральная фибросаркома протекает более злокачественно, чем периферическая, рано дает метастазы. Рентгенологическая картина периферической фибросаркомы не соответствует клиническим проявлениям: при наличии большой опухоли от- |
