Непроходимость желчных путей (1). Непроходимость желчных путей
 Скачать 6.19 Mb. Скачать 6.19 Mb.
|
|
Операционная дебитометрия Для определения функционального состояния желчных путей может быть использована дебитометрия. Этот метод основан на определении количества жидкости, проходящей при перфузии через желчные пути в единицу времени. Нами для дебитометрии был использован метод,, предложенный Besangan (1965). Из шприца емкостью-100 мл производят перфузию жидкости в желчные пути, помещая шприц на определенном уровне. При этом в норме величина дебита жидкости составляет на уровне 150 мм вод. ст. от 5 до 8 мл/мин, на уровне 200 мм вод. ст. — от 10 до 12 мл/мин и на уровне 300 мм вод. ст. — 20—25 мл/мин. В патологических условиях отмечается изменение показателей расхода жидкости, который резко уменьшается при обтурации желчных путей и увеличивается при недостаточности их сфинктерного аппарата. Ряд исследователей (В. М. Ситенко, 1968; Л. Б. Ду-берман, 1970) считают преимуществом дебитометрии перед манометрией большую простоту этого метода и более точное отражение гидродинамических изменений при патологических состояниях желчных путей. Однако, как свидетельствуют наши исследования у 300 больных, которым одновременно были проведены манометрия и дебитометрия, манометрические показатели более точно отражали изменения желчных путей, хотя в ряде случаев с помощью дебитометрии выявлялись изменения сфинктерного аппарата фатерова сосочка, которые нельзя было определить при манометрии. В связи с этим мы считаем наиболее целесообразным одновременное использование общих методов, которые наиболее точно отразят имеющиеся изменения со стороны желчных протоков и особенно фатерова сосочка (В. В. Виноградов, В. Н. Корнеев, 1971). Данные манометрии и дебитометрии существенно облегчают диагностику непроходимости желчных путей, свидетельствуя о нарушении желчевыведения, хотя, естественно, с помощью этих данных невозможно определить причину непроходимости последних. Для этого нужно использовать другие методы операционного исследования. Роль их особенно важна в тех случаях, когда отсутствует органическое препятствие оттоку желчи и желчная гипертензия носит динамический характер, что требует также ее устранения для' восстановления нормального тока желчи. Операционная холангиография Метод операционной холангиографии предложен аргентинским хирургом Mirizzi в 1931 г. В настоящее время он стал основным методом интраоперационного исследования желчных путей, значительно расширив возможности распознавания различных патологических состояний их. Техника операционной холангиографии состоит во введении по ходу операции контрастного вещества в желчные пути с их последующим рентгенологическим исследованием. В настоящее время обычно используют серийную операционную холангиографию, делая после введения контрастного вещества несколько рентгеновских снимков. Это позволяет определить не только анатомическое состояние желчных путей, но и их функциональную способность (В. В. Виноградов, 1964; Mirizzi, 1948; Mallet-Guy, 1957, и др.). В качестве контрастных веществ для операционной холангиографии могут быть использованы йодированные масляные препараты, например йодолипол или различные водорастворимые органические йодсодержащие вещества: кардиотраст (диодон), триомбрин (уротраст), гипак и др. Масляные контрастные вещества не смешиваются с желчью, вытесняя последнюю, делают более четким изображение желчных путей и не влияют на их тонус. Одйако значительная вязкость масляных контрастных веществ затрудняет определение эвакуаторной способности желчных протоков, а попадание пузырьков воздуха нередко вызывает артефакты на рентгенограммах. Водорастворимые контрастные вещества, смешиваясь с желчью, дают менее четкую рентгенологическую картину, но зато лучше выявляют ее детали и позволяют определять быстроту эвакуации контрастного вещества. Следует всегда иметь в виду, что эти препараты могут оказывать раздражающее действие на желчные пути, что может вести ,к артефактам. Во избежание последних они Должны иметь концентрацию не выше 30% и быть щелочной или нейтральной реакции. Количество контраст- ного вещества для операционной холангиографии обычно составляет около 20 мл, но резко увеличив вается, достигая более 100 мл в условиях механической желтухи или значительного расширения желчных, путей. Техническое оснащение для выполнения операционной холангиографии предусматривает рентгеноопераци-онный стол или специальный туннель для помещения кассеты с рентгеновской пленкой. Мы используем передвижную стандартную рентгеновскую-установку РУ-780 и получаем высококачественные снимки при следующем техническом режиме: напряжение 75 кВ, сила тока 20 мА, экспозиция от 3 до 6 с при фокусном расстоянии 40—50 см. Стандартный размер снимка 30X40 ом. Во время операционной холангиографии для получения качественных снимков необходимо: 1) полностью освободить операционное поле от металлических инструментов и других рентгеноконтрастных предметов; 2) вводить контрастное вещество без пузырьков воздуха; 3) выключить на время снимка дыхательные движения больного; 4) положение кассеты с пленкой должно соответствовать проекции желчных путей; 5) подобрать правильный режим снимка. Первый снимок делаем с некоторой гиперпрессией в момент окончания введения контрастного вещества для получения картины всех желчных путей. Через 3 мин производим второй снимок, с помощью которого определяем степень эвакуации контрастного вещества из желчных путей и их функциональную способность. В настоящее время для операционной холангиографии все шире применяется рентгенотелевидение с электронно-оптическими усилителями. Этот метод дает возможность визуально наблюдать в динамике рентгено-контрастное изображение желчных путей в незатемнен-ном помещении на экране телевизора, которое может быть заснято с помощью фото- или киносъемки, либо на | видеомагнитофон. Несмотря на эти преимущества рент-генотелевидения, его диагностическая ценность ниже обычных методов исследования вследствие меньшей четкости выявляемых деталей рентгенологической картины. Кроме того, современная рентгенотелевизионная аппаратура сложна в эксплуатации и дорога (В. В. Виноградов, 1971). Диагностическое значение рентгеноманометрического исследования желчных путей В настоящее время не вызывает сомнений, что деби-тометрия, манометрия и холангиография значительно облегчают операционную диагностику различных заболеваний желчных путей. Прежде всего это подтверждают результаты хирургического лечения, которые гораздо" лучше, когда оно проводится под рентгеноманометриче-ским контролем. В связи с последним следует настаивать на систематическом применении его при всех операциях на желчных путях. Отрицание отдельными авторами: правильности этого положения чаще всего объясняется' недостаточным опытом подобных интраоперационных-исследований. Приводимые ими данные обычно хуже результатов операционных статистик, когда рентгеномано-метрическое исследование является правилом, а не исключением (В. В. Виноградов, 1964; Arianoff, 1947; Mallet-Guy, 1953; Hess, 1955, и др.). При непроходимости желчных путей с помощью ма-нометрии обычно устанавливают желчную гипертензию, указывающую на блокаду желчевыделения, и определяют ее степень. Однако это еще не дает возможности уточнить причину нарушения оттока желчи, хотя часта выявляет ее механический или динамический характер. Остаточное давление в условиях непроходимости желчных путей может оставаться на одном уровне при повторных определениях. В некоторых случаях оно прогрессивно растет по мере переполнения желчных путей жидкостью. Иногда вначале нормальное давление, затем повышается, постепенно стабилизируясь на высоком уровне. Наконец, в отдельных случаях, если имеющееся препятствие в желчных путях не вызывает нарушения оттока желчи, давление оказывается нормальным. По существу аналогичная картина наблюдается при дебитоме-трии, когда удается выявить более или менее выраженное уменьшение количества перфузируемой жидкости. Практически это имеет значение, если дебит, определяемый при давлении в 300 мм вод ст., снижается ниже 15 мл/мин. Изменения показателей манометрии и деби-тометрии желчных путей при их непроходимости представлены в табл. 18. 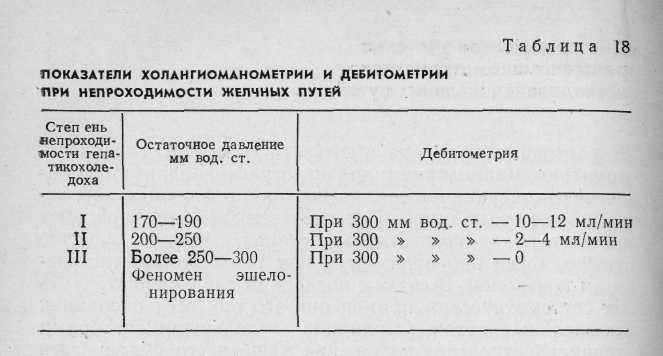 При изменении показателей манометрии и дебитометрии важная роль в уточнении характера патологического процесса принадлежит рентгеноконтрастному исследованию, С его помощью можно определить локализацию об-турации желчных протоков, установить ее причину (конкременты, панкреатит, стеноз фатерова сосочка, рубцо-вое сужение гепатикохоледоха, опухоли) или, напротив, только их динамический характер (рис. 22). Отдельными рентгенологическими признаками органической непроходимости желчных путей могут быть полное или частичное нарушение пассажа контрастного вещества по желчному протоку, его супрастенотическое расширение, видимые тени конкрементов, деформация стенок желчных протоков, их сужение или полная закупорка с присущими абтурации опухолью признаками. Следует иметь в виду, что динамические нарушения, вызывающие желчную гипертензию функционального характера, по данным манометрии и дебитометрии, одновременно сопровождаются рентгенологической картиной, свидетельствующей об отсутствии органических признаков поражения. Таким образом, при непроходимости желчных путей сочетанное проведение манометрии, дебитометрии и хо-лангиографии дают возможность: 1) определить блокаду оттока желчи в различных участках гепатобилиарной системы, 2) установить причину непроходимости желчных путей, ее локализацию и степень обтурации. или, на-лротив, свидетельствовать о динамическом характере на-  Рис. 22. Операционная холангиограмма после холецистэктомии Определяется умеренное расширение желчных протоков, сужение' терминального отдела холедоха в области фатерова сосочка, деформация его в интрапанкреатической части и рефлюкс в панкреатический- рушения желчевыведения, 3) контролировать восстановление проходимости желчных путей после операции. При проведении рентгеноманометрического исследования не следует, однако, полностью исключать возможность диагностических ошибок из-за неправильной интерпретации полученных данных или возникновения артефактов, что создает ложное впечатление о патологи- 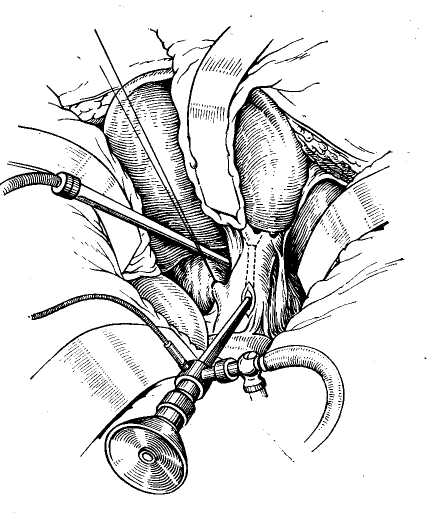 Рис. 23. Проведение холангиоско- пии. ческом процессе желчных путей. Возможными источни- ками ошибок могут быть технические погрешности в проведении исследования, раздражающее действие упот- |ребляемых для перфузии веществ, а также извращение нормального тонуса желчных протоков от применения : лекарственных препаратов во время наркоза. Непра- вильная интерпретация рентгенологической картины может быть вызвана попаданием воздуха в желчные пути, неправильным положением интубационной канюли, подтеканием контрастного вещества, сдавленней или наложением друг на друга отдельных участков желчных путей. Неуверенность в точности полученных при рентге-номанометрическом исследовании данных обычно ведет к повторному исследованию или использованию других диагностических методов. ХОЛАНГИОСКОПИЯ Для уточнения диагноза при поражении желчных путей значительные перспективы открывает эндоскопическое исследование — холангиоскопия. Идея эндоскопического исследования желчных протоков принадлежит Bakes (1923). Mclver (1941) предложил для этого специальный прибор, но он не получил распространения. Wildegans (1953) разработал современную конструкцию холедохоскопа, что позволило применять холангиоскопию в клинической практике. Холе-дохоскои представляет собой металлический тубус диаметром 7—8 мм, изогнутый на конце. В него вмонтированы оптическая система, источник света и канал для промывания жидкостью желчных путей. Конец холедо* хоскопа вводят в общий желчный или в общий печеночный проток после холедохотомии или через культю расширенного пузырного тфотока. В 'последнее время появились усовершенствованные фиброхоледохоскопы меньшего диаметра, которые более удобны для осмотра желчных путей и имеют мощное освещение для фото-или киносъем'ки (рис. 23). Как показывают исследования (В. Р. Пурмалис, 1970; Wildegans, 1960; Griessmann, 1961; Schein, 1964; Risharol, 1960, и собственные наблюдения), при холедо-хоскопии легко осмотреть общий печеночный проток и внутрипеченочные протоки, а также общий желчный проток и фатеров сосочек (рис. 24). Это позволяет увидеть в них конкременты, замазкообразную массу, явления холангита, стриктуры желчных протоков, новообразования и патологические изменения фатерова сосочка. Большое диагностическое значение холангиоскопия имеет для обнаружения мелких конкрементов и микролитов, которые не определяются при операционной хо-лангиографии или другими методами. Холангиоскопия значительно повышает возможности распознавания и уточнения форм холангита. Наконец, с помощью эндоскопического исследования можно более точно установить некоторые изменения фатерова сосочка, особенно при отечных формах папиллита и рубцовых деформациях сосочка. По нашим данным, включающим 150 наблюдений, фиброхолангиоскопия — весьма перспективный метод операционного исследования желчных путей, необходимо дальнейшее его клиническое изучение и накопление опыта. 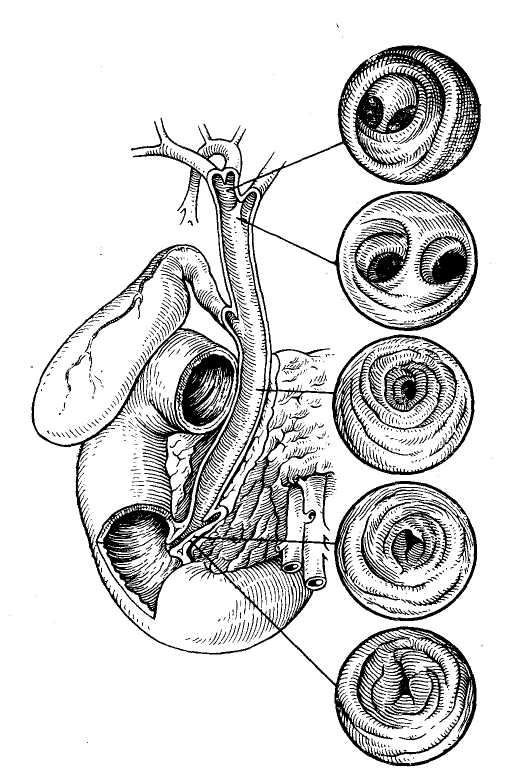 Рис. 24. Картина различных участков желчных путей пои холангио-скопии (норма). ОПЕРАЦИОННАЯ РЕВИЗИЯ ЖЕЛЧНЫХ ПУТЕЙ Несмотря на возможности, которые открывают специальные методы исследования, в ряде случаев решающее значение все же остается за осмотром, пальпацией, а также зондированием желчных путей. Диагностическая холедохотомия не потеряла своего значения в качестве заключительного метода исследования желчных протоков при их непроходимости, особенно в сомнительных случаях для окончательного подтверждения или отрицания патологического состояния гепатикохоледоха и фатерова сосочка. С такой принципиальной возможностью всегда следует считаться и было бы неправильно ориентироваться на отказ от холедохо-томии или противопоставлять ее другим методам исследования. Это в полной мере относится к пробной. дуоде-нотомии 'при подозрении на поражение фатерова сосочка, особенно на возможность его новообразования. Операционную ревизию желчных протоков следует, конечно, проводить по соответствующим показаниям, в связи с чем технику этих вмешательств подробно приводим ниже. 11. ОПЕРАЦИИ НА ЖЕЛЧНОМ ПУЗЫРЕ При непроходимости желчных путей независимо от вызвавших ее причин часто приходится выполнять различные операции на желчном пузыре. В зависимости от показаний это могут быть удаление желчного пузыря, наложение на него наружного желчного свища, использование обходного желчнояузырного соустья или, наконец, просто вскрытие и ушивание пузырной стенки. ХОЛЕЦИСТОТОМИЯ Операция холецистотомии или холецистеидиза с целью удаления из него камней была предложена Loreta (1875). В дальнейшем она не получила распространения из-за частых рецидивов камней после холелитотомии. В настоящее время холецистотомию производят крайне редко для исследования желчного пузыря или при проведении рентгеноманометрии в условиях непроходимости желчных путей. Техника операции очень простая (рис. 25). Взяв стенку дна пузыря зажимами «москит», его интубируют специальным троакаром для рентгеноманометрии или вскрывают небольшим разрезом. После этого, предварительно полностью отсосав содержимое пузыря, уши- 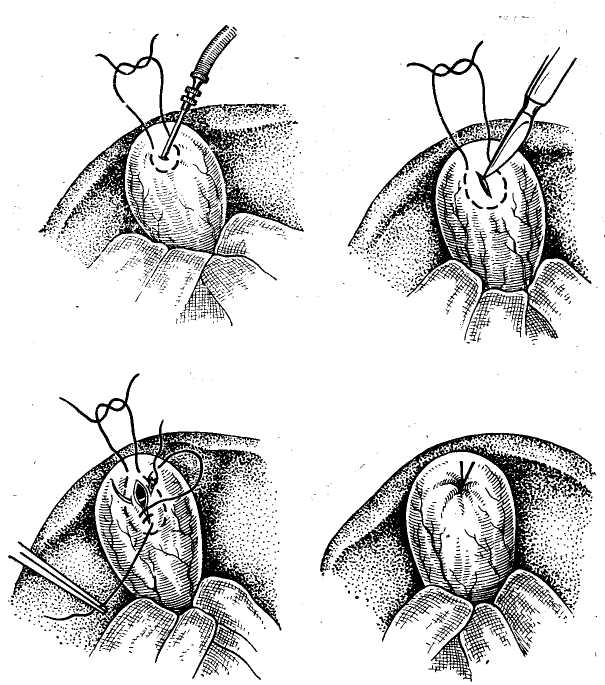 Рис. 25. Техника операции холецистотомии. вают место пункции или разреза пузырной стенки непрерывным атравматическим швом и дополнительно пе-ритонизируют. ХОЛЕЦИСТОСТОМИЯ Наложение наружного свища на желчный пузырь — хо-лецистостомия впервые была применена Bobbs в 1867 г. у больной с водянкой желчного пузыря. Операция быстро получила широкое распространение и стала способом 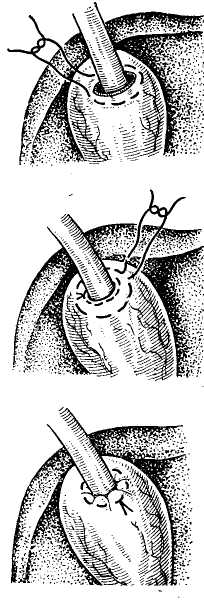 Рис. 26. Техника операции холецистосто-мии. выбора при хирургическом лечении различных заболеваний желчных путей. Некоторые хирурги сравнительно широко применяют холецистостомию вплоть до настоящего времени для лечения острого холецистита с целью наружного отведения желчи при панкреатите, а также иногда у больных механической желтухой, вызванной раковой обтурацией гепатикохо-ледоха. Хотя многие рассматривают холецистостомию как «спасительную операцию», ее нельзя считать рациональной при непроходимости магистральных желчных протоков. Наружное отведение желчи обычно ведет к неконтролируемой потере ее, вызывая нарушение электролитного баланса, к появлению ахолии и других осложнений. В связи с этим нами при непроходимости желчных путей холецистостомия почти не применялась. Техника наложения холецис-тостомы состоит в следующем (рис. 26). Изолировав операционное поле, выводят в рану желчный пузырь, который пунктируют и отсасывают его содержимое. Опорожнив по возможности пузырь, вскрывают его просвет и дополнительно удаляют из-него желчь, камни, гной и т. д. После этого в пузырь вставляют катетер Петцера, который подшивают одним— двумя узловыми швами и дополнительно фиксируют кисетным швом к стенке пузыря. Выведя другой конец катетера наружу, дно пузыря подшивают несколькими швами к париетальной брюшине и апоневрозу. Если подвести дно желчного пузыря к брюшной стенке невозможно, то применяют «холецистостомию на расстоянии», обкладывая дренажную трубку несколькими тампонами. ХОЛЕЦИСТОДИГЕСТИВНЫЕ АНАСТОМОЗЫ При непроходимости желчных путей, особенно вследствие их раковой обтурации, часто приходится прибегать к наложению соустья желчного пузыря с желудком, двенадцатиперстной или тонкой кишкой для внутреннего» отведения желчи. Идея о возможности подобных операций была впервые высказана Nussbaum в Ш80 г., причем уже в 1882 г. Winiwarter сообщил о неудачной попытке многомомент-ного наложения соустья желчного пузыря с толстой кипь кой при механической желтухе. В 1887 г. Н. Д. Монастырский успешно произвел холецистоэнтеростомию-больной раком поджелудочной железы. В 1889 г. Terier наложил холецистодуоденостому, а в 1893 г. Wichoff и-Angelberger описали наблюдение Gersuny, применившего холецистогастростомию. Постепенно холецистодигестивные анастомозы становятся нормальным методом при механической желтухе и находят все более широкое применение, особенно в качестве паллиативных операций при.раке панкреато-дуо-денальной зоны. Разработке этих операций во многом способствовали работы А. Г. Радзиевского (1900) v П. А. Герцена (1903), -С. И. Спасокукоцкого (1912), >Ка-usch (191'2), Kehr (1913), а также многих других отечественных и зарубежных хирургов, причем совершенствование их техники не прекращается до наших дней (В. ,В. Виноградов, В. А. Вишневский, В. И. Кочиашви-ли, 1972). Главными условиями эффективного применения холе-цистодитестивных анастомозов следует считать: 1) свободное сообщение желчного пузыря с гепатикохоледо-хом, 2) значительное расширение пузырного протока, обеспечивающее достаточное поступление желчи, 3) полную блокаду общего желчного протока, когда отток желчи происходит только через желчный пузырь. Это обычно имеет место при раке панкреато-дуоденальной зоны, иногда при «псевдотуморозном» панкреатите и-полных Рубцовых стриктурах терминального отдела общего желчного протока. Напротив, воспалительные изменения, камни, узкий пузырный проток и частично сохраненный отток желчи по гепатикохоледоху обычно не требуют дигестивного соустья из-за недостаточного оттока через него желчи, часто возникающего рубцового 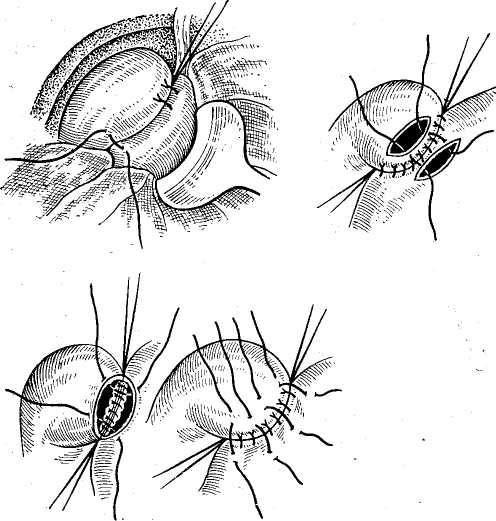 Рис. 27. Техника наложения холецистогастроанастомоза. сужения анастомоза и послеоперационного холангита. Важным фактором, обеспечивающим успех операции наложения холецистодигестивного анастомоза, является образование широкого соустья, поскольку в противном случае создаются условия для дигестивнобилиарного рефлюкса и холангиостаза, которые вызывают послеоперационный холангит и неизбежность повторной операции. Холецистодигестивные анастомозы могут предусматривать наложение соустья жечного пузыря с желудком, двенадцатиперстной или тонкой кишкой, причем в оценке преимуществ и недостатков способа операции среди хирургов нет полного единства. |
