Непроходимость желчных путей (1). Непроходимость желчных путей
 Скачать 6.19 Mb. Скачать 6.19 Mb.
|
|
9. ВЕДЕНИЕ ОПЕРАЦИОННОГО ПЕРИОДА Вследствие сложности оперативных вмешательств при непроходимости желчных протоков всегда требуется тщательное ведение операционного периода. Необходимо непрерывное наблюдение за состоянием больного, показателями дыхания, пульса, кровяного давления и течешь ем наркоза. Во время операции обычно производят внутривенное капельное вливание 0,9% раствора хлорида на трия или 5% раствора глюкозы. Из специальных средств необходимы сердечно-сосудистые препараты. При желтухе показано внутривенное вливание викасола, а при печеночной недостаточности — 1% раствора глютаминовой кислоты, печеночного экстракта и введение комплекса витаминов В. Если до операции применяли кортикосте роиды, то следует вводить их и по ходу операции во избежание развития острой надпочечниковой недостаточности. Особое внимание необходимо уделять борьбе с кро- вопотерей для предупреждения операционного шока и циркуляторной гипоксии, ведущих к развитию острой не- достаточности печени. С этой целью во время операции проводят адекватное возмещение кровопотери, которую определяют путем взвешивания смоченных кровью сал- феток. Половина массы этих салфеток, увеличенная на 20%, соответствует количеству потерянной крови. С по- мощью этого простого метода можно в любой момент операции установить величину кровопотери и количество крови, необходимое для ее возмещения (В. В. Виноградов, С. П. Коломейцева, 1969). Для восполнения кровопотери в качестве трансфузи онной среды мы обычно используем цельную кровь, по скольку кровезаменители не устраняют циркуляторной гипоксии при значительной кровопотере .и могут оказы- вать гепатотропное действие. Для адекватного возмеще» ния кровопотери по ходу операции в зависимости от ве- личины и темпа кровопотери переливание крови произ- водят струйно-капельным методом. При гладком течении операции кровь вводят капельным способом, переходя на струйное ее введение, если наблюдается кровотечение или падение артериального давления. Соответствующая предоперационная подготовка, современный наркоз и рациональное ведение операционно- го периода обычно обеспечивают гладкое течение операций и значительно снижают их риск у самого тяжелого контингента больных, даже в условиях наиболее трудных хирургических вмешательств три непроходимости желчных путей. ОБЩИЕ ПРИНЦИПЫ ПРОВЕДЕНИЯ ОПЕРАЦИИ При проведении операции в случаях непроходимости желчных путей необходимы правильная ее организация, выбор рационального доступа, уточнение операционного диагноза, определение способа хирургического вмешательства и его техники. Организация операции на желчных путях должна быть такой, чтобы она обеспечила возможность проводить наиболее сложные хирургические вмешательства. В связи с этим следует организовать современную и соответствующим образом оборудованную операционную, оснащенную специальным инструментарием. Поэтому, помимо обычных инструментов, используемых при любой лапаротомии, должен иметься современный сосудистый инструментарий, а также дополнительные инструменты (канюли, зонды, щипцы, ложки, дренажи и т. д.). Оперативные доступы. Операцию на желчных путях обычно проводят в положении больного на спине, причем для улучшения доступа в глубину раны на уровне XI—XII грудных позвонков должен располагаться выдвижной валик операционного стола (рис. 15). Предлагаемые для доступа к желчным путям разрезы брюшной стенки весьма разнообразны и по существу ни один из них полностью не удовлетворяет всем необходимым требованиям. В связи с этим мало оправдано использование всегда только одного стандартного разреза как якобы универсального. Мы используем в зависимости от телосложения больного, характера предстоящей операции и других условий различные доступы, исходя из принципа: «Каждому (больному свой разрез». Наиболее часто мы применяем косые разрезы в правом подреберье, реже — срединный разрез, редко — уг-лообразные разрезы и только в отдельных случаях — поперечный разрез (рис. 16). Косые разрезы обычно начинаем от мечевидного отростка по средней линии и проводим всегда ниже реберной дуги, послойно рассекая Рис. 15. Схема положения больного на операционном столе во время операции на желчных путях. Выдвижной валик операционного стола, проводимый через специальный туннель для рентгеновского исследования, приближает печень и желчные пути к операционной ране. кожу с подкожной жировой клетчаткой, апоневроз брюшной стенки, прямую мышцу живота, а кнаружи от нее — внутреннюю косую и поперечную мышцы. Такой разрез особенно рационален у тучных больных, так как открывает широкий доступ к печени, желчному пузырю, желчным протокам и двенадцатиперстной кишке. Однако он неудобен, когда резко увеличена печень и, помимо желчных путей, приходится, оперировать на желудке и кишечг нике. iKpoM-е того, он травматичен из-за необходимости широкого пересечения мышц брюшной стенки, что может вести к образованию послеоперационных грыж. Широко рекомендуемый в последнее время срединный разрез проводят по общим правилам. Он создает хоро- ший доступ к желчным путям у худых больных и осо- бенно целесообразен при необходимости проведения об щей ревизии органов брюшной полости, помимо желчных путей, и вмешательства на других органах. Главным преимуществом срединного разреза является простота-вскрытия и ушивания брюшной полости. Однако этот.-раз:рез не всегда обеспечивает хороший доступ к желч- иым путям, особенно у тучных больных и неудобен для:: тампонады подпеченочн.ого пространства. Рекомендуе- 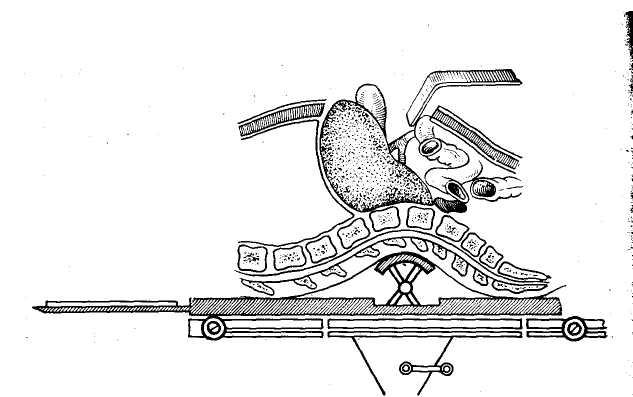 мый иногда трансректальный разрез создает лучшие условия для доступа к желчным путям, чем срединный разрез, но более травматичен с ограниченным доступом и обычно неудобен у тучных больных. В отдельных случаях показаны углообразные разрезы, когда вначале брюшную полость вскрывают по средней линии, а затем кнаружи под прямым или острым углом пересекают правую прямую мышцу. Такие разрезы создают широкий доступ к печени, желчным путям, поджелудочной железе, желудку и кишечнику, однако они сложны и травматичны. Еще реже применяют поперечные разрезы брюшной стенки. Они показаны, если, помимо желчных путей, необходим широкий доступ ко всей печени, особенно к хвостовой части поджелудочной железы. При повторных операциях на желчных путях мы обычно предпочитаем уже ранее применявшийся доступ, который ino показаниям может быть расширен тем или иным способом. Это всегда более рационально, чем дополнительные стандартные - разрезы брюшной стенки, создающие лишь новую опасность образования послеоперационных грыж. При разрезах брюшной стенки мы обычно рассекаем кожу скальпелем и, наложив сосудистые зажимы, сразу же коагулируем зажатые ими сосуды. Далее все подлежащие ткани рассекаем электроножом, что позволяет осуществить более тщательный гемостаз и обходиться почти без лигатур. Одновременно кожу и брюшину тщательно изолируем с помощью операционного белья, которое .подшиваем к ним шелковыми швами, чтобы избежать фиксации металлическими инструментами, затрудняющими проведение интраоперационных исследований. Ревизия брюшной полости. Для установления характера патологических изменений желчных путей, выбора способа оперативного пособия необходима тщательная и планомерная ревизия печени, желчного пузыря, желчных протоков, фатерова сосочка, поджелудочной железы и смежных органов. Пренебрежение этим правилом часто приводит к диагностическим ошибкам, следствием которых является неправильная оперативная тактика. Для ревизии желчных путей прежде всего необходимо создать широкий доступ в глубину раны. Мы обычно разводим рану длинными и широкими зеркалами, при этом одним зеркалом отводим книзу поперечную ободочную кишку, двумя зеркалами оттягиваем кнутри двенадцатиперстную кишку и желудок, а еще одним зеркалом отводим левую долю печени, чтобы обнажить печеночно-дуоденальную связку (рис. 17). При ревизии области операции вначале осматриваем печень, а затем желчный пузырь. Для ревизии желчных протоков необходимы осмотр и пальпация печеночно-дуоденальной связки. Ощупывание последней производят, вводя указательный палец левой руки в отверстие Винслоу, что позволяет определить ее состояние от ворот печени до двенадцатиперстной кишки (рис. 18). При этом может быть выявлено наличие в ней воспалительных изменений, расширение желчных протоков, утолщение их стенок, камней или опухоли. Для исследования терминальной части общего желчного протока, фатерова сосочка и головки поджелудочной железы необходима мобилизация двенадцатиперстной кишки по Кохеру. С этой целью по наружному краю двенадцатиперстной кишки рассекают париетальную брюшину и тупо отслаивают кишку от подлежащих тканей. 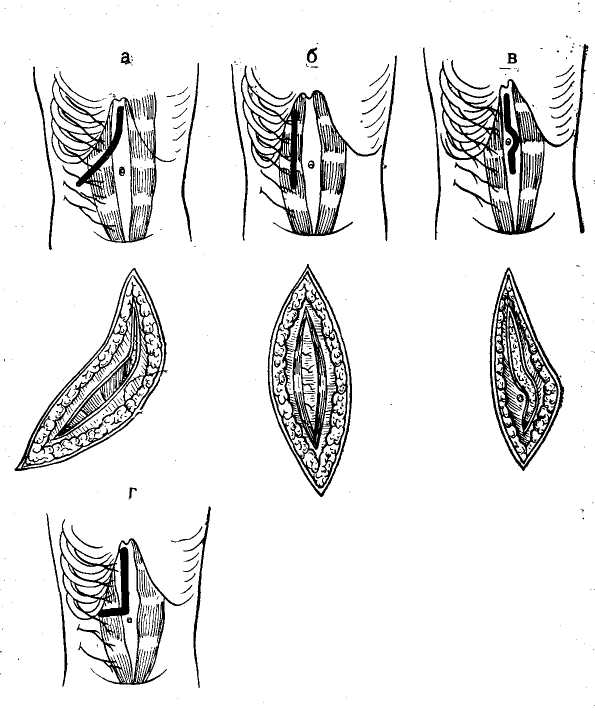  Рис. 16. Разрезы брюшной стенки при| операциях на желчных путях. ] а — косой разрез в правом подреберье; б —j трансректальный разрез; в — срединный раз*1; рез; г — углообразный разрез. 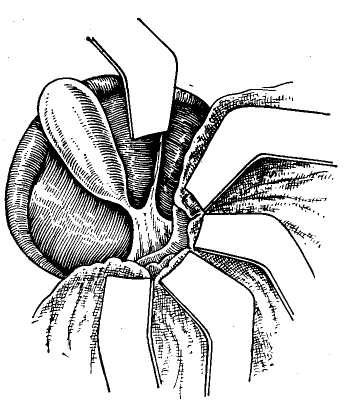 Рис. 17. Схема создания широкого доступа к желчным путям с помощью зеркал. Рис. 18. Ощупывание печеноч-но-дуоденальной связки при ревизии желчных протоков. 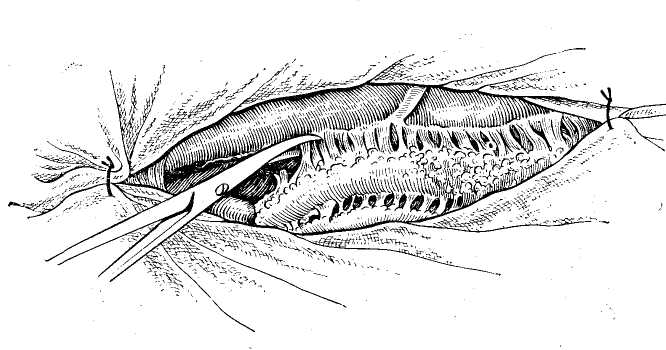 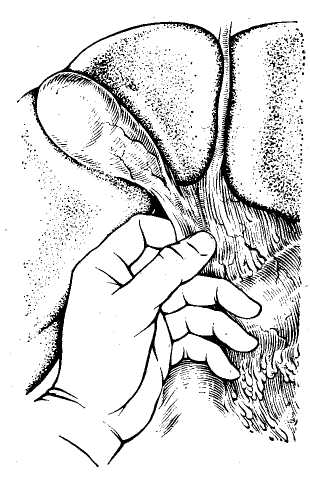 Рис. 19. Начало выделения поверхности печени для доступа к желчным путям при спаечном процессе брюшной полости. Исследованию желчных-путей часто препятствуют воспалительные сращения,, закрывающие к ним доступ. Операцию в этих случаях; следует производить в определенной последовательности, особенно при повторных вмешательствах. Разделение сращений удобнее всего; начинать здесь, ориентируясь на передний край печени (рис. 19). При этом вначале освобождают переднюю поверхность печени от сращений с диафрагмой, затем, ориентируясь на передний край печени, применяют гидравлическую препаровку' тканей раствором новокаи-; на, вводя последний между капсулой печени и имею-:щимися сращениями. После. этого сравнительно легко, частично острым и частично* тупым путем, отделяют сра- тупым путем, отделяют сращения of печени, что, как правило, не вызывает кровотечения. Постепенно освободив от сращений нижнюю поверхность печени и часто припаянные к ней поперечную ободочную кишку, двенадцатиперстную кишку и желудок, выделяют желчный пузырь и печеночно-дуоденальнук»; связку. Наиболее трудно выделить желчные протоки, которые иногда не отличаются от измененных сращениями тканей. Для этого, помимо пальпации, в некоторых случаях приходится прибегать к их пробной пункции тонкой иглой, так как препаровка, особенно острым путем» легко может привести к случайному ранению гепатико холедоха, печеночной артерии или воротной вены. Во время выделения элементов |Печеночно-дуоденальной связки всегда необходим тщательный гемостаз. При слу- чайном ранении крупного сосуда следует прижать место- кровотечения пальцем. Нельзя применять зажимы из-за опасности дополнительного разрыва стенки сосуда или повреждения желчных протоков. В случае массивного кровотечения для временного гемостаза удобнее всего использовать пережатие всей печеночно-дуоденальной связки. Это позволяет 'быстро сориентироваться в возникшей ситуации и при ранении печеночной артерии или воротной вены надежно остановить кровотечение наложением сосудистого шва. 10. СПЕЦИАЛЬНЫЕ МЕТОДЫ ОПЕРАЦИОННЫХ ИССЛЕДОВАНИЙ Помимо ревизии брюшной полости, для уточнения диагноза непроходимости желчных путей с целью выбора метода операции необходимы специальные диагностические методы. В-современных условиях для этого в основном используют операционную рентгеноманометрию желчных путей и холангиоскопию. Кроме того, приходится производить диагностическую холедохотомию и зондирование желчных протоков и иногда дуоденотомию для осмотра фатерова сосочка. РЕНТГЕНОМАНОМЕТРИЧЕСКОЕ ИССЛЕДОВАНИЕ ЖЕЛЧНЫХ ПУТЕЙ Рентгеноманометрическое исследование желчных путей заключается в проведении манометрии, дебитометрии и их контрастного рентгенологического исследования по 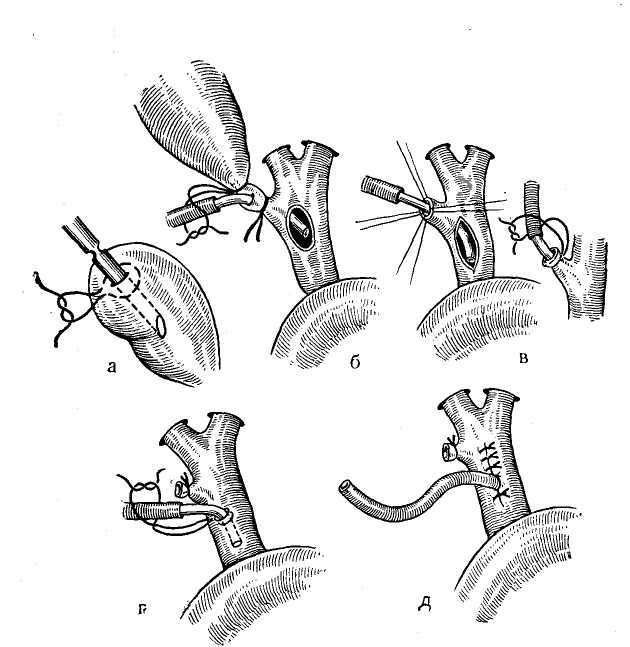 Рис. 20. Различные способы интубации желчных путей, а —пункция троакаром желчного пузыря; б — введение канюли через пузырный проток до удаления желчного пузыря; в — введение канюли в культю пузырного протока после холецистэктомии; г — введение канюли в общий желчный проток; д — исследование через наружный дренаж общего желчного протока. ходу операции. С помощью манометрии и дебитометрии удается установить функциональное состояние и тонус запирательного аппарата желчных путей, а с помощью холангиографии — их анатомические изменения. В зависимости от характера патологического процесса и уровня блокады желчных путей рентгеноманометри-ческое исследование проводят через желчный пузырь, пузырный проток, гепатикохоледох или внутрипеченоч-ные желчные протоки (рис. 20). Интубация желчного пузыря обычно необходима при раковой обтурации терминальных отделов общего желчного протока, чтобы установить, есть ли сообщение пузыря с печеночными протоками для внутреннего отведения желчи из печени. Исследование через пузырный проток обычно применяют после холецистэктомии, когда следует выявить состояние магистральных желчных протоков. При невозможности использования желчного пузыря и пузырного протока обычно приходится прибегать к непосредственной инту- бации гепатикохоледоха. Наконец, при непроходимости желчных путей в воротах печени производят интубацию внутрипеченочных желчных протоков. : Интубацию желчного пузыря обычно производят специальными троакарами, применяемыми для его пункции. Интубацию пузырного протока и гепатикохоледоха удобнее всего осуществлять металлическими канюлями или полиэтиленовыми катетерами, которые затем фиксируют лигатурами во избежание подтекания желчи. Пункции внутрипеченочных протоков удобнее всего делать обычными инъекционными иглами. Операционная манометрия Манометрия желчных путей в качестве метода операционной диагностики заключается в определении величины давления в желчных путях после введения в них жидкости. При этом жидкость в кишечник поступает под определенным давлением, зависящим от тонуса желчных путей и запирательного аппарата фатерова сосочка. Вначале происходит наполнение жидкостью желчных путей и повышение в них давления. Повышенное давление, преодолев резистентность сфинктера Одди, вызывает эвакуацию жидкости в кишечник. Затем величина давления снижается и стабилизируется на уровне прекращения опорожнения желчных путей. В соответствии с этим основными манометрическими показателями принято считать: 1) исходное давление — давление до введения жидкости в желчные пути; 2) давление наполнения — давление во время поступления жидкости в желчные пути; 3) давление прохождения —давление, при котором начинается эвакуация жидкости из желчных путей; 4) остаточное давление-—давление, при котором заканчивается поступление жидкости из желчных путей. В нормальных условиях показатели давления соответствуют определенным величинам, не изменяясь при повторных исследованиях; напротив, при патологическом состоянии желчных путей • манометрические показатели резко меняются, что указывает на нарушение желче-выделения 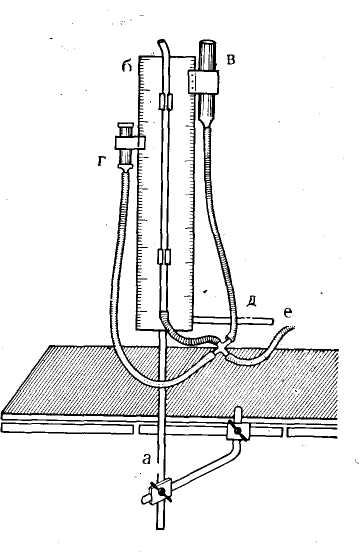 Рис. 21. Аппарат для деби-тохолангиоманометрии желчных путей (В. В. Виноградов, 1969). а — стойка аппарата и кронштейн для крепления к операционному столу; б -— водный манометр со шкалой; в — колба для перфузии физиологического раствора; г — цилиндр шприца для дебитомет'^ии; д — система соединительных трубок; е — нивелир.. В настоящее время имеется несколько способов проведения холангиоманометрии. Они различаются по принципиальным особенностям техники и применяемой аппаратуре. Сюда могут быть отнесены рентгеноманометрия по методу, предложенному Caroli (1939—1949), холан-гиоманометрия по методу, разработанному Mallet-Guy (4942—1947), и кинезиметрия, которую применил РоШе-их (1956). В условиях практической работы наиболее простым и удобным оказался метод манометрии по Мал-ле-Ги. При этом способе учитывают лишь один показатель— величину остаточного давления после его стабилизации по окончании перфузии жидкости в желчные пути. Для определения давления используют специальный аппарат типа барографа-анероида с воздушной передачей, записывая показатели давления на кимографе в сантиметрах водного столба после введения в желчные пути физиологического раствора шприцем под произвольным давлением. Регистрируемые показатели давления имеют вид характерных кривых, которые сохраняют идентичный вид при повторных исследованиях, а давление после стабилизации всегда устанавливается на одном и том же уровне. Величина последнего для желчного пузыря составляет в норме 180—-220 мм вод. ст., а при исследовании желчных протоков — около il20 мм вод. ст. При патологическом состоянии желчных путей отмечают повышение или снижение . этих показателей, изменение формы кривых и величины давления после его стабилизации. Для упрощения метода Малле-Ги, требующего специальной аппаратуры, нами предложен и применяется более упрощенный способ (В. В. Виноградов, Э. В. Гриш-кевич, Ю. Ф. Пауткин, 1964). С этой целью используем стеклянный водный манометр (рис. 21), который с помощью тройника соединен с колбой и системой для введения жидкости в желчные пути. Манометр смонтирован на подвижном штативе, который Можно стерилизовать-, и прикреплять к операционному столу. Во время исследования в манометре создают давление 400 мм вод. ст. и затем производят из него перфузию жидкости в течение 30 с, определяя величину остаточного давления до 5 раз. В норме величина давления в общем желчном про- токе соответствует показателям от 100—110 до 150— 160 мм вод. ст., причем при повторных исследованиях цифры остаточного давления оказываются одинаковыми. Для Получения точных данных необходимо соблюдать определенные технические условия проведения манометрии во избежание искажения показателей давления и диагностических ошибок: 1) правильно производить интубацию желчных путей; 2) использовать манометр, соединительные трубки и интубационные канюли достаточного диаметра; 3) следить за полной 'герметизацией системы и отсутствием в ней иузырьков воздуха; 4) применять для перфузии только теплый изотонический раствор хлорида натрия; 5) устанавливать нулевое деление манометра на уровне интубации желчных путей. Одновременно необходимо учитывать, что некоторые фармакологические вещества, используемые для наркоза (морфин, пантопон, ганглиоблокирующие препараты и др.), могут вызывать нарушение тонуса желчных путей и извращать показатели давления. |
