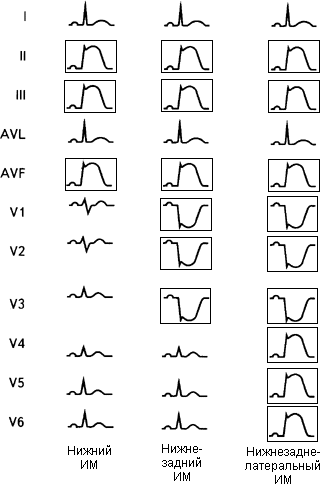
 Рис 11. Топическая диагностика инфаркта миокарда. Ч. 2.
Изменения ЭКГ при приступе стенокардии
Отмечаются характерные изменения сегмента ST и зубца Т. Коронарная недостаточность и нарушение кровоснабжения миокарда вызывают снижение и изменение формы сегмента ST. Наиболее специфичны 2 типа смещения сегмента ST – горизонтальное и косое нисходящее. При смещении сегмента ST от изолинии > 1 мм можно говорить об этой форме ИБС.
Изменения зубца Т: отрицательный, симметричный «коронарный», заостренной формы. Особенно характерен отрицательный Т большой амплитуды (глубина превышает 5 мм), связанный с трансмуральной ишемией. Высокие коронарные зубцы Т обусловлены субэндокардиальной ишемией.
Аритмии Нарушения ритма сердца или аритмии - это целый ряд состояний, характеризующихся изменениями в частоте, регулярности и источнике образования электрических импульсов сердца, что является следствием нарушения процессов их возникновения и проведения.
СИНУСОВАЯ ТАХИКАРДИЯ наблюдается при лихорадках, гипертиреозе, анемии, гипоксии, гипотонии, шоке, дыхательной недостаточности, сердечной недостаточности, а также при физической нагрузке, чрезмерном употреблении алкоголя, кофе. На ЭКГ – увеличение ЧСС до 90 – 160 в мин. (укорочение интервалов R – R), сохранение правильного синусового ритма (рис. 12).
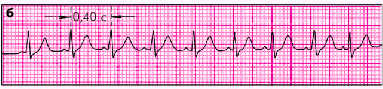
Рис 12. Синусовая тахикардия.
СИНУСОВАЯ БРАДИКАРДИЯ наблюдается при повышении тонуса блуждающего нерва. Особенно часто встречается у спортсменов, при некоторых инфекциях (грипп, брюшной тиф), при инфаркте миокарда (угнетение автоматизма СА-узла вследствие ишемии), повышении внутричерепного давления. На ЭКГ – уменьшение ЧСС менее 60 в минуту (увеличение длительности интервалов R-R), сохранение синусового ритма (рис. 13).
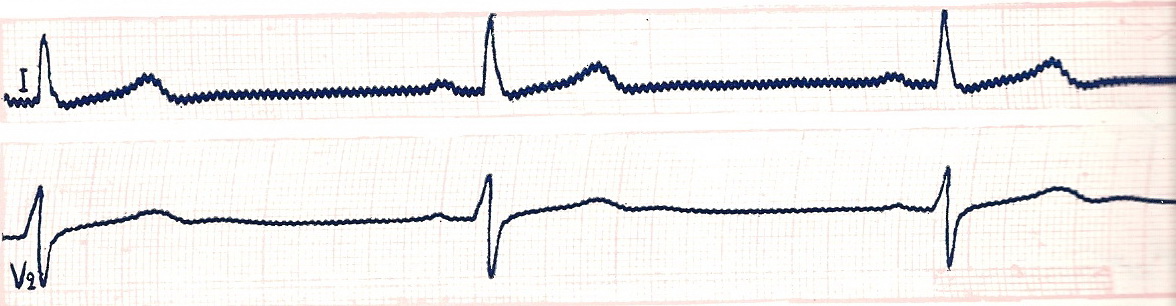
Рис 13. Синусовая брадикардия.
СИНУСОВАЯ АРИТМИЯ обусловлена неравномерным и нерегулярным образованием импульсов в СА-узле. Часто встречается у здоровых людей молодого возраста. На ЭКГ - колебания продолжительности интервалов R-R, превышающие 0,15 с. и связанные с фазами дыхания, сохранение признаков синусового ритма (рис. 14).

Рис 14. Дыхательная синусовая аритмия.
СИНДРОМ СЛАБОСТИ СА-УЗЛА (СССУ) – снижение функции автоматизма СА-узла на фоне заболеваний сердца (инфаркт миокарда, миокардит, ИБС, кардиомиопатия). На ЭКГ стойкая синусовая брадикардия, наличие СА-блокады, периодическое появление эктопических ритмов, синдрома брадикардии-тахикардии (рис. 15).
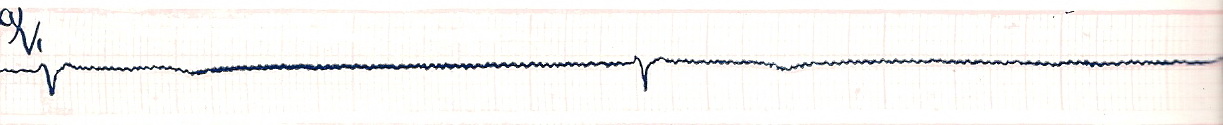
Рис 15. СССУ.
МИГРАЦИЯ СУПРАВЕНТРИКУЛЯРНОГО ВОДИТЕЛЯ РИТМА – постепенное, от цикла к циклу, перемещение источника ритма от СА-узла к АВ-соединению. На ЭКГ - постепенное от цикла к циклу изменение формы и полярности зубца Р, изменение продолжительности интервала P-Q , нерезко выраженные колебания продолжительности интервалов R-R (рис. 16).
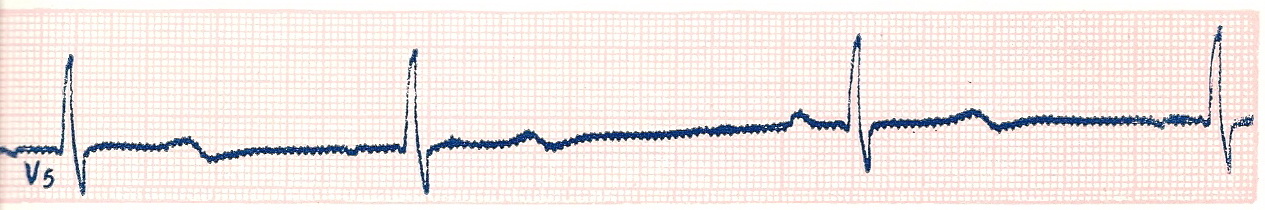
Рис 16. Миграция суправентрикулярного водителя ритма.
ЭКСТРАСИСТОЛИЯ – преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа волны возбуждения (re-entry). Это одно из самых частых нарушений ритма сердца. Различают экстрасистолию предсердную, из АВ-соединения и желудочковую. Расстояние от предшествующего экстрасистоле очередного цикла P-QRS-T основного ритма до экстрасистолы называется интервалом сцепления. Расстояние от экстрасистолы до следующего за ней цикла P-QRS-T основного ритма называется компенсаторной паузой. Экстрасистолы могут быть единичными и парными, если подряд регистрируются две экстрасистолы. О групповой (залповой) экстрасистолии говорят в том случае, если подряд следует три и более экстрасистолы. Экстрасистолы могут быть монотопными (исходят из одного эктопического источника) и политопными (из нескольких эктопических очагов). Правильное чередование экстрасистол с нормальными синусовыми циклами P-QRS-T называется аллоритмией. Бигеминия – если экстрасистола повторяется после каждого нормального синусового комплекса, тригеминия – если за каждыми двумя нормальными циклами P-QRS-T следует одна экстрасистола, квадригеминия – если экстрасистолы возникают после каждого третьего нормального синусового цикла P-QRS-T.
ПРЕДСЕРДНАЯ ЭКСТРАСИСТОЛИЯ – преждевременное внеочередное появление зубца Р и следующего за ним комплекса QRS-T, деформация и изменение полярности зубца Р экстрасистолы (рис. 17).
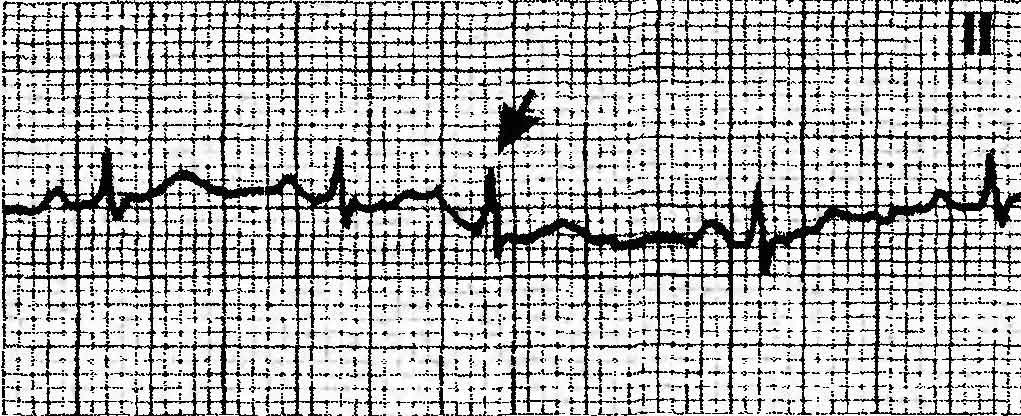
Рис 17. Предсердная экстрасистолия.
ЭКСТРАСИСТОЛИЯ ИЗ АВ-СОЕДИНЕНИЯ – преждевременное внеочередное появление неизмененного желудочкового комплекса QRS, похожего по форме на остальные комплексы QRS-T синусового происхождения; отрицательный зубец Р во II, III, аVF отведениях после экстрасистолического комплекса QRS или отсутствия зубца Р; наличие неполной компенсаторной паузы (рис. 18).

Рис 18. АВ - экстрасистолия.
ЖЕЛУДОЧКОВАЯ ЭКСТРАСИСТОЛИЯ – преждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS, значительное расширение и деформация экстрасистолического комплекса QRS, расположение сегмента RS-T и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS, отсутствие перед желудочковой экстрасистолой зубца Р, наличие в большинстве случаев после желудочковой экстрасистолы полной компенсаторной паузы (рис. 19).
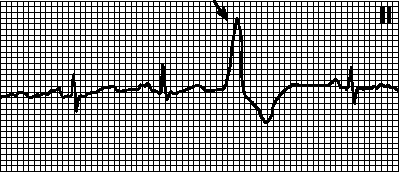
Рис 19. Желудочковая экстрасистолия.
ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ – это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при сохранении в большинстве случаев правильного регулярного ритма. Приступ продолжается обычно от нескольких секунд до нескольких часов. Больные ощущают внезапное начало и окончание приступа.
ПРЕДСЕРДНАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ – внезапно начинающийся и внезапно заканчивающийся приступ учащения ЧСС до 140-250 в минуту при сохранении правильного ритма; наличии перед каждым желудочковым комплексом QRS деформированного, двухфазного или отрицательного зубца Р и неизмененные желудочковые комплексы QRS (рис. 20).
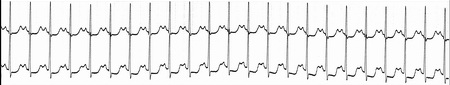
Рис 20. Предсердная пароксизмальная тахикардия.
ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ ИЗ АВ-СОЕДИНЕНИЯ - внезапно начинающийся и внезапно заканчивающийся приступ учащения ЧСС до 140-220 в минуту при сохранении правильного ритма, наличии в отведениях II,III, аVF отрицательных зубцов Р, расположенных позади комплексов QRS или сливающихся с ними и неизмененные желудочковые комплексы QRS (рис. 21).
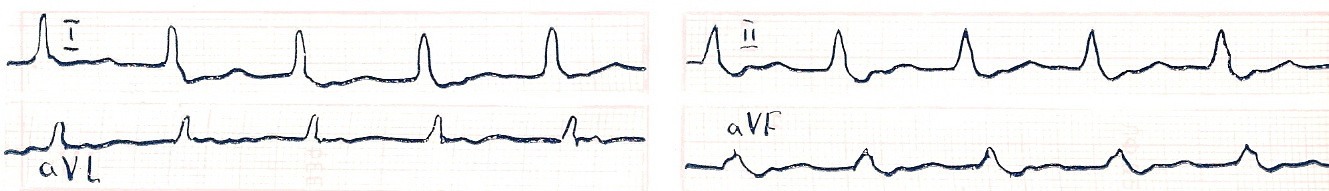
Рис 21. АВ пароксизмальная тахикардия.
ЖЕЛУДОЧКОВАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ - внезапно начинающийся и внезапно заканчивающийся приступ учащения ЧСС до 140-220 в минуту при сохранении правильного ритма. При этом определяется деформация и расширение комплекса QRS более 0,12 с с дискордантным смещением сегмента ST и зубца Т, наличие полного разобщения частого ритма желудочков – комплекса QRS и нормального ритма предсердий – зубца Р рис. 22).
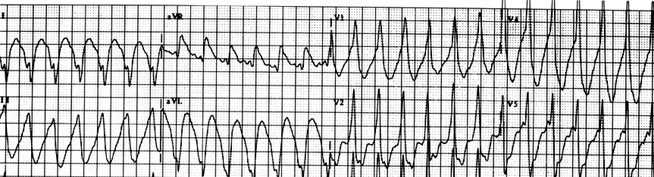
Рис 22. Желудочковая пароксизмальная тахикардия.
ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ – это значительное учащение сокращений предсердий (до 200-400 в минуту) при сохранении правильного регулярного предсердного ритма. Наблюдается при органических изменениях в миокарде предсердий и обусловлено наличием в нем электрической негомогенности. На ЭКГ (рис. 23) – частые (200-400 в минуту) регулярные, похожие друг на друга предсердные волны F, имеющие характерную пилообразную форму (отведения II,III, аVF, V1, V2). В большинстве случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами F – F; наличие нормальных неизменённых желудочковых комплексов, каждому из которых предшествует определённое (чаще постоянное) количество предсердных волн F (2:1, 3:1, 4:1).
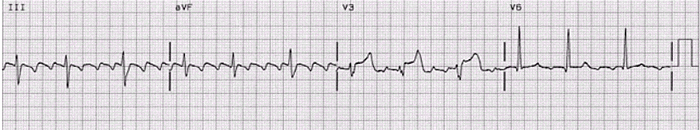
Рис 23. Трепетание предсердий.
МЕРЦАНИЕ (ФИБРИЛЛЯЦИЯ) ПРЕДСЕРДИЙ или мерцательная аритмия – это такое нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается частое (от 350 до 700 в минуту) беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий, каждая из которых фактически является теперь своеобразным эктопическим очагом импульсации. При этом возбуждение и сокращение предсердия как единого целого отсутствуют. Далеко не все из этих беспорядочных импульсов могут пройти через АВ – узел к желудочкам, поскольку многие из них застают его в состоянии рефрактерности. В связи с этим частота возбуждения желудочков при мерцании предсердий чаще составляет 90 – 140 в минуту, а ритм возбуждения желудочков также является беспорядочным, хаотичным и нерегулярным. Мерцательная аритмия часто возникает при ИБС, митральном стенозе, тиреотоксикозе, а также при наличии дополнительных путей проведения. В начальных стадиях заболевания мерцательная аритмия может носить пароксизмальный характер, а в дальнейшем становится постоянной. На ЭКГ (рис. 24) – отсутствие во всех отведениях зубца Р, наличие на протяжении всего сердечного цикла беспорядочных волн f, имеющих различную форму и амплитуду, которые лучше регистрируются в отведениях V1, V2, II, III и аVF, нерегулярность желудочковых комплексов (различные по продолжительности интервалы R–R) и наличие комплексов QRS, имеющих нормальный неизмененный.
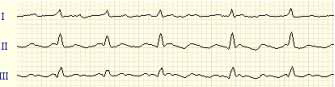
Рис 24. Фибрилляция предсердий.
ТРЕПЕТАНИЕ И МЕРЦАНИЕ (ФИБРИЛЛЯЦИЯ) ЖЕЛУДОЧКОВ – это частое (до 200 – 300 в минуту) ритмичное их возбуждение, обусловленное устойчивым круговым движением импульса (re–entry), локализованного в желудочках. Трепетание желудочков, как правило, переходит в мерцание (фибрилляцию), отличающееся столь же частым (до 200 – 500 ударов в минуту), но беспорядочным, нерегулярным возбуждением и сокращением отдельных мышечных волокон желудочков. При трепетании желудочков волна возбуждения циркулирует по мышце ритмично по одному и тому же пути, а при мерцании направление движения волны возбуждения постоянно меняется, что приводит к беспорядочному возбуждению и сокращению отдельных групп мышечных волокон желудочков – фибрилляция (рис. 25). Трепетание и мерцание желудочков является одной из самых частых причин внезапной смерти больных с инфарктом миокарда, ИБС, гипертонией, миокардитами, аортальными пороками сердца из-за неэффективности гемодинамики.
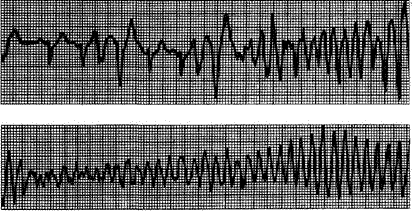
Рис 25. Фибрилляция и трепетание желудочков.
СИНОАТРИАЛЬНАЯ БЛОКАДА – это нарушение проведения электрического импульса от синусового узла к предсердиям. Такая блокада часто возникает при воспалительных и дегенеративных изменениях в предсердиях в области синусового узла. На ЭКГ – периодические выпадения отдельных сердечных циклов (P – QRST), увеличение в момент выпадения сердечных циклов паузы между двумя соседними зубцами Р или R почти в 2 раза (реже в 3 или 4 раза) по сравнению с обычными интервалами Р-Р или R-R (рис. 26).
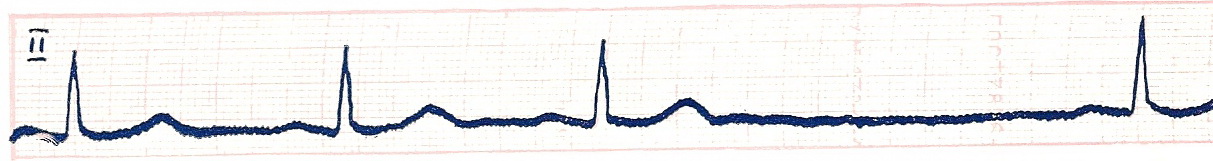
Рис 26. СА-блокада.
ВНУТРИПРЕДСЕРДНАЯ БЛОКАДА – это нарушение проведения электрического импульса по проводящей системе предсердий. На ЭКГ – увеличение продолжительности зубца Р более 0,11 с. и расщепление зубца Р (рис. 27).

Рис 27. Внутрипредсердная блокада.
АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА – это нарушение проведения электрического импульса от предсердий к желудочкам.
АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА І СТЕПЕНИ – характеризуется замедлением предсердно-желудочковой проводимости, что на ЭКГ проявляется постоянным удлинением интервала Р-Q (R) более 0,20 с (рис. 28).

Рис 28. АВ-блокада I степени.
АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА II СТЕПЕНИ – характеризуется периодически возникающим прекращением проведения отдельных электрических импульсов от предсердий к желудочкам. Различают три типа атриовентрикулярной блокады II степени:
I тип (тип I Мобитц). При I типе блокады II степени наблюдается постепенное, от одного комплекса к другому, замедление проводимости по АВ-узлу, вплоть до полной задержки одного (редко двух-трех) электрических импульсов. На ЭКГ можно заметить при этом постепенное удлинение интервала Р-Q (R) с последующим выпадением желудочкового комплекса QRST. Периоды постепенного увеличения интервала P – Q с последующим выпадением желудочкового комплекса называются периодами Самойлова – Венкебаха (рис. 29).
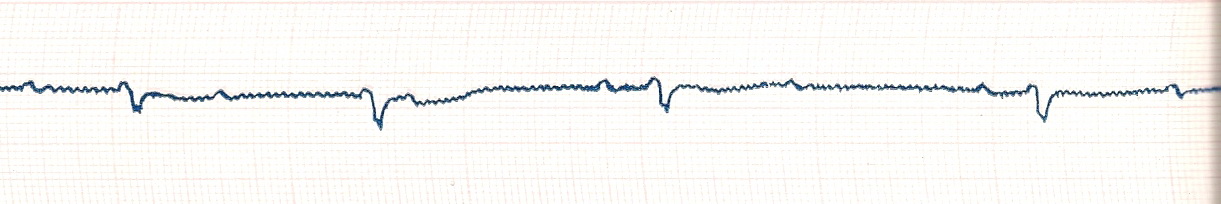
Рис 29. АВ-блокада II степени I тип.
II тип (тип II Мобитц). При II типе атриовентрикулярной блокады II степени выпадение отдельных желудочковых сокращений не сопровождается постепенным удлинением интервала P-Q (R), который остается постоянным (нормальным и удлиненным). Выпадение желудочковых комплексов может быть регулярным или беспорядочным, комплексы QRS могут быть расширены и деформированы.
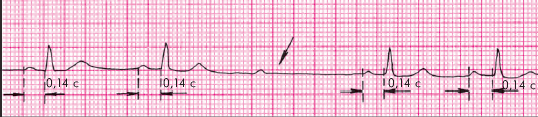
Рис 30. АВ-блокада II степени II тип.
III тип атриовентрикулярной блокады II степени получил названия неполной, прогрессирующей или далеко зашедшей атриовентрикулярной блокады. При высокой степени неполной атриовентрикулярной блокады на ЭКГ выпадает либо каждый второй (2:1), либо подряд два и более желудочковых комплексов (блокады 3:1, 4:1 и т.д.). Это приводит к резкой брадикардии, на фоне которой могут возникнуть расстройства сознания (головокружение, потеря сознания и т.д.).
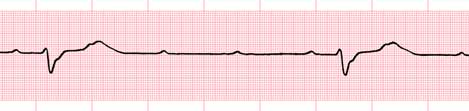
Рис 31. АВ-блокада II степени III тип.
АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА III СТЕПЕНИ (полная АВ - блокада) – характеризуется полным прекращением проведения импульса от предсердий к желудочкам, в результате чего предсердия и желудочки возбуждаются и сокращаются независимо друг от друга. Предсердия возбуждаются регулярными импульсами, исходящими из синусового узла или предсердий, обычно с частотой 70-80 в минуту. Источниками возбуждения желудочков служат АВ-соединение или проводящая система желудочков, т.е. эктопические центры автоматизма II или III порядка. Как правило, желудочки возбуждаются при этом регулярно, но с более низкой частотой (от 60 до 30 ударов в минуту). На ЭКГ при атриовентрикулярной блокаде III степени определяется полное разобщение деятельности предсердий и желудочков: зубцы Р могут регистрироваться в самые различные моменты систолы и диастолы желудочков, иногда наслаиваясь на комплекс QRS или зубцы Т и деформируя их (рис. 32). На ЭКГ нельзя обнаружить известной нам закономерной взаимосвязи комплексов QRS и всегда предшествующего им зубца Р. Это является главным признаком полной АВ – блокады. В большинстве случаев интервалы Р – Р и R – R постоянны, но интервалы R – R больше, чем Р – Р.

Рис 32. АВ-блокада III степени.
СИНДРОМ МОРГАНЬИ – АДАМСА – СТОКСА (АВ – блокада II и III степени) часто сопровождается выраженными гемодинамическими нарушениями, обусловленными снижением минутного объёма крови и гипоксией органов, в первую очередь головного мозга. Если асистолия длится дольше 10–20 с, больной теряет сознание, развивается судорожный синдром. Такие приступы получили название приступов Морганьи – Адамса – Стокса. Прогноз у больных плохой, поскольку каждый из этих приступов может закончиться летальным исходом.
БЛОКАДА ПРАВОЙ НОЖКИ ПУЧКА ГИСА – полностью прекращается проведение возбуждения по правой ветви пучка Гиса. При полной блокаде правой ножки пучка Гиса на ЭКГ – в отведениях V1,V2 комплексы QRS типа rSR или rsR, имеющих М – образный вид, причем R>r; в левых грудных отведениях (V5, V6) и в отведениях I, aVL уширенный, нередко зазубренный зубец S; увеличение длительности (ширины) комплекса QRS более 0,12 с, наличие в V1 депрессии сегмента ST с выпуклостью, обращенной вверх и отрицательный или двухфазный зубец Т (рис. 33).
При неполной блокаде правой ножки пучка Гиса – в отведении V1 комплекс QRS типа rSr или rSR , а в отведениях I и V6 - слегка уширенного зубца S, длительность комплекса QRS 0.09 – 0.11 с.
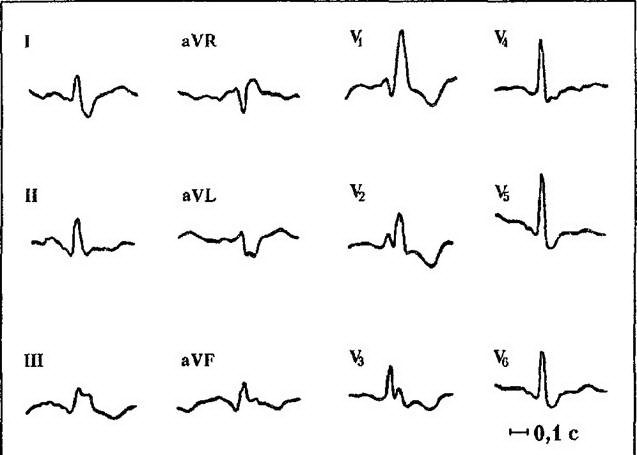
Рис 33. Блокада правой ножки пучка Гиса.
БЛОКАДА ЛЕВОЙ НОЖКИ ПУЧКА ГИСА – характеризуется нарушением проведения электрического импульса по основному стволу ножки пучка до её разделения на две ветви либо одновременным поражением левой передней и левой задней ветвей пучка Гиса. На ЭКГ признаками полной блокады левой ножки пучка Гиса являются: наличие в отведениях I, aVL, V5,V6 уширенных, деформированных желудочковых комплексов типа R с расщеплённой или широкой вершиной; наличие в отведениях III, aVF,V1,V2 уширенных деформированных желудочковых комплексов, имеющих вид QS или rS с расщеплённой или широкой вершиной зубца S; увеличение длительности комплекса QRS более 0,12 с; наличие в отведениях I, aVF,V5,V6 дискордантного по отношению к QRS смещения сегмента S–T и отрицательных или двухфазных зубцов Т.
При неполной блокаде левой ножки пучка Гиса – в отведениях I, aVL, V5,V6 высокие уширенные, иногда расщеплённые зубцы R; в отведениях III,aVF,V1,V2 расширенные и углубленные комплексы типа QS или rS; увеличение длительности QRS до 0,10 – 0,11 с.
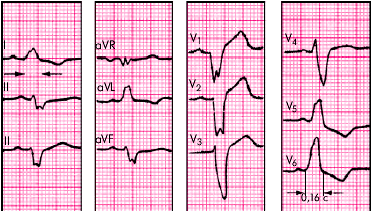
Рис 34. Блокада левой ножки пучка Гиса.
СИНДРОМ ВОЛЬФА – ПАРКИНСОНА – УАЙТА – обусловлен наличием дополнительных аномальных путей проведения электрического импульса от предсердий к желудочкам (так называемые пучки Кента). При этом возбуждение проводится от предсердий к желудочкам как по обычному пути – АВ-узлу и пучку Гиса, так и по дополнительному аномальному пучку Кента. А так как пучок Кента проводит электрические импульсы гораздо быстрее, чем АВ-узел, то возбуждение желудочков при синдроме WPW начинается почти сразу после деполяризации предсердий. Это ведёт к резкому укорочению интервала P - Q, менее 0.12 с, что является одним из важнейших признаков преждевременного возбуждения желудочков (рис. 35). Затем волна возбуждения медленно распространяется необычным путём по базальной части желудочка и это способствует появлению на ЭКГ дополнительной волны возбуждения желудочков – Δ-волны, которая является вторым важным признаком синдрома WPW. Также характерно увеличение продолжительности и небольшая деформация комплекса QRS.

Рис 35. WPW-синдром.
ЭКГ ПРИ МИОКАРДИТАХ – изменяется конечная часть желудочкового комплекса (снижение сегмента ST и формирование сглаженного или отрицательного зубца Т) и появляются различные нарушения ритма и проводимости.
ЭКГ ПРИ ПЕРИКАРДИТАХ – конкордантный подъём сегмента ST во многих отведениях при отсутствии зубца Q и значительное снижение вольтажа ЭКГ (при появлении экссудата).
ЭКГ ПРИ ОСТРОМ ЛЕГОЧНОМ СЕРДЦЕ – возникает при резком повышении давления в легочной артерии и значительном увеличении нагрузки на правые отделы сердца при ТЭЛА, тяжёлом приступе бронхиальной астмы, спонтанном пневмотораксе, тяжёлой пневмонии и т. д. На ЭКГ появляются: синдром TIII – QIII - SI (QRIII, RSI, отрицательный TIII); подъём сегмента ST в отведениях III, aVF, V1, V2 и дискордантное снижение сегмента ST в отведениях I, aVL, V5, V6; отрицательные зубцы Т в отведениях III, aVF, V1, V2. Признаки перегрузки правого предсердия (Р - pulmonale) в отведениях III, II, aVF. Может появиться полная или неполная блокада правой ветви пучка Гиса. При улучшении состояния пациента наблюдается быстрая положительная динамика указанных изменений.
|
 Скачать 1.87 Mb.
Скачать 1.87 Mb.