Одним з головних та найважливіших завдань держави є охорона життя та збереження здоровя громадян у процесі виконання трудової діяльності
 Скачать 3.48 Mb. Скачать 3.48 Mb.
|
Зрозуміло, що кожна клінічна кафедра має свої особливості, які власне і визначають необхідний перелік приміщень та їх розміри. При цьому доцільно забезпечити потрібне оптимальне співвідношення між кількістю студентів та кількістю ліжок (бажано 1:1,5, але не більш ніж 1,5:4). Доцільним з гігієнічної та технологічної точки зору слід вважати розташування кафедральних приміщень в окремому функціональному блоці, що безпосередньо з’єднаний з відповідними профільними відділеннями (рис. 26). У разі розташування декількох клінічних кафедр на базі однієї багатопрофільної лікарні можна передбачити ряд спільних (міжкафедральних) приміщень: гардеробні, санітарний пропускник, студентська їдальня та буфет, лекційна аудиторія тощо. 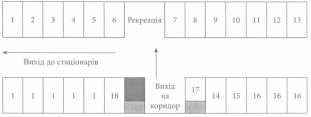 Рис. 26. Варіант розташування приміщень клінічної кафедри 1 - навчальні кімнатиу 2 - кімната для самостійної роботи студентів, З - навчальний кабінет підвищення кваліфікації лікарів (викладачів)у 4 - асистентська, 5 - доцентська, б - музей (бібліотека)у 7 - навчально-методичний кабінет, 8 - кабінет завідувача навчальної частини, 9 - навчальна лабораторія, 10 - матеріальна, 11 - кімната для зберігання демонстраційних матеріалів, 12 - наукова лабораторія, 13 - кімната відпочинку викладачів, 14 - кабінет завідувача кафедри, 15 - аспірантська (ординаторська, магістрантська), 16 - тематична лабораторія, 17 - гардероб, 18 - санітарний блок. Для кафедр хірургічного профілю доцільно мати операційні з облаштованими галереями (спостережницькими) за ходом операцій, а ще краще - з телекамерами та замкнутим кабельним телебаченням клініки (кафедри). Таке устаткування сприяє забезпеченню найбільш оптимального спостереження за ходом операцій та збереженню чистоти повітря операційної тощо. He можна не звернути увагу і на те, що на кафедри клінічного профілю студенти приходять практично не маючи досвіду роботи в лікувально-профілактичних закладах. Тому на кожній кафедрі вже на першому занятті необхідно викласти найбільш нагальні питання з безпеки перебування, охорони праці та дотримання вимог чистоти і стерильності. Більш детально ці питання буде висвітлено у наступному розділі. Розділ 6. Особливості праці лікарів різних спеціальностей та основні шляхи профілактики негативного впливу чинників виробничого середовища Гігієна та охорона праці лікарів різних спеціальностей Останні десятиліття характеризуються значними досягненнями медичної науки і техніки. Подальшого розвитку набувають медична інженерія та біотехнологія, широко впроваджуються у медичну практику лазерне випромінювання та ультразвук, все більшого застосування набувають джерела іонізуючого випромінювання. Суттєво збільшується арсенал ліків, передусім антибіотиків, а також мийних і дезінфікуючих препаратів. У зв’язку з цим, у досить серйозній мірі змінюється зміст, характер і особливості праці як лікарів, так і середнього медичного та допоміжного персоналу. З іншого боку - і це не можна залишити поза увагою - такі зміни, як правило, призводять до відчутного зростання рівня нервового, психічного та розумового напруження, адже великі обсяги інформації внаслідок використання різноманітних діагностичних, переважно комп’ютерних, систем вимагають від лікаря формування здатності приймати за короткий термін відповідні, іноді надзвичайно відповідальні, рішення щодо встановлення вірного діагнозу, визначення адекватної тактики лікування тощо. Слід зауважити, що ці, порівняно нові, проблеми не відсунули на другий план і такі традиційні проблеми організації праці лікарів, як подолання внутрішньолікарняних інфекцій, запобігання травматизму, алергізації і забруднення повітря тощо. Отже, праця медичних працівників - це виключно особливий вид трудової діяльності людини. Більше того, серед абсолютної більшості інтелектуальних професій професія лікаря залишається однією з найбільш небезпечних. Визначаючи особливості охорони праці лікарів різних спеціальностей, слід зауважити, що існує цілий ряд негативних чинників, котрі в однаковій мірі характерні для будь-якої медичної спеціальності. До їх числа, насамперед, необхідно віднести: високе нервово-емоційне, психічне та розумове напруження, пов’язане з почуттями співпереживання, відповідальності за здоров’я та жиТтя хворого; контакт з інфекційними агентами, небезпека зараження або травматизації під час проведення маніпуляцій, обстежень, оперативних втручань, перебування в середовищі, де мешкають носії та переносники захворювань; несприятливе за своїми хімічними та фізичними властивостями навколишнє середовище безпосередньо на робочому місці (дискомфортний мікроклімат, атмосферний тиск, який часто змінюється, забруднення повітря та предметів лікарськими, анестезу- вальними, дезінфекційними та іншими хімічними речовинами, вплив іонізуючих випромінювань, електромагнітних полів радіочастот, квантових (лазерного тощо) випромінювань, ультразвуку, шуму, вібрації та інших несприятливих фізичних чинників); вимушене положення тіла, виражене зорове напруження, фізичні навантаження під час виконання більшості маніпуляцій та оперативних втручань, відсутність достатніх умов для короткочасного відпочинку протягом періоду виробничої зміни; порушення оптимальної з фізіологічної точки зору структури режиму дня, що пов’язані з працею у позаробочий та нічний час, із станом емоційного напруження, яке утруднює повне відключення від професійних справ після завершення робочого дня. Дані численних досліджень доводять, що в реальних умовах здійснення професійної діяльності медичного персоналу (як лікарів, так і молодших та середніх медичних працівників) ці шкідливості можуть сягати значних величин. Так, наприклад, в операційних температура повітря може досягати 28-30 °С і більше, відносна вологість повітря - 85-90 %, створюючи для оперуючої бригади умови вираженого теплового дискомфорту. Значне перевищення допустимих концентрацій вмісту медикаментозних препаратів може спостерігатися у процедурних кабінетах, аптечних приміщеннях тощо. Можливість інфікування під час проведення розтину померлих та досліджень біопсійного матеріалу, а також контакти із шкідливими для організму речовинами (формаліном, хлороформом, ксилолом, бензолом, барвниками тощо) є невід’ємними супутниками діяльності лікаря в патологоанатомічному відділенні. Таке становище зумовлює високий рівень захворюваності серед медичних працівників, у структурі якої переважають ішемічна хвороба серця, гіпертонічна хвороба, алергічні та гінекологічні захворювання, ускладнення вагітності та післяопераційного періоду, хвороби опорно-рухового апарату, порушення зору і слуху тощо. В той же час не можна не відзначити, що різні професійні групи медичних працівників відрізняються одна від одної як рівнем захворюваності, так і особливостями розподілу хвороб. Так, наприклад, встановлено, що ускладнення вагітності (пізній токсикоз), патологія пологів (передчасні пологи, кровотечі тощо) у жінок-хірургів та анестезіологів зустрічаються в 2-3 рази частіше, ніж у жінок, які працюють лікарями- лаборантами. Отже, існують певні, іноді досить виражені, особливості праці лікарів різних спеціальностей. Розглянемо деякі з них. Лікар терапевтичного і педіатричного профілю та лікар загальної практики - сімейний лікар. Абсолютна більшість хворих з будь-якими початковими проявами погіршання стану здоров’я звертаються спочатку до лікаря-терапевта або лікаря загальної практики - сімейного лікаря. Відповідно, серед таких пацієнтів можуть бути хворі на туберкульоз та інші інфекційні захворювання, в тому числі і особливо небезпечні. Отже, медичне обстеження таких відвідувачів є вельми небезпечним для лікаря. He можна не звернути увагу і на те, що, за даними спеціальних досліджень, у понад 70 % лікарів загальної практики та дільничних терапевтів та у понад 75 % терапевтів швидкої медичної допомоги умови праці слід вважати несприятливими (велика кількість пацієнтів, шум, вібрація, складності обстеження хворого на дому тощо). Причому найбільш несприятливими є умови здійснення професійної діяльності дільничного педіатра (велика кількість викликів, недостатній рівень санітарної культури багатьох сімей тощо). Лікар хірургічного профілю. Тривале вимушене положення тіла, передусім, статичне навантаження нижніх кінцівок внаслідок того, що за операційним столом тривалість робочого часу становить у отоларингологів - 94 %, у акушерів-гінекологів - 83 %, у хірургів - 77 % від тривалості робочого дня, - призводить до появи таких негативних зрушень, як плоскостопість, варикозне розширення вен тощо, а у отори- ноларингологів, які велику частку операцій проводять сидячи, - до порушень кровообігу нижніх кінцівок, органів малого тазу, функції хребта тощо. Хірурги, як правило, використовують велику кількість дезінфікуючих та мийних матеріалів (йод, спирт, препарати хлору та ін.), що може призводити до пошкоджень шкіри рук, виникнення дерматозів, екзем тощо. Повітря операційних блоків містить надлишкову кількість хімічних речовин як внаслідок використання мийних та дезінфікуючих препаратів, так і в результаті застосування наркотичних та знеболюючих засобів. Вельми імовірним є поєднання цих шкідливостей з високим рівнем бактеріального забруднення як повітря, так і рук, підвищеним ризиком травматизму та імовірним розвитком ускладнень від його наслідків (стафілокок, збудники правцю та ін.). Якщо до цього додати велике зорове напруження та виражене розумове навантаження, необхідність обережності і, водночас, рішучості, слід погодитися, що охорона праці лікаря хірургічного профілю, безсумнівно, має винятково важливе значення. Лікар-інфекціоніст (а також фтизіатр, паразитолог, дерматовенеролог, епідеміолог, санітарний лікар тощо). Слід визначити, що праця лікарів-інфекціоністів дуже близька до роботи лікарів терапевтичного профілю, однак шкідливостей у ній значно більше. В першу чергу, цей факт зумовлений імовірно більш високим ризиком для інфекціоніста самому захворіти тими ж хворобами, що й пацієнти, і особливо повітряно-крапельними інфекціями, антропонозними та зоонозними хворобами. Тому лікарям подібного профілю доводиться використовувати мийні та дезінфікуючі засоби, спецодяг (наприклад, протичумні костюми), приймати участь у проведенні дезінфекційної обробки, щеплень та інших карантинних (протиепідемічних) заходів. Відповідно такі лікарі, окрім ризику набути якогось інфекційного захворювання, більш схильні до виникнення алергічних захворювань. У своїй роботі лікар-інфекціоніст має постійно турбуватися про суворе дотримання таких вимог, як забезпечення відповідного порядку прийому інфекційних хворих, проведення санітарної обробки хворих, здійснення адекватного розподілу хворих за відділеннями та палатами, дотримання належного протиепідемічного стану відділень, предметів догляду за хворими, інвентарю, обладнання та посуду, встановлення певного порядку надання дозволів на відвідування хворих та догляду за ними, диспансерного обліку та виписки хворих із стаціонарних відділень, охорона довкілля від забруднень збудниками інфекційних захворювань тощо. He слід вважати, що суворе дотримання наведених вище вимог стосується тільки лікаря-інфекціоніста або медичного персоналу, що працює в інфекційних відділеннях- їх дотримання є обов’язковими для лікаря будь-якого фаху. Однак порушення хоча б однієї вимоги саме лікарем-інфекціоністом може призвести до інфікування не тільки медичного персоналу, але й інших хворих та членів їх сімей, може зумовити появу не тільки ендемічних спалахів, але й власне епідемій та пандемій. Лікар-стоматолог. Лікар-стоматолог у більшості випадків працює в поліклінічних умовах, приймаючи за зміну до 25 і більше хворих. На жаль, сьогодні більшість відвідувачів стоматологічних кабінетів з’являються на прийом не лише для здійснення профілактичних оглядів, але й через хвороби зубів або ротової порожнини, що існують вже досить тривалий час. Крім того, не можна гарантувати, що такі відвідувачі мають лише стоматологічні захворювання. Отже, лікар-стоматолог має високий ризик бути інфікованим від пацієнта, передусім, повітряно-крапельними інфекціями. У структурі негативних чинників, що властиві для праці лікаря-стоматолога, значне місце також займають фізичні та хімічні чинники. В першу чергу, на чільне місце виходить вимушена робоча поза із відповідним статичним та м’язовим навантаженням. Стоматологи-терапевти під час здійснення професійної діяльності змінюють положення тіла залежно від характеру лікування і відповідного положення самого хворого, проте найчастіше працюють у робочій позі “сидячи”. Натомість найбільш характерною робочою позою для стоматологів-хірургів та стоматологів-ортопедів є робоча поза “стоячи”. Важко визначити, яке положення тіла є найменш зручним та фізіологічним, адже велике значення має тривалість та важкість виконуваних робіт. Наприклад, праця у нахиленому положенні з випростаними руками сприяє формуванню порушень постави і, зокрема, кіфозу. Тривале стояння зумовлює появу болю в ділянці м’язів спини, попереку, шиї та плечей, викликає появу застійних явищ в органах малого тазу і судинах ніг, може призвести до плоскоспопості та варикозного розширення вен. Зрозуміло, що такі незручності та їх наслідки характерні не тільки для стоматологів, але й для інших фахівців, які здійснюють хірургічні види медичної діяльності (торакальна та абдомінальна хірургія тощо). Під час лікування зубів стоматологам доводиться виконувати складні операції під суворим контролем зору, що зумовлює значне навантаження на зорову сенсорну систему. Зовсім не другорядне значення мають шум, вібрація та ультрафіолетове випромінювання (стерилізація інструментів). Повітря робочої зони лікаря-стоматолога містить цілий ряд шкідливих хімічних речовин: пари ртуті внаслідок приготування та використання амальгами, досить значний перелік парів, зумовлених використанням надзвичайно широкого спектру знеболюючих, антибактеріальних, дезінфікуючих та мийних препаратів тощо. Лікар-рентгенолог (радіолог). Широке застосування джерел іонізуючого випромінювання вимагає винятково суворого дотримання відповідних норм і правил у ході здійснення професійної діяльності лікарів-рентгенологів та лікарів радіологічних відділень. Такі вимоги зумовлені винятково шкідливою дією радіації на людину, що може призвести до виникнення променевої хвороби та онкологічних захворювань, вплинути на спадковість та імунний стан організму. Крім того, в роботі лікарів зазначеного фаху відчутним є велике зорове напруження, яке зумовлено потребою в адаптації до різних рівнів освітлення, високим навантаженням на акомодаційний апарат, необхідністю розрізнення кольорів тощо. За таких умов цей вид праці має бути всебічно регламентованим та мати певну специфіку щодо планування та реалізації заходів з охорони та безпеки професійної діяльності. Адже біологічна дія іонізуючого випромінювання, на відміну від інших негативних виробничих чинників, характеризується невідчутністю впливу на організм людини, яка не має органів чуття, що сприймали б іонізуюче випромінювання, наявністю певного латентного періоду прояву біологічного ефекту та здатністю до накопичення поглинутих доз, що неминуче з часом призводить до підсумування ефектів опромінення. За таких умов головними наслідками впливу іонізуючого випромінювання на медичний персонал слід вважати наступні патологічні зрушення: соматичні: гостра та хронічна променева хвороба, опіки, катаракта; сомато-стохастичні: онкогенез, скорочення тривалості життя; генетичні: генні мутації, хромосомні аберації. Відповідно робота лікарів-рентгенологів, радіологів та інших фахівців, що працюють з джерелами іонізуючих випромінювань, має базуватися на винятково суворому дотриманні належних вимог з охорони праці і норм радіаційної безпеки (НРБУ-97 та ОСПУ-01). Загалом, ураховуючи досить високий рівень захворюваності серед медичних працівників для послаблення впливу негативних виробничих чинників на їх здоров’я та запобігання їх виникненню під час здійснення трудової діяльності, необхідним є запровадження цілеспрямованої системи профілактичних заходів, до структури якої мають бути віднесені професійний відбір, а також заходи законодавчого та адміністративно-організаційного змісту. Професійний відбір. Для залучення до медичної дяльності (особливо до тих її видів, що пов’язані з підвищеним професійним ризиком) абсолютно недостатньо лише прагнення людини до оволодіння тією чи іншою професією. Для цього, крім відповідних вихідних загальноосвітніх та спеціальних знань, необхідні міцне фізичне та психічне здоров’я, необтяжена спадковість, здатність долати значні фізичні та психічні навантаження, розвинуте почуття милосердя та співпереживання, готовність до самопожертви та багато інших особистісних якостей. Тому нині встановлено перелік загальних медичних протипоказань щодо допущення до роботи в закладах охорони здоров'я, діяльність в яких пов’язана з дією несприятливих професійних чинників. До їх числа відносять: природжені аномалії органів з вираженою недостатністю їх функцій; органічні захворювання центральної нервової системи із стійко вираженим порушенням функцій; епілепсія з частими нападами та зміною особистості; захворювання ендокринної системи з вираженим порушенням функцій; злоякісні новоутворення; виражені форми хвороб крові та кровотворних органів; гіпертонічна хвороба II-III стадії; хвороби серця з недостатністю кровообігу; хронічні захворювання легенів з вираженою легенево-серцевою недостатністю та схильністю до кровотеч; бронхіальна астма важкого перебігу з вираженими порушеннями кровообігу; активні форми туберкульозу будь-якої локалізації; виразкова хвороба шлунка та дванадцятипалої кишки з частими загостреннями або схильністю до ускладнень; цирози печінки, активні хронічні гепатити та ураження жовчовивідних шляхів з важкими нападами; хронічні панкреатити, гастроентерити та коліти з частими загостреннями; хронічні захворювання нирок з явищами ниркової недостатності, сечокам’яна хвороба з частими нападами або ускладненнями; колагенози; захворювання суглобів з частими загостреннями або зі стійким порушенням функцій; стійке порушення менструальної функції; вагітність і період лактації, патологія вагітності (невиношування і антенатальне ушкодження плода) у жінок дітородного віку, хронічні запальні захворювання матки та придатків з частими загостреннями; захворювання зорового нерва і сітківки; анофтальм; глаукома. Крім того, з урахуванням специфіки умов праці та наявності певних професійних шкідливостей, властивих для деяких спеціалізованих відділень, визначено перелік додаткових медичних протипоказань до роботи в цих підрозділах. Так, для персоналу інфекційних і туберкульозних лікарень та відділень, протитуберкульозних диспансерів, пологових будинків, санаторіїв-профілакторіїв, науково- дослідних інститутів, бактеріологічних лабораторій та лепрозоріїв як такі необхідно визначити: алергічні захворювання; хронічний бронхіт, що часто загострюється, хронічна пневмонія, бронхіальна астма; гострий коліт та виражений хронічний коліт, що часто рецидивує; кандидоз та інші мікози; хронічні захворювання сечовивідних шляхів; хронічні субатрофічні зміни верхніх дихальних шляхів зі схильністю до атрофії, гіперпластичний ларингіт, озена. Для персоналу психіатричних, психоневрологічних і наркологічних лікарень, клінік, диспансерів та санаторіїв, а також лікувально-виробничих (лікувально-трудових) майстерень додатково встановлені такі протипоказання: хронічні субатрофічні зміни верхніх дихальних шляхів зі схильністю до атрофії, озена, викривлення носової перегородки з порушенням функції носового дихання; порушення функції нюхового аналізатора (аносмія); порушення функції вестибулярного апарату; алергічні захворювання; хронічні захворювання передньої камери очного яблука, повік, кон’юнктиви, рогівки, сльозовивідних шляхів; виражена вегетативна дисфункція; наркоманії, токсикоманії, в тому числі хронічний алкоголізм. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
