РУКОВОДСТВО ПО ОБЩЕЙ ХИРУРГИИ. Руководство по общей хирургии Учебное пособие. М. Оао Издательство Медицина
 Скачать 9.28 Mb. Скачать 9.28 Mb.
|
|
Лечение больных с флегмонами осуществляют только в условиях стационара; амбулаторное лечение недопустимо. Лишь в начальной стадии флег- 431 моны (стадия серозного воспаления) допустимо консервативное лечение. Оно включает постельный режим, иммобилизацию конечности. Основу консервативной терапии составляет применение антибиотиков. Назначают 1—2 препарата широкого спектра действия в максимальных дозах, используя внутривенное, внутримышечное либо регионарное введение. Показано введение протеолитических ферментов (трипсин или химотрипсин по 5— 10 мл 2 раза в сутки внутримышечно). Местно применяют «сухое тепло» (УВЧ, соллюкс). Одновременно назначают противовоспалительные, сердечные средства, а при явлениях интоксикации — обильное питье, дезинтокси-кационную терапию. Отсутствие положительной динамики болезни в течение 1—2 сут консервативного лечения является показанием к оперативному вмешательству. На стадии гнойно-некротического воспаления показано неотложное оперативное вмешательство; отсрочка его недопустима. Операцию выполняют под общим обезболиванием (местное обезболивание возможно как исключение при хирургическом лечении ограниченных подкожных флегмон). Производят вскрытие и хирургическую обработку флегмоны. Анатомически обоснованный разрез должен обеспечивать полноценную ревизию тканей в очаге воспаления и проведение адекватной хирургической обработки раны. При обширных флегмонах нередко требуется несколько параллельных разрезов. Хирургическая обработка включает эвакуацию гнойного экссудата, иссечение некротизированных и пропитанных гноем участков клетчатки и фасций, вскрытие и санацию гнойных затеков, дополнительную санацию раны с применением ультразвука, вакуумирования, пульсирующей струи антисептика или с обильным промыванием раствором антисептика. Операция завершается дренированием раны и наложением повязки с мазью на водорастворимой основе, либо с сорбентом, либо с протеолитическим ферментом или раствором антисептика. После адекватной по объему операции обычно быстро снижается температура, улучшается общее состояние, стихают местные симптомы воспаления, что позволяет использовать ранний вторичный шов. В специализированных лечебных учреждениях после вскрытия и хирургической обработки флегмон, вызванных гноеродной микрофлорой, допускается проведение проточно-аспирационного дренирования с наложением первичного шва на операционную рану. Однако при сложной конфигурации гнойной полости, нерадикальной хирургической обработке раны, а также при анаэробной этиологии флегмоны наложение первичного шва категорически запрещается. Особенностью оперативного вмешательства при флегмоне новорожденных является нанесение множественных разрезов (насечек) не только в зоне поражения, но и обязательно на границе со здоровыми участками, а также захватывая 1,5—2 см здоровой поверхности. Это позволяет уменьшить отек в пограничной зоне и отграничить распространение процесса. Спустя 6—8 ч после операции выполняют перевязку, во время которой оценивают динамику процесса. Если отмечается дальнейшее распространение очага, немедленно вновь наносят множественные мелкие разрезы, также захватывая здоровые участки кожи. При тяжелой форме прогрессирующей флегмоны, безуспешности оперативного и общего лечения в связи с угрозой для жизни больного показана ампутация конечности. В послеоперационном периоде обязательно применяют антибиотики; их выбор и сочетание зависят от предполагаемого возбудителя или его точной идентификации. Коррекцию антибиотикотерапии проводят после получения результатов бактериологического исследования. При выраженных яв- 432 лениях интоксикации назначают инфузионную терапию, проводят детокси-кацию с использованием форсированного диуреза, гемосорбции, плазмафе-реза; по показаниям переливают кровь, ее компоненты, проводят иммунотерапию. Первые после операции перевязки нередко требуют общей анестезии. Во время перевязки необходимо тщательно осмотреть рану, выявить и санировать все гнойные затеки, повторно обработать раневую поверхность ультразвуком, струей антисептика. После полного очищения раны накладывают вторичный шов, а при обширных дефектах кожи выполняют аутодермопластику. Прогноз зависит от своевременности лечения и степени развития септических явлений. При ограниченной форме подкожной флегмоны прогноз обычно благоприятный. При прогрессирующей флегмоне, тяжелых осложнениях ее и при локализации флегмоны на лице прогноз серьезен. 17.3. Гнойные заболевания клетчаточных пространств 17,3.1. Флегмона шеи Флегмона шеи нередко развивается в связи с наличием очагов инфекции в кариозных зубах, при ангине, фарингите, ларингите, тиреоидите, гнойных заболеваниях слюнных желез, кожи лица и волосистой части головы, детских инфекционных болезнях, а также при ранении пищевода, глотки, гортани. Флегмона шеи может локализоваться в любом клетчаточном пространстве ее. Обычно протекает остро, за исключением так называемой деревянистой флегмоны Реклю. Особенности анатомического строения шеи способствуют быстрому распространению гнойного процесса с одного клетча-точного пространства на другие и даже на средостение, в полость черепа, подмышечную ямку, подключичную ямку, на переднюю грудную стенку. Так, гнойный процесс, локализующийся между поверхностной и собственной фасциями, может спуститься ретромамиллярно; процесс, развившийся между висцеральным и париетальным листками внутришейной фасции, — распространиться в загрудинное пространство и средостение, а процесс, локализующийся между висцеральным листком внутришейной фасции и предпозвоночной фасцией, — в заднее средостение. При поражении клетчатки сосудисто-нервного пучка гной распространяется в средостение, а также в подключичную и подмышечную области. Клиническая картина. Особенности клинического течения флегмон шеи зависят от локализации процесса и определяют выбор метода оперативного вмешательства. Поверхностная (подкожная) флегмона шеи проявляется гиперемией, болезненностью и отечностью кожи. Повышаются местная температура и температура тела. Гнойный очаг локализуется, как правило, под подкожной мышцей шеи, плотно соединяющейся с кожей. Поверхностную флегмону шеи вскрывают поперечным или продольным разрезом, проведенным до собственной фасции шеи, и дренируют. С целью профилактики воздушной эмболии следует щадить наружную яремную вену, лежащую под кодкожной мышцей. Флегмона ложа грудино-ключично-сосцевидной мышцы часто возникает вследствие мастоидита. Она проявляется выраженным болевым синдромом и припухлостью (колбасовидным набуханием) в области мышцы. Голова 433 больного сначала наклонена в сторону поражения, а в дальнейшем при расплавлении мышцы принимает нормальное положение (симптом Войно-Ясенецкого). Фасция, окружающая мышцу, долго препятствует распространению гноя. При разрушении переднего листка фасции гной распространяется под подкожную мышцу шеи, при разрушении заднего листка — в сосудистое и предвисцеральное клетчаточные пространства и далее в средостение. Гнойный очаг вскрывают продольным разрезом над пораженной мышцей, щадя наружную яремную вену. Флегмона надгрудинного клетчаточного пространства возникает вследствие лимфаденита или остеомиелита рукоятки грудины. Проявляется болезненной припухлостью и сглаженностью контуров в области яремной вырезки грудины, наличием так называемого воспалительного воротника. При разрушении передней стенки надгрудинного клетчаточного пространства гной проникает в подкожную клетчатку. Большую опасность представляет разрушение задней фасциальной стенки, при котором гнойный процесс может проникнуть за грудину и далее в средостение. Гной распространяется также по ходу передних яремных вен под нижние отделы грудино-ключично-сосцевидных мышц и далее в средостение, в надключичную и подмышечную области. Поэтому ранняя операция при такой флегмоне служит профилактикой тяжелейших гнойных осложнений. Подчелюстная и подбородочная флегмоны проявляются припухлостью и резкой болезненностью в соответствующей области, усиливающейся при открывании рта и жевании, наличием гнилостного запаха изо рта. При флегмоне подчелюстной области процесс может локализоваться в подкожной клетчатке или толще подчелюстной железы и сопровождаться ознобом, резкой интоксикацией, гектической лихорадкой. Флегмона клетчаточного пространства сосудисто-нервного пучка шеи возникает чаще при ангине. Она проявляется резкой болезненностью по ходу грудино-ключично-сосцевидной мышцы, в области которой определяется плотная припухлость, положительным симптомом Войно-Ясенецкого. Гной скапливается в фасциальном влагалище сосудисто-нервного пучка, откуда он может непосредственно перейти в средостение, а при разрушении фасциальной стенки влагалища — в предвисцеральное и позадивисце-ральное пространства. Разрушая фасциальное влагалище по заднему краю грудино-ключично-сосцевидной мышцы, гной распространяется в надключичную область. Опасными осложнениями этой флегмоны являются аррозия крупных сосудов с профузным кровотечением и тромбоз внутренней яремной вены. Вследствие давления воспалительного инфильтрата на гортань, глотку и пищевод нередко наблюдаются расстройства дыхания и глотания. При флегмоне предвисцерального пространства гнойный процесс локализуется между трахеей и гортанью сзади грудиноподъязычных и спереди грудинощитовидных мышц. На передней поверхности шеи развивается болезненная припухлость, голова больного несколько запрокинута назад, движения резко болезненны; часто наблюдаются расстройства дыхания и глотания, цианоз лица. Флегмона позадивисцерального пространства чаще развивается при ранении и закрытых повреждениях пищевода (инструментальные исследования, инородные тела). Возникнув в параэзофагеальной клетчатке, гнойно-некротический процесс в связи с высокой вирулентностью микрофлоры (часто это неклостридиальные анаэробы) быстро распространяется в средостение, нередко осложняясь аррозивным кровотечением из сонной артерии и остеомиелитом позвонков. 434 Рис. 17.8. Разрезы, применяемые для 1 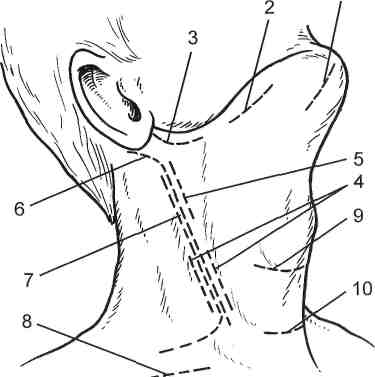 вскрытия флегмон шеи [Гостищев В. К., 1996]. 1 — подбородочная флегмона; 2 — подниж-нечелюстная флегмона; 3 — окологлоточный абсцесс; 4, 5 — флегмона сосудистого влагалища в нижнем (4) и верхнем (5) отделах; 6 — разрез по Кютнеру; 7 — разрез по де Кервену; 8 — флегмона бокового треугольника шеи; 9 — предтрахеальная флегмона и гнойный струмит; 10 — надгрудинная меж-апоневротическая флегмона. Хроническая неспецифическая флегмона шеи (деревянистая флегмона Реклю) наблюдается обычно у ослабленных больных и бывает вызвана слабовирулентной микрофлорой. Клинически она проявляется плотным, деревянистым инфильтратом, иногда занимающим всю шею, который покрыт отечной, синюшной кожей. Наряду с подкожной клетчаткой поражаются и глубокие клетчаточные пространства, что может обусловливать расстройства дыхания и глотания. Лечение. Хирургическое вмешательство при флегмонах шеи сводится к вскрытию и дренированию гнойников {рис. 17.8). Вскрытие флегмоны надгрудинного клетчаточного пространства осуществляют продольным разрезом от яремной вырезки грудины до щитовидного хряща. Можно использовать и поперечный доступ между передними краями грудино-ключично-сосцевидных мышц на 2 см выше грудины. При вскрытии гнойника предвисцерального пространства разрез проводят от щитовидного хряща до яремной вырезки рукоятки грудины. Гнойный процесс из этого клетчаточного пространства легко может проникнуть в средостение, поэтому разрез ведут книзу до здоровых тканей и обеспечивают отток гноя из самой низкой точки гнойника. При флегмонах, обусловленных ранением гортани и трахеи, показана трахеостомия. При анаэробной флегмоне подкожной клетчатки (анаэробный целлюлит) обычно не наблюдается сплошного поражения клетчатки; периферические гнойные очаги в виде гнезд локализуются на различном удалении от основного очага и могут быть окружены неизмененной клетчаткой. Поэтому при лечении подкожной флегмоны используют множественные разрезы, обеспечивающие вскрытие всех очагов или предупреждающие дальнейшее распространение гнойного процесса. При анаэробной флегмоне более глубоких отделов шеи процесс может распространяться на все клетчаточные пространства шеи. В этом случае наиболее радикальной является операция Дьяконова. Разрез начинают под нижней челюстью на стороне поражения, отступя от нее на 2 см, и ведут по переднему краю грудино-ключично-сосцевидной мышцы; не доходя 2 см до ключицы, разрез поворачивают кзади и проводят параллельно ключице до трапециевидной мышцы. В нижнем отделе доступа пересекают грудино-ключично-сосцевидную мышцу, достигая в конечном итоге широкого вскрытия всех клетчаточных пространств шеи. Гнойный очаг подчелюстной и подбородочной областей вскрывают разрезом, параллельным нижнему краю нижней челюсти, отступя от него на 2 см книзу и не доходя до переднего края жевательной мышцы, где проходят 435 лицевые артерия и вена. При подбородочной флегмоне разрез проводят между подбородком и подъязычной костью. Разрез для вскрытия флегмоны клетчаточного пространства сосудисто-нервного пучка проводят по внутреннему краю грудино-ключично-сосце-видной мышцы от угла нижней челюсти до яремной вырезки рукоятки грудины. В тех случаях, когда гной прорывается в область заднего края груди-но-ключично-сосцевидной мышцы, разрез осуществляют по этому краю мышцы от ключицы до границы верхней и средней трети мышцы, щадя выходящий здесь из-под мышцы добавочный нерв (при повреждении этого нерва отмечается наклон головы больного в здоровую сторону и некоторый поворот в сторону поражения). В сосудистое ложе нередко прорывается гной при гнойном паротите; такой затек должен быть вскрыт. Вскрытие флегмоны позадивисцерального пространства осуществляют по Разумовскому — разрезом по переднему краю грудино-ключично-сосцевид-ной мышцы. При оперативном вмешательстве деревянистой флегмоны Реклю производят множественные разрезы с целью вскрытия всех клетчаточных пространств шеи. 17.3.2. Субпекторальная флегмона Субпекторальная флегмона локализуется под грудными мышцами — большой и малой, где расположены два пространства — субпекторальные поверхностное и глубокое. Нагноительный процесс может развиться как первичное заболевание в случаях ранений и открытых травм, но обычно является следствием распространения инфекции из очагов первичного гнойного поражения; иногда развивается по механизму аденофлегмоны или гнойного затека из подмышечной впадины. Для клинической картины характерны припухлость в зоне большой грудной мышцы, пальпация которой резко болезненна, сглаженность подключичной ямки, ограничение движений в плечевом суставе. Симптомы флюктуации не определяются по причине значительной толщины мышцы. По той же причине отсутствуют другие признаки инфекционного воспаления — краснота, местное повышение температуры. Больной на стороне поражения приводит плечо к грудной клетке; попытка отведения плеча резко усиливает боль. Даже при сравнительно небольших местных проявлениях наблюдаются высокая температура тела с ознобами, изменение формулы крови, другие явления тяжелой интоксикации организма. При длительно существующих гнойных процессах флегмона мигрирует под лопатку. Тщательный осмотр, пальпация необходимы для определения места наибольшего скопления гноя и места проведения оперативного разреза. В комплексном лечении флегмоны основным является раннее широкое вскрытие гнойника разрезом по наружному краю большой грудной мышцы, при необходимости с наложением контрапертур и адекватное его дренирование (рис. 17.9). 17.3.3. Флегмона конечности При глубоких флегмонах конечностей процесс гнойного воспаления распространяется по клетчаточным пространствам, рыхлой жировой клетчатке, расположенной под фасцией и между мышцами. Глубокие флегмоны встре- 436 Рис. 17.9. Субпекторальная флегмона 1 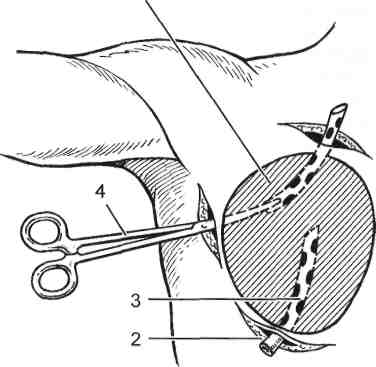 (вскрытие и дренирование). I — скопление гноя под грудными мышцами (заштриховано); 2 — разрез по нижнему краю большой грудной мышцы, через который в полость гнойника проведен оконча-тый дренаж (3). Через два дополнительных разреза у верхнего полюса гнойника (контрапертуру) с помощью корнцанга (4) проведена вторая дренажная трубка. чаются значительно реже подкожных и по своей этиологии могут быть первичными и вторичными, экзогенными и эндогенными. Глубокие первичные экзогенные флегмоны развиваются при попадании возбудителей через те или иные повреждения кожи, а также при воздействии внешних агентов (ранения, ожоги, инъекции). Эндогенные глубокие флегмоны вторичного происхождения являются следствием проникновения возбудителей через кровеносные и лимфатические сосуды, затеков гнойного отделяемого, а также прорывов гнойников, сопутствующих остеомиелитам, пандактилитам, тендовагинитам. На плече глубокая флегмона распространяется по влагалищам сосудисто-нервного пучка, по ложам сгибательных и разгибательных мышц. В верхней части плеча флегмона может локализоваться под дельтовидной мышцей, в нижней части — в ложе плечелучевой мышцы с распространением на латеральную часть предплечья. Флегмона может распространяться и по фасциальным пространствам плеча по ходу лучевого, локтевого нервов и попадать в ложе разгибателей. При расположении в ложе сгибателей плеча флегмону вскрывают через параллельные разрезы по краям двуглавой мышцы. К ложу разгибателей доступ обеспечивается двумя параллельными разрезами по задней поверхности плеча; мышцы раздвигают тупым путем. При глубокой флегмоне, развившейся в фасциальном влагалище сосудисто-нервного пучка, разрез рекомендуется производить над двуглавой мышцей кнаружи и кпереди от проекции артерии; мышцу разделяют пальцем или тупым инструментом. Если глубокие флегмоны плеча контуриру-ются, возможен прямой доступ к гнойной полости. В пределах предплечья имеются три фасциальных ложа — сгибательных мышц, разгибательных мышц, наружное ложе. Соотношение этих анатомических пространств изменяется в зависимости от уровня предплечья. Наружное ложе, содержащее сухожилия, отделено плотной фасциальной пластинкой, которая не дает возможности гнойному экссудату распространяться на окружающие ткани. По ложу сгибателей, разгибателей флегмона распространяется на другие пространства. Глубокий отдел ложа сгибателей делится межкостной мембраной на передний и задний отделы. В заднем отделе нижней трети предплечья содержатся сухожилия. Между квадратным пронатором и поверхностными сухожилиями сгибателей расположено пространство Пирогова—Парона. В нем может локализоваться глубокая флегмона, сообщающаяся со срединным клетчаточным пространством кисти. Оперативный доступ обеспечивается из разрезов, параллельных проекции сосудов как по передней, так и по задней поверхности предплечья. Кожу и фасцию рассекают острым путем, а мышцы, сухожилия расслаивают тупо. 437 На бедре имеются три основных фасциальных пространства — ложе сгибателей, ложе разгибателей, ложе приводящих мышц. Важную роль в распространении глубоких флегмон на бедре играет бедренный треугольник, расположенный под пупартовой связкой. Здесь поверхностные флегмоны имеют возможность распространяться вглубь по межмышечным пространствам. По ложу приводящих мышц бедра гнойные процессы, мочевые затеки могут мигрировать из области таза; по задней поверхности бедра — из ягодичной области, параректальной клетчатки. Глубокие флегмоны, сопутствующие остеомиелиту бедренной кости, возникают на любом уровне в зависимости от места прорыва гнойного очага кости. При гнойных артритах тазобедренного, коленного суставов глубокие абсцессы и флегмоны чаще локализуются между головками m. quadriceps femoris в зоне их сухожильного прикрепления. При локализации глубокой флегмоны бедра в ложе его сгибателей продольные разрезы наносятся до переднелатеральной поверхности; межмышечные промежутки рассекают до кости. Когда флегмона локализуется в ложе приводящих мышц, разрезы производят до пе-реднемедиальной либо по внутренней поверхности бедра; приводящие мышцы расслаивают тупым путем. При локализации флегмоны в заднем ложе и клетчатке по ходу п. ischiadicus прибегают к длинным разрезам по средней линии задней поверхности бедра. На голени различают три фасциальных ложа — переднее, заднее, наружное. По ходу клетчатки, окружающей основной сосудисто-нервный пучок голени, глубокие межмышечные пространства бедра соединяются со стопой. При развитии глубоких флегмон в переднем, наружном клетчаточных пространствах создается опасность сдавления сосудов и нарушения кровообращения вплоть до некроза отдельных мышечных групп. При глубокой флегмоне в наружном ложе голени разрез производят по передненаружной поверхности голени. К заднему ложу голени оперативные доступы осуществляют по краям трехглавой мышцы и пяточного сухожилия. Глубокую флегмону переднего ложа голени вскрывают разрезом, который проходит параллельно переднему краю болыпеберцовой кости на расстоянии около 2 см от последнего. 17.3.4. Медиастинит Медиастинит (mediastinitis; лат. mediastinum — средостение -itis) — воспаление клетчатки средостения. Выделяют первичный (встречается реже) и вторичный медиастинит. Первичный медиастинит обусловлен проникновением возбудителей в клетчатку средостения различными путями. Вторичный медиастинит — превалирующая форма; чаще всего развивается в результате проникновения инфекции в клетчатку средостения при химических ожогах и повреждениях пищевода, трахеи, бронхов (инородными телами, при ранениях их, в том числе во время эндоскопических исследований), после операций на органах средостения, на легких. Меньшее значение имеет распространение инфекции из очагов в прилежащих органах и полостях (из клетчатки шеи, трахеобронхиаль-ных лимфатических узлов, позвоночника, ребер, грудины, плевральной полости). Еще реже встречается метастатический медиастинит в результате ге-могенно-лимфогенного распространения инфекции (одонтогенный). Среди острых медиастинитов по клиническому течению выделяют молниеносные, острые и подострые формы. 438 По распространенности процесса различают: острые лимфадениты с вовлечением клетчатки средостения; острые гнойные медиастиниты (абсцессы); разлитые гнойные медиастиниты (флегмоны). В соответствии с анатомическими особенностями средостения различают передний и задний медиастинит, каждый из которых в свою очередь может быть верхним, средним и нижним, а также тотальным с распространением воспалительного процесса на клетчатку всего средостения. Принято выделять 3 фазы развития медиастинита: реактивную, токсическую и терминальную. Это дает возможность прогнозировать течение заболевания, планировать патогенетически обоснованное комплексное лечение и осуществлять контроль за ним. Острый медиастинит характеризуется бурным развитием общих и местных симптомов. В течении медиастинита может найти проявление один из признаков существующей триады синдромов, каждый из которых имеет определенную симптоматику. В триаде синдромов два признака являются постоянными и хорошо выраженными: боль и токсикоз. Они создают фон заболевания, обусловливающий клиническую картину. Третий синдром, связанный со сдавлением сосудисто-нервного пучка шеи, может иметь различную степень выраженности симптомов. Клиническая картина. Постоянный и ранний признак медиастинита — боль, которая имеет разную локализацию и интенсивность. Боль чаще всего локализуется за грудиной, иногда резко выражена. Давление на грудину при пальпации значительно усиливает боль. Заболевание начинается внезапно с повышения температуры тела до 39—40 °С, лихорадки гектического характера с ознобами, профузным потом, рано появляются одышка, цианоз, тахикардия, наблюдаются снижение АД, нервно-психические нарушения, т. е. имеются признаки тяжелой интоксикации. Синдром верхней полой вены проявляется отеком верхней половины туловища, шеи и лица, расширением подкожных вен. Местная симптоматика зависит как от локализации и характера медиастинита, так и от степени вовлечения в воспалительный процесс органов средостения — пищевода, трахеи, блуждающего, возвратного, диафрагмаль-ного нервов, симпатического ствола, сердца. В связи с этим она разнообразна: возможны дисфагия, удушье, упорный кашель, осиплость голоса, изменение ритма сердечных сокращений при вовлечении в процесс симпатического ствола — синдром Бернара—Горнера, икота (в результате раздражения диафрагмальных нервов), иногда весьма упорная и мучительная, парез желудочно-кишечного тракта. Диагностика. При объективном исследовании можно обнаружить зоны притупления в области грудины (при переднем медиастините) или в пара-вертебральной зоне (задний медиастинит). В редких случаях (при анаэробной инфекции) пальпаторно можно выявить газ в подкожной клетчатке. Помогает в топической диагностике сравнительная клиническая характеристика передних и задних медиастинитов по А. Я. Иванову. Из рентгенологических методик наибольшее значение имеет полипозиционная рентгеноскопия. На рентгенограммах органов грудной клетки в прямой и боковой проекциях отмечается расширение тени переднего средостения в верхних отделах с полициклическими контурами, иногда определяются округлые выпуклые тени, выступающие в правую или левую плевральную полость. При переднем медиастините на рентгенограмме отмечаются смещение, а иногда и сдавление трахеи, наличие теней в переднем отделе средостения; можно обнаружить газовые пузыри. При заднем медиастините — сдавление пищевода, наличие 439 теней в заднем отделе средостения. При подозрении на повреждение пищевода выполняют эхофагографию с водорастворимым контрастным веществом в горизонтальном положении больного, которая помогает выявить затекание контрастного вещества за контур стенки пищевода, эмфизему средостения. Заметно расширяются диагностические возможности при компьютерной томографии. На MP-томограммах органов шеи и грудной клетки в аксиальной, фронтальной и сагиттальной проекциях обнаруживают увеличение объема клетчатки в верхнем отделе как переднего, так и заднего средостения. Выявляют полости, локализовавшиеся загрудинно и превертебрально, неправильной формы, распространявшиеся до уровня правого желудочка и до VI грудного позвонка. Интенсивность сигналов от стенок полостей повышена по сравнению с окружающей клетчаткой, что свидетельствует об активности воспалительного процесса. Лечение медиастинита должно быть энергичным и комплексным. Только операция в предельно ранние сроки может обеспечить успех, поэтому общее тяжелое состояние больного не должно служить противопоказанием к неотложному вмешательству по жизненным показаниям. Выбор способа дренирования зависит от локализации и распространенности инфекционно-воспалительного процесса. При верхнем медиастините выполняют трансцервикальную медиастино-томию по В. И. Разумовскому с введением в переднее и заднее средостение двухпросветных дренажных трубок для подведения лекарственных препаратов и вакуумной аспирации. Шейный доступ к средостению удобен и малотравматичен, позволяет осуществить адекватное раскрытие флегмон глубоких клетчаточных пространств шеи, прежде всего заглоточного пространства. При передненижней локализации процесса возможно применение пара-стернального либо чрезгрудинного (продольного, поперечного) доступов. Однако эти доступы сложны и сопряжены с опасностью инфицирования раны, развития остеомиелита грудины. Дренирование абсцесса в нижнем отделе переднего средостения возможно и через небольшой разрез у основания мечевидного отростка. Дренирование небольших абсцессов целесообразно проводить под рентгенотелевизионным контролем. Для дренирования заднего средостения используют один из вариантов паравертебральной медиастинотомии по И. Т. Насилову, а также используют методику введения двухпросветной трубки через троакар интеркостально без резекции ребер или торакоскопическую медиастинотомию. В послеоперационном периоде проводят непрерывный либо фракционный лаваж гнойной полости с постоянной активной аспирацией при разрежении 50—100 см вод. ст. За сутки используют 1,5—2 л антисептического раствора. Через 2—3 дня состояние больных заметно улучшается, температура и другие признаки эндотоксикоза уменьшаются. По ходу операции медиастинотомии часто возникает необходимость в наложении трахеостомы, которая может выполнять двойственную роль: дополнительное раскрытие фасциальных пространств шеи и обеспечение функции внешнего дыхания. В случаях повреждения пищевода, дополнительно выполняют гастростомию. 17.3.5. Паранефрит Паранефрит (paranephritis; греч. para — около + nephros почка + -itis) — воспаление околопочечной жировой клетчатки. Выделяют первичную и вторичную формы паранефрита. Первичный паранефрит возникает при отсутствии почечного заболевания. Инфекция проникает в паранефральную 440 клетчатку из отдаленного гнойного очага любой локализации гематогенным путем. Вторичный паранефрит обычно является осложнением гнойного воспалительного процесса в почке (карбункул почки, пионефроз, гнойный перинефрит), при котором инфекция непосредственно распространяется на паранефральную клетчатку. Вторичный паранефрит может быть также следствием распространения инфекции по лимфатическим анастомозам, связывающим лимфатическую систему правого паранеф-рального пространства, червеобразного отростка, слепой и восходящей кишки. Острый воспалительный процесс в паранефральной клетчатке начинается с инфильтрации ее с последующим гнойным расплавлением и образованием гнойной полости, окруженной инфильтратом. Этому способствуют плотные фасциальные перемычки, радиально разделяющие околопочечную клетчатку. При прогрессировании заболевания фасциальные перемычки разрушаются, образуется паранефральная флегмона. По локализации воспалительного процесса в паранефральной клетчатке различают передний, задний, верхний, нижний и тотальный паранефрит. Передний паранефрит наблюдается редко. Задний паранефрит встречается наиболее часто. В запущенных случаях образовавшийся гнойник может самостоятельно прорваться под кожу в области поясничного четырехугольника Лесгафта—Гринфельта или поясничного треугольника (треугольник Пти). При верхнем паранефрите возможен реактивный выпот в плевральной полости, а иногда гнойник вскрывается в плевральную полость и бронх. При нижнем паранефрите гнойник нередко распространяется вниз по подвздошно-поясничной мышце в клетчатку малого таза или под паховую связку, а в далеко зашедших случаях он может вскрыться в мочевой пузырь. Паранефрит может возникнуть внезапно на фоне полного здоровья или присоединиться как осложнение другого гнойного процесса. Заболевание начинается с озноба, высокой температуры и боли в поясничной и подреберной областях. Иногда характер боли напоминает приступ почечной колики. Появляется общая слабость, наблюдаются потеря аппетита, метеоризм, запор. Через 3—4 дня температура становится гектической и субфеб-рильной. Состояние больного тяжелое, нарастает интоксикация. Все формы паранефрита характеризуются жалобами на боль в поясничной и подреберной областях при глубоком вдохе. При осмотре иногда удается обнаружить искривление позвоночника в здоровую сторону. Пальпаторно в области почки может быть выявлено плотное бугристое образование, напоминающее опухоль. При верхнем паранефрите почка иногда оттеснена книзу и доступна пальпации. Часто в воспаление вовлекается поддиафрагмальная клетчатка, ограничивается подвижность купола диафрагмы, не раскрывается диафраг-мальный синус. При прогрессировании заболевания наблюдаются реактивный выпот в плевральной полости, а затем вскрытие гнойника в плевральную полость с образованием эмпиемы плевры. Нижний паранефрит конту-рируется в виде неподвижной воспалительной опухоли в области пояснич-но-подвздошной мышцы. При заднем и нижнем паранефрите может наблюдаться мышечная контрактура в тазобедренном суставе (псоас-сим-птом). Пальпация области почки обычно болезненна, характерны резко положительные симптомы Израэля (болезненность при надавливании в области поясничного треугольника) и Пастернацкого. При заднем паранефрите имеют место припухлость в поясничной области, местное повышение кожной температуры. 441 Важную роль в диагностике паранефрита играет рентгенологическое исследование. На обзорном снимке можно обнаружить нечеткость контуров поясничной мышцы, искривление позвоночника в сторону поражения. Тени почки размыты или не видны. Экскреторная урография выявляет отклонение мочеточника в медиальную или латеральную сторону; слабо дифференцируется прилоханочный отдел мочеточника. Подвижность почки при дыхании на больной стороне резко ограничена. При отграниченном инфильтрате в поясничной области допустима диагностическая пункция, однако лучше ею пользоваться во время операции. Лечение. В ранней стадии острого паранефрита, когда еще не произошло нагноения воспалительного инфильтрата, проводят консервативное лечение с применением антибактериальных средств. При образовании пара-нефрального абсцесса показано оперативное вмешательство: люмботомия, широкое вскрытие и дренирование гнойной полости. При заднем паранефрите гнойник иногда вскрывают и дренируют через межмышечный доступ, не прибегая к люмботомии. 17.3.6. Парапроктит Парапроктит (paraproctitis; греч. para — около + проктит) — гнойный очаг в околопрямокишечной клетчатке, связанный с наличием инфекции в стенке прямой кишки. Среди ограниченных параректальных нагноений по их глубине локализации различают 5 основных форм абсцессов (рис. 17.10): подкожные околопрямокишечные, ишиоректальные, подслизистые, тазово-прямокишеч-ные и ретроректальные. Выделяют также боковой и подковообразный абсцесс, при которых процесс локализуется позади и по бокам прямой кишки, охватывая большую 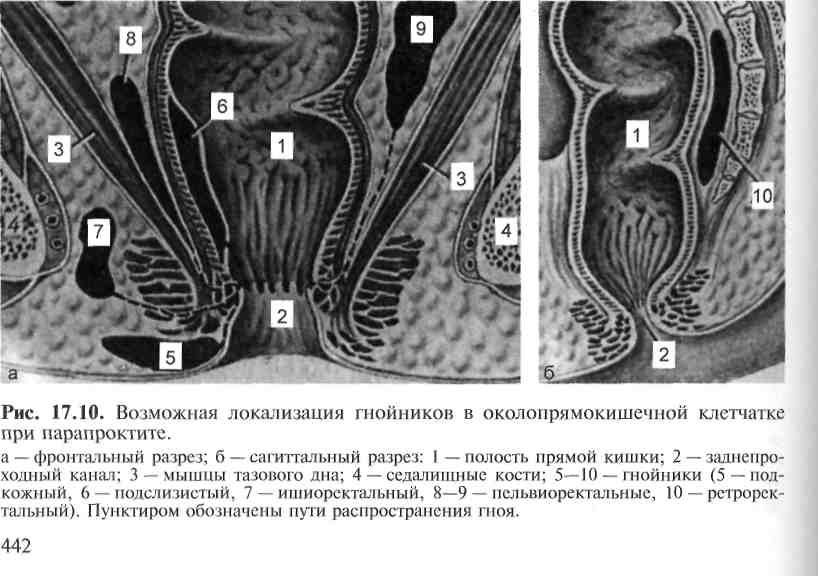 |
