МОНОГРАФИЯ Острый аппедицит. Колесов В.И. (в word). Составители др мед паук Ю. В. Берингер, А. И. Гошкина, доц. О. И. Елецкая, А. А. Зыков, проф. Г. Я. Иоссет, проф. В. И. Колесов, Н. И. Кузнецова, А. В. Миклашевская, проф. И. И. Неймрк, проф. Б. М. Хромов и проф
 Скачать 6.26 Mb. Скачать 6.26 Mb.
|
|
ОСЛОЖНЕНИЯ СО СТОРОНЫ ОРГАНОВ ДЫХАНИЯ Бронхиты и пневмонии нередко встречаются после аппендэк-томии. Процент легочных осложнений после аппендэктомии колеблется в значительных пределах — от 0,3 (А. П. Баженова) до 9,3 (И. Л. Брегадзе). За последние годы наблюдается уменьшение их частоты. За период 1928—1954 гг. по нашей клинике отмечено снижение частоты легочных осложнений с 3,1 до 2%. Нами установлено, что у больных с деструктивным аппендицитом число осложнений со стороны дыхательных путей в 2 раза больше, чем при других формах. У мужчин легочные осложнения встречаются в среднем в 3 раза чаще, чем у женщин, что можно объяснить хроничесними изменениями в дыхательных путях, чаще встречающимися у мужчин в связи с курением и употреблением алкоголя. Обычно пневмонии развиваются со второго-третьего дня после операции. Всякий раз при повышении температуры тела и исключении осложнений со стороны операционной раны следует думать о лёгочных осложнениях и особенно тщательно исследовать органы грудной полости. Симптомы послеоперационных пневмоний ничем не отличаются от обычных и лечение их остается тем же. Подробно эти вопросы рассматриваются в руководствах по терапии. В. Вахидов испытал для предупреждения легочных осложнений действие вагосимпатической блокады и получил исключительно ободряющие результаты. За последние годы мы в клинике с большим успехом применяем у больных с пневмонией кислородную терапию. Общепризнанным средством, снижающим число легочных осложнений, принято считать раннее вставание после операции. Весьма редким осложнением после удаления отростка являются абсцессы и гангрена легких. Собственных наблюдений над больными с подобными осложнениями мы не имеем. В литературе есть указания на возможность развития в послеоперационном периоде после аппендэктомии ателектаза легких. На огромном материале по острому аппендициту (15000 наблюдений за 1928—1955 гг.) мы зарегистрировали один случай массивного двустороннего ателектаза легких, закончившийся летально. ОСЛОЖНЕНИЯ СО СТОРОНЫ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА У некоторых больных после операции удаления червеобразного отростка наблюдается рвота и тошнота. На нашем материале мы встретились с этим осложнением в 1% случаев. Чаще всего рвота после вмешательства в брюшную полость является следствием операционной травмы и раздражения брюшины. Иногда она зависит от применения наркоза (эфира), иногда от морфина. Если больные сообщают врачу о своей индивидуальной чувствительности к морфину, его нужно заменить пантопоном или промедолом. Лучшим профилактическим средством против рвоты следует считать воздержание от питья и пищи. Обычно рвота быстро проходит без всяких лечебных средств. В случаях упорной рвоты, продолжающейся до 3—4-го дня после аппендэктомии, требуется пристальное внимание врача. Тщательное и многократное исследование больного дает возможность своевременно установить, не является ли эта рвота ранним признаком серьезного послеоперационного осложнения (начинающегося перитонита или кишечной непроходимости). скими изменениями в дыхательных путях, чаще встречающимися у мужчин в связи с курением и употреблением алкоголя. Обычно пневмонии развиваются со второго-третьего дня после операции. Всякий раз при повышении температуры тела и исключении осложнений со стороны операционной раны следует думать о лёгочных осложнениях и особенно тщательно исследовать органы грудной полости. Симптомы послеоперационных пневмоний ничем не отличаются от обычных и лечение их остается тем же. Подробно эти вопросы рассматриваются в руководствах по терапии. В. Вахидов испытал для предупреждения легочных осложнений действие вагосимпатической блокады и получил исключительно ободряющие результаты. За последние годы мы в клинике с большим успехом применяем у больных с пневмонией кислородную терапию. Общепризнанным средством, снижающим число легочных осложнений, принято считать раннее вставание после операции. Весьма редким осложнением после удаления отростка являются абсцессы и гангрена легких. Собственных наблюдений над больными с подобными осложнениями мы не имеем. В литературе есть указания на возможность развития в послеоперационном периоде после аппендэктомии ателектаза легких. На огромном материале по острому аппендициту (15000 наблюдений за 1928—1955 гг.) мы зарегистрировали один случай массивного двустороннего ателектаза легких, закончившийся летально. ОСЛОЖНЕНИЯ СО СТОРОНЫ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА У некоторых больных после операции удаления червеобразного отростка наблюдается рвота и тошнота. На нашем материале мы встретились с этим осложнением в 1% случаев. Чаще всего рвота после вмешательства в брюшную полость является следствием операционной травмы и раздражения брюшины. Иногда она зависит от применения наркоза (эфира), иногда от морфина. Если больные сообщают врачу о своей индивидуальной чувствительности к морфину, его нужно заменить пантопоном или промедолом. Лучшим профилактическим средством против рвоты следует считать воздержание от питья и пищи, Обычно рвота быстро проходит без всяких лечебных средств. В случаях упорной рвоты, продолжающейся до 3—4-го дня после аппендэктомии, требуется пристальное внимание врача. Тщательное и многократное исследование больного дает возможность своевременно установить, не является ли эта рвота ранним признаком серьезного послеоперационного осложнения (начинающегося перитонита или кишечной непроходимости). Иногда в послеоперационном периоде возникает тягостная для больного и неприятная для окружающих икота — результат раздражения диафрагмального нерва. Для лечения икоты рекомендуют тепло на подложечную область, промывание желудка раствором новокаина, наркотические и снотворные средства, шейную новокаиновую блокаду, вдыхание углекислоты. После удаления червеобразного отростка, задержка стула и газов на протяжении ближайших 24—48 часов встречается часто, при этом обычно никаких жалоб на боли или вздутие живота больные не предъявляют. Осложнением можно считать лишь те случаи, когда задержка газов сопровождается неприятными или мучительными ощущениями со стороны живота. Частота таких осложнений на нашем материале составила 3,6%. Они встречались чаще при деструктивном аппендиците. В большинстве случаев газы отходят самопроизвольно через сутки — другие без всякого лечения. Но иногда со 2—3-го дня после операции вздутие живота принимает значительные размеры. Лечение таких больных следует начинать с простейших и безобидных средств — введения ректальной трубки и назначения тепла на живот (грелка, суховоздушная ванна, диатермия). Возбуждению перистальтики способствует внутривенное введение гипертонического раствора соли. Если эти мероприятия окажутся недостаточными, то показана двусторонняя поясничная новокаиновая блокада по А. В. Вишневскому. К концу вторых и в начале третьих суток после вмешательства мы считаем возможным прибегнуть к клизмам, сначала небольшим, гипертоническим, а при безуспешности последних — к сифонной. Из фармакологических средств употребляют инъекцию физо-стигмина. От дачи слабительных в послеоперационном периоде воздерживаются. Обычно после первого стула деятельность кишечника полностью восстанавливается. ОСТРАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ Среди осложнений острого аппендицита заслуживает внимания не столь уж редко встречающаяся острая непроходимость кишечника. Частота этого осложнения колеблется, по литературным даным, от 0,1% (Г. Ю. Бахур) до 2,5% (Клермон). В нашей клинике за послевоенный период имели место всего 3 случая кишечной непроходимости в связи с аппендицитом (0,05%). Различают раннюю и позднюю кишечную непроходимость острого аппендицита. В подавляющем числе случаев бывает спаечная или странгу-ляционная непроходимость, хотя встречаются также и завороты кишечника и инвагинации. Ряд условий благоприятствуют развитию сращений в брюшмой полости после аппендэктомии. На первое место здесь надо поставить основное заболевание — воспалительный процесс в червеобразном отростке, вокруг которого образуются спайки. Далее следует ряд моментов, почти неизбежно связанных с оперативным вмешательством: травматизация брюшины, охлаждение, высыхание органов брюшной полости. В послеоперационном периоде могут способствовать развитию сращений парез кишечника и нередко применяемая при тяжелых формах аппендицита тампонада брюшной полости. Наши наблюдения относятся к двум формам кишечной непроходимости: в двух случаях мы имели заворот тонких кишок после аппендэктомии, в одном — инвагинацию в илеоцекальном углу в комбинации с флегмонозным аппендицитом. Больная М., 17 лет, доставлена в клинику 15/Х 1954 г. через 15 часов от начала заболевания. Диагноз — острый простой аппендицит, Лейкоцитов — 10000. Аппендэктомия, Операция прошла технически гладко, спаек обнаружено не было. Диагноз подтвержден микроскопическим исследованием отростка. После операции больная жаловалась на боли в животе и тошноту, рвоты не было. Пульс 96 ударов в минуту, удовлетворительного наполнения. В первый день после аппендэктомии плохое самочувствие у больной и тошноту приписывали интоксикации морфином или новокаином. 17/Х больная стонет от болей в животе, меняет все время положение а постели; пульс 120 ударов в минуту, удовлетворительного наполнения. Живот не участвует в дыхании, напряжен, резко болезнен. Шума плеска нет. Газы не отходят. Срочная рентгеноскопия брюшной полости: многочисленные небольшие горизонтальные уровни жидкости в кишечнике. Диагноз — острая кишечная непроходимость. Срединная лапаротомия. Выделилось небольшое количество буроватой жидкости. Раздутая и гиперемированная петля тонких кишок оказалась завернутой по часовой стрелке на 270°. В брыжейке ее имеется множество увеличенных лимфатических узлов. Расправление заворота. Кишка жизнеспособна. Глухой шов брюшной стенки. Послеоперационное течение тяжелое. Долго держится парез кишечника. 1/XI выписана в удовлетворительном состоянии. Эта история болезни отражает некоторые колебания врачей при распознавании кишечной непроходимости после аппендэкто-мии. Бывает тяжело признать, что назревает серьезное осложнение, могущее потребовать повторной операции, о которой так неприятно объявить больному. Вследствие этого драгоценное время тратится на бесплодное выжидание. Лапаротомию решаются сделать лишь при явных признаках кишечной непроходимости, при далеко зашедшем патологическом процессе. Диагностика ранней послеоперационной непроходимости кишечника зиждется в общем на тех же симптомах, что и обычной непроходимости. Единственное отличие состоит в том, что клиническая картина при ранней послеоперационной непроходимости развертывается большей частью постепенно, исподволь и часто затушевывается симптомами, характерными для негладко протекающего послеоперационного периода. Особенно трудно бывает поставить ранний диагноз, когда илеус развивается в течение ближайших 2—3 дней после операции. Легче распознается кишечная непроходимость, которая наступает после светлого промежутка на 8—10-й день после операции. Схваткообразные боли в животе, вначале небольшое вздутие его, задержка стула и газов, а в дальнейшем видимая перистальтика, шум плеска, учащение пульса, уменьшение суточного диуреза, падение хлоридов крови — вот те симптомы, на основании которых ставится диагноз илеуса.  Ценным диагностическим подспорьем служит рентгеноскопия брюшной полости. Наличие чаш Клебера (рис. 43) и раздутых кишечных петель при соответствующей клинической картине указывает на механическую кишечную непроходимость. Большинство авторов отмечает значительную летальность после повторно предпринимаемых оперативных вмешательств. Из 6 больных с послеоперационной непроходимостью, наблюдавшихся П. Н. Напалковым (из них 2 после аппендэктомии), только у 1 диагноз был поставлен в первые сутки и он после релапаротомии выздоровел. Диагноз у остальных 5 больных был поставлен после 2—3-дневного наблюдения, и все они погибли после релапаротомии. Из 5 больных, упомянутых в работе Г. Касумова и имевших кишечную непроходимость после аппендэктомии, умерло 3. Из 6 больных с тем же осложнением, лечившихся в Ленинградском институте скорой помощи, скончались 2. Из 3 наблюдавшихся нами больных 2 выздоровели и 1 умер. Высокий процент летальности среди названных больных объясняется поздно предпринятым оперативным лечением. Консервативное лечение (поясничная блокада по А. В. Вишневскому, внутривенное введение гипертонического раствора хлористого натрия, сифонные клизмы, атропин) допустимо лишь при динамической непроходимости. Там, где явления нарастают и перед нами развивается картина механической непроходимости, единственно рациональным и спасительным мероприятием является неотложное повторное оперативное вмешательство. Единственным методом лечения послеоперационной кишечной непроходимости после удаления червеобразного отростка следует считать раннюю лапаротомию с осмотром всей брюшной полости, с разделением спаек и тяжей, особенно тех, которые вызывают деформацию кишечника («двустволки», перетяжки, перегибы). В случае нежизнеспособности кишки (тусклый цвет, отсутствие перистальтики и пульсации брыжеечных сосудов) показана резекция кишки. Некоторые хирурги заканчивают операцию при непроходимости наложением свища на выведенную через добавочный разрез петлю тонкой кишки (С. Б. Будзинская-Соколова, А. В. Гринберг, Н. И. Бутикова и др.). Мы в послевоенные годы отказались от выведения кишки, так как убедились, что в большинстве случаев при потере тонуса кишечника и нарушении перистальтики энтеростомии бесполезны. Однако, придавая большое значение освобождению кишечника от его токсического содержимого и уменьшению давления в нем, мы широко применяем прокол кишки во время операции и стараемся произвести максимальную разгрузку кишечника от его жидкого содержимого. Учитывая возможность возникновения после аппендэктомии кишечной непроходимости, следует принимать профилактические меры. К ним относятся достаточно широкий оперативный доступ к отростку, минимальная травматизация брюшины, тщательная перитонизация всех ее дефектов, использование для перевязки сосудов тонкого лигатурного материала, избежание термических раздражений и высыхания. В послеоперационном периоде следует рекомендовать активное поведение' в кровати, раннее кормление больных, раннее 1 вставание, назначение средств, возбуждающих перистальтику.1 1 Подробнее о послеоперационном режиме сказано в главе «Лечение острого аппендицита». (Ред.). КИШЕЧНЫЕ СВИЩИ Кишечные свищи среди осложнений острого аппендицита в настоящее время занимают сравнительно скромное место. Частота их по разным авторам колеблется от 0,6 до 5°/о. За последние годы из 5757 наблюдений кишечные свищи встретились нам у 3 больных (0,05%). Кишечные свищи возникают после удаления червеобразного отростка, но нередко встречаются и после вскрытия периаппендикулярных абсцессов, когда отросток не удаляется. Это осложнение само по себе редко представляет угрозу для жизни, но является очень неприятным и тягостным для больного. В основе образования кишечных свищцей лежит процесс деструкции кишечной стенки, вызванный острым воспалительным процессом, переходящим с червеобразного отростка по продолжению на стенку слепой, реже тонкой кишки. Иногда кишечная стенка вовлекается в воспалительный процесс благодаря образованию периаппендикулярного абсцесса, влекущего за собой тромбоз сосудов с омертвением стенки кишки. Клинические наблюдения показывают, что кишечные свищи чаще всего встречаются при тяжелом деструктивном аппендиците. Факторами, способствующими развитию этого осложнения, являются нарушение кровообращения в стенке кишки, трав-матизация кишечника при оперативном вмешательстве, сопровождающаяся лишением кишечной стенки серозного покрова (В. Р. Брайцев) или образование пролежня в стенке слепой кишки, вызванного давлением дренажной трубки или тампона (И. Л. Брегадзе, С. Б. Будзинская-Соколова). При тяжелых формах острого аппендицита, когда крайне трудно бывает обработать надлежащим образом культю отростка, а швы, наложенные на инфильтрированную стенку слепой кишки, плохо держатся, на месте культи может возникнуть каловый свищ. Способ обработки культи отростка не играет существенной роли в патогенезе кишечных свищей. Кишечные свищи после аппендэктомии чаще всего открываются в операционной ране, реже в области послеоперационного рубца. Время появления кишечных свищей обычно совпадает с концом первой или второй недели со дня оперативного вмешательства, но, конечно, встречаются случаи и более позднего их образования. Распознавание кишечного свища не представляет особых затруднений. Наличие на повязке содержимого кишечника свидетельствует об образовании кишечного свища. Если в стенке кишки образуется точечное отверстие, из которого выделяется не кал, а газы, то такой свищ называют газовым. В сомнительных случаях для уточнения диагноза кишечных свищей следует прибегать к сифонной клизме, к которой при- бавляется метиленовая синь. Появление сини в глубине операционной раны или на повязке служит прямым признаком наличия кишечного свища. Для тех же целей может быть использован рентгенологический метод—просвечивание брюшной полости с введением контрастного вещества. Иногда бывает трудно отличить свищ терминального отдела тонкой кишки от свища слепой кишки. Отличием служит жидкое содержимое тонкой кишки, не имеющее вида и запаха кала. Большинство кишечных фистул, образовавшихся после операции по поводу острого аппендицита, закрывается самостоятельно (И. Л. Брегадзе, А. В. Гринберг, В. Р. Брайцев, Дивер, наши наблюдения). Иногда кишечные свищи появляются в результате межкишечных гнойников, перитонита, непроходимости кишок и других причин, прямо или косвенно связанных с воспалением червеобразного отростка. В таких случаях образование кишечных свищей бывает лишь печальным эпизодом в развитии тяжелых послеоперационных осложнений острого аппендицита, которые сами по себе несут смертельную угрозу больному. Существует два метода консервативного лечения свищей: закрытый и открытый. При обильном отделяемом из свища закрытый способ мало пригоден. Повязка способствует задержке кала в ране и усиленной мацерации кожи вокруг свища. Поэтому нередко приходится переходить на открытый способ лечения, который дает возможность лучше поддерживать чистоту раны и окружающей кожи. Больного легко обучить самого поддерживать опрятность. При открытом методе лечения больного следует держать под каркасом с обнаженной частью брюшной стенки, обогревая ее несколькими подведенными под каркас электрическими лампочками. Постоянная световая ванна является физиотерапевтической процедурой, хорошо подсушивающей рану и способствующей ее заживлению. Для защиты кожи от раздражения кишечным содержимым может быть с успехом использован порошок гипса, которым густо посыпают кожу вокруг свища. Весьма полезны частые общегигиенические ванны, Закрытию свища' способствует также появление регулярного самостоятельного стула. При неуспехе консервативного лечения показана операция. Применяются различные оперативные вмешательства. В ряде случаев при помощи простой операции, состоящей в высвобождении участка слепой кишки, несущего свищ, с зашиванием отверстия двумя или тремя этажами одиночных швов, удается ликвидировать свищ. Такого рода операция может быть выполнена внебрюшинно. Если это оказывается невозможным, то показана более сложная внутрибрюшинная операция — резекция или краевая резекция кишки по способу А. В. Мельникова с анастомозом три четверти.Губовидные свищи, сравнительно редко встречающиеся после аппендэктомии, требуют демукозации по Сапожкову. В ряде случаев закрытие губовидного свища можно проще и надежнее выполнить посредством его иссечения вместе с частью кишки. Образовавшийся после- этого освеженный дефект кишечной стенки зашивается двухрядным или трехрядным швом. Вот пример подобной операции. Больной К., 30 лет, поступил в клинику 5/V 1957 г. с губовидным каловым свищом. В одной из районных больниц был подвергнут операции по поводу острого аппендицита. Послеоперационный период осложнился нагноением раны и образованием калового свища. Через несколько месяцев опытный хирург сделал попытку закрыть свищ. Она закончилась неудачей: свищевое отверстие стало шире, а полужидкого кала стало отходить через свищ еще больше. Под интратрахеальным наркозом операция (В. И. Колесов). Отсепарована кожа в окружности свища, после чего она зашита, чтобы не изливалось каловое содержимое. Свищевой ход высвобожден из рубцов. Вскрыта брюшная полость. Отсепарованный свищевой ход вместе с окружающими тканями находится в связи со слепой кишкой. Все это образование отсечено от кишки. Дефект кишечной стенки ушит двухрядным швом. Рана брюшной стенки зашита наглухо. Выздоровление. У некоторых больных, благополучно выздоровевших от кишечного свища, в дальнейшем развиваются послеоперационные грыжи, требующие повторных операций. Лучшей профилактикой кишечных свищей является раннее удаление червеобразного отростка. Известное профилактическое значение имеет также тщательность техники и бережное обращение с тканями во время операции. ЖЕЛУДОЧНО-КИШЕЧНЫЕ КРОВОТЕЧЕНИЯ ПОСЛЕ АППЕНДЭКТОМИИ Большинство авторов (Н. М. Волкович, И. С. Перевозский, С. К. Соловьев, М. М. Дитерихс, Е. Д. Двужильная, Эйзель-сберг, Пайр и др.) объясняет желудочно-кишечные кровотечения после операции в брюшной полости ретроградной эмболией из системы воротной вены в сосуды желудка и кишечника с образованием эрозий или язв на слизистой пищеварительного тракта. В. Р. Брайцев склонен считать причиной этого осложнения токсическое поражение капилляров и мелких сосудов. Надо полагать, что в сложном патогенезе этого опасного осложнения играют роль нервнорефлекторные влияния послеоперационного 1 1 См. Краткий курс оперативной хирургии под род. В. Н. Шевкуненко и А. Н. Максименкова. Л., 1951, стр. 373—376. периода (спазм сосудов с последующим нарушением целости слизистой). Лечение описанных выше кровотечений консервативное (полный покой, переливание крови, диета, морфин и пр.). ОСЛОЖНЕНИЯ СО СТОРОНЫ МОЧЕВЫДЕЛИТЕЛЬНОИ СИСТЕМЫ У некоторых больных после операции удаления червеобразного отростка наблюдается затрудненное мочеиспускание, а иногда даже полная задержка мочи. Все эти расстройства носят нервнорефлекторный характер и возникают в силу ряда причин, Одни больные не могут мочиться в лежачем положении, другие — из-за болей в ране боятся напрягать брюшной пресс, у третьих — назначаемый после операции морфин может вызвать парез мускулатуры мочевого пузыря. При нормальном течении послеоперационного периода больные сами могут помочиться через 8—12 часов после операции. Если задержка мочи длится сутки и больше, то такое состояние можно считать осложнением. По нашим данным, задержка мочи наблюдалась у 6,1% больных. Из этого числа 64% больных не могли самостоятельно мочиться в течение первых суток, у остальных больных (36%) задержка была более длительной (до 5 суток). Это осложнение встречается неодинаково часто при различных формах аппендицита. При простом аппендиците оно наблюдалось в 5,5%, при флегмонозном — в 6,4%, гангренозном и прободном — в 7,5%. У женщин задержка мочи встречается несколько чаще, чем у мужчин (в среднем 6,8% против 5,6). При задержке мочи после операции рекомендуют не спешить с катетеризацией мочевого пузыря. Вначале надо положить грелку на область мочевого пузыря или промежность, переменить положение тела больного в кровати, разрешить на следующий день после операции сесть в кровати на судно, в которое налито немного горячей воды, или, если состояние больного позволяет, предложить встать около кровати. Этих простейших мер бывает часто достаточно, чтобы восстановить нормальное мочеиспускание. Из лекарственных препаратов применяют внутрь стрептоцид с уротропином или внутривенно 5—10 мл 40% уротропина. Хорошо помогает прием внутрь liq. kalii acetici. В клинике А. Н. Бакулева рекомендуют для внутривенного вливания 5—10 мл 5% сернокислой магнезии. В случае неэффективности перечисленных мероприятий следует прибегнуть к катетеризации, помня о необходимости соблюдения при этой манипуляции самой строгой асептики. Достаточно прибегать к катетеризации 2 раза в сутки, одновременно давать внутрь салол, уротропин и т. п. 14* 211 После аппендэктомий встречаются редко воспалительные осложнения со стороны мочевыделительных органов в виде цистита, пиелита и нефрита. Мы зарегистрировали у 1 больного острый цистит, у 1 — острый пиелит и у 1 — пиелоуретеро-цистит (на 15000 операций). В литературе имеются указания на возможность возникновения после аппендэктомий острого нефрита (М. А. Астров). У наших больных мы не видели такого осложнения. В. Р. Брайцев на 362 операции по поводу острого аппендицита наблюдал нефрит 1 раз. Больных нефритом следует передавать для лечения терапевтам. ОСЛОЖНЕНИЯ СО СТОРОНЫ СОСУДИСТОЙ СИСТЕМЫ Операция удаления червеобразного отростка относится к разряду легко переносимых. Однако для лиц пожилого возраста или отягощенных нарушениями сердечной деятельности аппенд-эктомия может явиться причиной серьезных осложнений, к числу которых относится тромбофлебит нижних конечностей, требующий консервативного лечения (строгий постельный режим, иммобилизация конечности гипсовой шиной, возвышенное положение конечности или поднятие ножного конца кровати, лечение пиявками или дикумарином). Особого внмания заслуживает одна из форм гнойного тромбофлебита — пилефлебит, источником которого являются вены отростка. Тромбоз распространяется на портальную систему. Это одно из тягчайших осложнений острого аппендицита, дающих высокий процент летальных исходов. По литературным данным, опубликованным до 1935 г., частота пилефлебитов колеблется от 0,15 до 1,33%. В 1948 г. Соро (Soro) на основании данных европейской литературы (с 1905 по 1935 г.) на 17000 случаев острого аппендицита установил среднюю частоту пилефлебитов в 0,4%. Более новых статистических данных в доступной нам литературе мы не нашли. Есть все основания считать, что тромбофлебит портальной системы после аппендэктомий за последнее время стал редкостью. Нами смерть от пилефлебита в последний раз отмечена в 1935 г. До сих пор летальность при этом осложнении была настолько велика, что большинство хирургов склонно было считать прогноз при нем почти безнадежным. Пути распространения инфекции при пилефлебите становятся ясными из рис. 42. Тромбофлебит, начавшись в венах отростка, переходит на v. ileocolica и дальше по верхней брыжеечной вене на v. portae и ее разветвления в печени, где на этой почве возникают множественные гнойники. Такой путь распространения инфекции не является единственным. Возможен также отрыв инфицированных эмболов, занос их по системе воротной вены в печень и образование в ней абсцессов. Наиболее частым возбудителем пилефлебита служат стрептококк и кишечная палочка. При тромбофлебите воротной вены на вскрытии в ее про 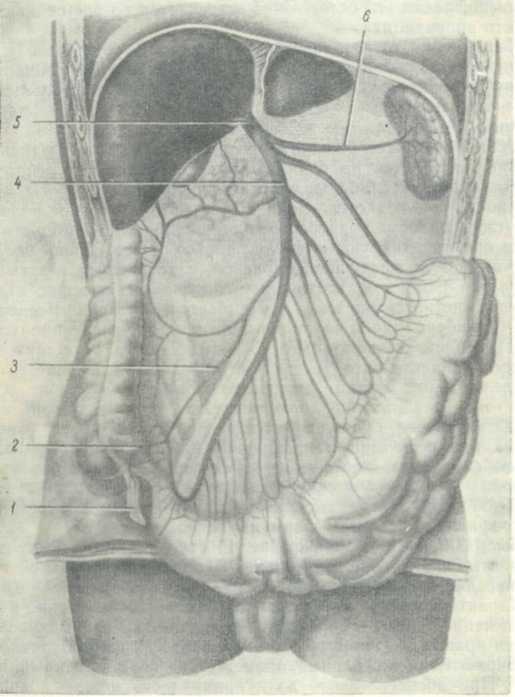 Рис. 42. Схема венозного оттока от червеобразного отростка. 1-proccssus vermiformis. 2-v. appendicularis; 3-v. iliocolica; 4-v. mesenterica, superior; 5—v. portae; 6—v. lienalis. свете находят гнойно размягченные тромбы и интиму в состоянии некроза, грязно-зеленого цвета. Такая же картина имеется и в разветвлениях воротной вены в печени. Иногда на почве прогрессирующего тромбоза вен насту-гяет омертвение огромных участков печени (В. И. Колесов). При поражении гнойным процессом печень увеличена в объеме, мягкой консистенции, пронизана множеством гнойников от 1 до 10 см в диаметре. Густой гной окрашен желчью, иногда он зловонный, содержит клочья омертвевшей ткани. В большинстве случаев пилефлебит возникает после аппен-дэктомии, редко это осложнение встречается во время приступа острого аппендицита. Пилефлебит то возникает бурно, через 2—3 дня после операции, и развязка наступает на 2—3-й неделе, то обнаруживается через несколько недель после операции и летальный исход наступает через 1—2 и больше месяцев от начала заболевания. Общее состояние больного при пилефлебите всегда тяжелое. Больные жалуются на боли в животе, плохой сон, отсутствие аппетита, резкую слабость, иногда понос. Рвоты, тошноты, икоты обычно не наблюдается. Боли возникают в правой половине живота, в правом подреберье или подложечной области, изредка они иррадицруют в спину, правое плечо. Лицо бледное, осунувшееся, с желтушной окраской, с запавшими глазами. Самым ранним и постоянным признаком пилефлебита, по мнению многих авторов (Д. А. Лембсрг, В. Ф. Войно-Ясенсцкий, А. В. Гринберг и др.), являются повторные потрясающие ознобы с повышением температуры до 39—40°. Температура снижается после проливного пота. Пульс частый, слабый; дыхание затрудненное. Живот мягкий, малоболезненный; иногда он вздут. Симптомы раздражения брюшины отсутствуют. Печень почти всегда увеличена, прощупывается под реберным краем, чувствительна при перкуссии и пальпации. Асцит является не .постоянным симптомом пилефлебита. Селезенка может быть увеличенной. Лейкоцитоз всегда высокий (10000—30000) с выраженной нейтрофилией и сдвигом формулы влево. Быстро нарастает малокровие. В моче встречаются желчные пигменты, иногда она нормальна. В правой плевральной полости нередко появляется выпот. Характерно более или менее значительное увеличение размеров печени в связи с образованием абсцессов. Иногда увеличивается правая половина грудной клетки в ее нижнем отделе или расширяются межреберные промежутки (сочувственный плеврит). При абсцессе левой доли припухлость может появиться в подложечной области. Боль при этом обычно бывает выражена нерезко, носит характер тупой, распирающей, давящей боли, усиливающейся при глубоком вдохе. Ощупывание и постукивание в области печени вызывает усиление боли. Температура при абсцессах печени бывает постоянной или ремиттирующей. Пробная пункция для диагностики гнойников печени из-за опасности кровотечения или прокола кишки в настоящее время не применяется. Для распознавания абсцессов печени с успехом используется рентгенологический метод. При просвечивании определяется высокое стояние диафрагмы, ограничение ее подвижности, увеличение тени печени, сгущение ее тени на месте абсцесса, закрытие реберно-диафрагмального синуса. Лечение больных пилефлебитом представляет очень трудную задачу. Некоторые надежды на успех может дать только операция, идея которой заключается в перевязке вены на протяжении выше места тромбоза с целью воспрепятствовать распространению тромба в сторону печени. Вильмс (Wilms) в 1909 г. предложил при пилефлебите перевязку вен в илеоцекальном углу, а Браун (Braun) в 1913 г. предложил более совершенную операцию — перевязку ствола v. ileocolica у места ее впадения в верхнюю брыжеечную вену. Мельхиор ссылается на 8 случаев, описанных в литературе, когда после операции Брауна наступило выздоровление {цит. по А. Д. Очкину). При образовании гнойников в печени их следует упорно искать и последовательно вскрывать. При нарывах печени вблизи свободного края или ее нижней поверхности косой разрез в правом подреберье обеспечивает к ним хороший доступ; при задней локализации возможен трансдиафрагмальный путь через грудную полость или внеплевральный по А. В. Мельникову. Для остановки кровотечения из печени пригодна гемостати-ческая губка и тампонада. Желательно оставление в полости абсцесса трубочки для последующего введения антибиотиков. Из 32 больных Н. В. Подобедовой с гнойниками печени аппендикулярного происхождения оперированы только 14, из них 8 выздоровели. Все 18 неоперированных больных погибли. Миликен и Срикер (Miliikcn and Sryker) приводят случай выздоровления больного с гнойным пилефлебитом и абсцессом печени, когда была 'Применена комбинированная терапия — хирургическое пособие, антимикробное и общее лечение (1951). В настоящее время можно предполагать, что энергичное комбинированное лечение (оперативное пособие в сочетании с антибиотиками) может привести к улучшению исходов пилефле-битов. Самым трагическим осложнением после операции удаления червеобразного отростка является эмболия легочной артерии, дающая громадную смертность. Если у больного, до того находившегося в хорошем состоянии, через несколько дней после операции, в момент приподнимания или поворачивания в кровати внезапно- наступает коллапс с еле ощутимым пульсом, резкая одышка, цианоз, то надо подумать о возможности эмболии легочной артерии. Единственным шансом на спасение жизни при этом осложнении является немедленная торакотомия с попыткой произвести эмболэктомию легочной артерии. По данным мировой литературы, эта операция, несмотря на многочисленные попытки выполнить ее во многих странах, увенчалась успехом лишь в единичных случаях, вошедших в анналы хирургии. Лучшими средствами профилактики тромбозов и эмболии после аппендэктомий является ранняя операция, соблюдение строгой асептики, бережное обращение с тканями при лапаро-томии, дыхательная гимнастика с первых дней после операции и раннее вставание в послеоперационном периоде. ВНУТРИБРЮШНЫЕ КРОВОТЕЧЕНИЯ ПОСЛЕ АППЕНДЭКТОМИЙ После аппендэктомий изредка встречаются послеоперационные кровотечения в брюшную полость. Нам это осложнение встретилось в 0,07% случаев. Причины его различны. Иногда после операции плохо налаженная лигатура соскальзывает с брыжеечки. После разъединения при операции многочисленных спаек также может возникнуть кровотечение. В некоторых случаях кровотечение можно объяснить повреждением субсерозно расположенного сосуда с последующим разрывом и субсерозной гематомой (С. М. Рубашев). Наконец, внутренние, кровотечения могут быть связаны с периаппендику-лярным абсцессом или перфорацией отростка. Очень опасны в отношении послеоперационных кровотечений операции у больных, страдающих цингой. Симптомы кровотечения могут развиваться быстро, даже в день операции, например при соскальзывании лигатуры. Тогда наряду с появившимися болями в животе выявляется клиническая картина острого малокровия: побледнение лица, похолодание конечностей, учащение пульса, падение кровяного давления, ускоренное дыхание. В других случаях (например, при капиллярном кровотечении) клиническая картина развертывается постепенно. У таких больных диагноз ставится на основании промокания повязки кровью, болей в животе, иногда рвоты, постепенного снижения кровяного давления. Если кровь в брюшной полости инфицируется, то сильные боли в животе, рвота, напряжение брюшной стенки и наличие симптома Щеткина-Блюмберга весьма напоминают картину острого перитонита, и тогда только лапарото-мия обнаруживает истинную причину осложнения. Как только установлено внутреннее кровотечение, больной нуждается в немедленной релапаротомии. Найдя кровоточащий сосуд, на него накладывают лигатуру. Если после самого тщательного обследования правой подвздошной ямки кровоточащего сосуда найти не удается, то следует отказаться от чрезмерно длительных поисков источника кровотечения и прибегнуть к тампонаде и использованию гемостатической губки. Лечение острой анемии проводится по общим правилам (переливание крови или кровозаменяющих жидкостей, препараты железа, усиленное питание). Мы наблюдали больную, у которой, флегмонозно измененный червеобразный отросток был удален ретроградным путем, причем брыжеечка была так запаяна в рубцах, что перевязать ее отдельно не удалось. Кровотечение было остановлено тампонадой. На 5-й день после операции появились сильные боли в животе, пульс участился, из раны стала выделяться жидкая кровь. При повторной лапаротомии было найдено много жидкой крови и свертков. Выяснилось, что кровотечение возникло из разъединенных спаек и участка отслоенной брюшины. Гемостаз путем обкалывания и введения гемостатической губки. Тампон. Выздоровление. Это наблюдение показывает, что даже при самом незначительном источнике кровотечения может наступить трудно останавливаемое и иногда опасное для жизни внутреннее кровотечение. Это объясняется плохой свертываемостью крови в брюшной полости, Отсюда должны быть сделаны самые серьезные выводы о необходимости тщательной остановки кровотечения при аппендэктомиях. ПРОЧИЕ ОСЛОЖНЕНИЯ При неправильной технике аппендэктомии, выражающейся в оставлении слишком длинной культи червеобразного отростка, приступы острого аппендицита могут вновь повториться. В таких случаях оставленная часть отростка подвергается воспалению и дает клиническую картину аппендицита. Иногда после аппендэктомии развивается паротит. Обычно это осложнение является уделом тяжелых, истощенных и ослабленных больных, находящихся долгое время на жидкой диете. В таких случаях выключение нормальной жевательной функции и малое слюноотделение способствуют занесению инфекции из ротовой полости в слюнные железы. Паротит можно предупредить тщательным уходом за ротовой полостью. У ослабленных и обезвоженных больных надо стараться в послеоперационном периоде усилить секрецию слюн ных желез. Для этой цели рекомендуется полоскание рта, жева ние твердой пищи, сосание кусочков лимона. Одновременно принимаются меры к устранению обезвоживания (обильное питье, введение глюкозы и физиологического раствора и пр.). Судя по нашему опыту, лечение паротита отлично осуществляется введением раствора пенициллина с новокаином в толщу околоушной железы. Воспалительные явления быстро стихают; выздоровление наступает без оперативного лечения (В. И. Колесов). При несвоевременном местном применении антибиотиков может наступить гнойное расплавление околоушной слюнной железы, требующее хирургического пособия (вскрытие гнойника, дренаж). Операция удаления червеобразного отростка, как и всякая Другая, может вызвать вспышку латентно протекающей хронической инфекции, например туберкулеза легких, как это имело место у одного наблюдавшегося нами больного, |
